Мазь Вишневского: особенности применения
Мазь Вишневского представляет собой популярное лекарственное средство, которое хорошо помогает при самых различных заболеваниях. Мазь изготавливают из натуральных компонентов, поэтому данное лекарство отличается высокой эффективностью и совершенно безопасно для здоровья.
Что входит в мазь Вишневского?
Мазь была создана военным хирургом Вишневским, который изобрел ее для лечения инфицированных ран. Этот уникальный по своим лечебным свойствам препарат помог спасти огромное количество жизней во время Великой Отечественной войны. Не теряет он своей популярности до сих пор.
Благодаря простым составляющим мазь Вишневского имеет низкую стоимость, но при этом обладает очень высокой эффективностью в лечении. Это средство включает в себя компоненты, которые обладают прекрасным антисептическим действием. Благодаря идеальному сочетанию ингредиентов мазь существенно ускоряет процесс выздоровления. В составе мази используются такие компоненты, как ксероформ, касторовое масло и дёготь.
Касторовое масло отличается выраженными ранозаживляющими и подсушивающими свойствами. Оно облегчает проникновение лекарства в кожу и делает ее мягче. Касторовое масло применяют в лечении ожогов, обморожений, ран, сыпи и других проблем с кожей. Кроме того, масло эффективно борется с грибком и бактериями.
Деготь получают из натуральной древесной смолы. Именно этот компонент придает мази Вишневского специфический неприятный запах. Деготь в народной медицине издавна применяется в лечении ран, фурункулов, ангины, гангрены, мастита и других болезней. Деготь является антисептиком широкого действия, который активно борется с различными микробами и помогает обеззараживать раны. Этот компонент мази улучшает кровообращение, раздражает нервные окончания и быстро восстанавливает ткани.
Ксероформ также является антисептиком, но не натуральным, а синтетическим. Он способствует быстрому окислению бактерий и нарушает их структуру, вызывая, таким образом, гибель микроорганизмов. Это вещество незаменимо при лечении различных воспалений кожи и гнойных ран, поэтому его применяют после родов и операций, а также при экземах и сильных ожогах.
Когда применяют мазь Вишневского?
Чаще всего линимент Вишневского применяется в хирургии, так как он обладает высокой эффективностью и не приносит никакого вреда здоровью. Данный препарат может использоваться также в домашних условиях. Он пользуется популярностью в лечении нарывов и других воспалений. Любые виды гнойников быстрее созревают и заживают. Вылечить их можно всего за сутки. При лечении запущенной формы угревой сыпи можно получить отличный эффект в виде совершенно чистой кожи буквально через несколько процедур.
Кроме того, мазь Вишневского применяется в лечении гинекологических воспалений. Благодаря введению во влагалище тампонов с мазью появляется возможность уничтожать болезнетворные микроорганизмы, вызывающие воспаление в половых органах. Мазь Вишневского незаменима для лечения ожогов, отеков, псориаза, варикоза, гангрены, тромбофлебита и многих других заболеваниях конечностей.
Отличный эффект мазь Вишневского проявляется при лечении трофических язв, тромбофлебита, так как она помогает рассасыванию тромбов, стимулирует процессы регенерации и уменьшает воспаление в венах. При нарушениях функций сосудов ног, что часто бывает у заядлых курильщиков, нужно применять мазевые повязки не менее 12 часов. Это дает существенное облегчение состояния больного.
При уходе за лежачими больными мазь Вишневского помогает эффективно бороться с пролежнями. Кроме того, она прекрасно справляется с отеками, усиливает кровообращение, уменьшает болезненность. Использовать линимент Вишневского можно и при геморрое, но только на чистой коже. В противном случае инфицирование может усилиться.
Особенности применения мази при беременности
В этом состоянии мазь можно использовать при геморрое, варикозе, отеках. Перед нанесением линимента Вишневского кожу протирают спиртом, что позволяет быстро уничтожить бактерии.
Какие имеются противопоказания?
Мазь нельзя использовать при опухолях и почечной недостаточности. Если длительно использовать данное средство, возникает покраснение и сыпь на коже. Также запрещено применять линимент Вишневского на тех участках тела летом, которые открыты для солнечных лучей. Это может вызвать сильный ожог кожи.
Как применять данный препарат?
Перед использованием линимента Вишневского нужно обязательно обеззараживать поверхность кожи с помощью салицилового спирта или йода.
Мазь можно применять только наружно в виде повязок, которые накладываются на срок не менее 8 часов. Периодически повязки нужно менять.
При лечении угрей применяется в виде простого намазывания и повязок, причем последние используются при наличии большой площади высыпаний. На бинт наносят мазь и прикладывают ее к месту поражения, закрепив пластырем. Обычно повязки накладывают на ночь. Утром их обязательно убирают и протирают кожу спиртом. Это позволяет избавиться от бактерий и неприятного запаха мази. Линимент можно точечно наносить на кожу, где имеются прыщи, с помощью ватной палочки. Причем делать это нужно через каждые 2 часа.
При лечении ожогов или обморожений также используются повязки, на которые накладывают мазь Вишневского. Это позволяет не допустить образования рубцов и помогает коже быстрее восстановиться. Мазь держат на участке поражения до полного высыхания, после чего ее заменяют.
В гинекологии эта мазь применяется в лечении многих воспалительных процессов, например, при воспалении влагалища и яичников. Назначают ее и при непроходимости маточных труб. Мазь уменьшает отеки, рассасывает спайки, заживляет нарывы, швы после родов. Тампоны с мазью используют не менее 10 дней. После окончания лечения делается перерыв также на 10 дней. При этом нужно знать, что мазь Вишневского предназначена только для лечения воспалений и бактериальных инфекций, но не вирусных или грибковых заболеваний. При эндометриозе мазь Вишневского восстанавливает слой внутри маточной трубы и помогает женщине быстро забеременеть.
Также это средство применяется в лечении геморроя и после операции по удалению узлов. Ее использование вызывает рост новой кожи и защищает раны от инфицирования. На начальных стадиях геморроя это средство рассасывает шишечки и позволяет избежать операции. Перед применением мази анальное отверстие нужно обработать слабым раствором марганцовки. Для этого следует делать сидячие ванночки. В сутки можно выполнить несколько таких процедур. После обработки кожи накладывают мазь как компресс. Иногда линимент накладывают на 2 часа. Болезни нижних конечностей лечат с помощью марлевых повязок, которые закрепляют на ногах с помощью бинтов.
Мазь Вишневского является уникальным препаратом для лечения ран, гнойников на коже и других болезней. Она имеет небольшую стоимость, поэтому всегда доступна для всех слоев населения.
Более подробную инструкцию по применению смотрите тут. Мазь Вишневского применяется не только в официальной медицине, но также считается проверенным и эффективным народным средством.
Мазь Вишневского: почему врачи не советуют её использовать (2021-01-11 12:17:02)
Мазь Вишневского: почему врачи не советуют её использовать
Мазь Вишневского, которая была практически в каждой домашней аптечке и использовалась регулярно. Ушибы, порезы, раны, нарывы, фурункулы, дерматиты – много разных травм и болячек лечили преимущественно этой мазью. И неожиданно для потребителей, её запретили.
Но уже в послевоенные годы многие врачи настаивали: мазь Вишневского должна остаться в прошлом. В частности, профессор Л. А. Блатун из Института хирургии РАМН писал, что использование этого препарата, названного им устаревшим, он считает неправомерным из-за большого количества осложнений и как минимум недоказанной эффективности. Механизм действия мази Вишневского был прост: покрывая рану воздухонепроницаемой пленкой, она стимулировала нагревание тканей и вытягивание гнойного эксудата. Однако то же нагревание стимулировало и бурный рост микробов под слоем мази, что приводило к многочисленным осложнениям, вплоть до гангрены.
По свидетельству врачей, мазь Вишневского не оказывает обезболивающего и противоотечного эффекта, усугубляет воспалительные процессы при диабетических изъязвлениях, провоцирует кровотечение и может даже привести к тяжелым последствиям, в том числе онкологическим заболеваниям.
Врач-хирург Алексей Моспанов утверждает: «Мазь Вишневского – это позавчерашний век. Осложнений от нее столько, что ни о каком лечебном эффекте и говорить не приходится. Если вам врач назначает эту мазь – меняйте врача. Хуже препарата я и вспомнить не могу».
Однако до сих пор некоторые врачи назначают эту мазь при ряде болезней, пытаясь лечить с ее помощью даже геморрой, поражения слизистой кишечника, фурункулы и прочие болезни. Категорически нельзя применять мазь Вишневского также при мастите, гинекологических заболеваниях, кровотечениях, абсцессах, свищах, артрозах и артритах, диатезе, аллергиях, ранах и травмах… В общем, нет такой болезни, для лечения которой мазь Вишневского могла бы пригодиться.
Лечение бартолинита мазью Вишневского
Мазь Вишневского – универсальный препарат, который имеет широкий спектр применения. Например, очищает внутренние половые органы женщины, заживляет раны и легкие травмы, рассасывает кисты, восстанавливает поврежденные ткани после операции, устраняет непроходимость маточных труб, помогает в восстановлении естественной микрофлоры, обладает антимикробным и противогрибковым свойством. Именно поэтому оправдано применять мазь Вишневского при бартолините.
В области медицины для женщин это средствоиспользуется до и после хирургических вмешательств для более быстрого заживления, а также в составе комплексной терапии.Отзывы многих пациентов уверяют, что мазь Вишневского при бартолините действительно имеет лечебный эффект.
Не стоит пренебрегать таким известным средствам как ихтиоловая мазь при бартолините: на их основе делают компрессы. Если при первых симптомах сразу начать лечение в домашних условиях, то уже через 2-3 дня можно привести здоровье в порядок, не обращаясь за хирургическим вмешательством. Но с одним нюансом – если поражение не достигло больших размеров.
Способ применения
Чтобы задействовать лечение бартолинита мазью Вишневского, надо сделать апликацию. Сформируйте марлевую салфетку из стерильного бинта, сложенного в несколько слоев. Нанесите средство толстым слоем, приложите на ночь к участку. После вскрытия гнойника рекомендуется использовать Левомиколь для заживления ран.
Чтобы заболевание лишний раз о себе не напоминало, можно приготовить домашний напиток, укрепляющую иммунную систему. Понадобятся листья алоэ (их следует измельчить),мед и вино, смесь из которых пить по 1 ст. л. трижды в день за 30 минут до еды.
Противопоказания
Необходимо помнить, что все вышеописанные средства следует использовать только после консультации специалиста, особенно если у вас диагностировали абсцесс во время беременности. Лечение Вишневского при бартолинитебудет намного эффективнее и действеннее вместе с традиционной медициной. Помните, что вы несете ответственность не только за себя, но и за жизнь будущего малыша.
К сожалению, и дома, и после профессионального лечения неприятная «болячка» может снова появиться. Лучше заняться профилактикой: носить удобное нижнее белье, следить за гигиеной половых органов и не менять партнеров.
Если размер шишек достигает величины ореха и это вызывает сильную боль, то обязательно запишитесь на консультацию к урологу.
Линимент бальзамический (по Вишневскому) : инструкция по применению
Лекарственная форма
Состав
100 г препарата содержит
активные вещества: деготь березовый 3.0 г, ксероформ 3.0 г
вспомогательные вещества: аэросил 5.0 г, масло подсолнечное или касторовое 89.0 г
Описание
Линимент от светло-желтого до бурого цвета со специфическим запахом
Фармакотерапевтическая группа
Прочие антисептики и дезинфицирующие препараты
Фармакологические свойства
Комбинированный препарат для наружного применения. Оказывает антисептическое и местнораздражающее действие, ускоряет процессы регенерации.
Показания к применению
Неинфицированные, длительно незаживающие послеоперационные, посттравматические раны кожи и мягких тканей.
Способ применения и дозы
Наружно. Линимент наносят 2 раза в день тонким слоем на участок поражения не втирая или накладывают марлевую повязку в 5-6 слоев, пропитанную линиментом. Длительность лечения зависит от характера и течение заболевания, определяется врачом.
Побочные действия
— возможно: раздражение кожи в виде покраснения, отека, зуда на месте нанесения лекарственного средства, кожных аллергических реакций (при продолжительном применении).
Противопоказания
— повышенная чувствительность к дегтю и ксероформу
— острые гнойные заболевания кожи и мягких тканей (абсцедирующий фурункул, карбункул, флегмона, абсцесс, гидраденит, лимфаденит, нагноившиеся атерома, липома, парапроктит, эмпиема плевральной полости).
Лекарственные взаимодействия
Особые указания
Не допускать попадения линимента в глаза, приема его внутрь. В случае случайного попадения в глаза необходимо промыть их водой и немедленно обратиться к врачу. Линимент имеет неприятный запах и оставляет следы на одежде.
Беременность и период лактации
Применение при беременности и лактации допускается только по назначению врача, с учетом соотношения пользы для матери и потенциального риска для плода/ребенка.
Возможно применение по назначению врача
Особенности влияния препарата на способность управлять автотранспортом или потенциально опасными механизмами
Передозировка
Форма выпуска и упаковка
По 25 г или по 40 г препарата в банки из стекломассы с винтовой горловиной крышка полиэтиленовая навинчиваемая с уплотняющим элементом или крышка натягиваемая с уплотняющим элементом.
Банки вместе с инструкциями по медицинскому применению на государственном и русском языках в соответствующем количестве укладывают в стопы из бумаги оберточной или в коробку из картона коробочного или пленку полиэтиленовую термоусадочную или ящики из гофрированного картона.
По 25 г или по 40 г в тубы полимерные или алюминиевые для медицинских целей. Каждую тубу, вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Условия хранения
Хранить в защищенном от света месте, при температуре не выше 25 °С.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
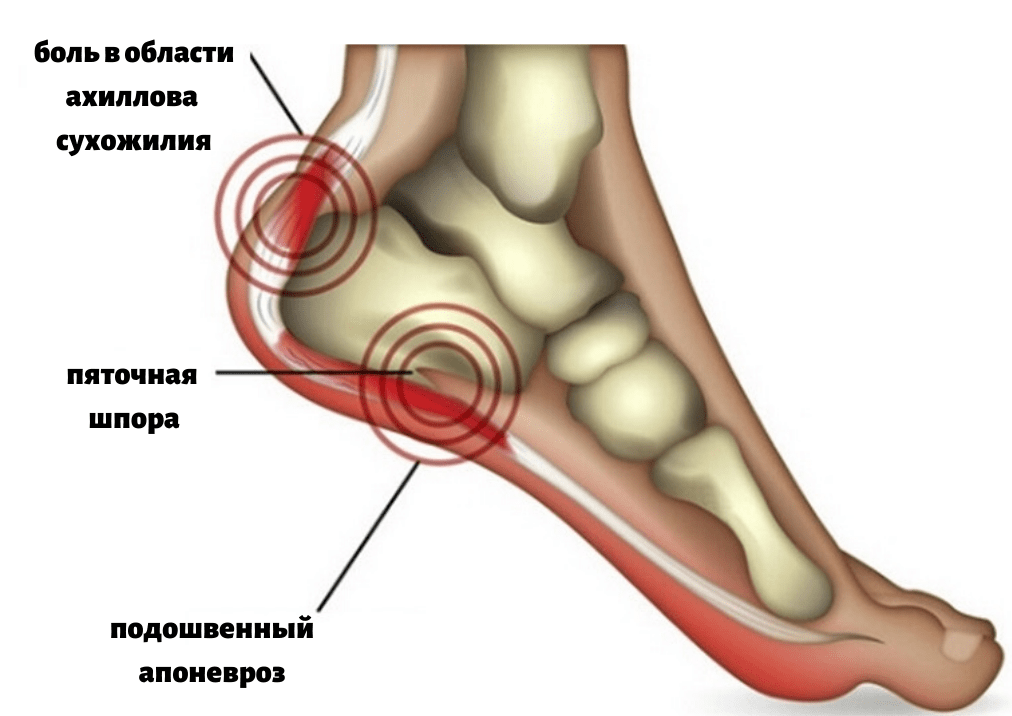
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
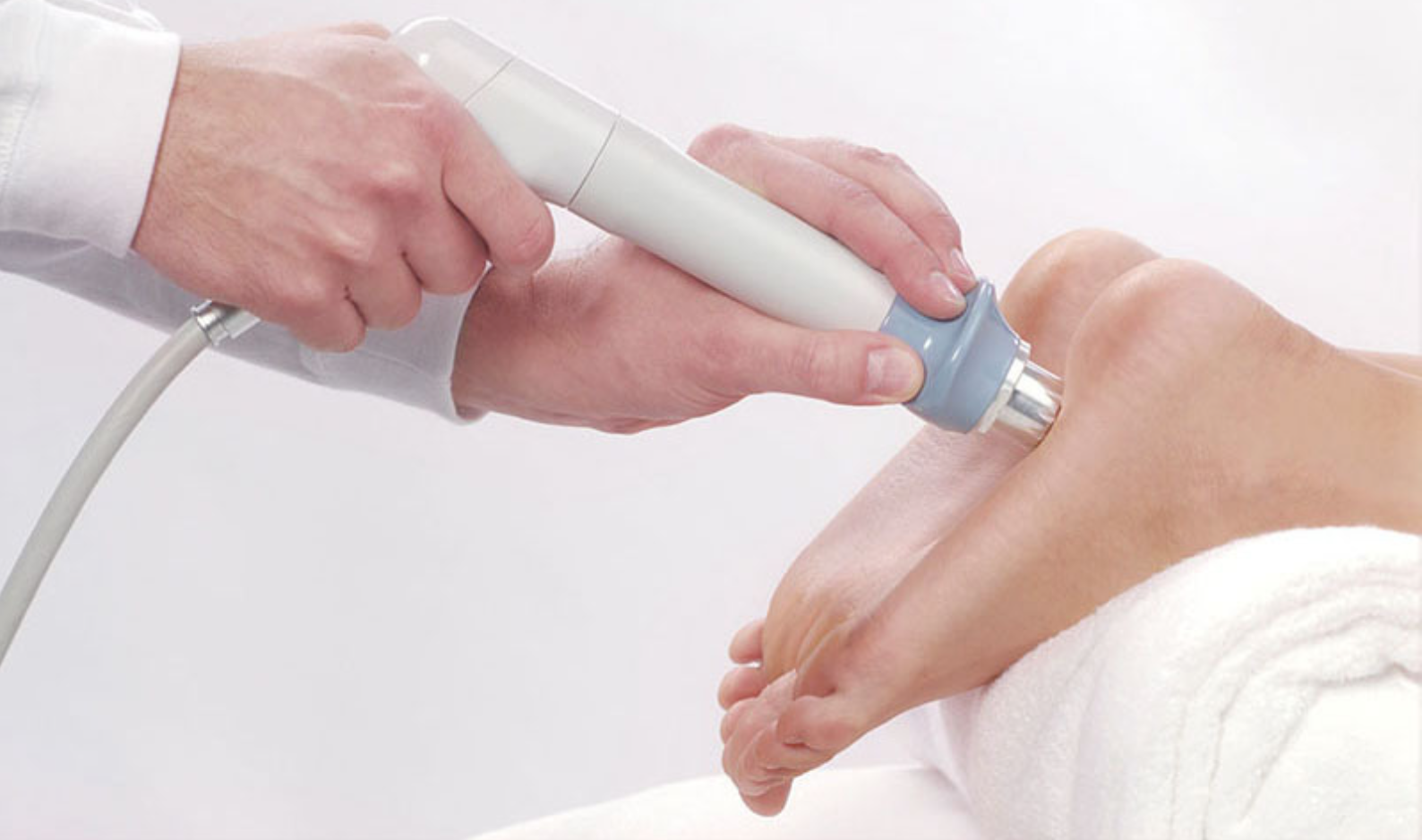
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата: