Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
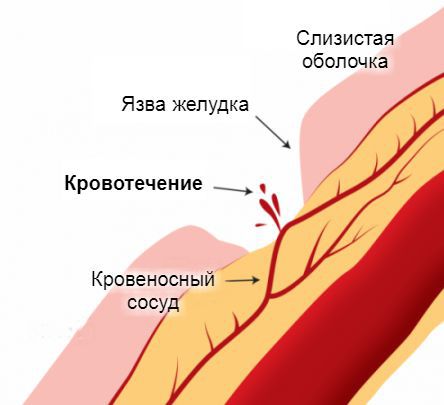
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
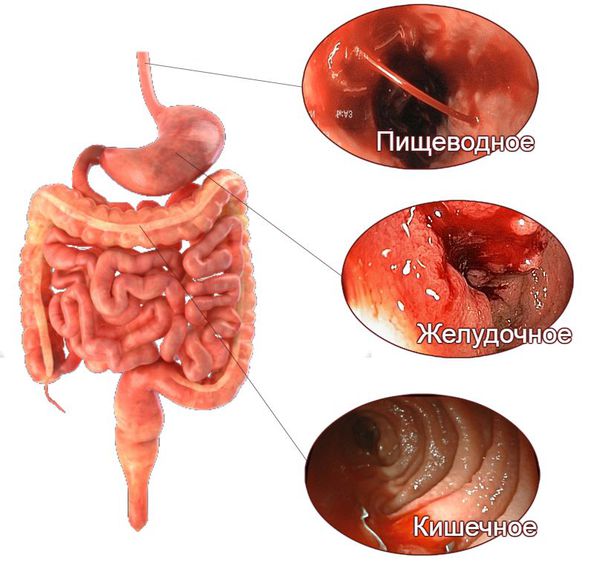
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
Патогенез желудочно-кишечного кровотечения
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
По клиническому течению различают:
По объёму оно может быть:
По характеру выделяют:
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
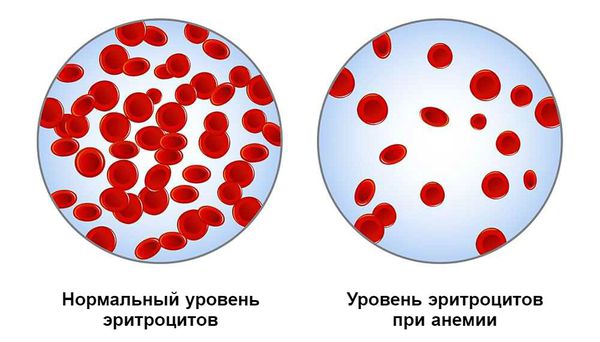
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
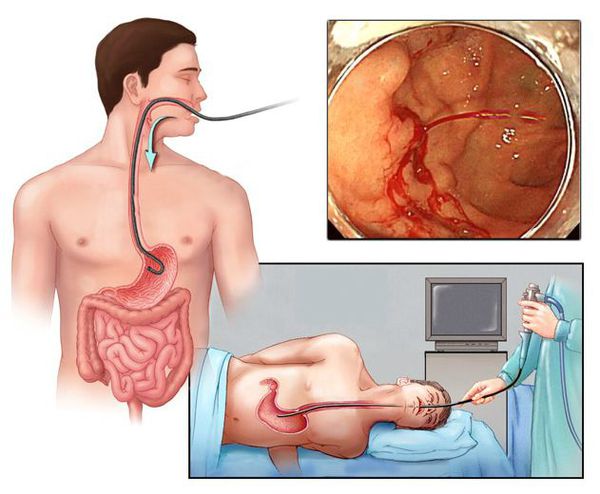
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
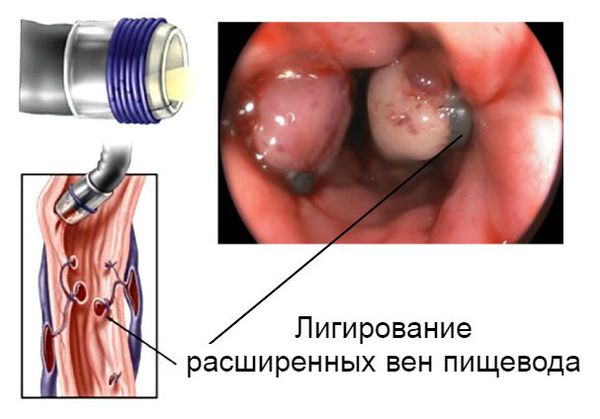
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
Прогноз. Профилактика
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.
Боли внизу живота у женщин
Боли внизу живота у женщин — это неприятные ощущения, которые часто сигнализируют о вредном воздействии на половые органы, их повреждении или возникновении состояния, опасного для здоровья. Они могут возникнуть даже при отсутствии травмирующих факторов. Однако дискомфорт оказывает влияние на психоэмоциональную сферу жизни человека, ограничивает его подвижность.
По данным Всемирной организации здравоохранения, множество заболеваний сопровождается данным симптомом. Поэтому при возникновении болей внизу живота у женщин следует записаться на прием к врачу. Он правильно установит причину их появления. Для этого вам проведут осмотр и комплексное обследование, которое может включать в себя лабораторные, визуальные, эндоскопические и прочие методы диагностики. На основании полученных результатов и данных анамнеза врач принимает выбирает тактику лечения — консервативную и/или хирургическую.
Характер болей внизу живота у женщин
При обращении к врачу важно предоставить исчерпывающую информацию о состоянии здоровья. Нужно обратить внимание, при каких обстоятельствах у вас возник дискомфорт, а также на характер проявлений. Так, например вы можете испытывать:
Также важно учесть, когда именно вы почувствовали дискомфорт. В соответствии со временем возникновения различают:
Причины боли внизу живота у женщин
Дискомфорт может быть обусловлен физиологическими состояниями, а также патологиями:
Рассмотрим более подробно часто встречающиеся причины болей внизу живота у женщин.
Воспалительные заболевания органов репродуктивной системы
Этот симптом может свидетельствовать о следующих патологиях:
При данных заболеваниях возникает интенсивная приступообразная или постоянная боль над лобковой костью, а также дискомфорт в боковых отделах живота. Их точная локализация является сигналом воспаления. Однако при остром эндометрите вы не сможете уточнить, где именно у вас болит. Вы можете испытывать слабость, наблюдать нехарактерные выделения, а также повышение температуры тела.
Хронический аднексит сопровождает тянущая боль с кратковременными спазмами. Ее интенсивность увеличивается после стрессов, при переохлаждении. Важно обратить внимание на интенсивность боли внизу живота у женщины во время полового акта. Ее быстрое усиление является определяющим (патогномоничным) признаком.
Эндометриоз
При данной патологии пациентки отмечают тянущие или ноющие боли в органах малого таза. Их интенсивность увеличивается перед началом менструального цикла. Своего пика дискомфорт достигает в его первые 2-3 дня. Также вы можете отметить усиление болей при сексуальных контактах.
Новообразования
Аппендицит
При воспалении отростка слепой кишки возникает дискомфорт в подвздошной области, а также над лобком. Точная локализация боли внизу живота у женщин зависит от расположения аппендикса у конкретной пациентки.
Вы будете ощущать интенсивный дискомфорт с нарастающим напряжением в правой подвздошной области. В некоторых случаях может возникнуть проблемы со стулом, а также рвота. Не откладывайте обращение за скорой медицинской помощью: при прогрессировании острый аппендицит может спровоцировать перитонит.
Альгоменорея
В соответствии с данными ВОЗ, с этим состоянием сталкиваются до 70% женщин в возрасте 15-45 лет. Оно характеризуется возникновением болей за 12-24 часа до начала менструального цикла. Как правило, женщины репродуктивного возраста отмечают ноющий или тянущий характер дискомфорта. В большинстве клинических случаев он характеризуется умеренной интенсивностью.
Выраженность альгоменореи (дисменореи) может варьироваться.Однако в 15% случаев женщины обращаются с сильными болями, которые приводят к ограничению трудоспособности. Также они могут сопровождаться головокружением, слабостью, тошнотой. Спазмы усиливаются при дефекации, поворотах туловища, кашле, чихании. Это состояние негативно отражается также на психоэмоциональном фоне женщины.
Состояния во время беременности
Вынашивание ребенка — одно из естественных состояний женщин. При нормальном течении беременности она может испытывать дискомфорт внизу живота недолго. Это обусловлено ростом матки, нагрузкой на связки, которые поддерживают ее.
Когда плод становится крупнее, матка начинает давить на некоторые другие органы. Из-за этого могут возникать боли внизу живота у беременных женщин во втором-третьем триместре. Также в этом время начинаются схватки Брэкстона-Хикса. Они являются ложными, но при них происходят сокращения матки, из-за чего может возникать дискомфорт.
Однако интенсивные боли внизу живота у женщин, вынашивающих плод, часто являются сигналом развития осложнений. Например, признаком внематочной беременности считается ноющий дискомфорт слева в области паха или справа. При этом пациентка отмечает задержку менструации, набухание молочных желез, изменение аппетита.
При выкидыше возникает острая боль в области крестца и над лобком, а также кровянистые выделения. Это может быть спровоцировано стрессом, подъемом тяжестей, ударом в живот.
Еще одним осложнением может стать отслойка плаценты. Распознать ее можно по острой приступообразной интенсивной или ноющей боли внизу живота у женщин при беременности. Она сопровождается кровотечением. Живот при пальпации становится твердым.
Боли внизу живота после полового акта
В большинстве случаев после сексуального контакта у женщин может возникать дискомфорт внизу живота из-за сокращения матки. Если его интенсивность невысокая, то не стоит волноваться.
Однако систематические интенсивные боли внизу живота у женщин после секса могут возникать при развитии следующих патологий:
Грыжи
При выпячивании органов в области паха, а также спигелиевой или белой линий наблюдаются боли внизу живота у женщин. Отчетливо они проявляются при сдавливании данной области ремнем, натуживании при походах в туалет, ношении неудобной одежды. При значительном выпячивании грыжи дискомфорт становится постоянным.
Кишечные инфекции
Боль внизу живота возникает у женщин и мужчин при следующих инфекционных патологиях:
Пациент испытывает сильный дискомфорт режущего характера. Он возникает на фоне болезненных позывов к дефекации. Развивается диарея с позывами от 10 раз в сутки.
Патологии мочевыделительной системы
Синдром хронической тазовой боли
Эти проявления не связаны с менструацией и длятся на протяжении 6 и более месяцев. Пациент может отмечать дискомфорт в области органов малого таза, крестца, промежностей, в надлобковой области.
Вы можете ощущать, что боль «отдает» в ягодицы, суставы. Она усиливается при переохлаждении, физических нагрузках, сексуальном контакте, гинекологическом осмотре.
Редкие причины боли внизу живота у женщин
Реже всего симптом возникает при следующих патологиях:
Диагностика боли внизу живота у женщин
Выявить причину, которая сопровождает столь неприятный симптом, могут разные врачи: гастроэнтерологи, гинекологи и другие специалисты. Пациентке при этом рекомендуется пройти комплексное обследование. Оно включает в себя:
Принципы помощи до уточнения заболевания, сопровождающегося болью внизу живота
Если незначительный дискомфорт наблюдается при беременности, рекомендуется хорошо отдохнуть. Не поднимайте тяжестей, постарайтесь избегать нагрузок, Также важно соблюдать диету: не употреблять продукты, провоцирующие газообразование. Часто они способствуют возникновению болей в животе в данный период. При усилении дискомфорта, появлении спазмов и кровянистых выделений следует незамедлительно проконсультироваться с врачом.
Если у вас болезненные менструации, то можно начать с немедикаментозных методов. Позаботьтесь о собственном психологическом состоянии, постарайтесь полежать в позе эмбриона, приложив к месту, где возникают неприятных ощущения, теплую грелку. Чтобы исключить большее спазмирование области, откажитесь от кофе, чая, острых блюд, копченостей. Отдайте предпочтение травяным чаям с мятой.
Консервативная терапия патологий, при которых возникают боли внизу живота у женщин
Тактику лечения выбирает врач после проведения обследования. Препараты вам назначат после уточнения клинической картины. При этом важно придерживаться рекомендаций специалиста в отношении режима дня, питания, водного режима. После вам могут рекомендовать прием следующих медикаментов:
Хирургическое лечение заболеваний, при которых возникают боли внизу живота у женщин
Некоторые состояния, сопровождающиеся данным симптомом, требуют терапии хирургическим методом. Часть из них относится к числу неотложных, среди них — внематочная беременность. В этом случае выполняется удаление маточной трубы или туботомия — вмешательство, помогающее сохранить репродуктивное здоровье.
Также вам могут провести оофорэктомию, клиновидную резекцию яичника, аднексэктомию по показаниям. Грыжи, аппендицит также требуют хирургического лечения.
Боли внизу живота у женщин значительно снижают качество жизни. Не стоит пытаться перетерпеть дискомфорт. Острые состояния могут перейти в хроническую форму, что нередко приводит к осложнениям. Острая интенсивная боль — сигнал для немедленного обращения за медицинской помощью. Она может являться признаком жизнеугрожающего состояния.
Перечень источников
Головченко Олегом Васильевичем
(врач акушер-гинеколог высшей категории, кандидат наук).