Аппетит при коронавирусе: потеря аппетита, пропал аппетит? Есть ли и какой аппетит при ковиде?
Потеря аппетита при коронавирусе не входит в основной симптомокомплекс, однако, встречается у половины пациентов с легкой формой COVID-19 и практически у всех больных со среднетяжелой и тяжелой формой инфекции. Новый штамм коронавируса SARS-CoV-2 отличается от других респираторных вирусов вариабельностью инкубационного периода.
С момента заражения до появления первых признаков проходит от 3 до 14 дней. Заболевание начинается с поверхностного непродуктивного кашля, гипертермии (до субфебрильных значений 37-38℃), сильной слабости. Другие проявления КОВИД-19, в том числе снижение аппетита, зависят от характера течения инфекционного процесса. При бессимптомной форме инфекции у человека может быть только небольшое кратковременное недомогание.
Ключевые симптомы COVID-19 в зависимости от формы болезни
Форма течения болезни зависит от полученной дозы вирионов (вирусной нагрузки), иммунного статуса и преморбидного фона (состояния здоровья до заражения вирусом).
Причины потери аппетита при COVID-19
Гипорексия или полное отсутствие аппетита, нарушение пищеварения, головокружение сопровождают любую инфекцию независимо от возбудителя. Симптомы возникают вследствие массивного отравления продуктами распада и накоплением воспалительных медиаторов.
При заражении КОВИД-19, попавшие в организм вирионы, сталкиваются с сопротивлением иммунных клеток, что провоцирует активность гуморальных и клеточных медиаторов воспаления. В борьбе с вирусами часть защитных клеток гибнет, а продукты их распада становятся токсичными.
В случае масштабного инфицирования токсические вещества скапливаются в крови. В свою очередь, воспалительные медиаторы провоцируют проницаемость сосудистых стенок и нарушение целостности клеточных оболочек (мембран).
В результате из кровотока вирусы и продукты распада иммунных клеток атакуют внутренние органы и головной мозг, вызывая интоксикацию. При КОВИД-19 отравление организма часто связано с прямым попаданием коронавируса в ЖКТ. При заражении вирусные частицы проникают в клетки организма через специфические белковые рецепторы (АПФ 2).
Их наибольшее количество содержит верхние и нижние дыхательные пути, остальные находятся в ЖКТ и печени. Бурное размножение вируса в пищеварительной системе отражается специфическими интоксикационными симптомами, включая потерю аппетита.
Кроме этого, существует так называемый кишечный вид COVID-19. Основными путями заражения коронавирусом считаются аэрогенный (воздушно-капельный) и контактно-бытовой. Однако, согласно медицинским исследованиям, около 5% пациентов заразились фекально-оральным способом. Течение кишечного вида болезни более сложное и длительное, а симптомы схожи с проявлениями тяжелой энтеровирусной и ротавирусной инфекции.
Еще одна причина снижения аппетита (даже у больных с легкой формой коронавируса) – включение организмом «режима экономии энергии». Для переработки пищи, особенно белковых продуктов, требуются значительные энергозатраты. Чтобы сэкономить часть энергии для борьбы с инфекцией, иммунная система старается максимально «выключить» пищеварительные процессы.
Не исключается и психосоматический фактор. Любая болезнь является стрессом, под воздействием которого нарушается обмен веществ, а также синтез грелина и лептина (гормонов, отвечающих за чувство голода и насыщения). У ковидных больных нервная система находится в перманентном стрессе из-за страха перед пандемией.
В таком состоянии центр голода в головном мозге, управляющий гормонами, просто блокируется. Пропавший аппетит может быть следствием специфической симптоматики коронавируса – аносмии и агевзии. Когда у человека не работают обонятельные и вкусовые рецепторы, желание покушать значительно снижается.
Сопутствующие симптомы
Гипорексию, как правило, сопровождают:
Наиболее тяжело симптомы интоксикации проявляются у людей с отягощенным преморбидным фоном в плане органов ЖКТ и гепатобилиарной системы.
Продолжительность гипорексии
Отсутствие желания кушать обычно сопровождает весь период острой интоксикации. При легком течении заболевания аппетит пропадает на 3-5 дней с момента появления первых признаков коронавируса.
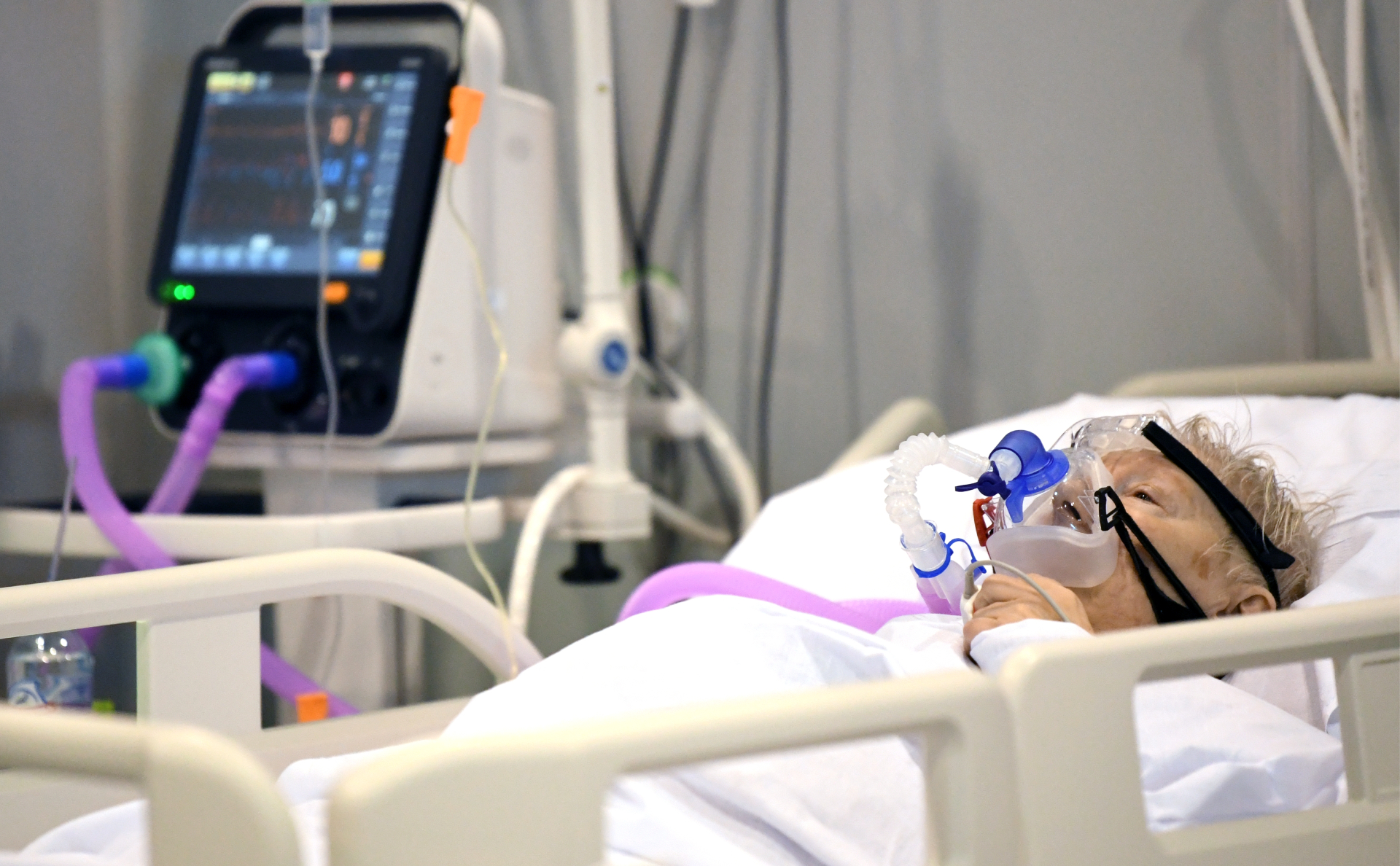
В среднетяжелой форме общая слабость и гипорексия присутствуют от 10 дней до 2 недель. При тяжелом состоянии здоровья с присоединением ковидной пневмонии интоксикация может длиться месяц. Хороший аппетит появляется, когда пациент начинает выздоравливать.
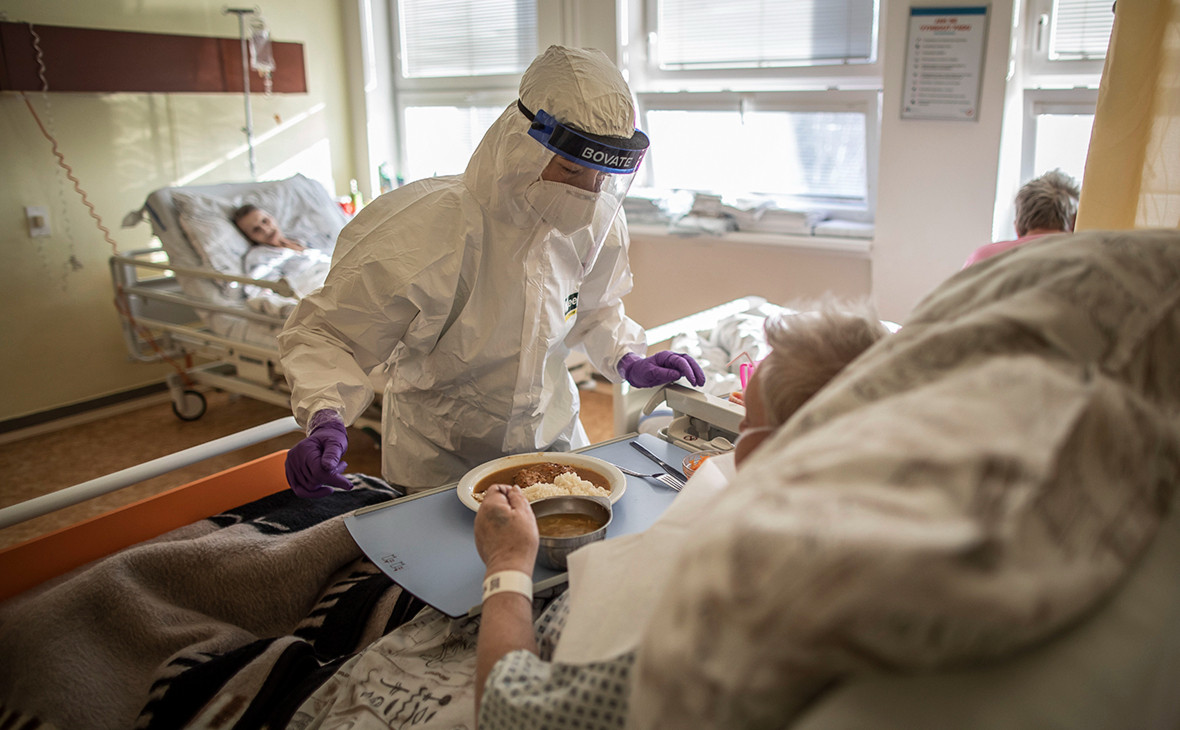
Питание при коронавирусной инфекции
Пациентам реанимационного отделения с тяжелой формой COVID-19 питательные вещества вводят инфузионно. Парентеральное питание позволяет поддержать жизнедеятельность организма. Во время госпитализации со среднетяжелой формой инфекции больных кормят в столовой стационара, согласно назначенной диете. В случае домашнего лечения коронавируса врачи рекомендуют придерживаться диетического рациона и пить много жидкости.
Если во время болезни пропал аппетит, не нужно пытаться кушать принудительно. Единственное, что необходимо организму в этот период – обильное питье.
В состоянии острой интоксикации назначают сорбенты (Энтеросгель, Полисорб и т. д.), которые связывают токсины и помогают им быстрее покинуть организм. Кроме этого, ускорению детоксикации и восстановлению водно-электролитного баланса способствует отвар шиповника, некрепкий зеленый чай, натуральные соки, щелочная минеральная вода.
Когда аппетит появляется, не следует кушать все подряд. Ослабевший ЖКТ не сможет переработать тяжелую пищу. В реабилитационный период больным КОВИД-19 рекомендуются:
Вернуться к привычному рациону можно, когда пациент окончательно пойдет на поправку.
Дополнительные советы по питанию и ответы на вопросы
Чтобы дополнительно не спровоцировать диспепсию, до полного выздоровления нужно исключить употребление сырых овощей, грибов, блюд из бобовых культур, свежего хлеба.
На время болезни необходимо отказаться от кофе, энергетиков и спиртных напитков. Подобная стимуляция нервной системы только ухудшит состояние.
Когда пройдет острая интоксикация, следует ввести в рацион кисломолочные продукты. Они помогут восстановить микрофлору кишечника.
Какую лечебную диету лучше соблюдать при коронавирусе?
По рекомендации Военно-Медицинской академии больным коронавирусного стационара назначают лечебное питание «Стол №2» (по классификации М. Певзнера). Такой рацион показан пациентам с заболеваниями ЖКТ.
Что делать, если обоняние и аппетит снова пропали после выздоровления?
Выздоровевшим считается человек, у которого зафиксировано два отрицательных результата ПЦР-теста на коронавирус. Если тестирование не проводилось, повторное проявление симптомов может указывать на неполное уничтожение инфекции.
Почему в период восстановления после болезни нельзя есть свежий хлеб?
Свежая выпечка провоцирует процессы брожения. При употреблении свежего хлеба после вынужденного голодания возникает интенсивное газообразование и абдоминальные боли.
Врачи рассказали, как бороться с отвращением к еде из-за COVID-19
У части пациентов на фоне текущего и после перенесенного заболевания коронавирусом наблюдается изменение или полная потеря вкуса и обоняния. Об этом рассказал РБК главный терапевт сети клиник «РЖД-Медицина», кандидат медицинских наук Сергей Черемушкин.
Он объяснил, что это происходит из-за действия вируса на периферическую и центральную нервную систему. По словам врача, чтобы избавить от этих симптомов, необходимо вылечить сам COVID-19, а также предотвратить воспаление легких на фоне гиперкоагуляции (плохая свертываемость крови) и гиперответа иммунной системы, а само восстановление обоняния и вкуса занимает две-три недели, редко два-три месяца.
«Для скорейшего выздоровления и избавления от проявлений я рекомендовал бы предпочесть искусственным таблетированным заменителям разнообразное полноценное питание, включая белковую (рыба, мясо, морепродукты) и растительную пищу, так богатую необходимыми витаминами и минералами, а также совершать дозированные регулярные прогулки на свежем воздухе», — сказал Черемушкин.
Отвращение к еде и отсутствие запахов связаны с тем, что вирус поражает центры головного мозга, рассказала РБК врач-диетолог, кандидат медицинских наук Ольга Григорьян. Она пояснила, что в таком случае вирус поражает центр аппетита в гипоталамусе, однако стоит понимать, что через две-три недели желание есть возвращается.
«Надо этот период пережить и помогать себе осознанно, понимая, что пища очень нужна, особенно белки. Можно делать нейтральную пищу и принимать ее как лекарство — допустим, суп-пюре с куриной грудкой, взбивая все в блендере, смузи и вбивать туда творог», — рассказала врач.
Такая реакция протекает у каждого, кто болел коронавирусом, индивидуально, но может восстановиться со временем, рассказала РБК врач-диетолог, заведующая отделом организации лечебного питания НИКИ детства Московской области Анна Басова. Врач посоветовала просто исключать те продукты, к которым формируется отвращение, на те, которые переболевшие с удовольствием принимают.
«При возникновении этого недуга рекомендуется употреблять быстро усваиваемые продукты. При расстройстве кишечника не стоит полностью исключать клетчатку — это крупы и овощи, которые также содержат витамины. Необходимо употреблять белковую пищу, потому что во время болезни происходит расщепление белка, а именно молочную и кисломолочную продукцию с пребиотиком для нормализации функции кишечника», — добавила Басова.
Если человек во время болезни COVID-19 принимал противовирусные и антибактериальные препараты, которые, как и сам вирус, могут оказывать негативное влияние на печень, это приводит к нарушению усвоения продуктов, сообщила РБК врач-диетолог, кандидат медицинских наук Дарья Русакова. «Стоит начинать с небольших порций, не переедать, не перегружать печень. Возможно, некоторым потребуется медикаментозная коррекция с помощью ферментных и улучшающих микрофлору препаратов», — посоветовала врач.
По словам Русаковой, в таком случае также следует есть продукты растительного происхождения — сезонные овощи, фрукты, ягоды, а также белковые продукты — нежирные мясо и рыбу. «Все должно быть сбалансировано, не нужно перегружать большим количеством сахара, жира, не рекомендуется жареное. Но рекомендуются острые, пряные, с яркой вкусовой палитрой блюда, потому что требуется заново тренировать вкусовые рецепторы», — добавила она.
О том, что потеря обоняния и вкуса может случиться во время и после коронавируса, говорили многие врачи. В рекомендациях российского Минздрава снижение обоняния и вкуса названо в числе возможных симптомов заражения коронавирусом.
Например, в январе ЛОР-врач высшей категории, кандидат медицинских наук, руководитель ЛОР-клиники Владимир Зайцев говорил, что при COVID-19 могут изменяться или пропадать обоняние и вкусовые ощущения. Однако он предупредил, что для их восстановления не стоит использовать спирт, аджику, горчицу или перец. По его словам, нужно, наоборот, создать условия покоя, использовать щадящую диету и не добавлять в пищу острые приправы.
Что есть, чтобы быстрее восстановиться после COVID-19?
Поясняет Маргарита Провоторова, эксперт Центра молекулярной диагностики CMD ЦНИИ эпидемиологии Роспотребнадзора.
Расскажите, пожалуйста, какие продукты помогут быстрее восстановиться после коронавирусной инфекции?
– Восстановление после перенесенного COVID-19 – это комплексный процесс, который должен включать в себя не только питание, но и лечебную физкультуру, проведение дыхательной гимнастики. Конечно, полноценный рацион играет одну из главных ролей в реабилитации. Именно с продуктами питания мы должны получать все необходимые для нормальной жизнедеятельности микронутриенты.
На что обратить внимание в рационе тем, кто переболел?
– Должно быть достаточное содержание необработанных или цельнозерновых продуктов: овсянка, гречка, рис, перловка, булгур – они являются отличным источником энергии, богаты витаминами группы В и содержат значительное количество пищевых волокон, необходимых для нормальной работы желудочно-кишечного тракта. Бобовые, особенно такие как нут, фасоль, чечевица, – отличный источник легкоусвояемого растительного белка, витаминов группы B и таких микроэлементов, как медь и цинк.
Очень важно ежедневно потреблять не менее 5 порций свежих овощей, фруктов, ягод, салатных листьев и зелени – так вы обеспечите себя не только необходимым количеством витамина C, бета-каротина, фолиевой кислоты, биофлавоноидов, но и клетчаткой, необходимой для поддержания микробиома кишечника. Одна порция составляет 80–100 г чистой мякоти продукта или один средний по размеру фрукт/овощ. Если говорить о зелени и салатных листьях – это одна горсть.
Обязательно в рационе должна присутствовать рыба, и очень хорошо, когда несколько раз в неделю на нашем столе есть блюда из жирной рыбы. Так мы получаем нужные полезные кислоты. Не стоит исключать из рациона различные растительные масла и орехи – они прекрасный источник жирорастворимых витаминов.
Необходимы в ежедневном рационе и кисломолочные продукты умеренной жирности. Творог, сыр, кефир, простокваша, белый йогурт без добавленного сахара обеспечивают полноценным белком. Они отличные источники легкоусвояемого кальция и фосфора, витаминов А и витаминов группы B.
Как часто нужно принимать пищу?
– После перенесенного ковида пациенты часто жалуются на отсутствие аппетита, поэтому рекомендуется принимать сипинговые смеси – это специальные сбалансированные питательные смеси, расфасованные небольшими порциями, которые пьют через трубочку или маленькими глотками несколько раз в день. Таким образом человек сможет поддержать необходимый энергетический баланс.
Принимать пищу следует хотя бы три раза в день. При условии, что у вас нет хронических заболеваний, таких как сахарный диабет, синдром раздраженного кишечника, рефлюкс, сахарный диабет 1-го типа и других патологий, когда врачи рекомендуют потребление пищи через определенные интервалы.
– Однозначного ответа нет. Если ваш рацион сбалансирован и вы не испытываете желания перехватить чего-либо между обедом или ужином, то от перекусов вполне можно отказаться. Они не являются обязательными в нашем рационе. Главное в построении правильной системы питания – это разнообразие и употребление достаточного количества углеводов, полученных из цельнозерновых продуктов, так как именно они являются основным источником энергии. Также обязательно в каждом приеме пищи должны присутствовать овощи, фрукты, ягоды. Не забывайте об орехах, жирной рыбе, кисломолочные продуктах. Прислушивайтесь к своему организму, оценивайте размеры порций и ешьте больше овощей и фруктов.
Какие напитки лучше употреблять?
– Главный источник жидкости для организма – чистая питьевая вода. Конечно, некоторое количество жидкости мы получаем, употребляя сочные фрукты и ягоды, с первыми блюдами, различными напитками. Но все же основной источник – вода. А вот сладкие газированные напитки, фруктовые соки и другие напитки с добавленным сахаром лучше ограничить.
Каких витаминов и минералов не хватает человеку после болезни?
– Прежде всего хотелось бы пояснить, что гиповитаминоз – это самостоятельное заболевание, оно не всегда связано с перенесенными инфекционными заболеваниями, к которым относится и COVID-19. Гиповитаминоз развивается в том случае, когда наш рацион сильно ограничен, и мы длительно время недополучаем с продуктами питания достаточного количества витаминов, необходимых для нормальной жизнедеятельности. Или, наоборот, когда на фоне какого-либо хронического заболевания нарушается процесс усвоения витаминов и микроэлементов. Например, при гипоацидном гастрите, синдроме раздраженного кишечника у пациентов снижено усвоение железа и витаминов группы В, микроэлементов. Поэтому неправильно говорить, что после COVID-19 обязательно развивается гиповитаминоз. Но, безусловно, если человек в результате долгой и тяжелой болезни потерял аппетит, почти ничего не ел, то уровень полезных микронутриентов может снизиться.
Как быстро можно восполнить их дефицит?
– Восполнять надо только в том случае, если у вас подтвержден дефицит того или иного микроэлемента. И для этого необходимо обратиться к врачу. Важно помнить, что практически все витамины и микроэлементы можем и должны получать из пищевых продуктов, если вашим лечащим врачом не рекомендовано что-то еще дополнительно.
Почему некоторым пациентам рекомендуют есть красную икру после болезни?
– Икра, неважно, красная или черная – отличный пищевой продукт, богатый легкоусвояемыми белками и жирами, содержит важную кислоту омега-3. Но при этом в консервированной икре еще и достаточно большое количество поваренной соли. Поэтому ее лучше употреблять в умеренных количествах. Тем более что какими-то особенными целительными свойствами икра в плане реабилитации пациентов не обладает.
То есть она не помогает быстрее поправиться?
– Нет, это распространенный миф. Особых целительных свойств у икры нет. Необходимо понять, что не существует каких-то суперпродуктов, способных нас сделать неуязвимыми перед коронавирусом или другими заболеваниями. В основе правильного рациона лежат достаточно простые правила. Но именно их соблюдение ежедневно поможет нам поддерживать свое здоровье.
Перечислите, пожалуйста, эти правила.
– Обязательно читайте этикетки на продуктах и отдавайте предпочтение молочным продуктам умеренной жирности. Ограничивайте, если не получается исключить полностью, продукты с добавленным сахаром: газировка, пакетированные соки, сладкие напитки. Пейте больше чистой воды. Помните, что свежие овощи, фрукты и ягоды – отличный источник витаминов, микроэлементов и клетчатки. А если вам хочется сладкого, добавьте к белому йогурту чашку ягод – получится полезный и низкокалорийный перекус.
Обязательно включайте ежедневно в рацион цельнозерновые продукты, крупы. Они прекрасный источник энергии, обеспечивают чувство сытости на длительное время и отлично сочетаются с овощами и белковыми продуктами. Откажитесь от переработанных мясных продуктов, таких как сосиски, колбасы, копчености. Лучше просто запечь мясо самостоятельно. А еще лучше – сократить количество мясных продуктов в рационе в пользу жирной рыбы и морепродуктов.

| (c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Красноярскому краю, 2006-2021 г. Адрес: 660049, г.Красноярск, ул. Каратанова, д. 21 Тел.: 8 (391) 226-89-50 (многоканальный), 8 (495) 380-28-43 (для звонков из Москвы). Телефон «горячей линии»: 8 (391) 226-89-50, Телефон доверия по вопросам противодействия коррупции: 8 (391) 226-89-93, факс: 8 (391) 226-90-49 В Роспотребнадзоре дали совет потерявшим аппетит после COVID-19Пациентам с коронавирусом, у которых пропал аппетит, следует принимать сипинговые смеси — расфасованные небольшими порциями питательные смеси, которые пьют через трубочку несколько раз в день. Об этом заявила эксперт центра молекулярной диагностики CMD ЦНИИ эпидемиологии Роспотребнадзора Маргарита Провоторова, передает «РИА Новости». Жалоба на потерю аппетита часто встречается у переболевших COVID-19, сообщила Провоторова. «Рекомендуется принимать сипинговые смеси — это специальные сбалансированные питательные смеси, расфасованные небольшими порциями, которые пьют через трубочку или маленькими глотками несколько раз в день», — сказала она. Эксперт считает, что это поможет поддержать необходимый энергетический баланс в организме. При нормальном аппетите и отсутствии хронических заболеваний (диабет, синдром раздраженного кишечника, рефлюкс) стоит принимать пищу три раза в день. Говорить, что после коронавируса обязательно развивается гиповитаминоз, — это неправильно. Однако если пациент в результате долгой и тяжелой болезни потерял аппетит, почти ничего не ел, уровень полезных микронутриентов может снизиться. По словам главного терапевта сети клиник «РЖД-Медицина», кандидата медицинских наук Сергея Черемушкина, потеря аппетита из-за коронавируса — из-за его действия на периферическую и центральную нервную систему. По словам врача, чтобы избавить от этих симптомов, необходимо вылечить сам COVID-19, а также предотвратить воспаление легких на фоне гиперкоагуляции (плохая свертываемость крови) и гиперответа иммунной системы, а само восстановление обоняния и вкуса занимает две-три недели, редко — два-три месяца. Аппетит может пропасть у каждого, кто болеет коронавирусом, но постепенно он восстанавливается. Об этом рассказала врач-диетолог, заведующая отделом организации лечебного питания НИКИ детства Московской области Анна Басова. Врач посоветовала просто исключать те продукты, к которым формируется отвращение, на те, которые переболевшие с удовольствием принимают. Почему при COVID-19 пропадает аппетит и что с этим делать?В разгар пандемии COVID-19 врачи повсеместно замечают, как пациенты, даже не тяжелые, отказываются от пищи. В чем же причины и что делать, если пропал аппетит при коронавирусе? Статистика заболевших коронавирусом COVID-19 в России и мире на сегодняКак выглядит потеря аппетита при COVID-19Утрата аппетита хоть и не такой очевидный симптом, как сухой кашель, но по статистике её испытывает каждый третий ковидный пациент. Впервые систематический отказ от еды был замечен в начале 2020 года в домах престарелых. Сиделки заметили, что постояльцы либо совсем ничего не едят, либо едят крайне мало и через силу. Между тем, проблемы с пищей – вполне типичное проявление острой инфекции. Вспомните, как болели гриппом и лежали с температурой. Человек попросту не имеет сил, чтобы жевать или тем более готовить еду. Designed by brgfx/freepik На какой день пропадает аппетит при COVID-19?Это считается ранним признаком коронавирусной инфекции. У взрослых старше 35 лет с неотягченным анамнезом отсутствие аппетита длится в среднем четверо суток, но может затянуться и на неделю, оставаясь даже после выздоровления. У тех, кто моложе 35 лет, всё протекает в более легкой форме. Есть не хочется где-то 2–3 суток в самой пиковой фазе болезни, затем аппетит постепенно восстанавливается. Наряду с отказом от пищи при COVID-19 могут возникать другие симптомы. Это характерная черта нового «индийского» варианта коронавируса SARS-CoV-2: Желудочно-кишечные спазмы (схваткообразные боли в животе); Лихорадка и головные боли. Designed by freepik Опасна ли потеря аппетита при COVID-19?В действительности перед нами типичный симптом острой респираторной инфекции. Человек измотан температурой и кашлем, страдает от сильной слабости – при таком наборе симптомов с постели подняться тяжело, не то что встать и поесть. Если отсутствие аппетита длится 1–2 суток, это не представляет особой угрозы. Главное, чтобы пациент пил в этот период больше воды, восполнял потерянную жидкость. Однако, если голодание длится дольше, оно постепенно переходит в истощение. И вот в этом случае нужно звонить врачу и, если возможно, настаивать на госпитализации. Это в особенности опасно, если пациент старше 60 лет. Что делать, если пропал аппетит при коронавирусе?Не станем говорить, насколько важно питание в разгар болезни. Организму нужно подкреплять силы, иначе он попросту может не справиться. Что же делать, если совсем не хочется есть из-за вируса: Постарайтесь принимать пищу малыми порциями. Хотя бы по кусочку раз в час. Однако не нужно перегружать желудок и кормить себя насильно; В первые двое-трое суток замените твердую пищу куриным бульоном; Вместо твердой пищи перейдите на сипинговые смеси. Так называют специальное жидкое питание, разработанное для лежачих больных. Оно сбалансировано по углеводам и содержит много белка; Если нет возможности питаться смесями, все равно старайтесь потреблять пищу в протертом или жидком виде. Это могут быть фруктовые смузи с творогом или йогуртом, перемолотое в блендере мясо и овощи с бульоном, протеиновое питание; Старайтесь не есть продукты с яркими и резкими ароматами. Сельдерей, кинза, различные яркие приправы, кислое и острое – всё это может раздражать желудок, вызывая приступы рвоты. Designed by dcstudio/freepik Потеря аппетита при коронавирусе – частый симптом болезни, который проходит по мере выздоровления. Однако отвращение к еде или определенным продуктам может оставаться и после выздоровления, переходя в постковидный синдром. Лечить это состояние нужно отдельно и не исключено, что без помощи врача здесь не обойтись. Также обязательно обратитесь за медицинской помощью, если аппетит не вернулся на вторые сутки, вы стремительно теряете в весе и слабеете. Это состояние требует госпитализации! |