Жизнь после удаления почки: диета, мониторинг состояния
Операции по удалению почки проводят по одной из трех причин: врожденная патология, необратимое повреждение вследствие болезни или травмы, донорское пожертвование. В любом случае человеку приходится учиться жить с одной почкой. Какие сложности и ограничения ждут после операции, расскажут специалисты Государственного института урологии.
Фактическими показаниями к нефрэктомии являются: поликистоз почки, поражение органа с гнойным осложнением, онкологическое перерождение тканей, травмирование с последующим разрывом. Врачи Государственного института урологии ориентированы на органосохраняющие стратегии. Целесообразность хирургического вмешательства в каждом случае определяет консилиум после тщательного обследования пациента.
В чем сложности для организма
Как жить с одной почкой после удаления – вопрос, который тревожит многих пациентов. Важно понимать, что нагрузка, которая ранее приходилось на два органа, сейчас ложится на один. Из-за этого оставшаяся почка претерпевает изменения, чтобы обеспечить достаточный объем и уровень фильтрации. Она увеличивается в размерах, компенсация происходит за счет роста самих клеток и более быстрой клеточной пролиферации.
Компенсаторное увеличение может сопровождаться болями тупого характера в области удаленной почки. Как правило, они временны, неопасны и проходят сами по себе. Врачи рекомендуют воздержаться от приема болеутоляющих средств, чтобы дополнительно не нагружать здоровый орган.
Продолжительность жизни после нефрэктамии
Реабилитация сразу после нефрэктомии
Восстановительный период после нефрэктомии занимает до 6 недель. Перед операцией врач проведет несколько бесед, расскажет, больно ли удалять почку и как правильно вести себя в дальнейшем. Нефрэктомия – серьезная операция, поэтому на стационарном лечении и после него вводится обязательная медикаментозная поддержка. Пациенту назначают антибиотики, противовоспалительные средства, обезболивающие.
В послеоперационный период необходимо:
отказаться от алкоголя;
ограничить физические нагрузки;
носить поддерживающий бандаж;
не поднимать тяжести;
вести размеренный образ жизни, избегать переутомления и стресса.
Диета предполагает отказ от чрезмерно соленой и острой еды, копченостей. В рацион вводят овощные супы, каши, соки, отварные рыбу и мясо, показан прием молочных продуктов. Питание осуществляется небольшими порциями. Такой формат необходимо соблюдать до конца адаптации организма.
Рекомендации по образу жизни
Жизнь после удаления почки имеет некоторые ограничения. Важно соблюдать питьевой режим и сбалансированно питаться. Следует избегать резких перемен в рационе, максимально ограничить консерванты, соления и острую пищу. После нефрэктомии не стоит злоупотреблять минеральными водами, поскольку одна почка будет плохо справляться с выведением солей, что может увеличить риск камнеобразования.
Врачи рекомендуют придерживаться следующих правил:
не принимать бесконтрольно лекарственные препараты;
при назначении любого типа терапии уведомить врача о нефрэктомии;
своевременно лечить воспалительные заболевания горла и проводить санацию ротовой полости;
заниматься лечебной гимнастикой, ввести в режим обязательные прогулки.
Рассматривая вопрос, как живут люди после удаления почки, нельзя не сказать о контрольных обследованиях. После операции в течение первого года УЗИ брюшной полости проводят каждые 3 месяца. Также пациенту необходимо сдавать биохимический анализ крови и делать рентгенографию легких. Если не наблюдается осложнений, в последующие годы профилактический осмотр следует проходить раз в 6 месяцев.
Инвалидность
Дают ли инвалидность при удалении почки – тема, которую затрагивают многие пациенты. Решение принимает специальная комиссия, направление на которую выдает лечащий врач. Каждую заявку рассматривают в индивидуальном порядке. В случае положительного ответа пациенту присваивается вторая или третья группа на один год. Проходить переосвидетельствование необходимо ежегодно.
Квалифицированную помощь в диагностике и лечении урологических заболеваний вам окажут в Государственном институте урологии. Подробную консультацию на любую тему предоставят лучшие специалисты Москвы.
Нефункционирующая почка
Шмыров О.С., Врублевский С.Г., Кулаев А.В.
Заболевания мочевыделительной системы, которые без своевременного лечения могут привести к потере функции почки:
Также возможна потеря функции сегмента удвоенной почки при тех же заболеваниях.
Лабораторные методы диагностики информативны, когда заболевание поражает обе почки и сопровождается почечной недостаточностью. В этом случае будут выявлены изменения в общем анализе крови (анемия, признаки воспаления), биохимическом анализе крови (повышение креатинина и мочевины), в моче (изменение основных характеристик мочи).
Если вторая почка здорова, то заболевание в большинстве случаев не будет сопровождаться изменениями в анализах крови и мочи, за исключением периодов воспалительных осложнений.
Инструментальные методы исследования:
Экскреторная урография у ребёнка с гидронефрозом. неотчётливое контрастирование левой почки отмечено только к 45 мин исследования.
Следует понимать, что УЗИ почек позволяет только заподозрить основное заболевание, которое может привести к потере функции.
Непосредственный факт отсутствия функции почки помогут установить функциональные методы исследования (статическая и динамическая нефросцинтиграфия). А также возможно использование менее информативных в плане оценки функции рентгенологических методов исследования.
Необходимо отметить, что в данном разделе идёт речь о почке, поражённой необратимо, без возможностей восстановления функции.
Существуют 2 варианта лечебной тактики при данной патологии:
Выбор того или иного принципа определяется индивидуально, в зависимости от основной патологии, которая вызвала потерю функции почки, сопутствующих заболеваний, общего состояния организма и функциональных показателей второй, здоровой, почки.
Если у больного не функционируют обе почки, то единственный выход – это пожизенный гемодиализ или операция по трансплантации донорского органа.
Удаление почки хирургическим путем
В отделении плановой хирургии и урологии—андрологии МДГКБ выполняются все виды операций по поводу нефункционирующей почки, выбор того или иного метода лечения осуществляется хирургом на основании данных клинических, инструментальных и лабораторных исследований.
Отделение плановой хирургии и уролгии-андрологии.
Морозовская детская городская клиническая больница, Москва, 2015г.
Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
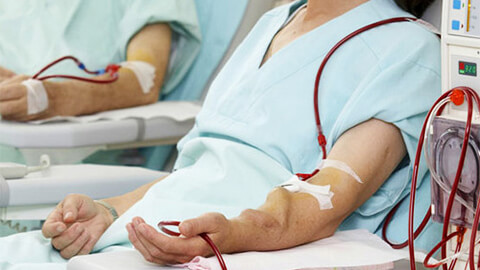
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.
Почечная недостаточность
Почки — парные органы, которые фильтруют кровь от конечных продуктов метаболизма, а также токсических веществ, попавших в организм извне. В процессе фильтрации образуется моча, вместе с которой выводятся эти вредные вещества. Кроме того, почки являются частью эндокринной системы, принимая участие в синтезе некоторых гормонов. Также они задействованы в белковом и углеводном метаболическом обмене.
Почечная недостаточность – заболевание, при котором эти органы теряют возможность в достаточной мере осуществлять свою функцию.
Возникает уремия – отравление человека токсическими продуктами обмена, сбой кислотно-щелочного и водно-солевого баланса, и как следствие – нарушение работы всего организма.
Почечная недостаточность – опасное заболевание с высоким риском летальности. которое требует немедленного врачебного вмешательства и строгого контроля.
Функции почек
Выделительная
В нефронах (структурных единицах почек) происходит фильтрация крови, в результате чего образуется моча.
Гомеостатическая
Гомеостаз означает равновесие внутренней среды организма. Количество и соотношение жизненно важных веществ (например, воды, натрия, калия и др.) могут колебаться лишь в ограниченных пределах – даже небольшое нарушение баланса ведет заболеванию.
Почки «следят» за тем, чтобы количество выведенных веществ соответствовало количеству поступивших. Так поддерживается водно-солевой, кислотно-щелочной, электролитический, осмотический гомеостаз. А значит обеспечивается постоянный объем крови, внешне- и внутриклеточной жидкости, бесперебойное протекание метаболических процессов, сохраняется нормальный уровень кровяного давления.
Эндокринная
Это синтез некоторых биологически активных веществ и гормонов.
Например, почками вырабатывается гормон эритропоэтин, который стимулирует выработку в костном мозге эритроцитов. Также в них завершается процесс формирования активного витамина D3 (кальцитриола), который формирует костную ткань.
Метаболическая
Участие в расщеплении белков, построении части клеточных мембран. Синтез глюкозы из других веществ.
Что такое почечная недостаточность
Если почки не справляются в полной мере со своими задачами – это состояние называют почечной недостаточностью.
Заболевание делится на две формы – острую и хроническую:
ОПН перерастает в ХПН, если острое повреждение длится более 3-х месяцев, и работа почек не восстанавливается в полной мере после ликвидации причин. А также, если причины носят постоянный характер – например, при аутоиммунном разрушении почечных клеток.
Если поражена одна почка, а вторая работает нормально, здоровый орган возьмет на себя функции обоих. Человек будет чувствовать себя здоровым как субъективно, так и по лабораторным показателям. Поэтому почечная недостаточность возникает при поражении обеих почек.
Как острое так и хроническое снижение функции органов может возникнуть в любом возрасте, однако чаще происходит у пожилых людей.
Как проявляется почечная недостаточность
Симптоматика зависит от формы и стадии развития заболевания:
По мере прогрессирования патологии нарушается фильтрующая и выделительная функция почек. Из организма не выводятся кислоты обмена, поэтому кислотно-щелочной баланс крови сдвигается в кислую сторону (ацидоз). В крови накапливается мочевина, фосфорные, азотистые вещества, возникает избыток солей. Такое самоотравление организма называется уремией, или мочекровием.
Как проявляется почечная недостаточность при уремии можно понять по наличию следующих симптомов:
Если лечение не принесло результата, и заболевание развивается дальше, интоксикация распространяется на нервную систему. У человека возникают непроизвольные подергивания мышц, появляется заторможенность реакций.
Организм начинает избавляться от токсинов другими способами, например через непрерывную рвоту и понос. Изо рта возникает запах аммиака.
Азотистые вещества выделяются через кожу и слизистые оболочки, что приводит к их раздражению, а затем к уремическому гастриту, трахеиту, стоматиту. Может возникнуть тяжелая патология – воспаление сердечной мышцы (перикардит).
При заполнении легких жидкостью и поражении перикарда возникает одышка.
На терминальных стадиях развития уремии на носу, подбородке и шее больного выступают белесые кристаллы мочевины (уремический иней). Падает кровяное давление, возникает спутанность сознания.
Смерть может наступить от уремической комы.
При тяжелой стадии почечной недостаточности происходит нарушение работы практически всех систем организма.
При этом почки не могут производить в достаточном количестве гормон эритропоэтин, поэтому у больного падает количество эритроцитов и развивается анемия.
Выработка кальцитриола также снижается, что приводит к хрупкости костей. У детей почечная недостаточность приводит к задержке роста костной ткани.
Развивается гипертоническая болезнь и сердечная недостаточность.
Стойкое повышения количества мочевой кислоты зачастую ведет к подагре.
Причины почечной недостаточности
Почечная недостаточность развивается по трем основным причинам:
К развитию ХПН чаще всего приводят две патологии:
Именно эти заболевания приводят к поражениям мелких сосудов, питающих почки, и стойкому нарушению их кровообращения.
В ряде случаев выявить причину развития болезни невозможно.
Диагностика
Врач выполняют визуальный осмотр пациента и назначает лабораторные и аппаратные исследования.
Биохимический анализ крови:
Общий анализ крови:
Определение уровня гемоглобина и эритроцитов. Показатели ниже нормы могут говорить о потере способности почек участвовать в синтезе эритроцитов.
Из аппаратных исследований чаще назначают УЗИ и КТ (компьютерная томография).
В тяжелых случаях применяют биопсию почек – анализ ткани, позволяющий судить о степени и характере ее поражения. Не назначается, если на УЗИ было выявлено значительное уменьшение органов и рубцовые изменения.
Лечение почечной недостаточности
Заболевание хронической формы, как правило, прогрессирует даже при проведении лечения. Однако скорость процесса можно снизить, а качество жизни пациента повысить.
Это зависит контроля над заболеванием, которое привело к развитию ХПН. Например при сахарном диабете очень важно поддержание уровня сахара в норме, так же, как и уровня АД при гипертонической болезни – иначе качество работы почек будет стремительно снижаться.
Крайне важны мероприятия, предпринимаемые для сохранения функции почек:
Пациент должен постоянно следить за биохимией крови – уровнем креатинина, мочевины и фосфатов в крови, ее кислотностью, а также регулярно сдавать анализы мочи.
В случае возникновения осложнений – анемии, сердечной недостаточности, остеодистрофии и т.д. – необходимо подключать направленную терапию.
При развитии тяжелой ХПН человеку показана операция по пересадке почки.
Без адекватного лечения почечная недостаточность приводит к летальному исходу.
Профилактика
Не всегда возможно предупредить развитие почечной недостаточности.
Однако снизить ее вероятность вам помогут:
При подозрении на нарушение работы органов мочевыделительной системы обязательно обращайтесь к врачу.
Нефролог Е.В.Шутов: Сегодня человек без почек может жить десятки лет
Почему рост заболеваний почек врачи-нефрологи сравнивают с эпидемией? Как долго человек может жить на гемодиализе? Как распознать проблемы с почками, если они вообще никак себя не проявляют? На вопросы корреспондента «Вечерней Москвы» ответил заведующий отделением гемодиализа №12 Боткинской больницы, д.м.н. Евгений Викторович Шутов. Совсем скоро на базе Боткинской начнет работу межокружной нефрологический центр. Таким образом, пациенты с нефрологической патологией смогут пройти в Боткинской полный цикл лечения: от амбулаторного приема и постановки до гемодиализа и трансплантации почки.
Благодаря современной медицине человек может полноценно жить при отсутствии функции почек, рассказывает доктор медицинских наук, профессор кафедры нефрологии и гемодиализа Российской медицинской академии непрерывного профессионального образования, врач-нефролог высшей квалификационной категории, заведующий отделением гемодиализа Городской клинической больницы имени Сергея Петровича Боткина Евгений Шутов.
— Евгений Викторович, сегодня много говорят об эпидемии болезней почек. Неужели это правда?
— По данным статистики, болезни почек — одна из самых распространенных болезней века, да, это эпидемия. Все дело в том, что при заболеваниях почки человек может не чувствовать никаких неприятных или болезненных ощущений. Ему даже в голову не может прийти, что он серьезно болен, чувствует себя нормально, ничего не беспокоит. Зачем идти к врачу на профилактический осмотр? Зачем тратить время? И к нам такие больные попадают очень поздно, можно сказать, 60 процентов пациентов приезжают в клинику в терминальной стадии, буквально за несколько часов до смерти при отсутствии медицинской помощи. И только благодаря слаженной работе врачей большинство этих пациентов выживают. Однако это тяжелая ситуация, и больного необходимо спасать, а можно было бы все сделать планово, без риска.
— Сколько москвичей страдают от заболеваний почек?
— Ввиду отсутствия достоверной статистики можно предполагать, что в Москве около одного миллиона человек страдают от хронического заболевания почек. Самое главное, что в силу коварства этой патологии они об этом не знают. Они работают, ведут привычный образ жизни, болезнь присутствует, но симптомов нет. Что делать? Ежегодно проходить медосмотр. Мы все привыкли, что существует диспансерный осмотр, когда мы проходим флюорографию, зная, что легкие не болят и выявить патологию возможно только при регулярном исследовании легких. Похожая ситуация и с заболеваниями почек, они не беспокоят, а чтобы выявить болезнь, надо пройти обследование.
Читать интервью полностью на сайте «Вечерней Москвы».