Икота. Что делать?
Ай, болит! № 26 (662) сентябрь 2009 г.
Рубрика «Если вдруг такой недуг»
Причины
Вы заканчиваете трапезу и внезапно начинаете икать. Икота длится всего несколько минут, и вы, возможно, задаётесь вопросом: «Почему это случилось?» Но бывает и так, что икота длится всю ночь, и утром единственное, что хотите узнать, как её остановить.
К сожалению, никто не знает в точности, почему начинается икота, но врачи придумали приемлемое объяснение.
Грудную полость от брюшной полости отделяет мышечная грудобрюшная преграда, называемая диафрагмой. Она располагается под лёгкими и сердцем непосредственно на органах пищеварения. Диафрагма — мышца, участвующая в дыхании, при напряжении она позволяет воздуху войти в лёгкие и вытесняет воздух из лёгких во время расслабления.
В грудной клетке проходят управляющие нервы (блуждающий и симпатический), которые соединяются с диафрагмой и разветвляются в ней. Если нервные окончания в диафрагме раздражаются, импульс может распространиться по рефлекторной дуге в мозг. Мозг шлёт обратный импульс и заставляет диафрагму очень быстро сокращаться. При спазматическом её сокращении лёгкие внезапно всасывают воздух. При прохождении воздуха через прикрытую или резко суженную голосовую щель в гортани возникает звук «ик». Время между судорожным сокращением диафрагмы и появлением звука составляет всего 35 тысячных долей секунды. Когда вы икаете, то фактически не дышите, потому что при издании звука голосовая щель захлопывается. Ритмические спазмы диафрагмы обусловливают феномен икоты.
Таким образом, икота — непроизвольный, обычно стереотипно повторяющийся сильный и короткий вдох при закрытой или резко суженной голосовой щели, обусловленный внезапным судорожным сокращением диафрагмы.
Что способствует её возникновению? Наиболее общая причина раздражения разветвлений диафрагмального нерва, которое и вызывает икоту, слишком поспешное поглощение пищи или жидкости, сопровождающееся дополнительным заглатыванием воздуха. Другие факторы способствуют замедлению опорожнения желудка и тем самым раздражению диафрагмы — например, поедание большого объёма жирной пищи за короткий отрезок времени.
Польза или вред
Возможно, вы полагаете, что икота приносит организму некую скрытую пользу, но врачи знают, что это не так. В то время как рвота, кашель являются полезными (иногда и сохраняющими жизнь), защищающими пищеварительный и дыхательный тракт рефлексами, от икоты нет никакого проку.
Справедливости ради нужно сказать: есть также мнение, что в мозге имеется центр икоты, который вызывает спазм пищевода. И, по мысли авторов гипотезы, это — механизм, защищающий от чрезмерного употребления пищи или жидкости.
Новорождённые дети очень часто икают, и это нормальное явление, родители не должны волноваться. Они икают даже до рождения! Если у вашего ребёнка имеется подобная проблема, то с возрастом она пройдёт.
Икота обычно безобидна. Но иногда она может быть знаком серьёзной медицинской проблемы.
Очень ярка клиническая картина, выражающаяся в тяжёлой одышке с потерей голоса при истерическом спазме диафрагмы (синдром, описанный французским врачом П. Брике).
Бывают случаи, когда у больных воспалением лёгких появляется упорная икота. Это может быть следствием того, что инфекция раздражает диафрагму или нервы в грудной клетке.
У злостных курильщиков или у тех, кто курит на протяжении многих лет, она может быть признаком рака, потому что опухоль, растущая в груди, раздражает диафрагму.
Икоту, сопровождающуюся другими неприятным ощущениями, в том числе сердцебиениями, иногда наблюдаем при грыжах пищеводного отверстия диафрагмы (синдром Г. Бергмана).
Классический стереотип непрерывно икающего пьяного человека имеет некоторую реальную основу: хронический алкоголизм может быть причиной токсической икоты. А у упорно икающего алкоголика врачи могут предполагать и болезнь печени, которая раздражает диафрагму. «При воспалении печени икота — худо»,— говорил Гиппократ.
Наконец,— и, с сожалению, именно так часто и бывает — икота может стать психологическом проблемой, если она, не имея явных причин, продолжительна или плохо поддаётся воздействиям. О продолжительной икоте говорят, если она не исчезает в течение двух дней. Устойчивой, трудноизлечимой называют длящуюся более месяца.
Как её остановить?
«У одержимого икотой появление чихания прекращает икоту» (Гиппократ).
Вот ряд мер, которые можно предпринять, если икота чрезмерно затянулась. Они направлены на то, чтобы разомкнуть нервно-рефлекторную дугу. Вопреки популярному мнению, пугая страдальца, мы ему не поможем. Испуг фактически — ещё одна возможная причина икоты.
Некоторые простые способы почти всегда срабатывают. Суть их заключается в стимуляции пищеварительной системы и ротоглотки. Попробуйте следующее:
— выпейте хорошо подслащённую воду или воду со льдом;
— проглотите небольшое количество мелко наколотого льда;
— пососите половинку лимона; медленно съешьте ломтик чёрствого хлеба;
— быстро дышите в бумажный (но не в пластиковый) пакет;
— помассируйте большим пальцем твёрдое нёбо (свод полости рта);
— захватите большим и указательным пальцами язык и мягко потяните его вперёд;
— откиньте голову назад, задержите дыхание и сосчитайте до десяти, затем быстро выдохните и выпейте стакан воды;
— используйте так называемый вагусный приём Вальсальвы (сильное натуживание в течение 10—15 секунд после глубокого вдоха);
— потрогайте корень языка или заднюю стенку глотки (провоцирование рвотного рефлекса).
Недостатка в подобных советах нет. Однако появляются и новые. Так, исследование показало, что съедание чайной ложки обычного сахарного песка в сухом виде — без запивания водой — быстро (немедленно) прекращало икоту у 19 из 20 испытуемых (некоторые из них эпизодически страдали икотой более полутора месяцев). Если икота не проходит сразу, повторите опыт три раза с двухминутным интервалом.
Если же эти способы не срабатывают и икота очень долго не прекращается, то можно попытаться прекратить икоту приёмом метоклопрамида (перинорма, реглана, церукала).
Иногда приходится прибегать к помощи врачей, которые, убедившись, естественно, что нет веских причин для беспокойства за здоровье, применяют более эффективные лекарства в инъекциях.
Обратите внимание: в январе поступила в продажу новая книга Василенко В. В. “Тайны пищеварения”, 2009г.
опубликовано 19/10/2009 00:35
обновлено 07/07/2013
— Разное
Почему новорождённый икает и как ему помочь
Икота — казалось бы, абсолютно нормальное явление для любого человека. Но всё меняется, когда икать начинает малыш. Молодых родителей всегда волнует этот внезапный симптом — что послужило причиной этой проблемы? И если икает новорождённый после кормления, то что делать?

Что такое икота
Икота — это непроизвольное сокращение диафрагмы при её раздражении. Чаще всего, икота не представляет никакой опасности для здорового малыша. Однако, могут быть разные ситуации, поэтому, при любом беспокойстве, следует задать вопросы педиатру, который наблюдает ребенка.
Откуда берётся икота
Как помочь при икоте новорождённому
Приложить к груди. Чтобы остановить у младенца икоту, можно буквально на минуту приложить его к груди. Естественные сосательные движения помогут ослабить спазм диафрагмы. Однако во время икоты нужно особенно внимательно следить за тем, как ребёнок захватил грудь и спокойно ли он глотает. Носик должен свободно дышать, чтобы не допустить аспирацию — попадание грудного молока в дыхательные пути.
Отвлечь от икоты. Например, сфокусировать внимание новорождённого на яркой погремушке. От спокойной игры малыш успокоится, диафрагма расслабится, и икота пройдёт.
Что точно не стоит делать во время икоты
Пугать. Такой способ и взрослому редко приносит облегчение, а грудничку почти наверняка навредит. В нежном возрасте нервная система малыша ещё совсем слаба и внезапное «бу!» не только не избавит от икоты, но и может стать причиной тревоги ребёнка.
Хлопать по спине. Скелет малыша ещё совсем хрупкий, поэтому любые резкие движения могут привести к серьёзным повреждениям. Вместо похлопывания можно аккуратно сделать лёгкий, приятный массаж, чтобы расслабить мышцы крохи.
Использовать лекарства и другие средства без назначения врача. Заботливые бабушки часто рекомендуют средства, которые «в лучшие времена» помогали их детям от всех недугов. Но все лекарства должны быть назначены только педиатром.
Не нужно становиться для ребёнка доктором и искать препараты или бабушкины советы о том, как убрать у младенца икоту. Лучше быть заботливым родителем, питая его своим спокойствием. При частой и упорной икоте следует обязательно показать малыша врачу, чтобы не пропустить патологические ее причины.
СТРИДОР у новорожденных и детей первого года жизни
Стридор — это грубый различного тона звук, вызванный турбулентным воздушным потоком при прохождении через суженный участок дыхательных путей [36].
Стридор — это грубый различного тона звук, вызванный турбулентным воздушным потоком при прохождении через суженный участок дыхательных путей [36]. Стридор у новорожденных и грудных детей — это патология, которая является симптомом дыхательной обструкции [7]. Стридор может быть симптомом угрожающих жизни заболеваний. Наиболее важными характеристиками стридора являются его громкость, высота и фаза дыхания, на которой он появляется.
Громкий стридор обычно является симптомом выраженного сужения дыхательных путей. В случае прогрессивно усиливающегося стридора внезапно ослабевший звук может быть признаком усилившейся обструкции, ослабления дыхательных движений и возникновения коллапса дыхательных путей [28].
Высоко звучащий стридор обычно вызван обструкцией на уровне голосовых складок [26], низко — патологией выше голосовых складок (гортанная часть глотки, верхний отдел гортани). Стридор средней высоты чаще является симптомом обструкции ниже голосовых складок [41].
Наиболее важным признаком, позволяющим заподозрить уровень поражения, является фаза дыхания, на которой стридор слышен лучше всего. По этому признаку стридор может быть разделен на три типа: инспираторный, экспираторный и двухфазный. Инспираторный стридор обычно вызывается поражением, локализующимся выше голосовых складок, и продуцируется коллапсом мягких тканей при отрицательном давлении во время вдоха [22]. Двухфазный стридор обычно высокий по тону. Он вызван поражением на уровне голосовых складок или подскладкового отдела [16, 18]. Экспираторный стридор чаще возникает при поражении нижних отделов дыхательных путей [42].
Анамнез очень важен для диагностики заболевания. Ключевыми анамнестическими данными являются причины и длительность интубации (если она ранее производилась) в неонатальный период. Другие анамнестические признаки включают возраст на момент появления стридора, длительность стридора, ассоциацию с плачем или кормлением, с положением ребенка; наличие других сопутствующих симптомов, таких как пароксизмы кашля, аспирация или срыгивание [40, 41].
При осмотре ребенка следует оценить его общее состояние, частоту дыхательных движений и сердечных сокращений, цвет кожи. Кроме того, следует обратить внимание на возможные аномалии строения головы, участие дополнительных мышц в акте дыхания, втяжение уступчивых мест грудной клетки и другие признаки, исключить возможное инфекционное заболевание [36].
При состоянии ребенка, не требующем немедленного вмешательства, следует произвести рентгенографию гортани и мягких тканей шеи в передней и боковой проекции, грудной клетки, а также рентгеноскопию пищевода с водорастворимым рентгеноконтрастным веществом. Кроме того, могут быть полезны ультразвуковое исследование гортани, компьютерная томография, ядерно-магнитный резонанс [12, 30].
Наиболее информативным методом диагностики заболевания, проявляющегося врожденным стридором, является эндоскопическое исследование: фиброскопия; прямая ларингоскопия под наркозом, желательно — с использованием микроскопа; трахеобронхо- и эзофагоскопия [11, 36]. При этом необходимо учитывать возможность аномального строения нескольких отделов дыхательных путей [23, 25].
 |
| Рисунок 1. Эндофотография гортани. Мягкий, западающий в просвет дыхательных путей надгортанник |
Ларингомаляция — наиболее распространенная причина стридора [16, 30]. Анатомически можно выделить следующие формы ларингомаляции: за счет западания в просвет гортани мягкого надгортанника (рис. 1); за счет черпаловидных хрящей, при вдохе подтягивающихся кверху или подтянутых кверху изначально, за счет укороченной черпалонадгортанной складки (рис. 2); смешанная форма, когда в просвет дыхательных путей западают и надгортанник, и черпаловидные хрящи. Ларингомаляция обычно протекает
 |
| Рисунок 2. Эндофотография гортани. Западающие в просвет гортани черпаловидные хрящи |
«доброкачественно» и самопроизвольно исчезает, обычно к 1,5 — 2 годам жизни. Мальчики страдают в два раза чаще девочек. Стридор обычно появляется с рождения, но в некоторых случаях возникает только со второго месяца жизни. Симптомы могут быть преходящими и усиливаться при положении ребенка на спине или во время крика и возбуждения. Тяжесть заболевания может быть различной. У большинства детей отмечается только шумное, звучное дыхание, но в ряде случаев ларингомаляция вызывает явления стеноза гортани, требующие интубации и даже трахеотомии. В тяжелых случаях прибегают к оперативному лечению, обычно при помощи лазера — к нанесению надрезов на надгортаннике, рассечению черпалонадгортанных складок или удалению части черпаловидных хрящей.
Паралич голосовых складок — вторая по частоте причина врожденного стридора [39, 41]. Обычно его обнаруживают у детей с другими врожденными аномалиями или с поражением ЦНС [29]. Часто причина паралича остается невыясненной, и такой вид паралича считается идиопатическим. В случае идиопатического паралича (возможной причиной которого является родовая травма) часто
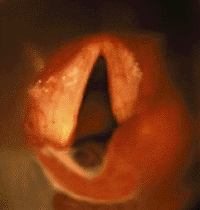 |
| Рисунок 3. Эндофотография гортани. Паралич правой черпаловидной складки |
возникает спонтанное излечение. В других случаях причиной могут быть кровоизлияния в желудочки мозга, менингоэнцефалоцеле, гидроцефалия, перинатальная энцефалопатия и другие заболевания [29]. Кроме того, можно выделить ятрогению (например, при повреждении возвратного гортанного нерва) как причину развития паралича голосовых складок.
Двусторонний паралич вызывает высокотональный стридор и афонию. Около половины детей с двусторонним параличем нуждаются в трахеотомии [22, 26, 39].
При одностороннем параличе (рис. 3) обычно отмечают слабый крик, голос с возрастом постепенно улучшается. Дыхательная функция при одностороннем параличе обычно не страдает [28].
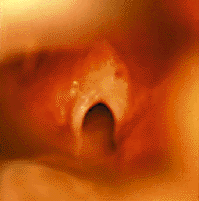 |
| Рисунок 4. Эндофотография гортани. Врожденная рубцовая мембрана гортани |
Врожденные рубцовая мембрана (рис. 4) и подскладковый стеноз развиваются в результате неполного разделения зародышевой мезенхимы между двумя стенками формирующейся гортани [33]. Значительно чаще обнаруживают приобретенные рубцовые стенозы (рис. 5), обычно развивающиеся в результате продленной чрезгортанной назотрахеальной интубации. Тяжесть заболевания зависит от степени поражения: небольшая рубцовая мембрана, локализующаяся только в области передней комиссуры, клинически проявляется лишь изменением голоса («петушиный крик»); полная атрезия гортани совместима с жизнью только теоретически [30].
 |
| Рисунок 5. Эндофотография гортани. Приобретенный подскладковый стеноз (точечный просвет дыхательных путей) |
Ведущими клиническими симптомами заболевания являются явления обструкции верхних дыхательных путей, такие как двухфазный стридор, тахипноэ, цианоз, беспокойство, раздувание крыльев носа при дыхании, участие в акте дыхания вспомогательной мускулатуры и др. При локализации мембраны в области голосовых складок отмечаются нарушения голоса вплоть до афонии.
Ведущий метод диагностики — эндоскопия [30], хотя косвенно помогает рентгенография гортани и трахеи в передней и боковой проекции.
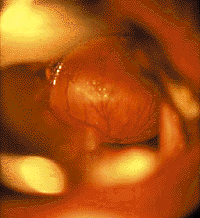 |
| Рисунок 6. Эндофотография гортани. Киста язычной поверхности надгортанника |
Лечение обусловлено выраженностью симптомов. Только дети с небольшой переднекомиссуральной синехией могут быть оставлены под наблюдением без оперативного лечения; больные с мембраной средних размеров, вызывающей нарушение дыхания, требуют оперативного лечения (чаще — лазерная деструкция) в период новорожденности. Дети с выраженной мембраной обычно нуждаются в трахеотомии в период новорожденности с последующей операцией (при помощи лазера или наружным доступом) в более старшем возрасте [17, 38].
 |
| Рисунок 7. Эндофотография гортани. Киста правой голосовой складки |
В ряде случаев врожденный подскладковый стеноз сопровождается другими врожденными поражениями [34]. При выборе тактики лечения необходимо учитывать, что дыхание может улучшаться с ростом гортани.
Кисты гортани. Стридор возникает при росте кисты в просвет дыхательных путей или сдавлении мягких тканей гортани. Кроме того, при локализации на гортанной и особенно на язычной поверхности надгортанника (рис. 6) они могут вызывать дисфагические явления [20, 30].
Локализация кист может быть разнообразной — надгортанник, надскладковая область, черпалонадгортанные складки, подскладковый отдел. Часто кисты развиваются у детей с интубацией в анамнезе, и в таких случаях могут быть множественными. Небольшие кисты голосовых складок (рис. 7) клинически проявляются только охриплостью. При зеркальной ларингоскопии, особенно если подслизистая киста локализуется на границе передней и средней трети голосовой складки, ее ошибочно диагностируют как «певческий» узелок. В этом случае правильный диагноз можно установить только при осмотре гортани под наркозом с применением оптики.
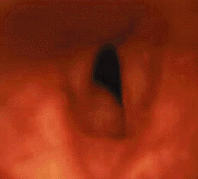 |
| Рисунок 8. Эндофотография гортани. Подскладковая гемангиома под левой голосовой складкой |
Для лечения используют аспирацию содержимого кисты с последующим иссечением ее стенок микроинструментами или СО2-лазером [6, 8, 30].
Кисты часто рецидивируют. В некоторых случаях требуются операции наружным доступом для иссечения больших множественных рецидивирующих кист [31].
Подскладковая гемангиома (рис. 8) угрожает жизни ребенка. По данным зарубежной литературы, средняя летальность от этого заболевания составляет 8,5% [43]. В большинстве случаев подскладковая гемангиома имеется с рождения и подвергается росту в течение первых месяцев жизни. Стридор обычно появляется на 2-3 месяце жизни, первые симптомы заболевания обычно ошибочно диагностируют как круп [27]. В трех наших наблюдениях дыхательный стеноз развился в первые сутки после криодеструкции гемангиом кожи. Стридор обычно двухфазный, голос может быть не изменен. Более половины детей имеют гемангиомы кожи. Как и при гемангиомах кожи, девочки страдают втрое чаще мальчиков [9]. Тяжесть заболевания зависит от размера гемангиомы, в случае присоединения ОРВИ или при беспокойстве дыхание может ухудшаться.
Ведущий метод диагностики — эндоскопия. Обычно обнаруживают мягкотканное выбухание розового или красного цвета под голосовой складкой (чаще — под левой) [5]. Если ребенок был ранее интубирован в связи с дыхательным стенозом, гемангиома может быть не диагностирована при осмотре дыхательных путей сразу после экстубации.
Для лечения используется СО2-лазерная деструкция гемангиомы с последующей гормональной терапией [6, 24]. В случае прорастания в гортань гемангиомы передней поверхности шеи необходима трахеотомия с последующей близкофокусной рентгенотерапией или лечением кортикостероидами [2].
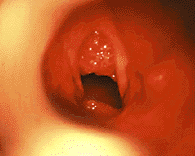 |
| Рисунок 9. Эндофотография гортани. Ювенильный респираторный папилломатоз |
Ювенильный респираторный папилломатоз (ЮРП) (рис. 9) — наиболее часто встречающаяся опухоль верхних дыхательных путей у детей. Этиологическим фактором папилломатоза является вирус папилломы человека, чаще — 6 и 11 типа [3]. Хотя у подавляющего большинства больных первые симптомы заболевания развиваются на 2 — 3 году жизни, в ряде случаев можно говорить о врожденном папилломатозе гортани, когда первые симптомы заболевания отмечают с момента рождения [1].
Начальным симптомом заболевания обычно является охриплость, постепенно переходящая в афонию. В дальнейшем, по мере роста папиллом и сужения просвета голосовой щели (обтурирующая форма), возникает прогрессирующий стеноз гортани, проявляющийся как инспираторный или двухфазный стридор [10].
Наиболее частой первичной локализацией папиллом гортани является область комиссуры и передней трети голосовых складок. На более поздних этапах заболевания папилломы могут поражать все отделы гортани, а также выходить за ее пределы. Папилломы обычно имеют широкое основание, однако возможен рост конгломератов папиллом на небольшой ножке. По внешнему виду папилломы напоминают тутовую ягоду или кисть винограда. При микроларингоскопии поверхность папиллом обычно неровная мелкозернистая или мелкодольчатая, цвет — чаще бледно-розовый, иногда с сероватым оттенком. Тяжесть заболевания определяется скоростью роста папиллом и частотой рецидивирования [15].
Основным методом ликвидации стеноза у детей с ЮРП является хирургическое удаление папиллом при помощи микроинструментов и/или СО2-лазера. Однако только хирургическое лечение у большинства больных не предотвращает рецидива заболевания. В настоящее время наиболее патогенетически оправданным и перспективным является длительное непрерывное введение препаратов интерферона [13, 19, 21].
Трахеомаляция. Различают диффузную и локальную формы трахеомаляции, т. е. слабости стенки трахеи, связанной с патологической мягкостью ее хрящевого каркаса. Клинически заболевание проявляется экспираторным стридором. При эндоскопии обнаруживают резкое сужение на выдохе просвета трахеи, которая может принимать различную форму. Симптомы заболевания часто спонтанно исчезают на 2 — 3 году жизни [32]. При выраженных дыхательных нарушениях может потребоваться трахеотомия [41].
 |
| Рисунок 10. Эндофотография трахеи. Врожденный рубцовый стеноз |
Врожденный стеноз трахеи (рис. 10) может иметь различную природу. Органические стенозы связаны с локальным дефектом хрящевых полуколец трахеи (недостаток или отсутствие хряща) или избыточным образованием хрящевой ткани, приводящим к формированию твердого хрящевого выпячивания в просвет трахеи [42].
Функциональные стенозы связаны с чрезмерной мягкостью хрящей и в этом случае являются локальной формой трахеомаляции. Экспираторный стридор обнаруживают обычно сразу после рождения. Стридор усиливается при беспокойстве или кормлении ребенка. Состояние больного обычно резко ухудшается во время ОРВИ, в некоторых случаях отмечают приступы удушья, ошибочно диагностируемые как круп. Для исключения сдавливания трахеи извне необходимо рентгеноконтрастное исследование пищевода. Основной способ диагностики — эндоскопический. Стенозы трахеи, особенно на почве трахеомаляции, имеют благоприятный прогноз, в большинстве случаев спонтанно излечиваются.
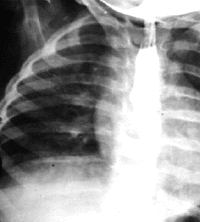 |
| Рисунок 11. Рентгенограмма органов грудной клетки. Сдавление пищевода аномально расположенным сосудом |
Сосудистое кольцо. Аномальная конфигурация больших сосудов может вызывать сдавление трахеи, обычно ее дистальных отделов. Кроме того, может сдавливаться также пищевод. Стридор усиливается при плаче или кормлении, а также при положении ребенка на спине. Часто отмечается срыгивание. Диагноз устанавливают при помощи рентгенографии пищевода с рентгеноконтрастным препаратом (рис. 11) и аортографии. Чаще всего встречается удвоение дуги аорты, добавочная левая легочная артерия [14, 37].
При эндоскопии можно обнаружить выбухание и, в ряде случаев, пульсацию передней стенки трахеи. Лечение — хирургическое.
Ларинготрахеопищеводная щель — редкий врожденный дефект развития. На большом протяжении дыхательные пути сообщаются с пищеводом. Причиной этого порока является незаращение дорсальной части перстневидного хряща. Это заболевание клинически проявляется средней громкости двухфазным стридором и эпизодами аспирации. У детей с этим пороком часто отмечают повторные пневмонии. Типичными являются пароксизмы кашля и цианоз. Голос тихий. Приблизительно у 20% детей имеется также трахеопищеводная фистула с характерной локализацией в дистальном отделе трахеи [35]. Для установления диагноза, кроме эндоскопии, требуется рентгеноскопия органов грудной клетки с контрастом. Для лечения необходима не только трахеотомия, но и наложение гастростомы для кормления ребенка.
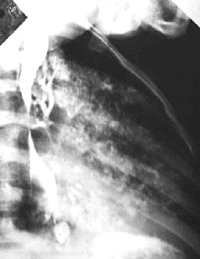 |
| Рисунок 12. Рентгенограмма органов грудной клетки. Затекание рентгеноконтрастного вещества через трахеопищеводный свищ из пищевода в трахеобронхиальное дерево |
Трахеопищеводный свищ (рис. 12) проявляется при первом же кормлении ребенка тяжелыми приступами удушья, кашля и цианоза [41]. В основе порока лежит неполное развитие трахеопищеводной стенки. Часто этот порок сочетается с атрезией пищевода. В дальнейшем быстро присоединяется тяжелая аспирационная пневмония. Лечение только хирургическое, результаты часто зависят от срока операции. Прогноз тем более благоприятен, чем раньше предпринято вмешательство.
Учитывая то, что пороки развития гортани и трахеи являются проявлением эмбриопатий, у больных с врожденной патологией этих органов весьма вероятны проявления эмбриопатий со стороны других органов и систем. В клинической практике наибольшую сложность для установления нозологической формы заболевания представляют его синдромальные формы. В основу синдромального метода обследования положено то обстоятельство, что большинство дефектов развития могут быть изолированными или входить в состав известных синдромов или неуточненных комплексов множественных врожденных дефектов. Установление синдромологического диагноза влияет на следующие факторы: 1) проведение тщательной диагностики скрытых дефектов развития и функциональных отклонений в рамках установленного синдрома; 2) выполнение специфической предоперационной подготовки больного для предупреждения возможных осложнений во время хирургического вмешательства или в послеоперационном периоде; 3) тактику и результаты лечения, что выражается в ряде случаев в отказе от хирургических вмешательств, в том числе в изменении хирургической техники коррекции некоторых дефектов развития.
По нашим данным, синдромологический диагноз может быть установлен приблизительно у 25% больных [4]. Лишь у 8-10% детей врожденная патология гортани и трахеи имеет изолированную форму. Остальные больные с врожденными заболеваниями гортани и трахеи имеют иные пороки развития — центральной нервной, костно-мышечной, сердечно-сосудистой систем, аномалии развития ушных раковин, пороки развития лица, аномалии соединительной ткани, врожденные опухолевидные образования кожи и др. Сочетание пороков развития органов нескольких систем, не индуцируемых друг другом, у этой группы больных можно расценивать как множественные неуточненные врожденные пороки развития.





