Полезная информация о разрыве сухожилий.
Разрыв сухожилий: причины и последствия
Одной из наиболее серьезных травм, которым подвержены сухожилия, является их разрыв, опасный своими осложнениями.
Ткани сухожилий, посредством которых мышцы прикрепляются к костям, отличаются плотностью и прочностью. Но при чрезмерных нагрузках, превышающих их физиологические возможности, происходит повреждение сухожилия, заключающееся в его частичном или полном разрыве.
Причины разрыва сухожилий
Сухожилие подвергается риску травмы при долговременных перегрузках, приводящих к развитию дегенеративно-дистрофического процесса. Провоцирующими факторами могут стать ухудшение кровообращения, нарушение метаболизма (например, при сахарном диабете), хронические воспалительные процессы, переохлаждение, старческий возраст и т.д.
Разрыв здоровых сухожилий зачастую происходит при занятиях спортом. Например, частичный разрыв сухожилий лодыжки нередко встречается у баскетболистов и футболистов при резком вращательном движении. В бодибилдинге и пауэрлифтинге частичные разрывы возникают при поднятии больших тяжестей и резких движениях на фоне неподготовленного сухожильного аппарата.
На верхних конечностях наиболее часто встречаются отрывы сухожилия четырехглавой мышцы плеча и надостной мышцы. Как правило, они бывают неполными.
Намного чаще у спортсменов отмечаются травмы сухожилий крупных мышц нижних конечностей (двуглавой, четырехглавой) и разрыв ахиллова сухожилия.
Симптомы
В момент получения травмы слышится характерный щелчок, сопровождаемый резкой болью. В дальнейшем болевые ощущения, дислоцирующиеся в районе разрыва сухожилия, сохраняются, усиливаясь при нагрузке.
В области повреждения при пальпации отмечается отек, вызванный внутренним кровоизлиянием.
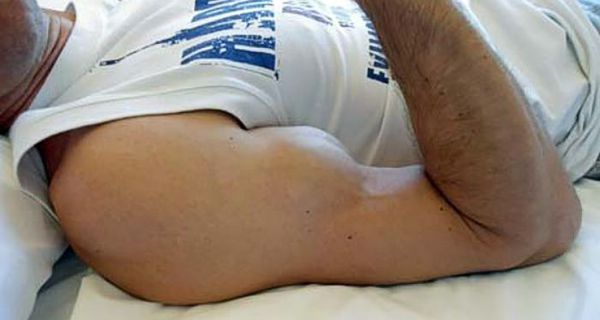
Травмированная мышца частично или полностью утрачивает свои функции (сгибание или разгибание).
В месте разрыва прощупывается ямка, а сама мышца укорачивается и возвышается в виде бугорка.
При разрыве ахиллова сухожилия сильная боль отсутствует, но человек не может встать на цыпочки.
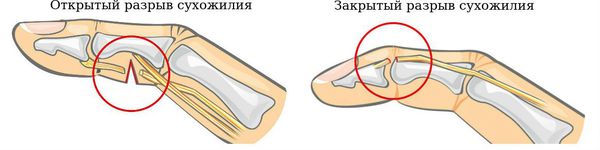
Открытый разрыв сухожилия сопровождается в большинстве случаев многочисленными повреждениями расположенных рядом мышц, сосудов, нервов с обильным наружным кровотечением.
Лечение
Неполный разрыв сухожилий легкой степени может излечиваться в домашних условиях. В ближайшее время после травмы к поврежденному месту на 15-20 минут необходимо приложить колотый лед, завернутый во влажное полотенце. В дальнейшем целесообразнее использовать тепло. Также необходимы специальные ортопедические повязки и покой. Обязательно следует обратиться к врачу-специалисту.
При более серьезной травме необходима полная иммобилизация конечности, для чего на нее накладывается шина или же гипсовая повязка. В восстановительном периоде назначается лечебная физкультура, массаж и физиотерапия.
При полном разрыве, особенно у спортсменов, консервативного лечения недостаточно и для восстановления целостности сухожилия может потребоваться операция.
Последствия разрыва сухожилий
Отмечены случаи, когда полученная травма второй и третьей степени вызывала осложнения, не исчезающие даже после оказанного лечения и длительного периода восстановления.
Одним из последствий разрыва может стать постоянная боль, возникающая из-за того, что в поврежденном сухожилии после заживления образовались узелки, усиливающие трение и приводящие к хроническому воспалению.
Разрыв нервов, проходящих через сухожилие, также относится к частым осложнениям и становится причиной онемения и покалывания в конечности.
Особенно опасен в плане осложнений разрыв ахиллова сухожилия. Даже своевременно оказанная медицинская помощь не может быть залогом того, что больной сможет вернуться к прежнему уровню активности, бытовой или же спортивной.
Чтобы период восстановления прошел без негативных последствий, обратитесь за помощью в специализированный реабилитационный центр, где под наблюдением опытного специалиста вы пройдете полноценный курс реабилитации.
Что такое разрыв сухожилия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Подшивалов А. В., хирурга со стажем в 24 года.
Определение болезни. Причины заболевания
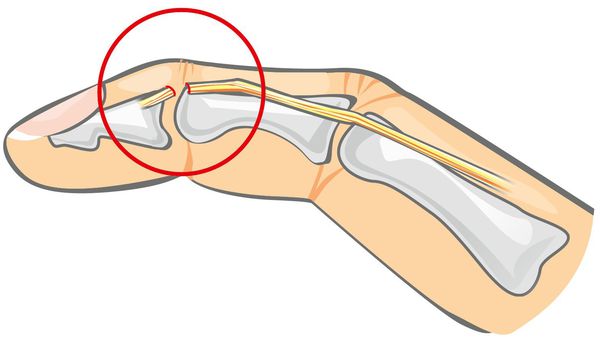
Разрыв сухожилия — это нарушение целостности сухожилия в области сгибательного или разгибательного аппарата конечностей, пальцев рук или стоп. Сухожилие — это соединительнотканная часть мышц, с помощью которой они прикрепляются к костям.
Подкожные разрывы сухожилий происходят в результате внезапного перенапряжения или удара по напряжённому сухожилию. Причиной открытых разрывов сухожилий является воздействие травмирующего объекта (например острого режущего предмета в виде стекла, лезвия бритвы или лезвия ножа). Такие разрывы сопровождаются нарушением целостности кожного покрова. Одной из причин травм является несоблюдение техники безопасности на производствах.
Различают разрывы сухожилий на протяжении, что случается чаще всего в области его перехода в мышечное брюшко, и отрывы от места его фиксации. Отрыв чаще всего происходит с небольшой костной пластинкой. В этом случае болевые ощущения в месте отрыва будут сильнее и появится более выраженный отёк в месте травмы.
Симптомы разрыва сухожилия
При разрывах сухожилий сила повреждённых конечностей, сила пальцев рук и ног резко уменьшается во время активных движений. Пальцы рук и ног, конечности неспособны выполнять привычную нагрузку. Активное напряжение повреждённой мышцы приносит умеренную боль. Тонус мышц снижается, становится заметно их западение (“провал” мягких тканей там, где должна располагаться мышца).
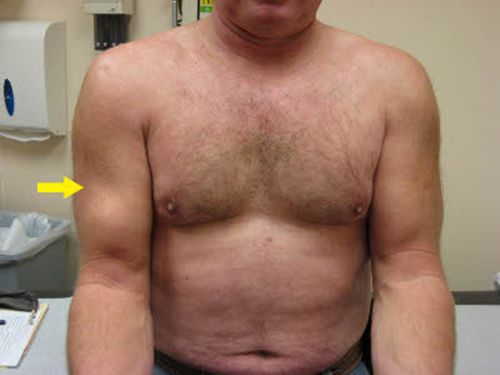
Разрыв бицепса может произойти в верхней (разрыв сухожилия длинной головки двуглавой мышцы плеча) или нижней (разрыв дистального сухожилия двуглавой мышцы плеча) части плеча.
Также описан ряд характерных симптомов подкожных разрывов сухожилия бицепса :
Если сухожилие рвётся на протяжении, его проксимальная культя может быть причиной синдрома «культи бицепса», который проявляется болезненными ущемлениями и синовитом (воспалением синовиальной оболочки) плечевого сустава. Полный разрыв сухожилия длинной головки бицепса может протекать бессимптомно или сопровождаться незначительными болями, которые полностью купируются спонтанно через 3-4 недели при условии, что отсутствует сопутствующее повреждение сухожилия надостной (мышцы, расположенной в надостной ямке лопатки) мышцы.
Патогенез разрыва сухожилия
Непрямой разрыв возникает при резком сокращении мышцы. Таков, например, подкожный разрыв сухожилия разгибателя пальца. Сухожилие длинной головки бицепса чаще всего рвётся у места прикрепления к надсуставному бугорку лопатки, реже в месте перехода сухожилия в мышцу. Отрыв дистального сухожилия бицепса происходит от места его прикрепления к бугристости лучевой кости.
Предрасполагающие факторы, которые были описаны выше (подагра, артериит, ХПН, сахарный диабет и др.), нарушают в ткани сухожилия обмен веществ и кровоснабжение. Например, снижение притока крови через брыжейку сухожилия нарушает его растяжимость.
Классификация и стадии развития разрыва сухожилия
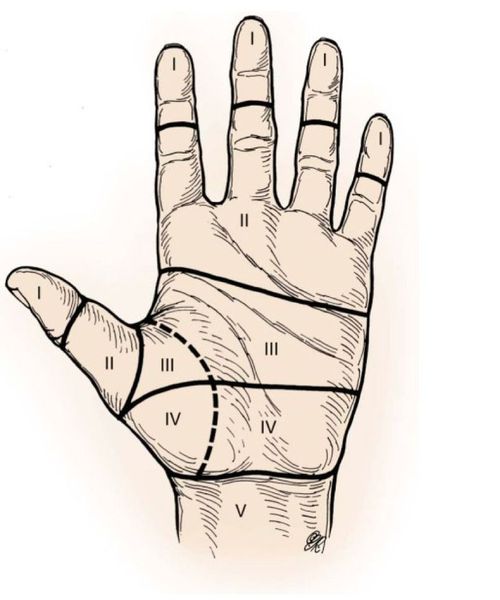
Согласно классификации, принятой на 1 конгрессе Международной Федерации общества хирургии кисти в Роттердаме в июне 1980 г., для повреждений сухожилий сгибателей выделено 5 зон :
Эти зоны определяют прогноз и сложность их восстановления. Наиболее неблагоприятны повреждения сухожилий сгибателей кисти в так называемой ”немой“ или “критической“ зоне (зона II).
В зависимости от возможного повреждения кожного покрова повреждения сухожилия бывают двух видов:
От степени распространённости патологического процесса :
По времени повреждения:
По признаку повреждения мягких тканей:
По величине дефекта:
Степень повреждения сухожилия длинной головки бицепса по классификации Lafosse :
Осложнения разрыва сухожилия
Диагностика разрыва сухожилия
При разрыве сухожилия двуглавой мышцы плеча п оложительны следующие симптомы:
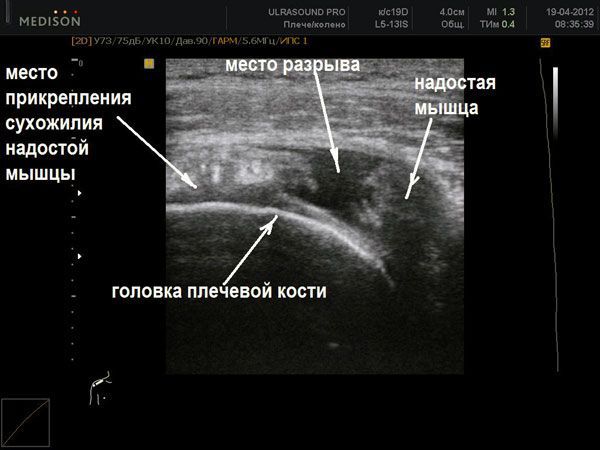
Функциональное (динамическое) ультразвуковое сканирование при напряжении мышцы наиболее ценно при диагностике вывихов сухожилия и его полных разрывах (до 96 % чувствительности и до 100 % специфичности). Надёжность ультрасонографии в диагностике тендинита и парциальных разрывов намного ниже.
Лечение разрыва сухожилия
Лечение повреждений сухожилий кисти, особенно сгибателей, является одним из самых сложных разделов хирургии. Труднее всего восстановить функции сухожилий при их повреждении в области сухожильных влагалищ пальцев кисти (от дистальной ладонной складки до ногтевой фаланги) и на протяжении запястного канала (то есть I, II и IV зоны).
В настоящее время при лечении больных с повреждениями сухожилий методом выбора считается оперативное лечение.
Общие требования к сухожильному шву:
В случае повреждения сухожилия сгибателя плеча все методы оперативного лечения можно разделить на две большие группы:
В ходе оперативного лечения есть два способа прикрепления сухожилия:
При разрыве сухожилия в месте перехода в мышечное брюшко выполняется аутопластика. Суть её в следующем:
При разрыве дистального сухожилия бицепса популярна его реинсерция (повторная пересадка) по Boyd-Anderson из двух разрезов.
Кроме традиционных открытых способов операции существует малоинвазивная альтернатива в виде атроскопического тенодеза сухожилия, или тенодеза сухожилия через мини-доступ. Малоинвазивные способы операций привлекают более быстрым восстановлением больного в послеоперационном периоде из-за меньшей травматизации тканей во время операции, а также лучшим косметическим эффектом.
В послеоперационном периоде прооперированная конечность нуждается в обязательной фиксации в течении 5-6 недель. Это может быть как привычная гипсовая торакобрахиальная повязка или гипсовая шина по Турнеру, так и все виды современных фиксаторов в виде бандажей и ортезов. Выбор вида фиксации зависит от исходного состояния порванного сухожилия и наличия предшествующих дегенеративных изменений в нём.
Прогноз. Профилактика
В послеоперационный период важна профилактика несостоятельности сухожильной пластики. Задачи этого периода:
Кроме того, проводится профилактика тромбоэмболических осложнений (тромбоза подкожных, глубоких вен, лёгочной тромбоэмболии), которые проявляются отёком конечности, резким усилением боли в ней. Профилактика осуществляется приёмом антитромботических препаратов.
Последствия повреждений сухожилий конечностей
Типы повреждений
Повреждения сухожилий – это их растяжение или разрыв. Растяжение возникает в следствие чрезмерных усилий, например, при занятиях спортом или выполнении физической работы. Выделяют патологические растяжения. Они возникают в результате артрозов, артритов, когда сухожилие теряет прочность. Растяжение более половины толщины сухожилия называют разрывом.
С точки зрения ортопедии, опасными являются именно разрывы. Они бывают:
Также выделяют:
В зависимости от локализации выделяют:
Диагностика
Для подтверждения диагноза врачи назначают:
Что будет, если не лечить повреждения сухожилий?
Последствия разрыва сухожилий могут быть крайне неприятными:
Поэтому повреждения сухожилий конечностей следует лечить сразу после обнаружения травмы.
Как лечить повреждения сухожилий
Неполный разрыв сухожилия можно вылечить консервативно, накладывая гипс. К сожалению, этот метод не всегда эффективен. В месте сращения образовывается рубец.
Повреждения сухожилий конечностей в Ладистен лечат с помощью современных микрохирургических технологий. Операция – единственный выход, если сухожилие разорвалось полностью. Самостоятельно оно не срастается. Часто, страдают нервы и кровеносные сосуды, которые прилегают к нему. Хирурги-травматологи сшивают все структуры под анестезией и фиксируют конечность гипсовыми повязками до окончательного сращения. В некоторых ситуациях требуется пластика сухожилия или его удлинение.
Сколько времени срастаются сухожилия после операции, зависит от сложности повреждения и давности травмы. В среднем, полное восстановление может занять от 1,5 до 4 месяцев.
Источники
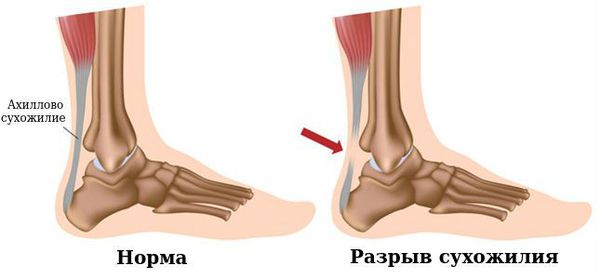
Разрыв ахиллова сухожилия
Причины, методы диагностики и лечения повреждений ахиллова сухожилия
Введение
Пяточное (ахиллово) сухожилие, tendo calcaneus (Achillis), представляет собой общее конечное сухожилие трехглавой мышцы голени, m. triceps surae, которая в свою очередь состоит из двух мышц – икроножной, m. gastrocnemius, расположенной поверхностно, и камбаловидной, m. soleus, лежащей под ней. В 93% случаев пяточное сухожилие дополнено сухожилием подошвенной мышцы, m. plantaris. Точкой прикрепления ахиллова сухожилия является задняя поверхность бугра пяточной кости. У места прикрепления между сухожилием и костью заложена весьма постоянная синовиальная сумка, bursa tendinis calcanei. Ахиллово сухожилие имеет круглую верхнюю часть и относительно плоский дистальный конец.
Ткань ахиллова сухожилия состоит на 70% из коллагена (в основном I типа), 2% эластина, кислых полисахаридов (гиалуроновая кислота, хондроитинсульфат) и воды. Коллагеновые волокна группируются в первичные пучки, из которых формируются большие вторичные пучки или фасцикулы, которые окружены эндотеноном – рыхлой соединительной тканью, содержащей нервы, кровеносные и лимфатические сосуды, и обеспечивающей возможность некоторого скольжения пучков относительно друг друга. Пучки группируются вместе, формируя сухожилие, окружаемое паратеноном. Паратенон состоит из двух листков: висцерального – эпитенона, покрывающего все сухожилие, и париетального – перитенона, граничащего с окружающими тканями. Листки паратенона разделены капиллярным слоем жидкости для уменьшения сил трения при движениях сухожилия.
Артериальное кровоснабжение осуществляется в проксимальных отделах за счет ветвей a. tibialis posterior, а в дистальных – из артериальной сети пяточной кости, которая образуется при слиянии коммуникантных ветвей a. tibialis posterior и a. fibularis. Кровоток в ахилловом сухожилии осуществляется главным образом за счет сосудов, проникающих через брыжейку паратенона. Сосуды, проникающие в сухожилие в мышечно-сухожильном переходе или в месте прикрепления сухожилия к пяточной кости играют подчиненную роль. Количество сосудов, снабжающих сухожилие снижается от пяточной кости проксимально и достигает минимума на уровне 2-5 см от пяточного бугра. Венозный отток осуществляется посредством коммуникантных вен в поверхностную и глубокую венозные системы.
Актуальность проблемы разрывов ахиллова сухожилия обусловлена увеличившейся за последние годы частотой данной травмы. Наиболее часто данное повреждение встречается у мужчин (по данным различных авторов соотношение колеблется от 1. 7: 1 до 30: 1), что, вероятно, связано как с большей вовлеченностью мужчин в спортивные занятия, так и с более высокой их подверженностью травматизации. Типичный разрыв ахиллова сухожилия происходит у мужчины, профессионально или же периодично занимающегося спортом, в возрасте от 30 до 50 лет.
Этиология и патология
Этиология разрыва ахиллова сухожилия была тщательно исследована, но остается до конца не ясной. В его основе лежит множество факторов, таких как бедная васкуляризация сухожилия, дегенеративные процессы, дисфункция икроножной мышцы, возраст, пол, предшествующие повреждения, изменения в режиме тренировок и неправильное выполнение упражнений, вид носимой обуви. Он также может быть связан с такими процессами, как воспаление, аутоимунные процессы, гиперурикемия, генетическая предрасположенность, почечная дисфункция и атеросклероз.
Теория дегенерации.
События, предшествующие разрыву, неясны. Нормальное сухожилие не разрывается даже при приложении большого напряжения. Arner и соавт. впервые отметил дегенеративные изменения у всех 74 пациентов с разрывом ахиллова сухожилия и предположил, что эти изменения предшествовали разрыву. Однако, около 2/3 образцов были получены более 2 дней после разрыва. Davidsson и Salo сообщили об отмеченных дегенеративных изменениях у 2 пациентов с разрывом ахиллова сухожилия, оперированных в день травмы. Поэтому выявленные дегенеративные изменения следует рассматривать как развившиеся до разрыва. Большинство этих отклонений не имеет этиологических объяснений. Возможно, что изменение кровотока с последующей гипоксией и нарушением метаболизма и является фактором развития наблюдаемых дегенеративных изменений.
Физические нагрузки, перемежающиеся с периодами низкой физической активности (спорт на выходных) могут привести к дегенеративным изменениям в сухожилиях. Занятия спортом приводят к дополнительной нагрузке на ахиллово сухожилие, что приводит к накоплению микротравм, которые хоть и находятся ниже порогового уровня разрыва, тем не менее могут приводить к вторичным внутрисухожильным дегенеративным изменениям.
Kannus и Jozsa оценивали образцы биопсии пациентов со спонтанным разрывом ахиллова сухожилия, взятых во время оперативного вмешательства. Только 1/3 образцов контрольной группы имели такие же изменения, но в значительно меньшей степени. Они также отметили, что лишь небольшая доля пациентов отмечали у себя какие-либо симптомы, предшествующие разрыву. Они предположили, что имеются четкие данные, что, по крайней мере, в городских популяциях, дегенеративные изменения сухожилий широко распространены у людей старше 35 лет, и эти изменения могут быть связаны со спонтанным разрывом сухожилия.
Механическая теория.
Повреждение сухожилия может возникнуть даже при нагрузках в рамках физиологического порога при частых совокупных микротравмах, не оставляющих достаточно времени для регенерации.
McMaser считает, что полностью здоровое сухожилие не подвержено разрыву даже при значительных перегрузках. Тем не менее, Barfred показал, что полный разрыв может произойти в здоровом сухожилии, при максимальном мышечном сокращении, передающемся на изначально растянутом сухожилии. Подобные факторы присутствуют во многих видах спорта, требующих быстрого отталкивания. Здоровое сухожилие может, таким образом, быть разорвано в следствие большого мышечного напряжения.
Inglis и Sculco предположили, что сбой в механизмах, ингибирующих чрезмерное или несогласованное сокращение мышц также может привести к разрыву в нормальном сухожилии. Таким образом, спортсмены, слишком быстро возвращающиеся к тренировкам после периода неактивности находятся в зоне повышенного риска. Риск разрыва ахиллова сухожилия продолжает расти, если напряжение по касательной дополняется супинацией или пронацией в подтаранном суставе.
В исследовании, проведенном на 109 бегунах, Clement показал, что травмы ахиллова сухожилия могут быть результатом структурных или динамических нарушений в нормальной биомеханик нижних конечностей, таких как перетренированность, функциональная чрезмерная пронация и недостаточность камбаловидной или икроножной мышц. Также было предположено, что повторяющиеся микротравмы, вызываемые эксцентрической нагрузкой утомленной мышцы, могут играть важную роль в повреждении сухожилия. Полный разрыв является следствием нескольких микроразрывов, которые приводят к разрыву сухожилия после достижения критической точки.
ЛП-ассоциированные разрывы сухожилия.
Применение анаболические стероидов и фторхинолонов связано с разрывом ахиллова сухожилия. Препараты обеих групп вызывают дисплазию коллагеновых волокон, что уменьшает способность сухожилия к растяжению.
Применение системных и местных кортикостероидов ранее связывали с разрывом сухожилия. Однако, исследования на сухожилии четырехглавой мышцы бедра показали, что нормальное сухожилие не повреждается в результате внутрисухожильных инъекций кортикостероидов. Тем не менее, большая часть имеющихся данных позволяет предположить, что внутри- и околосухожильное введение кортикостероидов в поврежденное сухожилие может спровоцировать его разрыв.
Роль кортикостероидов в этиологии разрыва ахиллова сухожилия остается до конца не выясненой. Однако, имеющиеся данные позволяют не рекомендовать пролонгированное пероральное применение и повторное околосухожильное введение кортикостероидов. Противовоспалительное и анальгетическое действие кортикостероидов может маскировать симптомы повреждения сухожилия, позволяя поддерживать высокий уровень активности. Кортикостероиды препятствуют репарации, и внутрисухожильные инъекции кортикостероидов приводят к ослаблению сухожилия на срок до 14 дней после инъекции. Разрушение непосредственно связано с некрозом коллагена и восстановление прочности сухожилия связано с формированием клеточной аморфной коллагеновой массы. По этой причине следует избегать активности в течение 2 недель после инъекции кортикостероидов вблизи сухожилия.
Антибиотики фторхинолонового ряда, такие как ципрофлоксацин, недавно также были признаны как этиологический фактор повреждения сухожилия. Во Франции с 1985 по 1992 г. у 100 пациентов, принимавших фторхинолоны были отмечены дегенеративные изменения сухожилий, в том числе и 31 разрыв. Многие из них также получали кортикостероиды, что не позволяет сделать однозначный вывод об исключительном влиянии на выявленные расстройства фторхинолонов. Szarfman с соавт. сообщили об исследовании на животных фторхинолонов в дозах, близких к человеческим, которые показали разрушение внеклеточного матрикса хряща, некроз хондроцитов и истощение коллагена. Отклонения, выявленные на животных, могут иметь место и в организме человека. Авторы рекомендуют дополнение списка нежелательных побочных реакций предупреждением о возможности разрыва сухожилий.
Гипертермия и разрыв сухожилия.
До 10% упругой энергии, запасенной в сухожилии, может быть освобождено в виде тепла. Wilson и Goodship оценивали in vivo температуру, возникающую в результате сгибания в сухожилиях поверхностного сгибателя пальцев во время упражнений. Пиковая температура в 45*С, при которой теноциты могут быть повреждены, была измерена в центре сухожилия спустя 7 минут бега трусцой. Вызванная упражнениями гипертермия может способствовать дегенерации сухожилия. Хорошее кровоснабжение тканей должно препятствовать перегреву, однако такие ткани, как ахиллово сухожилие, с зонами бедного кровоснабжения, могут быть более чувствительны к эффекту гипертермии.
Механизм разрыва.
Arner и Lindholm классифицировали механизм разрыва ахиллова сухожилия в группе из 92 пациентов на 3 основные категории:
— 53% происходят во время переноса веса, с отталкиванием передним отделом стопы и разгибании в коленном суставе. Это движение часто встречается во время старта в спринте и во время прыжков в таких видах спорта, как баскетбол. Это объясняет тот факт, что у правшей превалирует разрыв левого ахиллова сухожилия.
— 17% разрывов происходит во время внезапного сгибания в голеностопом суставе, что происходит, например, при проваливании в яму или в результате падения на лестнице.
— в 10% сухожилие было разорвано в результате насильственного сгибания разогнутой ступни, что может произойти при падении с высоты.
В оставшихся случаях авторы не смогли определить точный механизм травмы.
Диагностика.
Детальный сбор анамнеза и тщательное физикальное обследование чрезвычайно важны в диагностике разрывов ахиллова сухожилия. Хоть установление диагноза кажется простым, однако от 20 до 25% разрывов ахиллова сухожилия пропускается при первичном осмотре. Существует большое количество диагностических тестов и признаков – как клинических, так и инструментальных. Для диагностики острых повреждений ахиллова сухожилия как правило бывает достаточно клинического исследования, в то время как установление диагноза застарелого повреждения может вызвать затруднение. УЗИ и МРТ существенно дополняют клиническую диагностику, они более чувствительны и менее инвазивны по сравнению с «мягкой» рентгенографией или ксерорадиографией.
Пациент с разрывом ахиллова сухожилия обычно указывает на внезапную боль в ноге, часто сообщая что во время повреждения у них было ощущение удара по задней поверхности голени. Некоторые пациенты сообщают, что травма сопровождалась слышимым щелчком. Они часто не в состоянии переносить нагрузку веса тела и ощущают слабость или тугоподвижность в пораженной конечности. Однако, они могут быть способны к подошвенному сгибанию, используя длинный сгибатель большого пальца, длинный сгибатель пальцев, заднюю большеберцовую и малоберцовую мышцы. Пациенты с застарелым разрывом ахиллова сухожилия часто затрудняются указать на момент травмы и впервые отмечают повреждение при неспособности выполнения каждодневных задач, таких как подъем по лестнице.
При обследовании могут быть выявлены диффузный отек и кровоподтеки и, если отек невелик, при пальпации выявляется западение по ходу сухожилия. Место разрыва обычно на 2-6 см проксимальнее точки прикрепления сухожилия.
Осмотр и пальпация должны быть дополнены другими тестами для подтверждения диагноза. И хотя тест Томпсона обычно довольно надежен, иногда он может быть сомнителен. В таких случаях он должен быть дополнен тестами О’Брайна и Копеланда. Также, пациенту может быть предложено подняться на мыски.
Тест Томпсона (Симмондса) или тест сжатия голени
Пациент находится в положении на животе, стопы свободно свисают, врач сжимает мягкие ткани верхней трети голени. При повреждении ахиллова сухожилия сокращение икроножной мышцы не приводит к движению стопы. Следует всегда проводить сравнительное исследование обеих конечностей, чтобы избежать ложноотрицательного результата, который может наблюдаться при неполном разрыве.
В положении пациента на животе его просят согнуть ноги в коленных суставах на 90*. Если во время этого движения стопа на пораженной стороне находится в положении тыльного сгибания, тест считается положительным.
В место перехода апоневроза в сухожилие вводят иглу от медицинского шприца, двигают стопой и смотрят, как отклоняется игла.
На голень одевают манжету сфингмоманометра. Надувают ее до давления в 100 мм ртутного столба и врач начинает двигать стопой. Если давление возрастает до 140 мм ртутного столба, то ахиллово сухожилие не порвано.
Боковая рентгенограмма голеностопного сустава ранее широко использовалась для диагностики разрыва ахиллова сухожилия. При разрыве треугольник Кагера (заполненное жиром треугольное пространство кпереди от ахиллова сухожилия и между задней частью большеберцовой кости и верхней частью пяточной кости) теряет свою правильную конфигурацию. В настоящее время рентгенография теряет свою актуальность в диагностике свежих и застарелых разрывов ахиллова сухожилия из-за все более широкого распространения ультразвуковой диагностики и магниторезонансной томографии, однако ее применение обосновано для определения изменений, предшествующих разрыву (болезнь Хаглунда, оссификаты ахиллова сухожилия), и исключения травматических повреждений скелета стопы.
Введение в клиническую практику ультразвукового исследования произвело значительные изменения в тактике лечения подкожного разрыва ахиллова сухожилия, так как появилась возможность не только подтвердить или опровергнуть наличие разрыва, но и определить важные для выбора метода лечения параметры: степень разволокнения сухожильных концов, величину диастаза, степень соприкосновения концов сухожилия при различных положениях стопы; а также производить контроль состояния сухожилия на этапах лечения.
В продольном сечении ахиллово сухожилие выглядит как гипоэхогенная полоса, которая ограничивается вентрально и дорзально эхоплотным паратеноном. Внутренняя структура сухожилия представлена в виде чередующихся гипер- и гипоэхогенных полосок, разделенных при расслабленном положении сухожилия и более компактных при натяжении его. Проксимально определяется мышечно-сухожильный переход, дистально – прикрепление сухожилия к пяточной кости. Сухожилие веретенообразно вплетается в пяточную кость, чья дорзальная поверхность представляет эхоплотную слегка выгнутую кзади линию. Из-за веретенообразного хода волокон сухожилия в области прикрепления отражение звуковых волн теряет равномерный характер, и сухожилие в этой зоне часто выглядит гипоэхогенным. Вентрально от сухожилия располагается жировая клетчатка с нерегулярной эхо-плотностью, что соответствует рентгенологическому треугольнику Кагера. Кроме того, визуаизируются глубокие сгибатели, задняя поверхность большеберцовой кости с треугольником Фолькмана и задняя часть голеностопного сустава. Сагиттальный размер сухожилия легко измерить между листками перитенона. Особенности скольжения сухожилия определяются при движениях стопы.
На поперечных сонограммах в области прикрепления к пяточной кости сухожилие выглядит как серповидная структура, расположенная непосредственно под кожей. Далее проксимально сухожилие постепенно приобретает форму эллипса. Примерно на расстоянии 3-6 см от пяточного бугра сухожилие имеет почти круглые очертания а затем вновь уплощается. При исследования сухожилия в поперечном сечении практически всегда возможно измерение его размеров (толщина и ширина).
При разрыве сухожилия возникают следующие изменения УЗ-картины:
— нарушение непрерывности сухожилия
— видимые ограниченные концы сухожилия
— гипоэхогенное скопление жидкости (гематома в области разрыва)
— разрыхление параллельно натянутых структур.
Перечисленные признаки регулярно обнаруживаются при накоплении соответствующего опыта, однако имеются различные варианты УЗ-изображения свежих разрывов ахиллова сухожилия. В некоторых случаях отчетливый диастаз между концами сухожилия и накопившаяся гематома не наблюдаются, тогда для окончательного установления диагноза необходимым является проведение динамического исследования. При тыльном сгибании стопы практически постоянно наблюдается расхождение концов сухожилия.
Важная информация получается при подошвенном сгибании стопы, которое уточняет возможность адаптации концов сухожилия. При подошвенном сгибании определяется также целостность паратенона: при повреждении оболочки сухожильные концы накладываются друг на друга.
При сомнительной клинической и УЗ-картине повреждения с успехом может применяться МР-томография ахиллова сухожилия.
На сагиттальных срезах здоровое ахиллово сухожилие выглядит как длинная, тонкая, гипоинтенсивная структура, начинающаяся от дистальной части икроножной мышцы и прикрепляющаяся к задней части пяточного бугра. На аксиальных срезах сухожилие выглядит слегка уплощенным, с закругленными наружным и внутренним краями. Передняя поверхность обычно плоская или слегка вогнутая, задняя – выпуклая. Окружающая жировая прослойка достаточно выражена и подчеркивает сухожильные структуры. Могут наблюдаться незначительные вариации в размере, форме и виде сухожилия, иногда видна некоторая дольчатость структуры передних отделов сухожилия. Внутрисухожильных сигналов в норме не наблюдается.
Любое увеличение внутрисухожильной интенсивности сигнала следует расценивать как анормальное. Для оценки сухожилия с подозрением на разрыв следует исследовать его структуру в Т1 и Т2 режимах. В режиме Т1 полный разрыв ахиллова сухожилия определяется как исчезновение сигнала внутри сухожилия, в Т2 режиме разрыв представляется как генерализованное увеличение интенсивности сигнала, отек и кровоизлияние в месте разрыва видны также как область с высокой интенсивностью сигнала. Исследование позволяет четко оценить уровень разрыва и степень расхождения концов сухожилия.
Лечение острых разрывов ахиллова сухожилия
Лечение острых разрывов ахиллова сухожилия все еще в значительной степени зависит от предпочтений хирурга и пациента. Операция является методом выбора у спортсменов и молодых людей, в то время как свежие разрывы у не-спортсменов могут лечиться консервативно.
Консервативное лечение
Некоторые авторы выступают против оперативного лечения, ссылаясь на высокую частоту осложнений, как его главный недостаток. Однако недавние исследования на больших популяциях сообщают о значительно более низком проценте осложнений. Эти осложнения включают в себя некроз кожи, раневую инфекцию, икроножные невриномы, развитие спаечного процесса, а также обычные анестезиологические риски. Проблемы с заживлением послеоперационной раны остаются наиболее распространенными и наиболее трудно управляемыми, учитывая бедную васкуляризацию области ахиллова сухожилия. Приверженцы консервативного метода лечения указывают, что возможности укрытия мягкими тканями области ахиллова сухожилия ограничены. К сожалению, кожные лоскуты не могут быть приживлены к открытому сухожилию, и пластика местными тканями может привести к неудовлетворительному результату. Поэтому эти дефекты часто требуют закрытия свободными лоскутами.
Несмотря на постоянное усовершенствование оперативной техники и опыта, проблемы с раной не могут быть полностью устранены в случае использования открытого метода оперативного лечения, при котором наиболее часто применяются продольный разрез, проходящий через зону бедного кровоснабжения. Aldam использовавший поперечный разрез, проходящий тотчас дистально места разрыва сухожилия и сообщает об 1 случае осложнения со стороны послеоперационной раны у 41 пациента.
У пожилых пациентов с застарелым повреждением ахиллова сухожилия, биологический возраст которых более 70 лет, допустимо одно лишь физиотерапевтическое лечение. Как правило, эти пациенты жалуются на слабость при подошвенном сгибании и нарушение походки. Они часто хорошо адаптируются к своему заболеванию.
Иммобилизация
Наиболее часто используемыми формами нехирургического лечения является гипсовая иммобилизация, обычно в течение 6-10 недель. Сообщалось о хороших клинических результатах, сопоставимых с результатами оперативного лечения.
Хотя функция после консервативного лечения в целом хорошая, высокий риск повторного разрыва рассматривается как неприемлемый. Lea и Smith в наблюдении за 66 пациентами, лечившихся консервативно, сообщают о 7 повторных разрывах (13%), Persson и Wredmark сообщают цифру в 35%. В последнее время, основываясь на работах о фунцкиональном постоперативном брейсинге, McComis с соавт. в наблюдении за 15 пациентами с разрывом ахиллова сухожилия, лечившихся консервативно, сообщает о достижении хороших функциональных результатах.
Таким образом, в отдельных случаях брейсинг и гипсовая иммобилизация могут быть жизнеспособной альтернативой оперативному вмешательству.
Оперативное лечение
В последние два десятилетия операция была методом выбора при лечении разрыва ахиллова сухожилия у молодых пациентов. Достижения в области хирургии и новые программы послеоперационной реабилитации склонили многих хирургов к выбору оперативного лечения. Кроме того, оперативный метод лечения уменьшает риск повторного разрыва с 13-20 до 1-4%, позволяет достигнуть большей прочности сухожилия, вызывает меньше случаев атрофии мышц голени, а также помогает большему числу спортсменов вернуться к прежнему уровню физической активности.
Хирургическая техника.
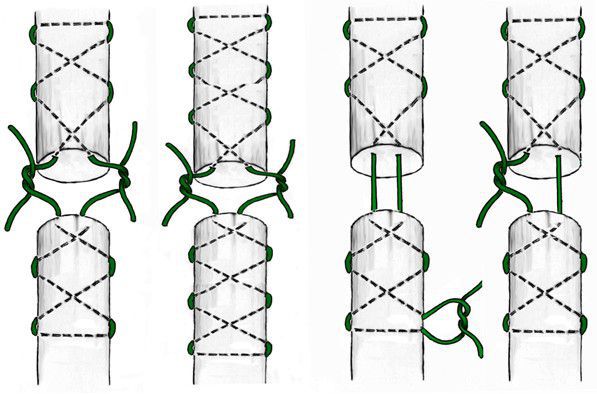
Для восстановления ахиллова сухожилия могут быть применены различные оперативные техники, начиная от простого сопоставления конец-в-конец с сшиванием по Буннелю или Кесслеру, и заканчивая более сложными, использующими усиление фасциями или использование сухожильных трансплантатов и искусственных имплантов сухожилий из различных материалов. Тем не менее, нет никаких доказательств того, что при острых разрывах ахиллова сухожилия эти методы дают лучшие результаты, чем простое соединение конец-в-конец без удлинения.
Открытый шов ахиллова сухожилия
Пациент находится на операционном столе лежа на животе, с опущенным на 20* головным концом и свешенными с края стола обеими ногами. Продольный разрез протяженностью 8-10 см производится тотчас медиальнее медиального края сухожилия с центром в месте пальпируемого западения. Подкожно-жировая клетчатка рассекается остро без повреждения кожных краев раны. Паратенон разрезается продольно по средней линии на длину кожного разреза. Зачастую паратенон отечен и разорванные концы сухожилия в классическом варианте имеют вид конского конца или швабры. После сопоставления концов они сшиваются вместе прочной рассасывающейся нитью (например, Викрил 2) по методу Кесслера. До завязывания концов ассистент производит подошвенное сгибание в голеностопном суставе для лучшего сопоставления концов. Далее накладывается обвивной шов более тонким рассасывающимся шовным материалом для большего укрепления соединения. После закрытия паратенона тонким викрилом, подкожные ткани сшиваются непрерывным швом. Кожная рана закрывается стрипами для минимизации натяжения. Далее накладывается гипсовая иммобилизация в эквинусном положении стопы. Ограниченные нагрузки под наблюдением физиотерапевта возможны уже в день операции. Пациенту дается рекомендация по возможности поддерживать возвышенное положение оперированной конечности. Иммобилизация снимается спустя 2 недели после операции с выведением стопы в физиологическое положение и ношением брейса. Разрешается полная нагрузка весом тела.
Чрезкожное восстановление
В 1977 году Ma и Griffith описали технику чрезкожного восстановления целостности ахиллова сухожилия как компромисс между открытым оперативным вмешательством и консервативным лечением. Техника включает в себя произведение 6 небольших проколов по латеральной и медиальной границе сухожилия с дальнейшим проведением шва через эти разрезы. Авторы сообщают о 18 пациентах, у которых была применена данная методика. Отмечается 2 незначительных осложнения неинфекционного характера и ни одного случая повторного разрыва. FitzGibbson сообщает о 14 хороших результатах с одним осложнением в виде повреждения икроножного нерва. Rowley и Scotland описывают 24 пациентов с разрывом ахиллова сухожилия, у 14 из которых было применено консервативное лечение, а у 10 – чрезкожное восстановление ахиллова сухожилия. У одного пациента из последней группы в дальнейшем было отмечено повреждение икроножного нерва. Кроме того было отмечено более быстрое восстановление трудоспособности у пациентов второй группы.
Другие авторы сообщают о меньшей успешности данной методики. Klein с соавт. сообщает о защемлении икроножного нерва у 13% из 38 пациентов. Hockenbury и Johns сравнивая in vitro чрезкожный шов ахиллова сухожилия с открытым его восстановлением на 10 свеже-замороженных трупных образцах сообщают о лучших результатах в первой группе. В целом, большинство исследований демонстрируют более высокую результативность открытого восстановления ахиллова сухожилия по сравнению с закрытым.
В последнее время Webb и Bannister описали новую методику закрытого шва ахиллова сухожилия, осуществляемую под местной анестезией с использованием 3 поперечных 2, 5 см разрезов над задней поверхностью сухожилия. Они сообщают об отсутствии повреждния икроножного нерва или повторного разрыва у 27 пациентов, у которых была применена данная методика.
Также следует отметить появление специальных направляющих систем, таких как Achillon, позволяющих минимизировать риск повреждения икроножного нерва.
Лечение застарелого повреждения ахиллова сухожилия
Более чем у 20% пациентов с разрывом ахиллова сухожилия его повреждение остается незамеченным. Обычно возможно сшить концы сухожилия конец-в-конец в течение 72 часов с момента его разрыва. В случае застарелого повреждения концы сухожилия невозможно сопоставить без излишнего натяжения. Неизвестно, когда острое повреждение переходит в застарелое, но обычно принято считать этим сроком 4-6 недель.
В случае застарелого разрыва, концы сухожилия могут быть сближены с помощью единого центрального (методика Чернавского) или 2 (медиального и латерального – методика Lindholm) миофасциальных лоскутов икроножной мышцы. Если это возможно, сухожилие подошвенной мышцы следует использовать для усиления сшиваемого сухожилия.
В случае разрывов не подлежащих прямому сшиванию могут быть использованы другие сухожилия. Perez-Teuffer описывает отсечение сухожилия короткой малоберцовой мыщцы от основания пятой плюсневой кости с дальнейшим ее присоединением к пяточной. Данная модифицированная техника в дальнейшем была применена Turco с соавт. у 40 пациентов. Оба автора не сообщают о каких-либо функциональных ограничениях после данной операции. Mann с соавт. сообщает об отличных и хороших результатах у 6 пациентов, в лечении которых в качестве трансплантата был использован длинный сгибатель пальцев. Wapner с соавт. сообщает об опыте применения длинного сгибателя большого пальца стопы в качестве трансплантата.
Карбоновые и полиэфирные имплантаты также могут быть применены для соединения концов разрыва. Ozaki с соавт. сообщают об успешном опыте применения сетки Marlex у 6 пациентов. Bugg с соавт. использовал трансплантат широкой фасции бедра и сообщает о хороших результатах у 10 пациентов.
Заключение
В связи с ростом популярности активного отдыха в последнее время актуальность разрывов ахиллова сухожилия продолжает расти. И не смотря на обширные исследования в данной области, этиология повреждения ахиллова сухожилия до сих пор остается до конца не ясной. Однако, вполне очевидно, что лечение разрывов ахиллова сухожилия должно быть индивидуальным для каждого пациента.