Что закапать ребёнку в нос?
Каждый родитель сталкивается с насморком у ребенка каждый год по 5-6 раз минимум. А всё потому, что у детей особое строение верхних дыхательных путей (носовая полость, ротоглотка — ротовая часть глотки и носоглотка — носовая часть глотки).
Особенности верхних дыхательных путей у детей:
У новорожденного ребенка может быть физиологический насморк. Это проявление адаптации слизистой носа к антигенам, которые есть в воздухе. Специально такой насморк лечить не нужно.
Бывают ситуации, когда заложенность носа и насморк появляются на фоне полного здоровья малыша. Это может быть защитной реакцией на сухой воздух в помещении, поэтому вырабатывается защитная слизь. Лечить специально тоже не нужно. Для облегчения состояния рекомендуется использовать увлажнитель воздуха, проветривать помещение, накрывать батареи мокрым полотенцем и раз в день протирать горизонтальные поверхности и пол (особенно зимой, когда работает отопление). Эти мероприятия являются профилактикой насморка у людей любого возраста.
Какой бывает насморк при инфекции?
Насморк инфекционной природы бывает бактериальным и вирусным.
Бактериальный насморк имеет несколько вариантов течения:
В таких ситуациях необходимо обратиться к специалисту (педиатр, ЛОР), который определит причину насморка (вирусы или бактерии) и назначит необходимое лечение.
Вирусный насморк (при вирусной инфекции) начинается с появления прозрачных выделений. Через несколько дней выделения становятся жёлтыми, иногда зелёными и густыми. К седьмому дню болезни слизь снова становится прозрачной и потом вовсе проходит. Это нормальный процесс.
Поэтому очень важно понимать, что наличие зелёных, жёлтых или прозрачных выделений не отвечает на вопрос «вирусный или бактериальный насморк?».
Ни тот, ни другой не лечатся «сложными каплями» любого состава, антибиотиками или антибактериальными каплями для носа, каплями с феронами и оксолиновой мазью. Почему? Потому что капли в нос с феронами и оксолиновая мазь являются лекарствами с недоказанной эффективностью; антибактериальные капли могут вызвать аллергическую реакцию.
Принципы лечения насморка
Для детей раннего возраста лучше использовать отсосы (их сейчас очень много на рынке). Детей старше 3-х лет можно научить самостоятельно высмаркиваться: закрыть рот, закрыть одну ноздрю и дуть в нос, затем поменять ноздрю.
Ниже несложные правила использования капель, солевых растворов и спреев.
Правила пользования солевыми растворами (стандартные)
Как капать капли в нос детям до года?
Как использовать спреи или аэрозоли в нос у детей старше 1 года?
Когда именно нужно использовать сосудосуживающие капли?
Сосудосуживающие препараты детям до года обязательно использовать только в виде капель, ввиду их анатомо-физиологической особенности. Для детей более старшего возраста — спреи и аэрозоли.
Также эти лекарства назначаются на срок не более пяти дней, так как при более длительном применении спазм сосудов может быть и во внутренних органах. А это может привести к осложнениям: головные боли, боли в животе, нарушение пищеварения и проблемы с сердечно-сосудистой системой.
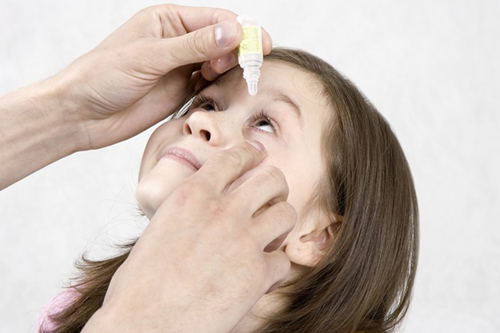
Как закапать капли в глаза ребенку самостоятельно: Алгоритм действий, рекомендации родителям
Инфекционно-воспалительные заболевания глаз лечатся использованием глазных капель, назначенных офтальмологом. И нередко такие препараты прописывают детям. Эффективность лечения во многом зависит от правильного выполнения процедуры, поэтому родителям обязательно нужно знать и соблюдать алгоритм закапывания капель ребенку.
Показания к использованию глазных капель у детей

Детям школьного возраста глазные капли нередко назначаются для лечения миопии. Тем, кто носит линзы и очки, периодически может потребоваться инстилляция увлажняющих средств, уменьшающих дискомфортные ощущения и сухость оболочек.
Перечисленные выше патологии считаются самыми основными показаниями для использования глазных капель. Но у детей нередко выявляются и менее распространенные болезни глаз, требующие также применения препаратов местного действия.
Профессиональную консультацию по поводу диагностики заболеваний глаз и их лечения можно получить в клинике Элит Плюс. Офтальмологический центр оснащен самым современным оборудованием, позволяющим быстро и без дискомфортных ощущений выставить правильный диагноз детям любого возраста, начиная от периода новорожденности.
Подготовка ребенка к закапыванию капель

Во время инстилляции лекарственных жидкостей вам понадобятся:
Для новорожденных малышей и детей раннего возраста лучше приготовить и чистую пеленочку, на которой они будут лежать во время процедуры.
Соблюдение мер предосторожности

Не следует приобретать препараты-аналоги, даже если их посоветовали в аптеке. Офтальмологи в каждом случае подбирают индивидуальный курс терапии, зависящий от возраста, индивидуальных особенностей ребенка, состояния оболочек глаза. И обычно врач сразу пишет те лекарства, которые необходимы, и заменители, которые можно приобрести, если оригиналов нет в наличии.
Наиболее вероятные ошибки при закапывании

После курса терапии обязательно нужно повторно посетить врача. При проведении контрольного осмотра офтальмолог оценивает результаты терапии, при необходимости назначает дополнительные лекарства и витамины, положительно воздействующие на глаза.
Алгоритм инстилляции глазных капель

Что делать, если лекарство не попало в глаз?
Иногда во время процедуры ребенок зажмуривается, и лекарственный раствор вовсе не попадает внутрь глаза. В этом случае манипуляцию нужно повторить, то есть закапать нужное количество капель.
Но если хоть немного средства попало в конъюнктивальный мешок, то повторно закапывание проводить нельзя. Попавшего количества раствора вполне достаточно для омывания тканей. Но в следующий раз инстилляцию нужно постараться провести как можно корректнее.
Полезные рекомендации родителям

С детьми постарше нужно уже научиться договариваться. Если инстилляцию проводить через слезы и капризы, то толку от терапии будет мало. Процедуру можно провести в виде игры. Но нельзя запугивать малыша, так как это может привести к психологическим проблемам.
Обязательно стоит прислушаться и к советам опытных офтальмологов:
В центре Элит Плюс работают опытные детские офтальмологи, способные подробно рассказать все нюансы закапывания капель новорожденным, детям раннего возраста и школьникам. После диагностики врач может сам продемонстрировать родителям алгоритм инстилляции назначенных капель.
При возникновении любых вопросов и беспокоящих изменений на фоне лечения каплями родители могут всегда обратиться к лечащему врачу и получить подробную консультацию. После терапии проводится контрольная диагностика и врач выдает список рекомендаций, соблюдение которых позволит избежать рецидива патологии.
Полезное видео
Конъюнктивиты у детей
Евгения Васильевна Голубева,
зам.главного врача ОПТИК СИТИ,
детский офтальмолог
Конъюнктива – это наружная соединительная оболочка глазного яблока, которая выполняет защитную, барьерную, увлажняющую, питательную функции. Конъюнктива покрывает видимую белочную оболочку и выстилает внутреннюю поверхность век. Детская конъюнктива очень тонка и нежна. Чувствительность ее еще не высока, поэтому маленькие дети часто не жалуются на боль в глазах и есть опасность «пропустить» развитие инфекции, не заметить ее ранних признаков, а значит, не начать своевременное лечение.
Конъюнктивиты – это большая группа воспалительных заболеваний глазного яблока, имеющая инфекционное или аллергическое происхождение.
Начало заболевания бывает острым, появляется покраснение глаз, отек, боль в глазах. Дети старшего возраста жалуются на чувство инородного тела, «песка» в глазах. После сна слипаются веки, появляется отделяемое из глаза, на ресницах засыхают корочки. Утром ребенку трудно открыть глаза, что часто пугает и детей и их родителей. Ребенок младшего возраста становится раздражительным, плохо спит, трет глаза, отказывается от еды. В некоторых случаях может подняться температура.
По виду возбудителя, который вызывает конъюнктивит, можно выделить группы, объединенные общими характерными признаками:
Вирусные коньюнктивиты
Причиной являются вирусы, поэтому заразиться ребенок может воздушно-капельным путем. Распространяется такой конъюнктивит очень быстро, особенно в детских коллективах. Да и дома, вирусной инфекцией может переболеть вся семья. Начало острое, часто заболевает сначала один глаз, затем присоединяется второй. Появляется жидкое водянистое отделяемое (глаза «текут», говорят пациенты). Глаз становится красным, отекает, болит. У ребенка поднимается температура, что бывает на фоне катаральных (простудных) явлений.
Конъюнктивит на фоне детских инфекций:
Бактериальные конъюнктивиты
При попадании в глаз микроорганизмов возникают бактериальные конъюнктивиты. Ребенок может заразиться через грязные руки, игрушки, предметы обихода. Даже мелкие соринки, пыль, песок проникшие в конъюнктивальную полость, могут вызвать микроскопические травмы конъюнктивы. В них-то и попадают бактерии, вызывающие заболевание.
Начало бывает как острым, в случае травмы глаза, так и постепенным, Покрасневшим может быть один глаз или сразу оба, иногда второй глаз вовлекается в инфекционный процесс при несоблюдении правил гигиены. Появляется чувство «песка» в глазах, отек, вязкое желто-зеленое отделяемое, по утрам веки склеены и на ресничках засыхают желтоватые корочки.
Нередко воспалительные заболевания уха (отиты), носа (риниты) и придаточных пазух (гайморит, этмоидит) могут приводить к распространению инфекции на глаза. У детей младшего возраста, испытывающих трудности с освобождением носовых ходов от скапливающегося отделяемого, возникает заброс содержимого носа в глаз через носослезный канал. Поэтому педиатры рекомендуют освобождать носовые ходы ребенку без «сморкательных» действий и обязательно проводить ежедневный туалет глаз заболевшему ребенку для профилактики распространения инфекции.
Грибковые коньюнктивиты
Грибковые коньюнктивиты развиваются реже других форм, часто как осложнение при грибковой инфекции век и кожи вокруг глаз, при иммунодефицитных состояниях. Характеризуется тяжелым течением с вовлечением глубоких сред глаза и плохо поддается лечению.
Аллергические коньюнктивиты
Причиной является действие всевозможных аллергенов, все больше и больше окружающих нас и наших детей. К аллергенам можно отнести домашнюю пыль и шерсть животных, сигаретный дым, бытовую химию и лекарственные препараты, продукты питания, пыльцу растений в весеннее-летний период. Отдельный вид аллергической реакции развивается при инфекционных заболеваниях, когда организм отвечает аллергией на проникновение инфекционного агента.
Заболевание имеет двусторонний характер, развивается остро или постепенно, часто встречаются хронические формы, текущие длительное время и плохо поддающиеся лечению. Основным проявлением является отек, сильный зуд, жжение. Отек часто распространяется и на кожу век.
Острый лекарственный конъюнктивит развивается в среднем в течение 6 часов после введения лекарственного средства, проявляется резким нарастанием отека слизистой, сильным зудом, жжением. При длительном использовании лекарств также может развиваться аллергический процесс, но он имеет подострое течение, часто с развитием сухости слизистой, чувством «засоренности» глаз, непостоянным зудом.
При весеннем аллергическом конъюнктивите, так называемом весеннем катаре, выходя на яркое солнышко, дети жалуются на светобоязнь и слезотечение. Это связано с повышенной чувствительностью организма к УФ лучам.
Конъюнктивиты новорожденных
Отдельно нужно обратить внимание на гонококковые и хламидийные коньюнктивиты, развивающиеся у новорожденных детей. Заражение происходит при прохождении через родовые пути матерей, страдающих гонореей или хламидиозом.
Хламидийный конъюнктивит (паратрахома) развивается на 5-12 сутки жизни ребенка, проявляется острым началом, слизистым или гнойным отделяемым, возникает часто на фоне врожденных пневмоний.
В настоящее время все женщины должны проходить обязательное обследование в женской консультации и при выявлении инфицирования активно лечить заболевание. Всем новорожденным детям проводят профилактический туалет глаз с использованием раствора борной кислоты и закапывают 1% раствор нитрата серебра.
Такие коньюнктивиты новорожденных, как гоннобленнорея и паратрахома лечатся сначала в родильных домах, а в тяжелых случаях, ребенка могут перевести в специализированное отделение для проведения дальнейшего лечения.
Диагностика
Распознать конъюнктивит у ребенка может каждый родитель, воспитатель или учитель. Важно своевременно принять меры по уточнению диагноза для правильного выбора лекарственной терапии. Быстрое распространение конъюнктивита в коллективе диктует необходимость изоляции заболевшего ребенка и проведения мер по обработке предметов обихода, которыми пользовался ребенок.
Поставить диагноз конъюнктивита может только квалифицированный врач-офтальмолог на основании жалоб, клинической картины, инструментального обследования и лабораторных методов диагностики. Для выделения возбудителя и определения его чувствительности к лекарственным препаратам проводят посев отделяемого из глаза. Анализ крови позволит определить наличие аллергической предрасположенности у ребенка. Кожные пробы и иммунологическое исследование позволяет выявить аллергены, к которым у ребенка есть аллергия.
Но еще до обращения к врачу родители должны знать, как помочь ребенку, как облегчить его состояние. Важно уметь оказать первую помощь ребенку при попадании в глаз песка, грязи, пыли. Эти мероприятия могут предотвратить развитие бактериального конъюнктивита у ребенка. Важно знать меры профилактики и ухода за глазами ребенка во время вирусных инфекционных заболеваний.
Общие принципы лечения конъюнктивитов у детей:
Туалет глаз необходимо проводить ватными тампонами с использованием настоя ромашки, крепкого чая, фурациллина или раствора борной кислоты. Каждый глаз обрабатывается отдельно в направлении от наружного угла глаз к внутреннему. Необходимо следить за тем, чтобы отделяемое из одного глаза не попало в другой. Целью обработки является удаление выделений из глаза и предотвращение распространения инфекции. Засохшие корочки нужно удалять очень аккуратно, сначала наложив примочку на несколько минут, чтобы корочки стали мягче и не травмировали края век. Проводить очистку следует несколько раз в день в зависимости от интенсивности выделений и тяжести состояния глаз. В среднем рекомендуемая частота процедур от 6-8 раз в день в начале заболевания до 3-4 раза в день при стихании процесса
При бактериальных конъюнктивитах начинают лечение с закапывания антибактериальных капель. До получения результатов посева с чувствительностью к различным препаратам обычно назначают антибиотики широкого спектра действия. Пока возбудитель неизвестен используют 0,01% раствор Мирамистина, 20% раствор Сульфацил-натрия, 0,25% раствор Левомицетина.
При подозрении на вирусный конъюнктивит рекомендуется использовать противовирусные препараты. Издавна применяют раствор Интерферона лейкоцитарного человеческого по 4000Ед/мл или Полудана каждые 2 часа. В виде мазей рекомендуется использовать, например, 0,25% Оксолиновую мазь. В этом случае антибиотики не только не дают эффекта, но и могут ухудшить состояние глаз, вызвав аллергическую реакцию. Их назначают только в случае присоединения вторичной бактериальной инфекции.
После уточнения причины и получения результатов посева врач может изменить лечение, назначив те лекарственные средства, к которым чувствителен данный возбудитель. Арсенал таких средств в настоящее время достаточно велик.
Выявление аллергии требует всестороннего обследования ребенка, включающего общие анализы крови, иммунологические исследования, выявление дисбактериоза, хронических очагов инфекции, паразитарных инвазий. В случае появления у ребенка аллергического конъюнктивита следует провести кожные аллергические пробы, которые позволят определить, какой аллерген вызывает у ребенка реакцию. Лучший способ лечения аллергий – исключение контакта пациента с аллергеном.
Детям с повышенной чувствительностью к УФ лучам следует использовать солнцезащитные очки, сократить время пребывания на ярком солнце, ограничить время воздействия прямыми солнечными лучами. В весеннее-летнее время применяют десенсибилизирующие препараты 2% раствор Лекролин, 0,1% раствор Аломид. На ночь можно закладывать мазь, например, Гидрокортизон 0,5%. Препараты, содержащие гормональные компоненты применяют с большой осторожностью, так как они снижают сопротивляемость к инфекции, вызывают привыкание и могут привести к ухудшению состояния в случае резкой отмены лечения. Для снижения риска присоединения вторичной инфекции желательно использовать комбинированные препараты, например, Максидекс. Учитывая высокий риск побочных эффектов, лечение глюкокортикоидными средствами проводится строго по назначению врача.
Наиболее эффективным способом лечения поллинозов является проведение специфической гипосенсибилизации. В период полного отсутствия проявлений заболевания пациенту предлагается провести введение пыльцевых аллергенов в низких дозах. Это позволяет «подготовить» организм к следующей «встрече» с аллергеном. В период обострения используют антигистаминные средства местного и общего действия. Начинать терапию необходимо не менее чем за 2 недели до начала цветения предполагаемого аллергена, продолжать весь период цветения и еще, как минимум 2 недели после окончания цветения.
В случае развития острой лекарственной аллергии следует немедленно отменить лекарственный препарат, вызвавший реакцию. Назначаются противоотечные и десенсибилизирующие средства (тавегил, кларитин) В тяжелых случаях в глаза закапываются кортикостероидные растворы.
Если все же с малышом случилась беда, и он заболел конъюнктивитом, обязательно проконсультируйтесь с врачом. Выполняйте назначения и обратитесь за повторной консультацией для того, чтобы быть уверенным, что заболевание прошло бесследно!
Как закапывать капли в глаза?
Глазные заболевания – группа заболеваний, поражающих глаза и угрожающих одному из самых важных органов чувств человека – зрению. Именно поэтому к любым манипуляциям с глазами большинство людей относится особенно трепетно, особенно если речь идет о лечении и профилактике глазной патологии. Для лечения глазных заболеваний могут использоваться как местные лекарственные препараты или медицинские изделия (глазные капли, гели, мази, эмульсии), так и средства общего действия (например, различные таблетки, капсулы, инъекционные растворы и пр.). Местные средства, которые закапываются непосредственно в глаз, быстрее достигают очага заболевания, действуют непосредственно в пораженных тканях, в этой связи лечение практически всех глазных болезней не обходится без местной терапии.
Самыми распространенными среди средств для лечения глазной патологии являются глазные капли. Глазные капли имеют различное предназначение и состав. Так например, при жалобах на сухость, дискомфорт, усталость глаз, покраснение, ощущение песка, офтальмолог, проведя дополнительное обследование, может назначить вам так называемые слезозаменители– глазные капли, созданные для восполнения недостатка слезы и восстановления ее состава, измененного в ходе развития синдрома «сухого глаза», при инфекционных заболеваниях глаз (конъюнктивиты, кератиты и пр.) – антимикробные и противовоспалительные глазные капли, при глаукоме – капли, снижающие внутриглазное давление, при катаракте – капли с антиоксидантами и витаминами и т.д. Выбор терапии зависит от конкретного диагноза, сопутствующих заболеваний и противопоказаний у конкретного человека.
Однако, для всех глазных капель есть одно общее правило: все они должны закапываться строго согласно указаниям в инструкции и рекомендациям врача. Любые отклонения от этих рекомендаций чреваты снижением эффективности назначенного лечения, развитием привыкания, в некоторых случаях развитием осложнений. С практической точки зрения есть также несколько общих рекомендаций, как правильно закапывать глазные капли, для достижения ими указанной в инструкции эффективности. На них мы сегодня и остановимся.
Пошаговая инструкция
Как закапать капли в глаза, если раньше не приходилось сталкиваться с подобными методами лечения в домашних условиях? Правила как закапывать капли в глаза самому себе являются общими.
Как капать препараты при ношении линз
Во время ношения контактных линз люди иногда испытывают дискомфорт и сухость глаз благодаря формированию синдрома «сухого глаза», а также многие другие жалобы из-за развития осложнений контактной коррекции. Узнать подробнее о правильном ношении контактных линз, а также о профилактике осложнений Вы можете здесь.
Возникает вопрос, как правильно закапывать глазные капли пользователям контактных линз? Механика закапывания капель при ношении контактных линз абсолютно такая же, как и при обычном закапывании. Единственное, что стоит учитывать, так это особенности совместного применения капель и контактных линз. Некоторые глазные капли можно закапывать непосредственно на контактные линзы, например, Катионорм и Окутиарз®, но большинство глазных капель, гелей и мазей можно применять только после снятия контактных линз, данные ограничения всегда прописаны в инструкции по применению лекарственного средства.
Итак, предварительно убедившись в возможности закапывания глазных капель непосредственно на контактные линзы или сняв их, вымойте с мылом и просушите руки, займите удобное положение, откройте флакон с содержимым, запрокиньте голову, оттяните нижнее веко и, сдавливая стенки флакона, капните сколько капель нужно в образовавшееся пространство между глазом и веком. Немного прикройте глаз, подождите пару минут и удалите лишнюю жидкость с век стерильным ватным тампоном.
Важно помнить, что если глазные капли нельзя закапывать на линзы, то надевать контактные линзы после закапывания можно не ранее чем через 15-30 минут (точное время, как правило, всегда указывается в инструкции по применению капель).
Меры предосторожности
Помимо основных мер предосторожности применения капель для глаз, таких как соблюдение срока годности препарата, содержание флакона в надлежащих условиях (в холодильнике или вне его) и недопущение нарушения целостности упаковки нераспечатанного препарата, важно помнить про то, что большинство глазных капель назначается офтальмологом после постановки точного диагноза. Не стоит заниматься самолечением, Вы можете усугубить ситуацию и спровоцировать развитие осложнений. К тому же, некоторые препараты содержат вещества, которые нельзя использовать совместно с ношением контактных линз. Например, глазные капли, содержащие консерванты. Соответственно, прежде чем пользоваться линзами во время лечения или профилактики какого-либо глазного заболевания и закапывания глазных капель соответственно, проконсультируйтесь со специалистом, возможно придётся на какое-то время заменить линзы на очки, либо вовсе отказаться от использования контактной коррекции.
Основные ошибки закапывания капель
нарушение рекомендаций офтальмолога по закапыванию капель (нарушение длительности, кратности применения капель)
нарушение инструкции по применению
резкое зажмуривание или опускание головы после попадания раствора в конъюнктивальный мешок
несоблюдение временного интервала между применением разных видов капель
использование просроченных капель
нарушение норм гигиены при закапывании (например, невымытые руки)
Правильное хранение и герметичное закрытие капель
Статья носит исключительно информационный характер. Необходимо получить консультацию специалиста.