Роспотребнадзор
Роспотребнадзор
ТОП-15: ответы на вопросы граждан о коронавирусной инфекции
ТОП-15: ответы на вопросы граждан о коронавирусной инфекции.
1. Кто должен сообщить гражданину о результате лабораторного исследования (положительном, отрицательном) на COVID-19?
Медицинская организация, которая проводила отбор проб (мазок из носоглотки, метод ПЦР) для лабораторных исследований на COVID-19.
2. Если тест на COVID-19 сдан самостоятельно и получен положительный результат, что в этом случае необходимо делать?
сообщить о результате теста в медицинскую организацию по месту жительства;
уведомить о результате теста работодателя, классного руководителя, специалиста медицинского учреждения и т.д.;
не покидать дом (не ходить на работу, учебу, магазин и т.д.);
максимально ограничить контакты с близкими (отдельная посуда, масочный режим, дезинфекция);
врач или бригада скорой помощи проведет осмотр, назначит лечение, лабораторное или инструментальное исследование.
3. Кто входит в число лиц из близкого контакта?
Лица, проживающие совместно, работающие и обучающиеся в одном помещении, но имевшие контакт с источником COVID-19 в течение более 15 минут на расстоянии менее 2 метров без средств индивидуальной защиты.
4. Что делать контактным лицам из близкого окружения?
не покидать дом (не ходить на работу, учебу, магазин и т.д.);
уведомить работодателя, классного руководителя, медицинского работника о наличии контакта;
при наличии клинических проявлений (симптомы ОРВИ и т.д.) вызвать врача.
5. Когда и кто проводит обследование на COVID-19 контактных лиц?
Обследование проводится медицинской организацией по месту изоляции контактных лиц на 8-10 день со дня контакта * с больным COVID-19, при появлении клиники – незамедлительно.
* если изоляция от больного COVID-19 невозможна (проживание в одной квартире), то дата контакта устанавливается от даты получения результата теста заболевшего.
6. Где самостоятельно можно сдать анализ на СOVID-19?
В лабораториях, которые предоставляют данную услугу.
7. Нужно ли получать постановление для оказания медицинской помощи?
Не нужно. Медицинская организация получает результат анализа и начинает работать.
8. Где и как получить постановление контактному лицу?
Управление Роспотребнадзора по Пермскому краю в отношении контактного лица выносит постановление «О проведении обязательного медицинского осмотра (медицинского наблюдения), изоляции (обсервации) гражданина, находившегося в контакте с больными инфекционными заболеваниями», которое определяет необходимость режима самоизоляции в течение 14 дней с момента контакта. Постановления направляются в Минздрав Пермского края и медицинские организации в течение 2 дней при условии предоставления точной информации о контактном лице, а так же высылаются гражданину посредством электронной почты, мессенджеров (Viber, WhatsAрр и др.) в течение 2-4 дней при наличии сведений о них в Управлении.
9. Что определяет экспресс-тест на COVID-19? Что делать, если результат положительный?
Экспресс-тесты на COVID-19 определяют антигены в мазке из носа и ротоглотки или антитела в крови. Положительный результат не используется в качестве единственного основания, подтверждающего COVID-19. При положительном результате нужно обращаться к врачу для дальнейшей диагностики и постановки диагноза.
10. Как действовать работодателям, если на предприятии выявлен сотрудник с положительным результатом теста на COVID-19?
изолировать (направить домой);
организовать самостоятельно или силами специализированной организации (договор) проведение дезинфекции с использованием средств, обладающих вирулицидным (противовирусным) действием;
обеспечить сотрудников средствами индивидуальной защиты и средствами гигиены;
ознакомить сотрудников с необходимыми противоэпидемическими мерами (не ходить на работу с симптомами заболевания, соблюдать масочный режим и социальное дистанцирование, обрабатывать руки и т.д.);
установить факт близкого контакта с источником COVID-19 (нахождение на расстоянии менее 2 метров без средств индивидуальной защиты в течение более 15 минут);
работодателю рекомендуется уведомить Роспотребнадзор и Центр гигиены и эпидемиологии в Пермском крае об установленных лицах из числа близкого контакта.
11. Кто подлежит обследованию на COVID-19?
Лица, прибывшие на территорию Российской Федерации с наличием симптомов инфекционного заболевания (или при появлении симптомов в течение периода медицинского наблюдения); лица, контактировавшие с больным COVID-19 при появлении симптомов, не исключающих COVID-19 в ходе меднаблюдения и при отсутствии клинических проявлений на 8-10 календарный день медицинского наблюдения со дня контакта с больным; лица с диагнозом внебольничная пневмония; работники медорганизаций, имеющих риск инфицирования при профессиональной деятельности при появлении симптомов, не исключающих COVID-19; лица, при появлении респираторных симптомов, находящихся в интернатах, детских домах, детских лагерях, пансионатах и других стационарных организациях социального обслуживания, учреждениях уголовно-исполнительной системы.
12. Кто обязан обследоваться самостоятельно?
Граждане РФ, прибывающие на территорию России воздушным транспортом, в течение 3-х календарных дней со дня прибытия должны пройти лабораторное обследование на COVID-19 методом ПЦР и разместить информацию о результате на Едином портале государственных и муниципальных услуг (форма «Предоставление сведений о результатах теста на новую коронавирусную инфекцию для прибывающих на территорию РФ»). До получения отрицательного результата гражданину необходимо соблюдать самоизоляцию.
13. Нужно ли проходить обследование и соблюдать самоизоляцию гражданам РФ, прибывшим в страну сухопутным транспортом?
Граждане, прибывшие на территорию России сухопутным транспортом, должны соблюдать самоизоляцию в течение 14 дней без обследования.
14. Нужно ли иностранным гражданам соблюдать 14-дневную изоляцию с момента прибытия на территорию РФ?
Иностранные граждане, а также лица без гражданства, прибывающие в Россию с целью осуществления трудовой деятельности, должны выполнять требование по изоляции сроком на 14 календарных дней со дня прибытия в страну.
15. Кто подлежит вакцинации против COVID-19?
В Российской Федерации на сегодня зарегистрированы две вакцины для профилактики COVID-19 у взрослых (от 18 до 60 лет). В первую очередь иммунизации подлежат работники медицинских и образовательных организаций, сотрудники полиции. Вакцинация осуществляется с соблюдением принципа добровольности.
Коронавирус и беременность: ответы на самые важные вопросы
Содержание
– На сегодняшний день нет официальной статистики о количестве заражений среди беременных женщин, а европейское медицинское сообщество довольно осторожно высказывается о том, насколько высока вероятность развития осложнений. Нет и доказательств того, что беременные женщины чаще заражаются коронавирусом.
Как отличить COVD-19 от сезонной аллергии, читайте ЗДЕСЬ.
В первом триместре вирус, перенесенный будущей мамой, может повлиять на рост плода, во втором – вызвать замедление развития ребенка, в третьем – стать причиной преждевременных родов со всеми сопутствующими осложнениями и даже недоношенностью.
Кроме этого, тяжелое течение COVID-19 связано с дыхательной недостаточностью. У беременных на поздних сроках живот поджимает легкие, объем легких становится меньше. Поэтому очень важно понимать, что беременная женщина требует дополнительной защиты.
Как самостоятельно сшить марлевую маску, читайте ЗДЕСЬ.
Как самим приготовить антисептик, читайте ЗДЕСЬ.
Передается ли вирус от матери к ребенку во время родов?
До сих пор нет ни одного подтвержденного случая, когда ребенок появился на свет с коронавирусной инфекцией. Но есть случаи, и их достаточно много, когда дети заражались в родильном зале или роддоме. Именно поэтому в роддомах сейчас принимаются все возможные меры, чтобы снизить риск заражения. В большинстве роддомов сейчас так хорошо разработана маршрутизация, что контакты с вирусом для новорожденного максимально исключаются.
Как сейчас проходят плановые осмотры?
В самом начале карантина, когда необходимо было принять экстренные меры, Минздрав обнародовал рекомендации, в соответствии с которыми отменялись все плановые приемы у врачей. Принимать пациентов было разрешено только в экстренных случаях. Однако вскоре Минздрав внес корректировки в рекомендации, в соответствии с которыми нужно было организовать надлежащее наблюдение беременных, а также проведение скринингов и анализов.
В этой связи во многих регионах, в том числе в некоторых районах Москвы, акушеры-гинекологи приходят на дом, приносят с собой даже аппараты КТГ, устраивают чаты в мессенджерах, высылают женщинам дневник, в котором они записывают свои показатели – вес, давление, шевеления плода, самочувствие.
Однако в некоторых регионах (особенно отдаленных) все же еще бывают случаи, когда закрыты государственные женские консультации, и беременные, у которых есть полис ОМС, к сожалению, могут обратиться только в коммерческие центры.
– Сейчас мы занимаемся разработкой системы возврата денег по ОМС в подобных ситуациях, – уточняет Татьяна Буцкая.
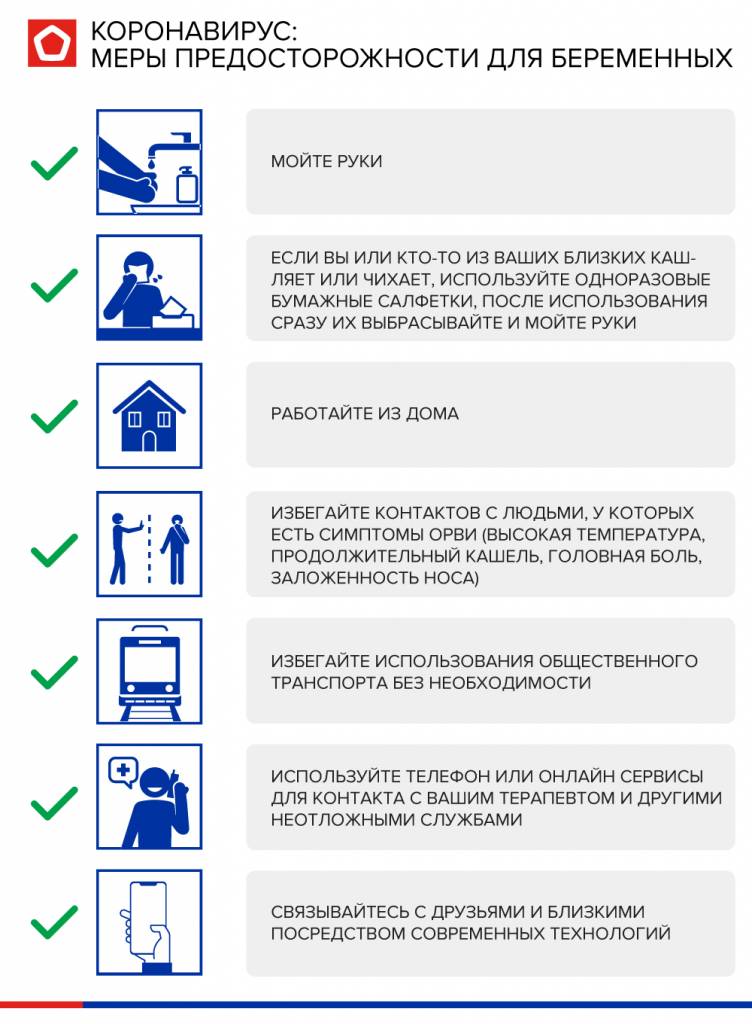
Как организовать работу на удаленке, читайте ЗДЕСЬ.
Телемедицина: как и зачем пользоваться приложениями для консультаций, читайте ЗДЕСЬ.
Большинство роддомов, в которых обычно можно пройти курсы подготовки к родам, переносят свои занятия в онлайн-формат. В нашем Открытом роддоме мы тоже сейчас запустили онлайн-школу, проводим онлайн-марафоны по роддомам, они собирают по несколько тысяч просмотров. В этом есть определенные плюсы: роддом никогда не смог бы принять такое количество посетителей, а сейчас у будущих мам есть возможность все увидеть и задать вопросы врачам.
Как доехать до роддома?
Ехать на скорой помощи во время пандемии довольно рискованно. Во-первых, службы экстренной помощи перегружены, и бригада может попросту не приехать вовремя. Во-вторых, поездка может быть небезопасной, потому что неизвестно, кого машина перевозила непосредственно до вас. Кроме того, машина скорой помощи повезет вас не в тот роддом, с которым у вас заключен контракт, а в ближайший, где есть свободные места.
Добраться на такси, скорее всего, будет проще, но риски заражения по-прежнему остаются. Оптимальный вариант – добираться в роддом на собственном транспорте, тем более что пробок во время карантина быть не должно. Но здесь возникает еще одна сложность: сейчас нет никакой возможности подать экстренную заявку на пропуск для посещения медицинского учреждения. Оформить его нужно не позднее чем за пять часов до выхода из дома, иначе ваша машина соберет по пути все штрафы. Но за пять часов уже вполне можно родить! Поэтому единственный вариант: при приближении срока родов каждый вечер заново оформлять пропуск на следующий день.
В какой роддом ехать, если у женщины подтвержденная коронавирусная инфекция, пневмония или симптомы ОРВИ?
Увы, сейчас введены жесткие ограничения, и, даже если у вас заключен контракт с определенным врачом и определенным роддомом, в случае появления признаков ОРВИ рожать вы сможете только в одном из специально переоборудованных роддомов. Актуальные сведения можно найти на информационных порталах местной администрации.
Коронавирусная инфекция – это показание для кесарева сечения?
Сам по себе COVID-19 не является прямым показанием для хирургического вмешательства. Но если во время родов у женщины возникает дыхательная недостаточность и создается угроза для здоровья мамы или малыша, проводится кесарево сечение.
Разрешены ли партнерские роды?
В большинстве роддомов в России запретили все виды партнерских родов. Кроме этого, если раньше можно было прийти на УЗИ в женскую консультацию с мужем и посмотреть на ребеночка, теперь сделать это тоже не получится. Посещения в роддоме тоже не разрешаются, а на выписку может прийти только один человек. В некоторых роддомах даже ограничен въезд на территорию.
Анестезия во время родов по-прежнему применяется?
Во время родов можно использовать эпидуральную или спинальную анестезию, даже тем, у кого подтверждена коронавирусная инфекция.
А вот тем, кто планировал рожать в воду, придется отказаться от первоначальных планов. Роды в воду сейчас не практикуются в роддомах, главным образом потому, что медперсоналу будет сложно использовать необходимые защитные средства.
Если у мамы есть подозрения на коронавирус, малышу делают тест?
Если у женщины есть симптомы ОРВИ, пневмония или подозрение на COVID, у ребенка сразу после родов берут тест на коронавирус, после этого малыша изолируют от мамы до тех пор, пока не придут результаты анализов. Ребенка при этом перевозят в детскую больницу, потому что в инфекционном роддоме действительно высоки риски заражения. В больнице ребенок находится две недели, его кормят смесью, а потом переводят на грудное молоко, когда он воссоединяется с мамой.
Можно ли кормить грудью с диагнозом COVID-19?
Нет свидетельств того, что коронавирус может передаться через материнское молоко. Но если мама кормит ребенка, склоняясь над ним, то, конечно, риски заражения достаточно высокие. Вот что можно сделать, чтобы их снизить.

При цитировании данного материала активная ссылка на источник обязательна.
Как правильно делать тест на беременность
Как он работает
Любой тест на беременность – это маленькая лаборатория, проводящая один-единственный анализ – анализ мочи на хорионический гонадотропин человека (ХГЧ).
ХГЧ – это гормон, который вырабатывается оболочкой плодного яйца (хорионом), начиная с 6-8 дня после его прикрепления к слизистой матки (имплантации). Дальше его концентрация нарастает вплоть до 12-й недели беременности. Из матки ХГЧ попадает в кровь и затем выделяется почками вместе с мочой. Именно там его обнаруживает тест на беременность.
Работа теста на беременность основана на химической реакции между ХГЧ и специальным реагентом, нанесенным на тестер производителем. Если реакция не происходит, на тестере появляется одна контрольная полоса, указывающая на то, что тест исправен. Если реакция происходит – появляется две полосы или значок, сигнализирующий о беременности.
Когда его проводить
Беременность – единственное физиологическое состояние, при котором образуется ХГЧ. Поэтому если тест обнаружил ХГЧ, можете быть уверены – вы в положении.
Ложные положительные результаты бывают, но они крайне редки и связаны с серьезными заболеваниями и приемом гормональных препаратов. А вот ложные отрицательные случаются часто. Причиной тому слишком раннее тестирование.
Тесты на беременность различаются своей чувствительностью, то есть способностью реагировать на определенную концентрацию ХГЧ в моче (ее указывают на упаковке).
Ультрачувствительные тесты обнаруживают гормон в количестве 10 мМЕ/мл – то есть примерно на 7-10 день от зачатия. Это самый высокий показатель, позволяющий проводить тестирование еще до задержки менструации.
Подавляющее большинство тестов на беременность реагируют, когда уровень ХГЧ в моче достигает 20-25 мМЕ/мл, то есть примерно на 14 день после зачатия. Делать такие тесты до задержки менструации не имеет смысла, лучше немного подождать и затем получить достоверный результат.
Как делать тест
Как оценить результаты
Одна полоска, если нет беременности, две полоски, если есть беременность – что может быть проще! Но не тут-то было.
Беременность и COVID-19: что известно из результатов исследований
Беременным женщинам при COVID-19 приходится сложнее, чем всем остальным, хотя риски для плода минимальны.
В феврале прошлого года, когда в США начали появляться сообщения о COVID-19, Ялда Афшар была на третьем месяце беременности. Афшар — акушер-гинеколог, работающая в Калифорнийском университете с беременными пациентками, находящимися в группе риска. Поэтому она знала, что респираторные вирусы особенно опасны для беременных женщин.
Данных о действии SARS-CoV-2 было очень мало, и с быстрым ростом числа случаев заражения Афшар чувствовала себя так, словно брела на ощупь в темноте — и когда консультировала пациенток, и когда разбиралась со своими собственными страхами насчет вируса и возможности передать его ребенку и членам семьи. Но ее положение также сблизило ее с женщинами, которых она лечила. «Я ощутила такую солидарность, какой никогда не чувствовала раньше. Это придало мне сил, чтобы усерднее работать и попытаться быстрее найти ответы», — говорит она.
Афшар с коллегами по всей стране создали одну из первых в США баз данных для отслеживания состояния женщин, у которых во время беременности был выявлен коронавирус. В течение 2020 года было запущено больше дюжины подобных проектов.
С начала пандемии прошло больше года, и результаты исследований разных групп ученых по всему миру показывают, что беременные женщины с COVID-19 имеют более высокий риск госпитализации и тяжелого течения болезни, чем небеременные женщины того же возраста.
Хорошая новость в том, что младенцы заболевают не часто и практически никогда не болеют COVID-19 в тяжелой форме. Результаты анализа образцов плаценты, пуповины и крови матерей и младенцев указывают на то, что вирус редко передается от матери плоду. Однако предварительные данные указывают на то, что заражение вирусом может повредить плаценту и, вероятно, нанести ущерб ребенку.
Множество вопросов пока остаются без ответа. Исследователи хотят знать, насколько в целом распространена инфекция COVID-19 среди беременных женщин, поскольку большинство полученных данных касается женщин, попавших в больницу по разным причинам в течение всей беременности. Они также исследуют, являются ли женщины более уязвимыми для заражения вирусом или для последствий COVID-19 на каком-либо конкретном сроке беременности или после родов.
В частности, пока не хватает данных о безопасности вакцинации. Следуя установленным нормам, ни один из основных производителей вакцин не включал беременных женщин в свои первые исследования. Сейчас, однако, такая группа планируется в некоторых текущих и предстоящих исследованиях. По мере того как системы здравоохранения по всему миру начали кампании по вакцинации, регуляторные органы стали предлагать противоречивые или неясные рекомендации относительно того, стоит ли вакцинировать беременных.
В январе Всемирная организация здравоохранения (ВОЗ) рекомендовала вводить вакцины, содержащие мРНК (производства Moderna и Pfizer/BioNTech) только беременным женщинам, находящимся в группе повышенного риска: работающим с больными COVID-19 или имеющим хронические заболевания, — и только после консультации с врачом. Позднее было добавлено пояснение, что о специфических рисках, связанных с применением этих вакцин при беременности, ничего не известно. Представитель ВОЗ сообщил Nature, что из-за недостатка данных организация «не может дать общую рекомендацию по вакцинации беременных женщин».
Большинство врачей, с которыми связывался Nature, говорят, что они бы рекомендовали беременным женщинам вакцинироваться после консультации с врачом. «Учитывая то, что мы знаем о повышенном риске госпитализации, смертности и преждевременных родов, на мой взгляд, ответ очевиден», — говорит Кристина Адамс Вальдорф, акушер-гинеколог и исследователь Вашингтонского университета в Сиэтле.
Риски в пренатальный период
Неудивительно, что респираторные вирусы опасны для беременных женщин, ведь их легкие уже работают интенсивнее, чем обычно. По мере того как матка растет, она давит на диафрагму, уменьшая вместимость легких и сокращая снабжение кислородом организма матери и плода. Более того, при беременности подавляется действие иммунной системы, чтобы не навредить плоду. Это делает женщин более восприимчивыми к осложнениям после инфекции. Например, беременные женщины, заразившиеся гриппом, имеют более высокий, по сравнению с небеременными, риск госпитализации. Беременные женщины, подхватившие грипп H1N1 во время пандемии 2009–2010 годов, имели более высокий риск преждевременных родов и мертворождения.
Поэтому акушеры-гинекологи по всему миру с беспокойством наблюдали за распространением SARS-CoV-2 в начале прошлого года, думая о том, как эта инфекция повлияет на их пациентов: матерей и детей.
Первоначальные данные из Китая указывали на то, что беременные женщины переносили инфекцию не намного хуже, чем небеременные того же возраста. Но врачи отнеслись к этим данным со скепсисом. «Это не вызвало большого отклика у многих акушеров-гинекологов», — говорит Андреа Эдлоу, акушер-гинеколог в Центре репродуктивной биологии «Винсента» при Общеклинической больнице штата Массачусетс в Бостоне. Она добавляет, что многие врачи убедились в этом на своих пациентках: «Беременные женщины болели тяжелее, чем остальные женщины».
Картина начала дополняться благодаря сообщениям, поступающих из разных стран. Анализ 77 когортных исследований, опубликованных в прошлом сентябре, ясно показал, что беременные женщины находятся в группе повышенного риска. Обзор включал данные анализа более 11 400 женщин с подтвержденным или предполагаемым диагнозом COVID-19, госпитализированных по любой причине в течение беременности.
Вероятность того, что беременным женщинам с диагнозом COVID-19 понадобится перевод в отделение интенсивной терапии, была на 62 % выше по сравнению с небеременными женщинами репродуктивного возраста; вероятность необходимости вентиляции легких для беременных женщин была выше на 88 %. Исследование, проведенное Центрами по контролю и профилактике заболеваний (CDC) США, показало схожие результаты. Это исследование включало более 400 000 женщин с положительным результатом теста и симптомами COVID-19, 24 434 из которых были беременны. В результате были показаны схожие значения повышенного риска перевода в отделение интенсивной терапии и вентиляции легких у беременных женщин.
Медработники должны знать, что у беременных женщин реже, чем у небеременных, проявляются симптомы COVID-19, говорит Шакила Тангаратинам, исследователь материнского и перинатального здоровья в Бирмингемском университете, Великобритания, руководившая анализом 77 данных исследований. Но она признает, что выборка была ограничена женщинами, госпитализированными по любой причине, и это могло скрыть реальный масштаб проблемы. «Я считаю, нам нужно начать систематически собирать информацию о том, что происходит среди населения», — говорит она.
По данным двух реестров, учитывающих показатели более 4000 женщин с подтвержденным или предполагаемым диагнозом COVID-19 в США и Великобритании, у беременных женщин с COVID-19 чаще случались преждевременные роды, чем у беременных женщин без заболевания. 12 % участниц британского реестра родили на сроке до 37 недель (в 2020 году этот показатель в Англии и Уэльсе составлял 7,5 %). В США у 15,7 % женщин с COVID-19 случились преждевременные роды (обычно этот показатель для страны составляет 10 %). По результатам анализа группы ученых из Бирмингемского университета под руководством Шакилы Тангаратинам вероятность преждевременных родов у беременных женщин с COVID-19 в три раза превышает этот показатель для беременных женщин без заболевания.
Результаты многих исследований сходятся по поводу других факторов риска, которые могут ухудшить течение COVID-19 при беременности. К таким факторам относятся наличие ожирения, высокого артериального давления и гестационного сахарного диабета. Однако необходимо больше данных, чтобы количественно определить влияние каждого из факторов, говорит Тангаратинам.
От матери ребенку
Если мать переносит COVID-19, повлияет ли это на ее ребенка? Преждевременные роды могут быть причиной проблем со здоровьем у ребенка в дальнейшем. Но большинство преждевременных родов у женщин с COVID-19 происходит в последнем триместре беременности, когда плод имеет больше всего шансов на здоровое развитие.
Обнадеживает, что на данный момент заболевание COVID-19 не ассоциировано с увеличением частоты случаев мертворождения или остановки роста плода. «Мы можем быть относительно спокойны, потому что вероятность мертворождения и остановки роста плода не повышена», — говорит Кристоф Лиз, врач-гинеколог Имперского колледжа Лондона, участвовавший в сравнительном анализе данных 4000 женщин в США и Великобритании.
Одним из вопросов в начале пандемии было то, может ли SARS-CoV-2 передаваться от матери ребенку. Эдлоу, заинтересовавшаяся им, сменила направление работы своей команды с исследования ожирения у беременных мышей на составление реестра данных беременных пациенток и хранилища биологических образцов. По мере того, как другие лаборатории, работающие над менее существенными направлениями, закрывались, их сотрудники передавали свое оборудование и реагенты, и команда Эдлоу начала собирать и изучать образцы материнской и пуповинной плазмы, а также плаценты.
Результаты исследований, опубликованные ее группой в декабре, подтвердили имеющиеся данные о том, что такая «вертикальная передача» инфекции была редкой. У 62 беременных женщин, имевших положительный результат анализа на SARS-CoV-2 при заборе мазка из носа или горла, команда Эдлоу не нашла следов вируса в крови или пуповинной крови. Также ни у одного из 48 младенцев, у которых были взяты мазки, не было обнаружено коронавируса. «Большая удача, что SARS-CoV-2 не вызывает серьезного заболевания и не смертелен для младенцев», — говорит Эдлоу.
Команда Афшар тоже показала, что дети, родившиеся у зараженных коронавирусом матерей, обычно были здоровы. По результатам исследования, оценивающего показатели 179 младенцев, рожденных SARS-CoV-2-положительными женщинами, в сравнении с показателями 84 младенцев, чьи матери имели отрицательный результат теста, большинство детей были здоровыми при рождении и в течение 6–8 недель после рождения.
Вопрос о том, передается ли иммунитет матери ребенку, является более сложным. Команда Эдлоу и другие исследователи обнаружили антитела к SARS-CoV-2 в пуповинной крови зараженных женщин, но, по словам Эдлоу, все еще не до конца понятно, сколько защиты это количество антител может дать плоду.
Была выявлена корреляция между тяжелыми вирусными инфекциями у матери и повышенной вероятностью развития депрессии и расстройств аутистического спектра у их детей, и исследователи хотят понять, может ли SARS-CoV-2 тоже иметь такой эффект. На данный момент нет доказательств того, что инфекция SARS-CoV-2 у матерей может подобным образом влиять на детей. На то, чтобы выявить подобную взаимосвязь, могут уйти годы, но некоторые ученые отслеживают любые задержки неврологического развития у детей в исследуемых когортах. Так, команда Афшар будет наблюдать за детьми в течение года после рождения.
В редких случаях плацента может играть ключевую роль в развитии заболевания, говорит Дэвид Бод, акушер-гинеколог Лозаннского университета в Швейцарии, исследующий 1700 беременных женщин по всему миру с помощью архитектуры реестра, разработанной его командой для изучения вируса Зика в 2009 году.
Неопубликованные данные Бода указывают на то, что в некоторых случаях при COVID-19 у беременных женщин развивается воспалительный ответ (защитная реакция организма на вирус), который может приводить к повреждению ткани плаценты подобно тому, как повреждается ткань легких. В трех случаях, наблюдаемых исследователем, у женщин с подобными нарушениями в плаценте родились дети с повреждениями мозга.
Недостаток данных о вакцинах
Все это убеждает многих врачей в том, что беременные женщины должны одними из первых получить вакцину от COVID-19. Но из-за того, что в испытания вакцин на ранних этапах не включали беременных женщин, вопрос об их безопасности для этой группы пока остается без ответа. «Я считаю, что было огромной ошибкой не включать их в исследования, потому что теперь практически каждая пациентка вынуждена быть “лабораторной мышью”», — говорит Адамс Вальдорф.
Регуляторные органы выбрали разные стратегии действия, вынуждая многих беременных женщин принимать решение о вакцинации самостоятельно. И CDC, и Объединенный комитет по вакцинации и иммунизации Великобритании рекомендуют беременным женщинам с повышенным риском заболевания COVID-19 (то есть имеющим хронические заболевания или работающим с зараженными людьми) проконсультироваться с врачом по поводу вакцинации.
Правительство Швейцарии изначально не включало беременных женщин в приоритетную группу для вакцинации, ссылаясь на недостаток данных. Бод не согласен с этим решением, утверждая, что риск, связанный с заболеванием, гораздо выше, а биологические особенности мРНК-вакцин не представляют особенной угрозы. «Очень, очень маловероятно, что вакцина станет причиной каких-либо проблем со здоровьем беременной пациентки или плода». Сейчас Федеральное управление по вопросам здравоохранения Швейцарии предлагает вакцинировать беременных женщин, имеющих некоторые хронические заболевания.
В США и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), и CDC отслеживают влияние вакцинации на организм беременных женщин. Команда из Вашингтонского университета инициировала опрос для беременных, кормящих грудью или планирующих беременность женщин, получивших вакцину. К концу января было собрано 12 000 ответов. Советник президента США по здравоохранению Энтони Фаучи сказал в феврале, что 20 000 женщин получили вакцины Pfizer/BioNTech или Moderna, и регуляторные органы не обнаружили «ничего подозрительного». И спустя почти год после начала испытаний I фазы по изучению вакцин от COVID-19 у людей компания Pfizer начала испытание с участием беременных женщин.
Исследователи и правозащитные организации хотят использовать пример COVID-19, чтобы изменить стандарты будущих клинических испытаний и включать в них беременных женщин с самого начала. Руководители Национального института детского здоровья и развития Юнис Кеннеди Шрайвер в Бетесде, Мэриленд, заявили в феврале, что «беременные и кормящие грудью женщины должны быть защищены не от участия в исследованиях, они должны быть защищены во время участия в них».
Именно обеспокоенность тем, что эта группа пациенток будет забыта, мотивировала Афшар начать свое исследование. «Во многих исследованиях беременных женщин обходят вниманием. Но если мы не будем проводить исследования, чтобы найти ответы на вопросы, никто за нас этого не сделает».





