Что такое гиперпаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
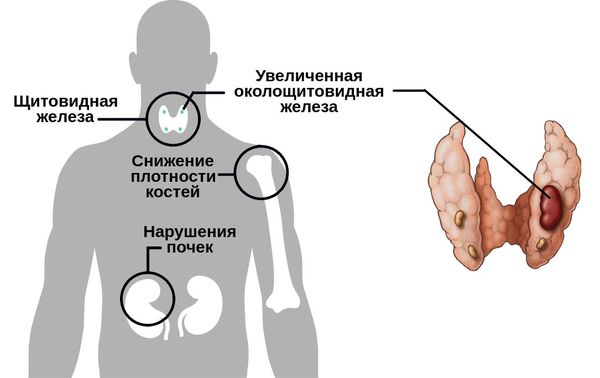
Гиперпаратиреоз — это эндокринное заболевание, развивающееся при чрезмерном количестве паратиреоидного гормона (паратгормона) в организме, который выделяется околощитовидными железами.
Существуют разные формы данного нарушения.
Первичный гиперпаратиреоз помимо нарушения околощитовидных желёз и избыточного выделения паратиреоидного гормона сопровождается верхне-нормальным или повышенным содержанием кальция в крови. Среди эндокринных заболеваний он встречается довольно часто: по распространённости эта форма гиперпаратиреоза находится на третьем месте после сахарного диабета и патологий щитовидной железы.
Ежегодная заболеваемость первичной формой составляет около 0,4–18,8% случаев на 10000 человек, а после 55 лет — до 2% случаев. [6] [12] У женщин эта патология возникает чаще, чем у мужчин — примерно 3:1. Преобладающее число случаев первичного гиперпаратиреоза у женщин приходится на первое десятилетия после менопаузы.
Первичный гиперпаратиреоз может быть как самостоятельным заболеванием, так и сочетаться с другими наследственными болезнями эндокринной системы. [1] [12] Он проявляется многосимптомным поражением различных органов и систем, что приводит к значительному снижению качества жизни с последующей инвалидизацией, а также к риску преждевременной смерти.
Причины возникновения связаны с развитием в одной или нескольких околощитовидных железах таких патологий, как:
В 5% случаев на возникновение первичного гиперпаратиреоза влияет наследственность.
При вторичном гиперпаратиреозе кроме общих клинических признаков заболевания отличается снижением кальция и повышением фосфора в крови. Эта форма болезни обычно развивается как реакция компенсации и сочетает в себе усиленный синтез паратгормона и изменения в паращитовидных железах. Как правило, обнаруживается при синдроме недостаточного всасывания кальция в тонком кишечнике, дефиците витамина D и хронической почечной недостаточности.
Третичный гиперпаратиреоз развивается в случае аденомы околощитовидной железы и повышенном выделении паратгормона в условиях длительного вторичного гиперпаратиреоза.
Псевдогиперпаратиреоз развиваться п ри других злокачественных опухолях, которые способны продуцировать вещество, похожее на паратгормон.
Симптомы гиперпаратиреоза
Гиперпаратиреоз протекает длительно и бессимптомно и может быть выявлен случайно во время обследования по поводу другого заболевания.
У пациентов с гиперпарат иреозом одновременно возникают симптомы поражения различных органов и систем: язва желудка, остеопорозные проявления, мочекаменная и желчнокаменная болезни и другие. При пальпации шеи в зоне паращитовидных желёз можно нащупать достаточно большую «аденому».
Развивается быстрая утомляемость при физической повседневной нагрузке, мышечная слабость, ноющая головная боль, затруднение при ходьбе (особенно во время подъёма по лестнице или при преодолении больших расстояний), формируется как бы переваливающаяся походка.
У большинства людей с гиперпаратиреозом нарушено восприятие и память, они эмоционально неуравновешенны, тревожны, депрессивны.
При опросе пациенты с подозрением на нарушение функции околощитовидных желёз обычно жалуются на:
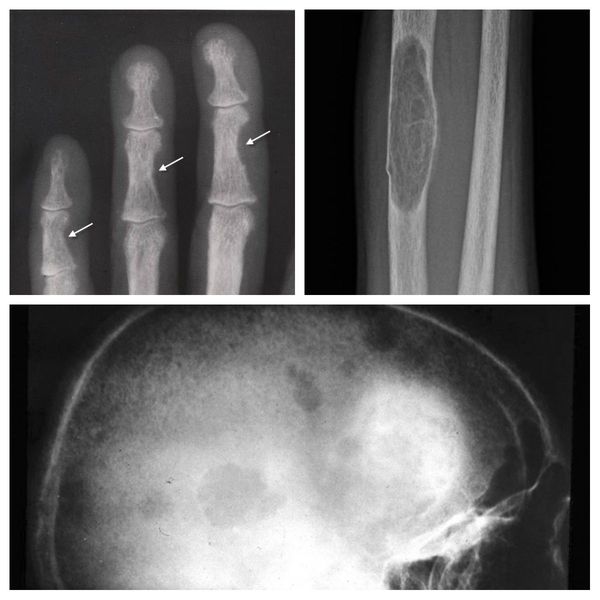
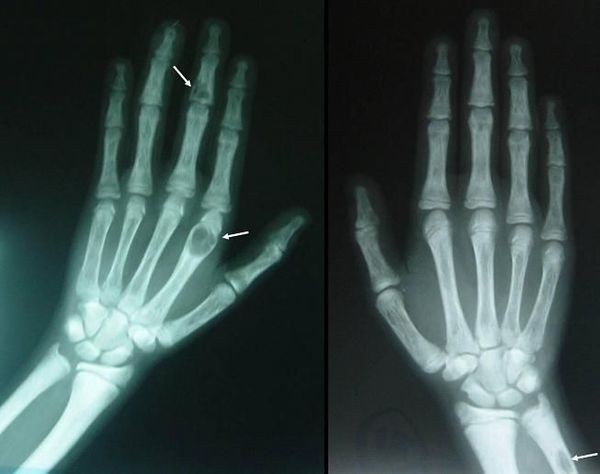
Если патологический процесс в костях продолжает развиваться, это может стать причиной расшатывания и выпадения здоровых зубов, а также деформации костей скелета, в связи с которой пациенты становятся ниже ростом. Возникающие переломы очень медленно восстанавливаются, часто с деформациями р ук и ног и образованием непрочных суставов. На конечностях появляются кальцинаты — результат отложения солей.
У женщин с повышенной функцией щитовидной железы в менопаузе риск костных осложнений возрастает.
В большинстве случаев первые проявления гиперпаратиреоза сопровождаются:
При развитии поражения сосудов в виде кальциноза и склероза нарушается питание тканей и органов, а повышенный уровень кальция в крови способствует развитию и ухудшению ишемической болезни сердца.
Гиперпаратиреоз с нехарактерными симптомами и постепенным началом часто сопровождается:
Патогенез гиперпаратиреоза
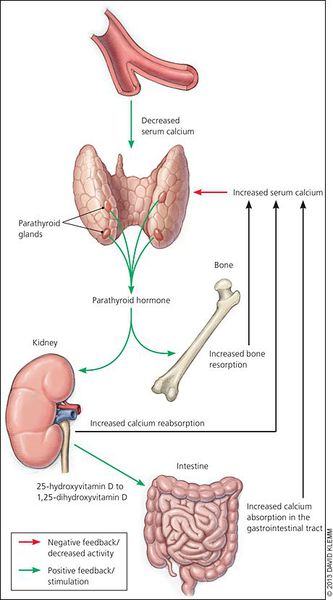
Кальций является важным компонентом, который влияет на прочность костей и обменные процессы в организме. В норме уровень кальция, а также фосфора поддерживает паратгормон, выделяемый околощитовидными железами.
При аденоме или ином нарушении этих желёз взаимосвязь кальция и паратгормона нарушается: если раньше повышенное содержания кальция сдерживало уровень паратгормона, то теперь развивается дефект рецепторов, чувствительных к кальцию, которые расположены на поверхности главных клеток паращитовидных желёз.
В связи с этим в организме происходит ряд нарушений:
При избытке паратгормона усиливается выведение из костной ткани кальция и фосфора. Клинически это проявляется изменениями в костях: их искривлением и размягчением, возникновением переломов. При этом уровень кальция в костях снижается, а его уровень в крови заметно увеличивается, т. е. возникает гиперкальциемия. Она проявляется мышечной слабостью, избыточным выделением минералов с мочой при усиленном мочеиспускании и постоянной жаждой, что приводит к почечнокаменной болезни и нефрокальцинозу — накоплению и отложению солей кальция в главной ткани почек. Также избыток кальция в крови становится причиной нарушения тонуса сосудов и возникновения артериальной гипертензии. [1] [12]
У пациентов с первичным гиперпаратиреозом часто наблюдается острая нехватка витамина D, а после оперативного лечения заболевания повышается вероятность развития синдрома голодных костей — последствия гиперкальциемии. [15]
Классификация и стадии развития гиперпаратиреоза
Как уже говорилось, бывает первичный, вторичный и третичный гиперпаратиреоз. При этом первичную форму заболевания разделяют на три вида:
Согласно МКБ 10, выделяют четыре формы заболевания:
Другая классификация гиперпаратиреоза, опубликованная в 2014 году, по степени выраженности симптомов разделяет заболевание на три формы:
В зависимости от того, какие именно органы или системы поражены, выделяют:
Осложнения гиперпаратиреоза
Длительное течение заболевания сказывается на формировании костей. Так, н а поздних стадиях вовремя не диагностированного гиперпаратиреоза наблюдаются:
Самое тяжёлое осложнение гиперпаратиреоза — гиперкальциемический криз. Он возникает внезапно после резкого повышения уровня кальция в крови до 3,5-5 ммоль/л (в норме этот показатель составляет 2,15-2,50 ммоль/л). [17] Проявляется резким обострением всех симптомов гиперпаратиреоза.
Пусковые механизмы осложнения — острые инфекционные заболевания (чаще всего ОРВИ), внезапный перелом, длительный постельный режим, беременность, бесконтрольный приём препаратов, содержащих кальций и витамин D, а также тиазидных мочегонных средств.
Риск возникновения криза зависит от того, насколько повышен уровень кальция в крови. [17]
Заболевания паращитовидных желез
Что такое паращитовидная железа?
Паращитовидные железы – это мелкие структуры, расположенные по соседству со щитовидной железой, либо находящиеся непосредственно на ней. Из-за своих маленьких размеров и тесной взаимосвязи со щитовидной железой паращитовидные железы были признаны самостоятельными железами внутренней секреции довольно поздно. В начале 20 века симптомы дефицита паращитовидных желез относили к отсутствию щитовидной железы. В то время хирурги при операциях по удалению щитовидной железы по неосторожности удаляли также и паращитовидные железы. В первой половине 20 века было установлено, что дефицит паращитовидных желез можно восполнить применением солей кальция. Позже ученым удалось выделить активные экстракты паращитовидных желез и охарактеризовать их как железы внутренней секреции, секретирующие паратгормон.
Паращитовидных желез всего 4. Они расположены с передней стороны щитовидной железы. Несмотря на то, что паращитовидные железы анатомически тесно связаны с щитовидной железой, функционально они не зависимы.
Когда кровь проходит через сосуды, пронизывающие паращитовидные железы, они сразу определяют уровень кальция и реагируют увеличением либо снижением выработки паратгормона (паратиреоидный гормон, ПТГ).
Функции паращитовидных желез
Единственная функция паращитовидных желез – контроль уровня кальция в крови и поддержание его в очень узких пределах между 8,5 и 10,5. Тем самым, паращитовидные железы контролируют также содержание кальция в костях, а также участвуют в регуляции функций нервной и мышечной систем. Кальций – элемент, благодаря которому происходит сокращение мышц. Уровень кальция также важен для нормального проведения возбуждения по нервным волокнам.
Знание этих двух основные функций кальция позволяет объяснить, почему при снижении его уровня в крови ниже 8,5 человек чувствует покалывание в пальцах либо спазм в мышцах (такие явления наблюдаются непосредственно после операции на паращитовидных железах). Подобно этому, слишком высокий уровень кальция может вызывать подавленное состояние, сонливость, делать человека более раздражительным, а иногда даже вызывать проблемы с памятью.
Гормоны щитовидной железы, содержащие йод (Т3, Т4), регулируют обмен веществ в организме. Паращитовидные железы регулируют уровень кальция и не влияют на обмен веществ. Однако в щитовидной железе, помимо йодированных гормонов вырабатывается также гормон кальцитонин, или тиреокальцитонин, который влияет на обмен кальция и фосфора, и тем самым также на развитие костной ткани.
При различных травмах костей кальцитонин способствует переходу кальция из крови в костную ткань и стимулирует регенерацию кости. Таким образом, его действие противоположно действию паратгормона.
Нормальная активность паращитовидных желез
Паращитовидные железы богаты кровеносными сосудами, благодаря чему они регулируют уровень кальция в крови 24 часа в сутки.
Если уровень кальция в крови снижен, то клетки железы начинают вырабатывать больше паратгормона. Попадая в кровь, ПТГ циркулирует в крови и воздействует на клетки, способные увеличить содержание кальция в крови. Так, паратгормон оказывает сильное влияние на клетки костей, высвобождая из них кальций и переводя его в кровь. Другой путь увеличения уровня кальция в крови – воздействие паратгормона на клетки внутренних стенок кишечника, благодаря чему они абсорбируют больше кальция из поступающей в организм пищи.
Если уровень кальция в крови слишком высок, клетки паращитовидной железы вырабатывают меньше паратгормона, либо не вырабатывают его вовсе, тем самым приводя к его снижению.
Этот механизм обратной связи действует постоянно, поэтому уровень кальция в крови колеблется в очень узких пределах. В нормальных условиях этот механизм идеально отрегулирован, благодаря чему уровень кальция в костях остается нормальным.
Таким образом, ПАРАТГОРМОН
Заболевания и нарушения паращитовидных желез
Когда паращитовидные железы вырабатывают слишком много, либо слишком мало паратиреоидного гормона, это неблагоприятно влияет на организм, приводя к развитию различных нарушений.
1. Гиперпаратироидизм
Симптомы гиперпаратироидизма
Последствия гиперпаратироидизма
Аденома паращитовидных желез
Аденома паращитовидных желез может проявляться костным (остеопороз, патологические переломы), почечным (нефролитиаз), желудочно-кишечным (язва желудка, панкреатит), сердечно-сосудистым (артериальная гипертония) клиническими синдромами. Диагностика аденомы паращитовидной железы включает лабораторные анализы (определение уровня паратгормона, кальция, фосфора, щелочной фосфатазы), и ряд различных обследований, в том числе биопсию с цитологическим исследованием материала.
Развитие этих заболеваний зависит, в первую очередь, от длительности гиперфункции паращитовидных желез и ее степени. Кости постепенно теряют плотность, процесс прогрессирует. Панкреатит и язвы желудочно-кишечного тракта – более редкое явление. Решение подвергнуться операции на паращитовидных железах принимает сам пациент. Но надо помнить, что симптомы гиперпаратироидизма обычно не сильно выражены и становятся явными лишь через несколько лет после его возникновения.
Помните, что оперативное лечение гиперпаратироидизма в 95% случаев эффективно. Осложнения бывают менее чем в 1% случаев.
2. Гипопаратироидизм
Симптомы гипопаратироидизма
Симптомы могут варьировать от слабо выраженных (дрожь в руках, пальцах, мышц вокруг рта) до сильно выраженных мышечных судорог и тетании и конвульсий (очень редко). Недостаточность паращитовидных желез бывает очень редко, но определенно может возникнуть после операции на щитовидной или паращитовидных железах, а также быть врожденной, когда ребенок рождается без паращитовидных желез
Лечение гипопаратироидизма
Наиболее эффективным способом лечения гипопаратироидизма является применение кальциевых добавок и витамина Д.
Гиперпаратиреоз
уролог / Стаж: 27 лет
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
Это выражается очевидным нарушением кальций-фосфорного равновесия, разрушением костей, снижением движения фосфата из канальцев почек в кровь, вызывая усиление концентрации кальция в крови (гиперкальциемию), снижение уровня фосфора. Данные трансформации являются пособниками нарушений функционирования почек, формированию камней и кальцификатов в паренхиме почек, повышенная в итоге изменений всасываемость кальция в кишечнике провоцирует развитие язвенной болезни 12-перстной кишки и желудка, панкреатита. Высвобожденный из базового депо (костей) кальций провоцирует остеопороз (хрупкость, ломкость костей от разрежения плотности костной ткани).
Заболевание гиперпаратиреозом — проблема № 3 в эндокринологии, после патологии щитовидной железы и сахарного диабета, основной «виновник» гиперкальциемии, который приводит к поражениям костной, мочевыводящей, сердечно-сосудистой систем, ЖКТ и прочих органов/тканей.В большинстве случаев этот недуг имеет мягкую форму течения с маловыраженными симптомами, поэтому не так просто обнаруживается — необходима тщательная диагностика.
Базовая роль паратгормона, выделяемого паращитовидными железами, выражается в стабилизации постоянного содержания кальция в крови, что претворяется в действительность влиянием паратгормона на костную ткань, кишечник и почки, от работы которых зависит обмен кальция в организме. Известно, что костная ткань — основное депо кальция, в ней содержится 99% этого макроэлемента, а функционал кишечника и почек обеспечивает мощность всасывания и выведения его из организма.
Уровень кальция в крови регулирует продуцирование паратгормона по типу отрицательной связи с участием рецепторов, чувствительных к кальцию, в клетках паращитовидной железы.
Классификация гиперпаратиреоза
Медицина выделила следующие виды гиперпаратиреоза:
По клиническим проявлениям гиперпаратиреоз делят на две формы:
Осложнения гиперпаратиреоза
Угрожающее жизни пациента осложнение гиперпаратиреоза —гиперкальциемический криз, развивающийся при достижении повышенного уровня общего кальция в сыворотке крови>3,6 ммоль/л (>14 мг%) и пониженного содержания фосфора.
Наиболее часто причиной криза служит первичный гиперпаратиреоз, течение которого обусловлено высокой гиперкальциемией. Другой причиной может явиться злокачественная опухоль с секретом ПТГ-связанного протеина и тяжёлая интоксикация витамином D.
В основе криза лежит увеличение секреции ПТГ или ПТГ-связанного протеина, в результате чего резко усиливается разрушение/размягчение костной ткани и выведение из неё кальция, увеличивается обратное поглощения кальция почками и наблюдается быстрое нарастание концентрации кальция в сыворотке крови.
Для гиперкальциемического криза характерны:
Гиперкальциемический криз могут спровоцировать:
Прогноз гиперпаратиреоза
Эпилог заболевания обусловлен его причинами и своевременностью предпринятого лечения, естественно, что благоприятным он будет при вовремя проведенной диагностике и терапии. Отсутствие очевидных разрушений костно-мышечной системы предполагает полное восстановление после гиперпаратиреоза.
Радикальная хирургическая терапия в несомненном преимуществе случаев повышает качество жизни пациентов, приводит к регрессу костных и висцеральный разрушений.
Поражение почек делает невозможным стойкую ремиссию без хирургического лечения.
Прогнозировать завершение гиперкальциемическогокриза можно, исходя из неотложных и эффективных мер при его терапии.
Необходимо учитывать, что развитие сильных поражений почек и костной ткани, существенно снижают надежды на полное выздоровление.
Профилактика гиперпаратиреоза
Чтобы не возник гиперпаратиреоз, необходимо периодически исследовать кровь на содержание кальция, паратгормона, особенно при наличии сбоев в работе эндокринной системы, стараться постоянно поддерживать достаточную для организма насыщенность кальцием, витамином D, находясь под наблюдением врача-эндокринолога.
Причины гиперпаратиреоза
Для такого заболевания, как гиперпаратиреоз, причины развития— это факторы, считающиеся главенствующими:
Симптомы гиперпаратиреоза
Клиническая панорама гиперпаратиреоза весьма многолика, хотя довольно часто она полностью или частично отсутствует, болезнь развивается весьма постепенно.
Гиперпаратиреоз симптомы имеет с начала болезни весьма общего характера, их сложноконкретизировать:
Первичный гиперпаратиреоз проявляется следующими главными симптомами:
Увеличенные паращитовидные железы изменяют показания анализов, указывая на высокую концентрацию кальция в крови, в моче, высокое содержание паратгормонов и прочее.
Диагностика гиперпаратиреоза
При наличии явных симптомов, вызывающих подозрение нагиперпаратиреоз, а также почечно-каменная/желчнокаменная/язвенная болезни у пациента, ему следует пройти ряд обследований:
При подозрении на гиперпаратиреоз диагностика предполагает применение комплексных исследовательских мероприятий, что будет наиболее оптимально. При установлении гиперкальциемического криза необходимы срочные меры по снижению уровня кальция в крови.
Дифференциальная диагностика гиперпаратиреоза проводится с состояниями и заболеваниями, имеющими симптомы гипекальциемии, как псевдогиперпаратиреоз, аденому, вторичные опухоли в костях, третичный гиперпаратиреоз, тиреотоксикоз, хроническую недостаточность надпочечников, заболевания крови и прочие.
Лечение гиперпаратиреоза
Тактика лечения избирается в зависимости от причин заболевания:
При мягкой форме течения гиперпаратиреоза хирургическое вмешательство может быть показано при условиях:
Когда поставлен диагноз «гиперпаратиреоз», лечение при его осложнениях осуществляется по следующей схеме:
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Гиперпаратиреоз
Паращитовидными железами называются органы, которые находятся рядом со щитовидной железой и регулируют содержание кальция в крови человека. Это необходимо для того, чтобы организм функционировал нормально, ведь кальций – тот минерал, который отвечает за прочность зубов, костей, нормальное течение многих биохимических реакций, передачу нервных импульсов и сокращение мышц.
Когда уровень кальция в крови снижается, паращитовидные железы начинают выделять паратгормон, активизирующий выход кальция из костной ткани. Помимо этого, они начинают синтезировать кальцитонин – гормон, действие которого прямо противоположно паратгормону: он позволяет снизить уровень кальция в крови человека, а затем перевести его в костную ткань.
При болезнях паращитовидных желез их функции усиливаются (это называют гиперпаратиреозом) или же наоборот снижаются (это называют гипопаратиреозом). В первом случае железы выделяют повышенное количество паратгормона, существенно увеличивая уровень кальция в крови, начинают вымывать его из костной ткани. От этого кости становятся слишком ломкими, нарушаются функции почек, возникают другие проявления болезни. В ходе гипопаратиреиоза уровень кальция в крови больного существенно падает – это вызывает мышечные спазмы и нарушает функционирование нервной системы.
Симптомы гиперпаратиреоза
Характерными симптомами гиперпаратиреоза являются:
Характерными симптомами гипопаратираоза являются:
Кто в группе риска?
Риск развития гиперпаратиреоза есть у:
Риск развития гипопаратиреоза есть у:
Диагностика гиперпаратиреоза
Для выявления различных болезней паращитовидных желез ключевую роль играет именно лабораторная диагностика, позволяющая определить уровень кальция в моче и крови, уровень гормонов паращитовидных желез и прочие важные вещи.
Лабораторные анализы, необходимые для диагностики заболеваний паращитовидных желез:
Исследования, необходимые для диагностики заболеваний паращитовидных желез:
Лечение гиперпаратиреоза
Лечение гиперпаратиреоза бывает хирургическим и консервативным. В первом случае увеличенные паращитовидные железы, повышающие уровень паратгормона в организме, удаляют. Если у пациента изменены и увеличены все паращитовидные железы, одна из них (или же ее отдельная часть) сохраняется с целью профилактики гипопаратиреоза после операции.
Для консервативного лечения гиперапаратиреоза пациенту назначают препараты, позволяющие снизить уровень паратиреоидного гормона в крови. Помимо этого больной применяет препараты, которые задерживают высвобождение кальция из костной ткани.
Лечение при гипопаратиреозе направлено на то, чтобы восстановить сниженный уровень кальция в крови больного. Для этого ему назначают препараты витамина D и кальция. При этом их дозировка, а также то, каким способом они вводятся, зависит от конкретной клинической ситуации.
Профилактика гиперпаратиреоза
Не существует конкретной профилактики, позволяющей предотвратить возникновение заболеваний паращитовидной железы. Для предотвращения развития осложнений при гиперпаратиреозе важно:
Гиперпаратиреоз. Заболевание (пара)щитовидных желез.
Эта тема стала вызывать живой интерес среди врачей разных специальностей. Прежде всего потому, что гиперпаратиреоз может быть в основе таких распространённых патологий, как мочекаменная болезнь, желчнокаменная болезнь, гипертоническая болезнь, язвенная болезнь желудка. Особенно, если эти 4 патологии присутствуют одновременно. Есть еще 5 патология, часто сопровождающая этот квартет – остеопороз, но он может быть не виден, пока не будет поведено исследование костей методом рентгена или рентгеновской денситометрии.
Гиперпаратиреоз (ГПТ) – синдром, обусловленный повышенной/патологической продукцией паратгормона – основного гормона, регулирующего кальций-фосфорный обмен в организме и обмен витамина Д.
ГПТ занимает 3 место по распространённости среди эндокринных заболеваний после сахарного диабета 1 и 2 типа, диффузно-токсического зоба. Чаще встречается у женщин. Сейчас ГПТ стал лучше диагностироваться (во-первых, про него знают, во-вторых, усовершенствовались методики его диагностики).
Ещё раз повторюсь, основные появления ГПТ:
или сочетание трех из данных патологий, особенно с началом в молодом возрасте, может являться поводом для диагностики ГПТ.
Коралловидные камни почек – самостоятельная причина для диагностики ГТП.
По статистике 27% пациентов с АГ имеют бессимптомное течение гиперпаратиреоза.
Кроме того, рак молочной железы и простаты, могут провоцироваться гиперпаратиреозом.
Другие проявления гиперпаратиреоза встречаются в различной степени выраженности у разных пациентов:
NB!Сейчас участились случаи сочетания гиперпаратиреоза и диффузно-узлового зоба, поэтому все! больные с узловыми образованиями должны быть обследованы на уровень паратгормона в крови, кальций общий, ионизированный, фосфор.
Синдром других заболеваний – вторичный гиперпаратиреоз,
Третичный гиперпаратиреоз (чаще вследствие почечной недостаточности уже на гемодиализе!). Это формирование аденомы паращитовидных желез при длительно существующем вторичном гиперпаратиреозе.
Из лабораторных анализов обращает на себя внимание различие в концентрации кальция/фосфора при разных формах ГПТ.
При гиперпаратиреозе может наблюдаться дислипидемия, то есть атеросклероз! (повышение ЛПОНП-липопротеидов очень низкой плотности – «плохих жиров», повышен коэффициент атерогенности), что устраняется после оперативного вмешательства.
Итак, диагностика ГПТ включает:
Медикаментозные тесты диагностики.
Показания к оперативному вмешательству:
Противопоказания к операции – ХПН (хроническая почечная недостаточность).
Мимпара используется только при вторичном и третичной ГПТ!
Данных для использования при первичном гиперпаратиреозе нет.
При первичном гиперпаратиреозе (до операции), под контролем уровня кальция крови;
дополнительная жидкость( 2-2.5-3 л/сут)+лечение бисфосфонатами.
Гиперпаратироез, если он вызван нехваткой витамина Д и кальция, может быть пролечен медикаментозно, и понятно какими препаратами – витамина Д и кальция. Витамин Д используется в больших дозах – 40000 единиц еженедельно первые 8 недель, потом по 20000 в неделю под контролем биохимии крови.