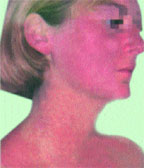
Фотодерматозы
Окончание. Начало статьи читайте в № 5.
Окончание. Начало статьи читайте в № 5.
Пигментная ксеродерма (пигментная атрофодермия)
Редкое, наследственно обусловленное заболевание, характеризующееся повышенной фоточувствительностью, развитием пигментации и атрофии кожи, фотофобией, неврологической симптоматикой, прогрессирующим течением и очень высоким риском развития кожных опухолей.
Повышенная чувствительность к ультрафиолету обусловлена нарушением репарации ДНК, поврежденной УФ-излучением.
Тип наследования аутосомно-рецессивный, возможно аутосомно-доминантный.
Заболевание развивается у новорожденных или в раннем детском возрасте.
Первые симптомы — фотодерматит, фотофобия, конъюнктивит, слезотечение. Позже на открытых участках тела появляются пигментные пятна типа веснушек и лентиго, телеангиоэктазии, гиперкератоз, участки депигментации, сухость кожи. Атрофические изменения с очагами склероза приводят к формированию микростом, сужению отверстий носа, истончению ушных раковин и кончика носа. Уже в детском возрасте развивается актинический кератоз, кератоакантоз, базальноклеточный рак кожи, меланома, ангио- и фибросаркома и др.
Прогноз неблагоприятный. Лечение не разработано.
Фототоксические (фотодинамические) реакции обусловлены наличием в организме веществ, обладающих фотосенсибилизирующим действием.
Эти вещества могут иметь эндогенное или экзогенное происхождение. Часто в роли веществ с фотодинамическим действием выступают топические и системные лекарственные препараты (табл. 2).
Фотосенсибилизирующий эффект могут вызывать также продукты каменноугольной смолы, сланцев, нефти; сок некоторых растений, например, зонтичного растения — борщевика, бергамотовое масло и др.
После отмены препарата, вызвавшего фотосенсибилизацию, повышенная чувствительность кожи к УФ-облучению может сохраняться в течение нескольких месяцев, что может быть важно для постановки диагноза заболевания.
В зависимости от концентрации фотосенсибилизатора, экспозиции солнечных лучей и интенсивности облучения проявления и степень выраженности фототоксической реакции могут быть различными.
Существуют три варианта фототоксических реакций:
1) немедленная эритема и крапивница;
2) отсроченная реакция по типу ожога, развивающаяся через 16–24 часа и позже;
3) отсроченная меланиновая гиперпигментация, через 72–96 часов.
Высыпания локализуются на коже открытых участков тела: на лбу, скулах, носу, ушных раковинах, боковых и задней поверхностях шеи, передней поверхности груди, разгибательной поверхности конечностей. При этом характерна резкая граница между здоровой и пораженной кожей, соответствующая краю одежды, ремешку от часов и др.
Однако в некоторых случаях может быть нетипичная локализация высыпаний. Так, при хорошем местном иммунитете и наличии загара могут поражаться не все открытые участки тела. С другой стороны, высыпания могут локализоваться и на закрытых участках, при недостаточном защитном действии одежды.
При контакте с растениями, вызывающими фотосенсибилизацию кожи (фитодерматит, луговой дерматит), границы эритемы четко повторяют контуры листьев в зонах соприкосновения.
Типичным примером эндогенной сенсибилизации являются порфирии (в переводе с греческого — пурпурная краска).
Это группа наследственных или с наследственной предрасположенностью, различных по тяжести течения, клиническим проявлениям и прогнозу заболеваний, имеющих общий признак — нарушение порфиринового обмена и сопровождающихся повышенным содержанием в организме порфиринов или их предшественников.
Порфирины — это пигменты, представляющие собой производные порфирина и выполняющие важную функцию в процессе жизнедеятельности животных и растений. Порфирины представляют собой ароматические соединения, легко образующие комплексы с металлами, имеющие интенсивную окраску.
В организме здорового человека промежуточные продукты синтеза порфирина содержатся в небольшом количестве. Клинические формы нарушения обмена порфирина (порфирии) сопровождаются изменением содержания в тканях и увеличением экскреции свободных порфиринов. Генетически обусловленные порфирины характеризуются с биохимической точки зрения недостаточностью фермента, катализирующего одну из реакций обмена порфирина. Определение содержания порфиринов в крови, моче, кале и активности ферментов является надежным диагностическим тестом при порфириях. Определение порфиринов производится флюориметрическим и спектрофотометрическим методами.
Помимо генетически обусловленных причин, нарушение обмена порфиринов наблюдается при заболеваниях печени (циррозе), некоторых отравлениях (свинцом), а также у больных со злокачественными опухолями. Такие состояния не относятся к порфириям.
Эритропоэтическая протопорфирия обусловлена дефектом фермента феррохелотазы, вследствие чего наблюдается гиперпродукция протопорфирина и накопление его в костном мозге, эритроцитах, повышенное выделение с желчью и калом. Впервые выделено из группы порфирий в 1961 г. J. Magnus с соавторами. Наследуется по аутосомно-доминантному типу. Является наиболее частой из эритропоэтических порфирий и в большинстве случаев протекает доброкачественно. Поражение кожи вызвано фотодинамическим эффектом протопорфирина. Токсическое действие протопорфирина выражено меньше, чем уропорфирина І. Заболевание обычно развивается в раннем детском возрасте, чаще в первый год жизни. Клиническая картина характеризуется повышенной чувствительностью к солнечному облучению с длиной волны 400 нм и более. Через несколько минут после пребывания на солнце на открытых участках кожи развивается фототоксическая реакция по типу солнечного ожога, появляется жжение, колющая и жгучая боль, выраженный отек и эритема. Фотореакция уменьшается через 24–36 часов после экспозиции. При длительном пребывании на солнце наблюдаются геморрагические высыпания. Изредка на местах ожогов образуются пузырьки и буллезные высыпания с геморрагическим содержимым, которые изъязвляются и оставляют мелкие поверхностные рубчики. Ожог у таких больных может быть получен даже через оконное стекло и синтетическое белье, так как лучи 400 нм и более свободно проходят через них.
У некоторых больных развивается хроническая экземоподобная реакция. Со временем кожа открытых участков кожи утолщается, становится огрубевшей, шагреневидной.
Развиваясь в раннем детском возрасте, заболевание длительное время может проявляться только субъективными расстройствами. Из осложнений отмечается гипохромная анемия с высоким содержанием железа в сыворотке крови, склонность к образованию конкрементов в желчном пузыре, в редких случаях — отложение огромного количества порфиринов в печени с развитием печеночной недостаточности и цирроза печени.
Лечение заключается в снижении чувствительности кожи к солнечному свету. Назначают каротиноиды, витамин Е, никотиновую и липоевую кислоты, Рибоксин, АТФ, метионин. Необходимо избегать солнечного света. Фотозащитные препараты малоэффективны, поэтому рекомендуется одежда, защищающая от солнца.
Урокопропорфирия (поздняя кожная порфирия). Заболевание впервые выделено в самостоятельную клиническую форму в 1937 г. J. Waldenstrom. В основе патогенеза лежит недостаточность фермента уропорфириноген-декарбоксилазы, наследуется по аутосомно-доминантному типу и проявляется под влиянием неблагоприятных факторов, прежде всего гепатотоксических (алкоголь, свинец, тяжелые металлы, мышьяк, перенесенные в прошлом гепатиты, малярия, длительный прием эстрогенов, барбитуратов, гризеофульвина, тетрациклинов, антидиабетических, противотуберкулезных и сульфаниламидных препаратов).
Заболевание характеризуется выраженной кожной симптоматикой, которая развивается у лиц старше 40 лет. Основными признаками являются повышенная чувствительность к механическим травмам и солнечному облучению с образованием пузырей и рубцов на открытых участках кожи. Часто наблюдается гипертрихоз в височно-скуловой области, усиление роста ресниц и бровей, потемнение волос. Сплошная гиперпигментация или гиперпигментированные пятна грязно-серого или коричневого цвета могут сочетаться со склеродермоподобными изменениями кожи, напоминающими диффузную склеродермию, а также с очагами дистрофии.
Микроцисты в виде милиумподобных элементов обнаруживаются у длительно болеющих поздней кожной порфирией на коже тыла кистей и пальцев, лица, ушей, затылка. Иногда могут быть поражения ногтей в виде подногтевого гиперкератоза, деформации и полного фотоонихолизиса.
Биохимически определяется повышенное количество железа в сыворотке крови, насыщение паренхимы печени железом, сидероз гепатоцитов и клеток Купфера, а также поражение печени различной степени тяжести. Усиление перекисного окисления липидов под влиянием УФ-облучения ведет к образованию свободных радикалов и возникновению цепной свободнорадикальной реакции. Для нейтрализации свободных радикалов включается антиоксидантная защитная система ферментативного (супероксиддисмутаза, каталаза, пероксидаза, глутатионредуктаза) и неферментативного (токоферол, сульфидные группы) характера. Снижение активности этих ферментов и токоферола коррелируется с давностью и тяжестью течения кожной поздней порфирии, ведет к повышению конечного продукта перекисного окисления липидов — малонового диальдегида, увеличению уровня железа, деструкции мембранных липидов.
В моче и плазме крови возрастает концентрация уропорфирина и копропорфирина, причем уропорфирина больше, чем копропорфирина. В кале также повышается уро- и копропорфирин.
Лечение заключается прежде всего в отказе от употребления спиртных напитков и устранении других провоцирующих факторов (эстрогенов, барбитуратов, др. средств, оказывающих порфириногенное действие).
Хороший результат наблюдается при лечении дефероксамином (Десферал), образующим комплексные соединения с железом. Внутримышечное введение 0,5–1,0 г препарата в виде 10% р-ра 1 раз в сутки в течение 15 дней способствует выведению железа и железосодержащих белков.
Хлорохин и гидроксихлорохин (Плаквенил) позволяют добиваться длительной ремиссии, однако возможны побочные реакции в виде ретинопатии, агранулоцитоза, тошноты, рвоты и др.
Назначение Делагила и его аналогов не рекомендуется.
Эффективно лечение антиоксидантами — Бета-каротином в сочетании с контаксантином (Феноро) или альфа-Токоферолом ацетатом по 100 мг в виде масляного раствора в капсулах через день, чередуя с метионином (по 0,5–0,75 г/сут).
Целесообразно лечение Унитиолом в виде 5% р-ра в/м по 5 мг 2 раза в сутки в течение 10 дней, Карболен, активированный уголь внутрь.
Копропорфирия наследственная
Аутосомно-доминантное заболевание, обусловленное дефектом копропорфириноген-оксидазы. По клиническим проявлениям сходна с вариегатной порфирией, но протекает легче. Самым частым признаком являются абдоминальные боли. Неврологические и психические расстройства встречаются реже, фоточувствительность низкая, повышается во время приступов, часто в виде буллезного фотодерматоза и легкой ранимости кожи.
В период обострения в моче обнаруживается повышенное количество дельта-аминолевулиновой кислоты и порфобилиногена (ниже, чем при острой перемежающейся порфирии). В моче и кале резко увеличено количество копропорфирина. В период ремиссии количество дельта-аминолевулиновой кислоты и порфобилиногена может быть нормальным при повышенном содержании копропорфирина в моче и кале.
Заболевание встречается редко и часто протекает латентно.
Лечение то же, что при вариегатной порфирии. Необходимо избегать провоцирующих медикаментов и гепатотоксических средств. Прогноз благоприятный.
Фотоаллергические реакции
Механизм образования антигенов и начальные этапы развития фотоаллергических реакций недостаточно ясны. В этом плане обсуждаются две теории.
Согласно первой (Willis J., Kligman A. M., 1968), химическое вещество, адсорбируя энергию света, образует стабильный фотопродукт, который при соединении с белком образует антиген.
Вторая теория (Harber L. C. et al., 1966) предполагает, что облучение генерирует свободные радикалы, высокая реакционная способность которых позволяет им конъюгировать с эпидермальными протеинами и образовывать полный антиген.
Учитывая тропизм к коже многих медикаментов, вполне вероятна возможность образования конъюгатов с белками под влиянием света при любом пути введения вещества в организм. В пользу свободнорадикальной теории образования антигенов под воздействием солнечного света говорит снижение активности антирадикальной защиты, повышение продуктов перекисного окисления липидов, изменение спектра мембранных липидов, снижение природного антиоксиданта токоферола и др.
Ряд признаков позволяет отличить фототоксические реакции от фотохимических.
К заболеваниям, в патогенезе которых лежат фотоаллергические процессы, относят род заболеваний, описанных ниже.
Фотодерматоз полиморфный
В отечественной литературе принято выделять две самостоятельные патологии — солнечную почесуху и солнечную экзему. В зарубежной литературе принято рассматривать эти заболевания как вариант полиморфного фотодерматоза.
Патогенез этого заболевания до конца не изучен, но несомненным является участие иммунной системы. Отмечается значительное повышение общего количества В-лимфоцитов в периферической крови и повышение IgA более чем в 50% случаев.
Фотодерматоз может появиться у людей любого возраста.
Полиморфный фотодерматоз может появляться у лиц любого возраста, чаще у 10–30-летних женщин.
Начало заболевания обычно происходит внезапно. Между инсоляцией и клиническими проявлениями может пройти 7–10 дней, если нет повторного пребывания на солнце. Течение волнообразное — обостряется через 1 сутки после пребывания на воздухе в солнечный день, в последующие дни — стихает.
Клиника. Клиническими признаками заболевания являются пруригинозные или везикулезные высыпания, расположенные на открытых участках кожи. Может быть развитие конъюнктивитов, хейлитов. Течение болезни имеет сезонный характер: высыпания появляются весной и прекращаются с наступлением осени. При обострении высыпания могут распространяться на закрытые участки кожи.
Характерной чертой является выраженный полиморфизм высыпаний — мелкие лихеноидные папулы, крупные — по типу пруриго, могут напоминать различные гранулемы — в т. ч. кольцевидную, может протекать по экзематозному типу, уртикарные высыпания.
Наиболее характерным типом высыпаний являются папулы розово-красного цвета, диаметром 0,2–1,0 см, расположенные на эритематозном фоне. При слиянии папул образуются бляшки, напоминающие очаги дискоидной красной волчанки. Вследствие сильного зуда — большое количество экскориаций, геморрагических корочек. У части больных преобладают папуло-везикулезные высыпания на открытых участках кожи, сопровождающиеся мокнутием по типу экземы.
Могут быть клинические проявления смешанного характера с преобладанием то папул, то везикул.
Диагноз ставится на основе клиники, анамнеза, лабораторных данных (связь с солнечным облучением, локализация на открытых участках кожи).
1. Фотозащита.
2. Антиоксиданты — каротиноиды, альфа-Токоферол ацетат внутрь по 100 мг через 1 день, метионин по 0,25 г 3 раза в день, через день, Теоникол по 0,15 г 3 раза в день.
В острый период — наружно кортикостероидные мази.
Эритема солнечная стойкая
Редкий фотодерматоз. Патогенез болезни связывают с фотоаллергией к лекарственным препаратам, растениям и другим веществам.
Клиническая картина характеризуется стойкой эритемой синюшно-красного цвета, с четкими границами на открытых участках кожи округлых или неправильных очертаний.
Диагноз ставят на основании клиники и анамнеза — характерная картина поражения, зуд, жжение, связь с солнечным облучением, сезонная динамика в виде ослабления или исчезновения процесса зимой, возобновление — весной, после инсоляций.
Дифференциальный диагноз: красная волчанка, актинический ретикулоид.
Лечение. Отмечается резистентность к лечению. Известна положительная динамика под влиянием Аевита (по 1 капсуле/день), Пресоцила (начинать с 6 таблеток в сутки с последующим снижением дозы до 1 таблетки в день). Наружно — стероидные мази с кремом Унны (1:1).
Оспа световая
Впервые заболевание было описано в 1862 г. как поражение кожи буллезного характера, возникающее на открытых участках кожи и связанное с солнечным облучением. Сначала заболевания связывали с фотосенсибилизацией к порфиринам. Однако в дальнейшем клинические наблюдения показали, что типичная картина, как правило, не сопровождается порфиринурией.
В настоящее время взгляд на патогенез этого заболевания противоречив. По мнению одних авторов некоторые клинические формы связаны с нарушением порфиринового обмена, другие — нет. Имеются данные о снижении в эпидермисе уроканиновой кислоты — защитного фактора.
Клиника заболевания начинается после солнечного облучения в первые годы жизни, характеризуется сезонностью. Имеются случаи заболеваемости среди родственников, а также случаи спонтанного выздоровления.
Характерными высыпаниями являются мелкие и средние пузыри, плотные, с прозрачным содержимым, пупковидным вдавлением в центре (содержимое может быть гнойным или геморрагическим).
Пузыри покрываются коричневой корочкой, после отторжения которой образуется оспенновидный рубчик. Сопровождаются высыпания жжением, зудом, могут быть недомогания и повышение температуры тела.
Локализация высыпаний на ушных раковинах и роговице может привести к деформации ушных раковин и помутнению роговицы. На губах возможны обширные эрозии, заполненные гноем. В некоторых случаях высыпания могут быть ослабленными и не оставлять рубцов.
Дифференциальный диагноз следует проводить с порфириями (врожденной, поздней), солнечной почесухой, некротическими угрями.
1. Обнаружение порфиринов в крови, моче.
2. Чувствительность к УФ-лучам для оспы характерно к длинноволновым — 290–320 нм, порфирии — 400 нм.
3. Угри не связаны с солнечным облучением.
1. Фотозащита.
2. Компламин (Теоникол) и Липамид.
3. Аевит по 1 капсуле в день.
4. Бета-каротин.
Ретикулоид актинический
Заболевание представляет собой хронический дерматоз, сочетающийся с сильной фоточувствительностью и гистологически напоминающий лимфому. Болеют только мужчины старше 50 лет. Патогенез не известен. Очень редкое заболевание.
Клиника. Очаги локализуются на открытых участках, имеют четкие границы. На эритематозном фоне расположены папулезные элементы розово-красного цвета, сливающиеся между собой, образуя отечные бляшки с мелкопластинчатым шелушением. Могут быть фолликулярные папулы до 0,5 см в диаметре, розово-красного цвета плотной консистенции, беспокоит зуд. Лимфоузлы не увеличены. Слизистые оболочки, волосы, ногти не поражаются.
Гистологически определяется массивный акантоз. В роговом слое — паракератоз, в шиповидном — отек, экзоцитоз, единичные микроабсцессы.
В дерме — инфильтрат из лимфоцитов, гистиоцитов. Встречаются крупные клетки с гиперхромными ядрами, напоминающие «микозные».
Диагноз ставится на основе сочетания клиники и морфологических изменений. Заболевание доброкачественное, обычно не трансформируется в лимфому.
Лечение. Кратковременный эффект наблюдается при использовании кортикостероидов, цитостатиков, противомалярийных препаратов.
Лучшие результаты получены от:
1) использования фотохимиотерапии;
2) постоянное увеличение экспозиции УФ дало клинический эффект;
3) положительный результат наблюдался от комбинированного применения преднизолона + гидроксихлорохина + азатнокрина (Haynes H. K., 1984).
Солнечная крапивница
Относительно редкий фотодерматоз, существенно отличающийся от других фотодерматозов. Патогенез изучен недостаточно. Однако возможность пассивного переноса с сывороткой повышенной чувствительности к свету послужила основанием для предположения об участии иммуноглобулинов в механизмах возникновения высыпаний.
Клиника. Сразу после облучения появляется реакция в виде высыпаний, которые зависят от экспозиции: кратковременная — мелкие, розово-красные зудящие уртикарные элементы, при продолжительной инсоляции — крупные волдыри бледно-розового цвета с красной каймой по периферии.
Уртикарии исчезают в течение 15–30 минут, эритема через 2–3 часа.
Постепенно на открытых участках высыпания перестают появляться при повторных облучениях, но на закрытых участках попадание солнечных лучей тут же сопровождается ответной реакцией.
Лечение. Подбираются индивидуально антигистаминные препараты. Антималярийные препараты. Дозированное УФ-облучение в постепенном увеличении дозы для создания устойчивости к солнечному свету.
Литература
Н. Ф. Яровая, кандидат медицинских наук, доцент
ГОУ ДПО РМАПО, Москва
Фоточувствительные дерматозы: лечение и профилактика
Несмотря на достаточное количество публикаций, посвященных фотодерматозам, дерматологами этой проблеме уделяется мало внимания. Термином «фотодерматоз» обозначают избыточную реакцию кожи на световое, обычно солнечное, излучение. Единой классификации не
Несмотря на достаточное количество публикаций, посвященных фотодерматозам, дерматологами этой проблеме уделяется мало внимания. Термином «фотодерматоз» обозначают избыточную реакцию кожи на световое, обычно солнечное, излучение. Единой классификации не существует, но общепринятым является разделение фотодерматозов на острые и хронические. При острых фотодерматозах различают фототоксические и фотоаллергические реакции на солнечные лучи. Эти реакции вызываются совместным действием солнечного света и химического вещества (растения, медикаменты, косметика и т. д.). В первом случае реакции могут развиться у любого человека и протекают по типу солнечного ожога (эритема, отек, пузыри с последующей гиперпигментацией), а в другом — наблюдаются только у сенсибилизированных людей, опосредуются иммунными механизмами и клинически выражаются высыпаниями в виде папул, везикул, мокнутия и т. д.). Наконец, остро могут протекать идиопатические фотодерматозы, к ним относятся реакции на солечный свет, объединенные общим собирательным термином «полиморфный фотодерматоз», при котором установить причину заболевания не представляется возможным. При всех фотодерматозах наиболее восприимчивыми участками кожного покрова являются открытые для солнца места: лицо, уши, шея, область «декольте», тыльная поверхность верхних конечностей, где обычно локализуются высыпания.
Для хронических фотодерматозов характерны самые различные клинические проявления многолетнего воздействия солнечного света, приводящего к преждевременному старению кожи (солнечный кератоз, сенильное лентиго, актинический ретикулоид
и т. п.). Выраженность клинических проявлений напрямую связана с кумулятивным эффектом ультрафиолетовых лучей (УФ). Прежде всего страдают люди, длительно находящиеся под прямыми лучами солнца (из-за работы на улице, регулярной инсоляции, проживания в южных географических зонах, особенно если речь идет о людях с I–III фототипом). В последнее время в развитии заболевания особо отмечают роль загара.
Сегодня всем хорошо известно, что чрезмерное облучение солнечным светом вредно для нашей кожи. Дерматологи и косметологи всегда утверждали, что ультрафиолетовое излучение среди всех внешних факторов является наихудшим.
Солнечный загар стал считаться символом здоровья только после индустриальной революции. До этого «ценилась» бледная кожа — как свидетельство достатка, благополучия и отсутствия необходимости работать вне дома и подставлять свое тело под солнце. Но пришла индустриальная революция и отношение к загару переменилось: наоборот, загорелая кожа стала символом благополучия — ведь у человека, живущего в достатке, остается много времени для пребывания на свежем воздухе и солнце. Загар прочно вошел в моду в 40-е гг. ХХ в. — с подачи французской законодательницы мод Коко Шанель. Но связывать солнечный загар со здоровьем начали раньше, в начале 1900-х гг., когда предложили метод лечения солнечными лучами, названный гелиотерапией, и вплоть до 40–50-х гг. ХХ в. врачи искренне считали, что таким образом можно лечить всех.
Популярность солнечного загара как признака здоровья, благополучия и моды держалась несколько десятилетий, причем в пользе загара никто не сомневался. Действительно, солнечные ванны оказывают прекрасное укрепляющее действие: усиливается обмен веществ, улучшается работа желез внутренней секреции, увеличивается количество гемоглобина, синтезируется витамин Д (он особенно важен при беременности для предотвращения рахита у плода, а также для профилактики остеопороза у пожилых людей). Солнечные лучи обладают выраженным антидепрессивным действием, они способствуют положительной динамике в лечении псориаза, атопического дерматита, различных форм ихтиоза и др. Однако стремительное распространение рака кожи и уменьшение озонового слоя в последние несколько лет заронили сомнения в неоспоримости пользы загара. Началась нелегкая «противозагарная кампания»: люди за прошедшие десятилетия свято уверовали в пользу загара, и переубедить их оказалось непросто. В течение нескольких десятилетий большинство представителей белой расы находили особую привлекательность в загорелой коже, загар ассоциировался со здоровьем, отдыхом, спортом, успехом, однако с некоторого времени загар стал выходить из моды, по крайней мере загар любой ценой. Сейчас уже многие информированы о необходимости защищать кожу от солнца и об опасности возникновения рака кожи, и все же большинство людей убеждены, что от загара больше пользы, нежели вреда.
Конечно, без УФ-лучей жизнь на Земле невозможна — это общеизвестный факт. Со времен Древнего Египта солнце обожествлялось как податель жизненной энергии «анх», ведущий каждого человека по земной жизни и сопровождающий избранных в загробной.
Что же представляет из себя УФ-излучение и как можно объяснить его столь противоречивое воздействие на человеческий организм? Солнечный свет состоит из лучей с разной длиной волны: УФ-излучение, инфракрасное и видимое излучение. Самое опасное из них в плане повреждения кожи и необходимости защиты — это УФ-излучение, которое делят на УФ-А (320–380 нм), УФ-В (280–320 нм) и УФ-С (200–280 нм). УФ-С — это излучение, наиболее губительное для флоры и фауны, но оно по большей части поглощается озоновым слоем в стратосфере и не достигает земной поверхности. Достаточно долго основное внимание уделялось УФ-лучам спектра В, действие которых основано преимущественно на расширении сосудов дермы, но основные изменения, вызванные ими, имеют место в эпидермисе. УФ-В-лучи ответственны за появление солнечных ожогов, которые, в свою очередь, могут явиться причиной возникновения в дальнейшем на этих местах рака кожи.
Вместе с тем кумулятивное действие УФ-А-лучей может причинить гораздо больше вреда, чем УФ-В. Несмотря на то что ультрафиолетовые В-лучи обладают энергией, в 1000 раз превышающей энергию УФ-А, 90% УФ-В-лучей блокируются роговым слоем эпидермиса, в то время как 50–60% УФ-А-лучей способны проникать глубоко в кожу. Так, проникая в сосочковый и сетчатый слои дермы, эти лучи снижают ее эластичность, упругость, вызывая появление морщин, складок, пигментных и кератотических высыпаний в результате преждевременного старения кожи. Важно отметить, что признаки фотостарения могут наблюдаться задолго до появления симптомов возрастного старения кожи, однако эти изменения появляются только на открытых участках, попавших под действие солнечных лучей (шея, область «декольте», лицо, предплечья и кисти рук). Большинство клинических проявлений обусловлены дермальными изменениями.
Лучи спектра А воздействуют главным образом опосредованно, способствуя продуцированию свободных кислородных радикалов, которые, в свою очередь, активизируют перекисное окисление липидов, факторы транскрипции и могут приводить к появлению разрывов в цепочках дезоксирибонуклеиновой кислоты (ДНК). При этом УФ-В-лучи, также в некоторой степени способные продуцировать свободные формы кислорода, в основном оказывают прямое повреждающее действие на ДНК посредством прямой активации факторов транскрипции: активирующего белка (АР-1) и ядерного фактора (NF-kB). Данные факторы запускают процесс наработки в клетке металлопротеиназ — ферментов, обладающих высокой протеолитической активностью в отношении строительных белков клетки.
Различают еще одну группу фотодерматозов, которые могут быть острыми и хроническими; к ним относятся порфирии (поздняя кожная, вариегатная, эритропоэтическая протопорфирия), пеллагра, пигментная ксеродерма и дерматозы, обостряющиеся под воздействием солнечных лучей (красная волчанка, актинический порокератоз, розацеа, герпес и др.).
Очень важным аспектом негативного влияния солнечных лучей являются также злокачественные опухоли кожи. Наибольшее опасение у врачей-дерматологов и онкологов вызывает неуклонное распространение мелано-мы — самой опасной злокачественной опухоли кожи, на долю которой приходится 2% всех онкологических заболеваний. Особенно это касается детей и молодых людей с I и II фототипом (светло- и рыжеволосые люди, которые всегда обгорают на солнце, но никогда не загорают или загорают с трудом). В связи с тем, что озоновый слой атмосферы за последние десятилетия стал более тонким, ученые прогнозируют значительное увеличение количества заболеваний раком кожи.
Нет никакого сомнения, что имеется прямая связь между общим количеством УФ-излучения и частотой рака кожи. Приведем некоторые факты, подтверждающие этот тезис.
Независимо от патогенеза того или иного заболевания, основным пусковым фактором в развитии этих состояний является извращенная реакция кожи на УФ-излучение, поэтому весь комплекс лечебных и профилактических мероприятий должен быть направлен на защиту от солнечных лучей. Кожа располагает своими собственными средствами защиты. При УФ-облучении в ней начинают происходить процессы, направленные на защиту от повреждающего действия лучей: утолщается роговой слой (при этом в роговом слое происходит абсорбция УФ-В-лучей), усиливается пигментация, появляется загар (индуцированная меланиновая пигментация). Действительно, для большинства людей загар является достаточно эффективным средством защиты от солнечных лучей, но при условии, что воздействие солнца на кожу не слишком длительное и у кожи есть время восстановиться, так как механизмы естественной защиты кожи включаются не сразу. Кроме того, существует конституциональная меланиновая пигментация, которая определяет цвет кожи человека и имеет шесть типов: чем больше меланина, тем смуглее кожа и тем выше степень защищенности от воздействия солнечных лучей. Соответственно фотодерматозами страдают чаще люди с белой кожей, которые совсем не загорают или загорают с трудом.
Переходя к вопросам лечения фотодерматозов, напомним о некоторых очень важных рекомендациях: прежде всего как можно меньше находиться на солнце, при необходимости сменить работу, не загорать под прямыми лучами, постоянно использовать фотозащитные средства, с осторожностью относиться к медикаментам, имеющим фотосенсибилизирующее действие (тетрациклины — доксициклин, тетрациклин; сульфаниламиды; противозачаточные препараты; противогрибковые средства — гризеофульвин; нейролептики; диуретики — фуросемид; псоралены; ненаркотические анальгетики — напроксен; и др.). Пищевые продукты, содержащие фурокумарин, такие, как лайм, инжир, петрушка, горчица, морковь и сельдерей, также содержат фотосенсибилизирующие вещества и могут усугубить течение заболевания, то же самое можно сказать об использовании чрезмерного количества парфюмерных изделий, особенно на пляже.
Основной задачей терапии всех разновидностей фотодерматозов является снижение фотосенсибилизации, поэтому средствами первого ряда при лечении больных являются препараты, обладающие фотодесенсибилизирующими свойствами. К их числу относятся препараты хинолинового ряда (делагил и плаквенил), β-каротин, парааминобензойная кислота (О. Л. Иванов, 1997). При порфириях целесообразно назначать никотиновую кислоту, которая входит в состав коферментов — никотинамидадениндинуклеотида и никотинамидадениндинуклеотида фосфата, принимает участие в окислительно-восстановительных процессах, снижая содержание порфиринов в крови. Кроме того, в комплексную терапию при фотодерматозах входят витамины А, Е, которые являются мощнейшими природными антиоксидантами, защищающими различные вещества от патологических реакций окисления. Применение антиоксидантов возможно и в составе косметических средств: экстракты виноградных косточек, зеленого чая, гинкго, ромашки аптечной, коры приморской сосны, василька синего, календулы лекарственной.
Наружное лечение зависит от остроты воспалительной реакции и включает различные средства — от примочек до противовоспалительных мазей, в том числе кортикостероидных. С целью более активного снижения степени фотосенсибилизации назначают энтеросорбенты, гемосорбцию и плазмаферез.
Ассортимент отбеливающих средств при лентиго для местного нанесения не так уж велик. К ним можно отнести азелаиновую кислоту, арбутин, экстракт солодки и другие вещества растительного происхождения, аскорбиновую кислоту, гидрохинон, койевую кислоту, топические кортикостероиды (низкопотентные, т. е. слабого действия), ретиноиды, руцинол (М. В. Халдина, М. В. Черкасова, 2005).
С учетом морфологических изменений, происходящих в коже при хронических фотодерматозах, усилия дерматологов в основном оказываются направлены на то, чтобы помочь коже вернуться в нормальное состояние. С середины 80-х гг. ХХ в. наиболее популярными средствами в борьбе с фотостарением стали фенол (глубокий пилинг) и трихлоруксусная кислота (средний пилинг), на уровне дермы стимулирующие пролиферацию фибробластов и замедляющие дегенерацию коллагена. Эти методики до сих пор сохранили актуальность. Но в 1990-е годы внимание дерматологов привлекли α-гидроксикислоты — гликолевая, молочная, лимонная, винная, яблочная. Наиболее часто для лечения кожи, поврежденной УФ-излучением, используется гликолевая кислота, хорошо проникающая в дерму. Применяя высокую концентрацию гликолевой кислоты (50–70%) во время пилинга, можно добиться не только отшелушивающего эффекта, но и достичь стимуляции фибробластов с существенным ростом продукции коллагена.
Отшелушивание кожи можно проводить аппаратными методами — с помощью дермабразии и лазерной шлифовки. Однако эти процедуры достаточно дорогостоящие и должны проводиться только в медицинских учреждениях.
Очень перспективным методом считается мезотерапия с использованием таких мезотерапевтических препаратов, как гиалуроновая кислота, экстракты плаценты и эмбриональных тканей, нуклеотиды (Х-АDN).
Большой интерес в настоящее время вызывает технология интенсивного пульсирующего света, применяемая в борьбе с фотостарением и основанная на методике селективного фототермолиза. Мощный импульс света, генерируемый ксеноновой лампой-вспышкой, предварительно фильтруется для удаления опасного УФ-излучения и передается с помощью сапфирового кристалла на флуоресцентный фильтр, который в зависимости от «пропитки» специальными веществами может пропускать и дополнительно излучать волны в диапазоне от 535 до 1000 нм. При этом используется отфильтрованный свет, который усилен в определенной части спектра за счет эффекта флуоресценции. Этот свет в зависимости от длины волны воздействует на меланин, гемоглобин и коллаген. Клинические испытания показали, что селективное нагревание дермального коллагена до температуры 55°С вызывает продолжительное образование нового коллагена. Увеличение синтеза коллагена начинается с 8–10-й недели после последнего сеанса и продолжается в течение 6–12 мес. Биохимический механизм метода основан на фототермической стимуляции фибробластов, которые начинают активно синтезировать коллаген.
Основная роль в профилактике фотодерматозов принадлежит фотозащитным средствам, которые должны отвечать строгим требованиям, а именно поглощать лучи в широком диапазоне, быть устойчивыми к свету, нагреванию, воде, иметь низкую проникающую способность через роговой слой, быть безопасными, не обладать токсичностью, канцерогенностью, сенсибилизирующим действием, эффективно предотвращать появление видимых (солнечные ожоги) и невидимых (фотостарение, фотодерматозы, канцерогенез) эффектов УФ-излучения.
В состав солнцезащитных препаратов входят физические или химические фильтры, задерживающие солнечные лучи. Физические представляют собой минеральные соединения титана или цинка; они остаются на поверхности кожи и подобно маленьким зеркалам блокируют солнечное облучение, отражая лучи. Химические фильтры, улавливая УФ-лучи, преобразуют их в безвредное для кожи тепло. Новейшее поколение фильтров защищает кожу не только от УФ-В-, но и от УФ-А-лучей. Главный критерий при выборе того или иного фотозащитного средства — фактор солнечной защиты (SPF — sun protection factor).
В 1956 г. M. Schulze ввел понятие фактора солнечной защиты и установил его как отношение минимальной эритемной дозы (МЭД) защищенной УФ-фильтром кожи к МЭД незащищенной кожи после 24 ч облучения (МЭД оценивали визуально). Индекс солнечной защиты, например, 60 обозначает, что доза облучения УФ, необходимая для получения эритемы при наличии защиты, требуется в 60 раз большая, чем без защиты. Вместе с тем использование фильтра с индексом 60 не предполагает в 60 раз более длительного пребывания на солнце.
Уже несколько лет для лечения и профилактики фоточувствительных дерматозов применяется серия препаратов Фотодерм МАХ с максимальным фактором солнечной защиты (SPF)-100, показывающим, во сколько раз данное средство повышает естественную защиту кожи. Данные препараты были разработаны французской фирмой «Биодерма» специально для профилактики и лечения фотодерматозов и для использования у пациентов, которые по различным причинам не переносят воздействия солнечных лучей. При этом достоинством этой серии является наличие фотозащитных средств для любого типа кожи (для нормальной и сухой кожи лица выпускается крем, для жирной — эмульсия, для тела — молочко, при дисхромии, например витилиго, — тональный крем). Одним из преимуществ препаратов серии Фотодерм МАХ можно считать наличие в них нигде ранее не использовавшегося органического экрана «Тиносорб М», который абсорбирует солнечные лучи как органический фильтр, не проникая в кожу, и отражает их как минеральный экран, обеспечивая оптимальную фотозащиту от УФ-А- и УФ-В-лучей.
Помимо указанной серии препаратов, может применяться серия средств с высокой защитой от УФ-А- и УФ-В-лучей Антгелиос французской фармацевтической лаборатории Ля Рош-Позе. Средства изготовлены на основе термальной воды Ля Рош-Позэ и включают систему фильтров Антгелиос MEXORYL SX и MEXORYL XL, обеспечивающих оптимальную защиту от УФ-лучей и предотвращающих повреждения организма, связанные с солнечным излучением.
Применяется также солнцезащитная гамма с термальной водой дерматологической лаборатории Авен, включающая средства для чувствительной и сверхчувствительной кожи (не переносящей химические фильтры и ароматические отдушки) для детей и взрослых. Серия содержит экраны нового поколения MPI-SORB, защищающие кожу не только от коротких УФ-А- и УФ-В-лучей, но и от длинных УФ-А-лучей, губительно действующих на глубокие слои кожи.
В заключение хотелось бы отметить, что относиться к своему здоровью нужно как к дару, который необходимо беречь, не забывая о необходимости «разумного» отношения к солнцу и применения фотозащитных средств.
О. Ю. Олисова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва