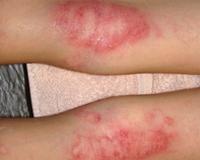
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
Главные недостатки гормональных мазей при лечении дерматита:
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Кожные покровы выполняют барьерную функцию, но из-за влияния внутренних или внешних факторов они могут снижаться, возникновение на коже пятен или сыпи характеризует о сбое в работе организма или упадка иммунитета, не стоит игнорировать сигналы организма, своевременное обращение к специалисту сокращает негативные последствия.
Терапия включает в себя комплексную схему лечения, с учетом особенностей организма пациента и возраста.
Причины мокнущего дерматита
Причины возникновения мокнущего дерматита разделены на несколько пунктов: отдаленные, близкие, облигатные, избирательные факторы.
Отдаленные факторы, вызывающие развитие заболевания:
Близкие факторы, которые могут спровоцировать развитие болезни:
Облигатные факторы (возникающие под воздействием внешних факторов):
Мокнущий дерматит по сути запущенная стадия любого другого вида дерматита (бытовой, профессиональный, грибковый, бактериальный), помимо вышеперечисленного, может возникать вследствие неправильно подобранного лечения или игнорирования заболевания.
Симптомы мокнущего дерматита
Симптомы заболевания могут иметь отличия, зависит это от возраста пациента.
У взрослых очаги образовываются в естественных складках кожи, на лице и шее, руках и ногах. Возникает сыпь и эритема (покраснение) с мутным содержимым, с течением заболевания сыпь вскрывается, образовывая мокнущие эрозии.
Можно выделить общие симптомы для всех возрастов: отечность и покраснение кожи в местах расположения очагов, наличие сыпи с мутноватым содержимым.
Заболеванию характерны сильный зуд – на его интенсивность влияет сила поражения нервных окончаний расположенных в кожных покровах; жжение и болезненные ощущения, чувство сухости или стянутости, помимо этого человек испытывает эмоциональный дискомфорт, так как дерматит имеет нелицеприятный вид.
Как выглядит мокнущий дерматит, вы можете посмотреть в разделе фото.
Мокнущий дерматит у ребенка
Возникновение мокнущего дерматита у детей обусловлено особенностями кожи, в раннем возрасте кожа не имеет таких защитных сил, как кожа взрослого и поэтому сильнее подвержена влиянию патогенных факторов. Второй причиной может стать слабый иммунитет, дети чаще взрослых переносят респираторные заболевания, сильнее взрослых подвержены негативному воздействию внешних факторов.
Признаки заболевания у детей могут варьироваться в зависимости от возраста ребенка:
Мокнущий дерматит грудничков возникает зачастую на сгибах локтей, коленей и лице, очень редко возникают на других участках кожи. На дерме могут возникать трещины и язвы не больших размеров, спустя несколько дней на пораженных участках образовываются корочки.
У детей старше трех лет поражения локализуются на кистях рук, локтях, коленях и шее. Кожа в местах поражения воспаленная – отечная и приобретает ярко-красный окрас, образуются трещины и язвочки, течение болезни длительное. Впоследствии кожа на бывших местах распространения очагов утолщается и отличается от здоровой темным оттенком.
У подростков заболевание протекает так же, как и у детей старше трех лет, единственное отличие это спонтанное течение, может отмечаться резкое развитие или самостоятельный спад симптомов. При резком обострении заболевания, очаги могут занимать большие сегменты кожи.
В разделе фото, можно увидеть, как выглядит мокнущий дерматит у детей.
Лечение мокнущего дерматита
Перед началом лечения, необходимо провести диагностику. Диагностика очень важна, так как мокнущий дерматит имеет схожую клиническую картину с экземой, для специалиста обычно это не составляет труда, но для точного диагноза специалист проводит следующие исследования:
Зачастую лечение подразумевает комплексную терапию, которая направлена на устранение причины появления мокнущего дерматита и снятие симптомов характерных ему.
Помимо лекарственных препаратов, рекомендуется соблюдать диету, это один из факторов способствующих быстрому выздоровлению. Диета подразумевает устранение продуктов, которые могут стать причиной развития аллергических реакций (цитрусовые, орехи, мед и др.).
При мокнущем дерматите у грудничков особое внимание уделяют коррекции питания и соблюдение диеты мамы, если она кормит ребенка грудью.
При переходе мокнущего дерматита в хроническую стадию, показаны препараты для поднятия и укрепления иммунитета.
Самолечение в данном случае недопустимо, особенно в отношении лечения детей. Врач назначает медицинские препараты на основе результатов анализов и с учетом особенностей организма.
Лечение мокнущего дерматита народными средствами
Народная медицина имеет множество рецептов по борьбе с различными дерматологическими патологиями. Способы терапии могут включать настойки, примочки, мази и др., на основе трав или других природных компонентов, но данные средства малоэффективны или не эффективны вовсе. Фитотерапия может снять некоторые симптомы, но не сможет губительно воздействовать на причину дерматита, а в некоторых случаях усугубит болезнь. Некоторые средства народной медицины могут использоваться как дополнение к основному лечению, о них должен сообщать только врач. Не стоит самостоятельно назначать какие-либо народные средства, особенно если помощь необходима ребенку.
Лечение мокнущего дерматита с помощью Лостерин
Неправильный уход за кожей при дерматологических заболеваниях замедляет выздоровление, поэтому важно подобрать средства подходящие проблемной коже, которые не пересушивают, но в то же время очищают. Распространенное средство – гель Лостерин, для принятия душа или крем Лостерин для ухода за кожей. Благодаря своему составу уберегают кожу от сухости и трещин, способствует уменьшению шелушения и обладает регенерирующим действием. Используется для лечения и профилактики мокнущего дерматита.
Профилактика мокнущего дерматита
Любое заболевание проще предупредить, нежели лечить, мокнущий лишай не исключение, что бы избежать развитие болезни следует:
Если дерматит все же проявился то для скорого выздоровления и профилактики повторного проявления болезни следует:
Исключать патогенные факторы.
При появлении симптомов указывающих на проявление мокнущего дерматита, следует незамедлительно обратиться к врачу, это позволит начать лечение вовремя, что благоприятно скажется на длительности терапии и снизит риск развития негативных последствий и рецидивов.
Читайте также
Дерматитом называют воспаление кожных покровов, связанное с различными факторами. Это реакция кожи на те или иные раздражители. К основным симптомам можно отнести зуд, покраснение, высыпания и шелушение. Одной из разновидностей дерматита является себорейный дерматит. Чаще всего он поражает участки кожи, на которых расположено большое количество сальных и потовых желез – лицо (лоб, подбородок), волосистую часть головы, грудь. Также часто себорейный дерматит возникает на спине, что сопровождается большими неудобствами, связанными с невозможностью самостоятельно обработать воспаленный участок кожи. Кроме того, эта часть тела постоянно соприкасается с одеждой и потеет, что провоцирует дополнительное раздражение.
При возникновении дерматита очень важен вопрос гигиены.
Соблюдение простых правил по уходу за кожей поможет вам облегчить симптомы дерматита или предотвратить его появление.
Солнечный дерматит (Фотодерматит) считается аллергией, которая возникает при воздействии солнечных лучей в период использования местных или системных препаратов. Заболеванию присущи характерные симптомы, по которым врач легко ставит диагноз. Фотодерматит может образоваться практически на любом участке тела, у людей любого возраста и пола, в основном у тех. Терапия подразумевает комплексный подход. Имеет благоприятный исход при соблюдении предписаний врача.
Мокнущая экзема
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.
Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
Атопический дерматит: причины, симптомы, диета при дерматите у взрослых
Атопический дерматит – это хроническое заболевание кожных покровов воспалительного характера, протекающее с периодами обострения и ремиссии. Болезнь обычно возникает в младенческом возрасте. У взрослых часто наблюдается стабилизация состояния и длительная ремиссия, хотя отдельные проявления могут повторяться на протяжении всей жизни.
Атопический дерматит не является инфекционным заболеванием, он не передается от человека к человеку. Патология имеет наследственную предрасположенность.
Атопический дерматит принадлежит к иммуннозависимым болезням. Главным провоцирующим фактором являются мутации, которые приводят к разрушению белка, формирующего защитный барьер кожи. Это приводит к значительному водному дефициту а, как следствие, появлению аллергических реакций.
Обострения болезни возникают на фоне:
Болезнь заявляет о себе в раннем младенчестве — в возрасте от 2-3 месяцев. К школьным годам обычно отмечается улучшение состояния, рецидивы характерны в период полового созревания. Во взрослом возрасте заболевание диагностируется реже, часто развивается на фоне бронхиальной астмы.
Симптомы атопического дерматита
Клиническая картина заболевания:
Из-за сильного зуда пациент постоянно расчесывает пораженные участки, что приводит к дополнительному травмированию кожи и повышает риск попадания в организм вторичной инфекции.
Основные симптомы заболевания отрицательно сказываются на психологическом состоянии пациентов. Они становятся раздражительными, подавленными, испытывают неуверенность в себе и своей привлекательности. Пациенты также часто страдают бессонницей и синдромом хронической усталости.
Постоянное травмирование кожи несет в себе риск такого осложнения как пиодермия (бактериальная инфекция). На теле и на волосистой части кожи головы возникают гнойники. Еще одно осложнение — это присоединение вирусной или грибковой инфекции.
Диагностика и лечение
Лечение атопического дерматита осуществляет врач-дерматолог. Для диагностики проводят осмотр кожи пациента, назначают аллергические пробы, проведение гистологического исследования. Заболевание необходимо дифференцировать от псориаза, чесотки, себорейной экземы, грибковых заболеваний. Для этого анализируют характер и локализацию высыпаний.
Важной частью диагностических мероприятий является определение аллергена, который вызывает периоды обострения негативных реакций.
Лечение атопического дерматита направлено на минимизацию или полное исключение контакта с аллергеном, провоцирующим обострение. Для снятия зуда, воспаления и шелушения кожи назначают ряд медикаментозных средств. Среди них:
Все лекарственные препараты необходимо принимать исключительно по назначению врача и под его наблюдением. Самолечение опасно для здоровья.
Успех в лечении, полученный в результате приема лекарственных средств, должен подкрепляться другими методами лечения и коррекции. Пациенту показаны физиотерапевтические процедуры, такие как плазмафорез, акупунктура, лазеротерапия.
Большую роль в успешном лечении атопического дерматита играет организация правильного ухода за кожей. Поскольку в периоды обострения кожа становится чрезмерно сухой, необходимо пользоваться средствами для увлажнения и нормализации водно-липидного баланса верхнего слоя.
Ошибочно мнение, что при обострении дерматита нельзя принимать ванну. Напротив, кожа нуждается в бережном очищении и интенсивном увлажнении. Для принятия ванны нельзя использовать очень горячую воду.
Для увлажняющего эффекта лучше всего пользоваться специальными средствами-эмолентами. Они обеспечивают необходимый уровень увлажнения, питают и насыщают кожу, способствуют удержанию влаги клетками. Такой уход служит профилактикой нарушения целостности покровов и появления болезненных трещин.
Исследования доказали, что соблюдение правил специальной диеты значительно ускоряет процесс избавления от зуда и других реакций кожи. Диета при атопическом дерматите предусматривает дробное питание небольшими порциями, соблюдение питьевого режима (не менее 1,5–2 литров воды в сутки), включение в меню разнообразных блюд, приготовленных из разрешенных продуктов.
Пациентам разрешены нежирные сорта мяса и рыбы, кисломолочные продукты, капуста, огурцы, картофель, бананы, зеленые яблоки. Рекомендованы каши из перловой, гречневой, овсяной крупы с добавлением фруктов. Блюда лучше всего готовить на пару, запекать или тушить. При таком способе приготовления сохраняются витамины и полезные вещества.
Лицам, страдающим атопическим дерматитом, следует исключить из меню:
При атопическом дерматите у ребенка также важно соблюдать диету с исключением сильных аллергенов. Любой новый продукт вводят очень осторожно, небольшими порциями и следят за реакцией организма. Детям до полутора лет нужно обязательно сохранить грудное вскармливание.
Для того, чтобы достичь стойкой ремиссии, людям, страдающим атопическим дерматитом, необходимо соблюдать следующие профилактические меры:
Беременные женщины, страдающие атопическим дерматитом, должны позаботиться о профилактике заболевания у будущего ребенка. Для этого нужно воздержаться от приема ряда лекарственных препаратов, соблюдать соответствующую диету, выполнять предназначения врача.