Антитела. Что нужно знать
Сейчас это слово у всех на слуху. Но какова роль антител в защите организма? Действительно ли анализ на антитела снимает все вопросы о том, сталкивались ли вы с вирусом? Насколько он точен? Почему антитела могут усугубить болезнь? Читайте в нашем разборе
Коротко
Антитела создаются клетками иммунитета для борьбы с конкретным вредителем: вирусом, бактерией или паразитом.
Они появляются не сразу, потому что организму нужно время на изучение вредителя (патогена).
Чем больше антител, тем сильнее защита. Со временем они могут исчезнуть, но клетки способны создавать их вновь при столкновении со знакомой опасностью.
Вариантов антител для одного патогена может быть много. Тесты могут «увидеть» не все, поэтому их точность не абсолютна.
Вирус может мутировать, и тогда старые антитела не смогут его распознать. Или, распознав, не смогут обезвредить и сами станут его проводниками в клетки.
Как антитела связаны с иммунитетом?
Это один из главных его инструментов в борьбе с угрозами. Антитела — не самостоятельные клетки, а белковые структуры, которые создаются защитными клетками (лимфоцитами) под определенную мишень. Бывает, что ею оказываются и вполне безобидные вещества — например, пыльца или белок куриных яиц. Так возникает аллергическая реакция. Но чаще всего антитела борются с вирусами, бактериями, паразитами и прочими «диверсантами».
Антитела могут вырабатываться и против собственных клеток организма — их называют аутоиммунными. На каждой клетке тела есть специальные белковые молекулы — опознавательные знаки, которые говорят, что она «своя». Но если клетка состарилась, погибла или переродилась в злокачественную, против нее тоже высылают «наряд» на уничтожение.
То есть антитела уничтожают вирусы и бактерии?
Не совсем. Задача антител в том, чтобы обезвредить «нарушителя», чтобы он не мог размножаться, или пометить его для уничтожения. Например, они налипают на вирусные частицы, мешая им проникать в клетку. Так как вирус не способен размножаться вне клеток, он погибает. Также антитела могут склеивать бактерии в комочки, которые затем пожираются фагоцитами, или активировать систему иммунных белков, которые прорвут мембрану бактерии и убьют ее.
Антитело работает как молекулярная отмычка: оно рождается на свет уже заточенным под определенную особенность строения чужеродного тела. Например, это может быть участок (шип) на поверхности вирусной частицы, с помощью которого она связывается с клеткой. Антитело блокирует шип, и вирус не может заразить клетку. У родственных вирусов могут быть схожие элементы строения, и тогда антитела к одному представителю семейства будут эффективны против другого. Например, некоторые люди, переболевшие в прошлом атипичной пневмонией (ее вызывает вирус SARS-CoV-1), уже имеют эффективные антитела против его родственника — SARS-CoV-2, который вызывает инфекцию COVID-19.
Почему антитела во время болезни образуются не сразу?
Чтобы создать нужное антитело, иммунной системе сначала нужно изучить нарушителя. Для этого в организме сотрудничают разные «ведомства». Сначала клетки-перехватчики (макрофаги) поглощают и переваривают чужеродные частицы. Затем знакомят с их строением клетки-«лаборатории» (B-лимфоциты). Те, в свою очередь, образуют множество своих копий с разными вариантами «отмычек». Подходящие варианты отправляются на конвейер.
Весь процесс занимает несколько дней, а устойчивый иммунитет достигается за неделю-две. Например, на 14-й день заболевания COVID-19 антитела появляются у половины зараженных, а спустя 20–24 дня — почти у всех пациентов. А тесты на наличие антител к коронавирусу специалисты советуют сдавать только через одну-две недели через одну-три недели с момента возникновения первых симптомов.
Если нет антител, значит, не было заражения?
Возможно, было, но иммунитет не успел отреагировать выработкой антител. Такое случается, например, когда в организм попало мало возбудителей или ему активно помогали с помощью лекарств. С одной стороны, это хорошо, ведь такие люди обычно переносят инфекцию в легкой форме. С другой стороны, в иммунной системе не остается следов — так называемой антительной памяти. А значит, во второй раз заражение может протекать так же, как и в первый. Или даже серьезнее.
У меня нашли антитела. Я больше не заболею?
Есть связь между концентрацией в крови антител и устойчивостью к заражению. Чем выше концентрация, тем сильнее иммунитет. Особенно важно содержание антител класса G — они вырабатываются на последней стадии, когда организм уже победил инфекцию. Людей с высокой концентрацией таких антител даже призывают стать донорами плазмы. С помощью их крови врачи пытаются помочь тем, кто переносит инфекцию особенно тяжело. Хотя эффективность лечения COVID-19 с помощью донорской плазмы пока не доказана.
Другой вопрос, что концентрация антител со временем падает. Для разных инфекций это происходит с разной скоростью. Например, после кори они остаются в организме на всю жизнь, а после сальмонеллеза — только полгода-год. Если говорить о коронавирусе, данные обследования 20 тыс. человек говорят о том, что у большинства переболевших стойкий антительный иммунитет сохраняется как минимум три месяца.
Иммунитет зависит только от антител?
Не только. Хорошая новость в том, что «память» иммунитета держится не на одних антителах. Ею обладают и клетки. Лимфоциты, которые производят антитела, пребывают в спящем состоянии до повторной встречи с вредителем. В нужный момент они могут быстро наделать новых «снарядов». Правда, у такой подготовки есть и обратная сторона, которая мешает создавать эффективные вакцины от некоторых вирусов.
Сталкиваясь со знакомым вирусом, организм бросает в бой в первую очередь клетки, которые были натасканы на него. Разработку новых антител он приостанавливает, чтобы сэкономить силы. Но вирус может мутировать таким образом, что его уязвимые места окажутся защищенными, а иммунитет этого не распознает. Даже хуже: вирус может использовать прикрепленное к нему антитело, чтобы проникнуть в иммунную клетку и заразить ее.
Как делается тест на антитела?
Для выявления антител в тестах используются антигены — участки с поверхности вируса, с которыми связываются эти самые антитела. Их закрепляют в лунках специальных планшетов, или плашек, а в лунки добавляют кровь пациента. Затем с помощью окрашивания выявляют антитела, которые должны были прикрепиться к антигенам. Если проба меняет цвет, это должно означать, что антитела есть.
Быстрые тесты на антитела, как правило, используются для получения простого результата «да/нет». В них две полоски, как в тесте на беременность. Есть и такие, которые ищут отдельно белки классов M (которые образуются во время болезни) и G (которые остаются в крови после выздоровления). В этом случае в тесте полосок уже три.
Есть и количественные тесты. Они уже позволяют определить не только наличие антител, но и их концентрацию. По ней можно судить и о состоянии иммунитета, и о стадии инфекционного процесса: находится он в острой форме или дело идет к выздоровлению. Для проведения количественных тестов разработчики отталкиваются от устоявшейся нормы антител, которая соответствует разными стадиям.
Стоит ли всегда доверять результатам тестов?
Результат во многом зависит от набора антигенов, которые использовали разработчики. Если выбранные антигены недостаточно специфичны, к ним прицепятся белки, вырабатываемые в ответ на другие патогены, например, родственные коронавирусы, вызывающие обычную простуду. В этом случае тест дает ложноположительный результат.
Бывают и ложноотрицательные результаты — когда у человека есть антитела к тому антигену, который в тесте не представлен. Например, так бывает с вирусами, которые открыли недавно, как в случае с SARS-CoV-2. Ложноотрицательный результат может быть и тогда, когда кровь взяли слишком рано и в ней еще недостаточно антител.
Как выбрать качественный тест на антитела?
Смотрите на показатели чувствительности и специфичности. Чувствительность — это совпадение положительных результатов теста и реальных диагнозов. Специфичность — это способность теста выявлять именно те антитела, которые относятся к конкретному патогену. Недостаточно чувствительный тест может «прозевать» часть случаев, а недостаточно специфичный — заподозрить вирус у тех, у кого его нет.
По результатам недавнего метаанализа самым надежным в определении антител к SARS-CoV-2 оказался тест ИФА — иммуноферментный тест. Его специфичность равна 99%, а чувствительность — 90–94%. Он делается в лабораторных условиях и занимает один-два дня. Менее точен экспресс-тест ИХА (иммунохроматографический), зато он занимает минут десять. На разные типы антител показатели чувствительности/специфичности могут быть разные.
Важно помнить, что тест на антитела показывает не наличие вируса, а лишь возможную реакцию организма на него. Самым точным и надежным методом диагностики вирусной инфекции ВОЗ (Всемирная организация здравоохранения) считает ПЦР-тест. Он позволяет выявить присутствие генетического материала вируса в крови. Помните, что в постановке окончательного диагноза определяющим служит не тест, а клиническая картина.
Зачем людям антитела. И что они делают, когда в организм попадает коронавирус
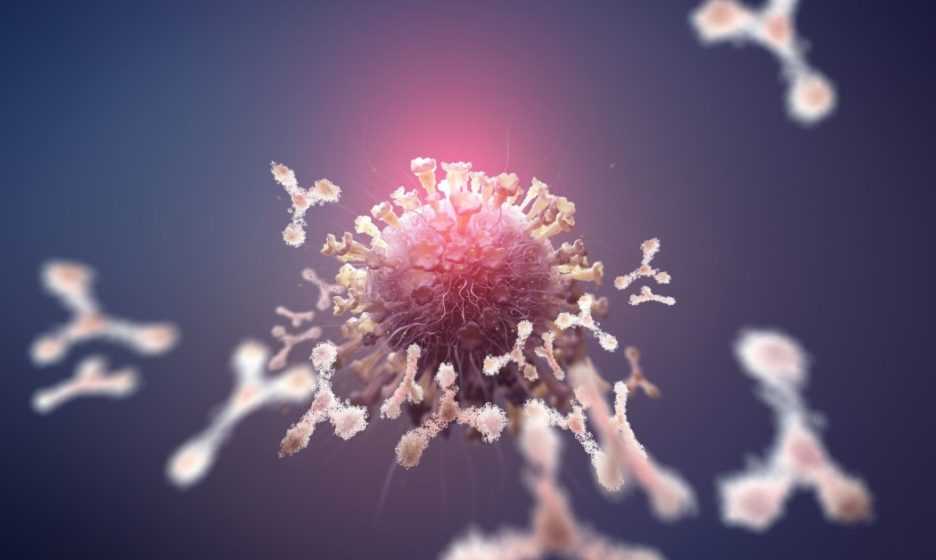
Антитела — это белки, составленные из нескольких полипептидных цепей. Отдельное антитело по форме напоминает букву Y. Рожки игрека предназначены для того, чтобы узнавать и крепко приклеиваться к чужеродным молекулам или их фрагментам, а ножку распознают различные иммунные клетки.
Задача антител — находить в организме чужеродные элементы и прицепляться к ним. В некоторых случаях такое связывание само по себе обезвреживает врага — если, например, прикрепившиеся к вирусным частицам антитела физически блокируют белок, при помощи которого патоген соединяется с клеточными структурами (антитела, способные на такое, называют нейтрализующими).
Но гораздо чаще антительные метки служат сигналом для других компонентов иммунной системы, в первую очередь макрофагов: они видят торчащую ножку Y, а точнее — множество торчащих ножек, и немедленно уничтожают подозрительный объект, к которому она прикреплена. Без таких меток найти врага клеткам-убийцам гораздо сложнее.
Антитела синтезируются особой разновидностью лимфоцитов — B-клетками. Благодаря хитрым мутационным процессам, изменяющим только строго выделенные части генома предшественников B-клеток, в нашем организме исходно, еще до встреч с любыми патогенами, присутствуют миллиарды типов B-лимфоцитов, которые готовы производить антитела, узнающие миллиарды же типов чужеродных (то есть тех, которых нет в наших клетках) молекулярных мотивов.
Как антитела нас защищают
Благодаря такой селекции к концу болезни в организме начинают синтезироваться сверхточные антитела, идеально узнающие конкретного врага. После победы в организме остаются так называемые B-клетки памяти, которые хранят инструкции по производству именно этих антител. Если через какое-то время тот же патоген вновь попытается проникнуть внутрь, синтез специфичных, максимально липучих антител будет запущен сразу, а не через пару недель, как при первой встрече.
Антитела делятся на пять типов, каждый из которых заточен на выполнение своих задач.
«Классические» антитела в форме Y — это IgG. Они путешествуют по организму в плазме крови, очень точно узнают свой антиген (то есть реагируют на один, и только один конкретный фрагмент) и намертво прилипают к нему. IgG начинают синтезироваться в больших количествах в среднем на 10–14 день от начала болезни — это продукт той самой мутационной «подстройки» и отбора B-клеток.
Первыми на незнакомый патоген реагируют IgM. Это неспецифические антитела, они узнают множество теоретически возможных антигенов, но не настроены на какой-то конкретный. В отличие от одиночек IgG, молекулы этого типа антител плавают впятером: они сцеплены за «ножки» и образуют красивую звезду. Благодаря такой форме узнающие антиген рожки торчат в разные стороны — это позволяет IgM «склеивать» чужеродные объекты даже несмотря на то, что связывание с ними может быть не очень прочным. Также IgM могут выполнять роль рецепторов на поверхности B-клеток: с их помощью эти лимфоциты узнают «свои» антигены.
Антитела, работающие преимущественно не в крови, а на слизистых и в секретируемых жидкостях, — IgA. Это специфические антитела, то есть они образуются к конкретному антигену после того, как организм познакомится с ним. По этой причине у новорожденных нет своих иммуноглобулинов типа A, но они в большом количестве получают их из материнского молока. Постепенно у младенцев вырабатываются собственные IgA: уже к году их количество составляет примерно 20% от взрослой нормы и полностью достигает ее к 4–6 годам [27].
Большая часть IgA синтезируется в виде скрепленных «ножками» димеров, реже они встречаются в полимерной или одиночной форме. Роль иммуноглобулинов типа А в плазме крови ясна не до конца, но в последние годы ученые находят все больше доказательств, что они принимают важное участие в регуляции иммунного ответа, в том числе модулируя как воспалительные, так и противовоспалительные процессы [28].
Функции IgD известны слабо: они могут выполнять функции рецепторов на незрелых B-клетках и секретироваться в плазму вместе с IgM. Предполагается, что этот тип антителможет участвовать в борьбе как раз с респираторными инфекционными агентами [29].
Что такое клеточная ветвь иммунитета
Хотя основное внимание в медийном поле, да и в научных публикациях, уделяется антителам против коронавируса, это не единственная линия защиты. Помимо антительного иммунного ответа (ученые говорят «гуморального»), при встрече с патогеном у нас активируется так называемая клеточная ветвь иммунитета.
Более того, именно она включается первой: организм по умолчанию старается справиться с патогеном малыми силами, не беспокоя В-клетки и всю громоздкую махину выработки антител.
По этому сначала активируется система врожденного иммунитета, потом Т-клеточная ветвь, и, только если все это не помогло, начинается синтез антител. Компоненты клеточной составляющей иммунитета тоже умеют узнавать вирусные фрагменты и запускать цепочку реакций, приводящей к тому, что клетки-убийцы уничтожат клетки-жертвы, в которых завелся вирус.
Аналогично с активацией антительного иммунного ответа, после того как Т-клетки и компания выиграют битву с вирусом, в организме сохранятся клетки памяти (Т-клетки памяти, в противовес В-клеткам памяти, остающимся после 9 На самое деле все еще сложнее: и гуморальная, и клеточная составляющие могут быть врожденными или приобретенными. В этих двух случаях участники цепочек защитных реакций будут совершенно разными (скажем, приобретенная гуморальная компонента — это антитела, а врожденная — всевозможные лизоцимы).
Но в данном случае нам нет смысла вдаваться в эти детали, тем более что при активации клеточной ветви иммунитета при вторжении SARS-CoV-2 активируются как врожденные, так и приобретенные механизмы выработки гуморального ответа). И при следующей встрече с тем же вирусом они немедленно активируются и очень быстро запустят защитный ответ.
Если совсем упрощать, то антитела не дают вирусу заражать новые клетки, а клеточная ветвь иммунитета отвечает за уничтожение тех клеток, которые уже инфицированы. Для полноценной защиты идеально, чтобы работали оба направления.
Проблема в том, что увидеть, запускалась ли у человека клеточная ветвь иммунитета, намного сложнее, чем определить, имел ли место гуморальный ответ. Последний проверяют довольно простым тестом на антитела. Чтобы выяснить, есть ли у пациента клеточная память, нужно проводить длительные и трудоемкие исследования. Они требуют специально обученных сотрудников, оборудования и так далее — всего этого в обычных диагностических медицинских лабораториях нет.
Тех, кто справился с вирусом, может быть больше
Не в последнюю очередь по этой причине в медучреждениях стандартно проводят проверку на антитела, а не на признаки активации клеточного иммунитета. Однако нельзя исключать, что у какой-то части людей организм справился с SARS-CoV-2 только силами клеточного иммунитета (или, по крайней мере, именно работа этой системы имела определя ющее значение) — и процент таких людей может быть существенным.
Первая более или менее серьезная работа на эту тему появилась только в конце июня 2020 года, через полгода после начала эпидемии. Шведские ученые из Каролинского университета в Стокгольме проверили, был ли Т-клеточный ответ у больных COVID-19 с выраженными симптомами, со слабыми симптомами и без симптомов, а также изучили донорскую кровь, собранную в мае 2020 года (сдававшие ее добровольцы были уверены, что ничем таким подозрительным не болели) [30], [31]. И оказалось, что Т-клеточный ответ имел место у всех переболевших и примерно у 30% доноров.
При этом антитела детектировались лишь у тех, кто болел явно выраженной коронавирусной инфекцией, причем чем сильнее проявлялись симптомы, тем более заметным был титр.
И это не первое подтверждение того, что у многих достоверно переболевших COVID-19 не наблюдается значимого титра антител [32]. Эти данные говорят нам сразу о нескольких вещах.
Во-первых, COVID-19 переболело существенно больше людей, чем мы выявляем ПЦР-тестом, КТ и даже тестом на антитела.
Это хорошо, так как приближает коллективный иммунитет и само по себе замедляет распространение инфекции: поборовшие вирус силами Т-клеточного иммунитета, вполне вероятно, смогут сделать это еще раз до того, как вирус как следует размножится, а носители начнут быть заразными.
Впрочем, конкретно с этим выводом стоит быть осторожнее, так как мы не знаем, с чем связано наличие только Т-клеточного ответа. Возможно, эти люди изначально получили малую дозу вируса и поэтому смогли справиться с ним без привлечения антител. Не исключено, что при большем забросе вируса они все же заболеют, но, вероятно, не очень тяжело, так как натренированная клеточная составляющая во второй раз активируется еще быстрее.
Кроме того, явное наличие Т-клеточного ответа требует более внимательного подхода к разработке вакцин. Главным критерием их эффективности часто — а особенно сейчас, в условиях чрезвычайной спешки, — является способность стимулировать выработку антител. На клеточную компоненту, конечно, смотрят, но по-прежнему ориентируются в основном на антитела.
Однако нельзя исключать, что вакцина, дающая хороший титр, но не подстегивающая клеточную компоненту, может обеспечивать не слишком надежную защиту. Вполне возможно, что вакцина, которая заставляет активироваться именно эту ветвь иммунитета, окажется куда более действенной.
Различные паттерны развития иммунного ответа при вторжении SARS-CoV-2 — высокий или низкий титр антител, отсутствие их у переболевших или наличие у тех, кто не чувствовал никаких симптомов, признаки активации клеточной компоненты, в том числе у вроде бы неболевших, — свидетельствуют о сложном взаимодействии вируса и различных составляющих иммунитета.
Нам только предстоит выяснить, в какой степени и когда в борьбу с патогеном вовлекается клеточный иммунитет, почему у одних людей он справляется с вирусом единолично, а другим — в том числе и бессимптомным — приходится подключать антитела и так далее. Строго говоря, мы не знаем ответов на эти вопросы и для остальных простудных вирусов, более того, для большинства из них мы в принципе плохо представляем, как выглядит динамика иммунного ответа.
Возможно, эпидемия COVID-19 подстегнет исследования в этом направлении, потому что, как выясняется, даже бесполезные знания о неопасных вирусах однажды могут очень пригодиться.
Как в организме вырабатываются антитела после вакцины?
У моих пациентов возникает много вопросов по поводу вакцинации. Основные – как работает иммунитет и как в ответ на вакцину вырабатывается иммунная защита, откуда берутся антитела. Разберемся в этом вопросе.
Иммунная система и иммунизация
Иммунизация предотвращает заболевание, позволяя организму быстрее реагировать на нападение и усиливая иммунный ответ на конкретный организм.
Как организм понимает, что вторглись чужие?
Каждый патоген имеет уникальные отличительные компоненты, известные как антигены, которые позволяют иммунной системе различать «я» (тело) и «чужое» (чужеродный материал).
Когда иммунная система впервые видит новый антиген, она должна подготовиться к его уничтожению. За это время возбудитель может размножиться и вызвать болезнь.
Однако, если тот же самый антиген обнаруживается снова, иммунная система готова ограничить и быстро уничтожить организм. Это адаптивный (специфический, приобретенный) иммунитет.
Вакцины используют этот адаптивный иммунитет и память, чтобы подвергнуть организм действию антигена, не вызывая заболевания. Поэтому, когда живой патоген поражает организм, реакция происходит быстро, и патоген не может вызвать болезнь.
В зависимости от типа инфекционного организма, реакция, необходимая для его удаления, различается. Например, вирусы скрываются в собственных клетках организма в различных тканях, таких как: горло, печень и нервная система, и бактерии могут быстро размножаться в инфицированных тканях.
Линии защиты организма
Слизистые
Внутренние защитные силы организма
Иммунный ответ
Иммунный ответ срабатывает, когда иммунная система получает предупреждение о проникновении в организм чего-то постороннего.
Триггеры включают выброс химических веществ поврежденными клетками и воспаление, а также изменения в кровоснабжении поврежденной области, которые привлекают лейкоциты.
Белые кровяные тельца уничтожают инфекцию или передают химические сообщения другим частям иммунной системы. Поскольку кровь и тканевые жидкости циркулируют по телу, различные компоненты иммунной системы постоянно исследуют потенциальные источники атаки или аномальные клетки.
Антигены и антитела
Антигены обычно представляют собой белки или полисахариды (длинные цепи молекул сахара, которые составляют клеточную стенку определенных бактерий).
Их название происходит от «генераторы антител». Любой конкретный организм содержит несколько разных антигенов.
Первоначально иммунный ответ включает выработку антител, которые могут связываться с определенным антигеном, и активацию антиген-специфических лейкоцитов.
Классы антител
Обычно в жидкостях тканей тела циркулируют низкие уровни антител. Тем не менее, когда активируется иммунный ответ, вырабатывается большее количество, специфически нацеленное на чужеродный материал.
Вакцинация увеличивает уровень циркулирующих антител против определенного антигена. Антитела вырабатываются лейкоцитами (лимфоцитами), которые называются В-клетками. Каждая В-клетка может продуцировать антитела только против одного специфического эпитопа.
При активации В-клетка будет размножаться, чтобы производить больше клонов, способных секретировать это конкретное антитело. Класс продуцируемых антител определяется другими клетками иммунной системы, это известно как клеточно-опосредованный иммунитет.
Первичный ответ
При контакте с патогеном тело попытается изолировать и уничтожить его.
Химические вещества, выделяемые при воспалении, увеличивают кровоток и привлекают лейкоциты в область инфекции. Специализированные клетки, известные как фагоциты, поглощают цель и разбирают ее.
Затем эти фагоциты перемещаются к ближайшим лимфатическим узлам, где они «представляют» антигены другим клеткам иммунной системы, чтобы вызвать более крупный и более специфический ответ. Этот ответ приводит к выработке антиген-специфических антител.
Затем циркулирующие антитела находят организм и связываются с его поверхностными антигенами. Таким образом, он помечается как цель. Этот специфический ответ также называется адаптивным или клеточно-опосредованным иммунным ответом, поскольку иммунная система адаптируется к типу захватчика.
Когда организм впервые подвергается воздействию антигена, проходит несколько дней, прежде чем этот адаптивный ответ становится активным. При первом контакте с патогеном иммунная активность увеличивается, затем выравнивается и падает. Поскольку первый, или первичный, иммунный ответ является медленным, он не может предотвратить заболевание, хотя может помочь в выздоровлении.
Как только антиген-специфические Т- и В-клетки (лимфоциты) активируются, их количество увеличивается, и после заражения некоторые клетки памяти остаются, что приводит к памяти на специфические антигены. Для полного развития этой памяти может потребоваться несколько месяцев.
Вторичный ответ
При последующих контактах с одним и тем же патогеном, иммунная система способна быстро реагировать, и активность достигает более высокого уровня.
Вторичные иммунные реакции обычно могут предотвратить заболевание, поскольку патоген обнаруживается, атакуется и уничтожается до появления симптомов.
В целом, взрослые реагируют на инфекцию быстрее, чем дети. Организм способен предотвратить заболевание или уменьшить его тяжесть за счет быстрого и сильного иммунного ответа на антигены, с которыми он столкнулся ранее.
Дети же не встречали столько антигенов и поэтому чаще болеют.
Некоторые инфекции, такие как ветряная оспа, вызывают память об инфекции на всю жизнь. Другие инфекции, такие как грипп, варьируются от сезона к сезону до такой степени, что даже взрослый человек не может адаптироваться.
Вакцинация
Вакцинация использует этот вторичный ответ, подвергая организм воздействию антигенов определенного патогена и активируя иммунную систему, не вызывая заболевания.
Первоначальный ответ на вакцину аналогичен первичному ответу при первом контакте с патогеном, но медленный и ограниченный. Последующие дозы вакцины усиливают этот ответ, что приводит к выработке долгоживущих антител и клеток памяти, как это было бы естественно после последующих инфекций.
Вакцины различаются по тому, как они стимулируют иммунную систему.
Некоторые дают более широкий ответ, чем другие. Вакцины влияют на иммунный ответ через природу содержащихся в них антигенов, включая количество и характеристики антигенов, или через путь введения: пероральная, внутримышечная или подкожная инъекция.
Виды иммунизации
Антитела передаются от матери младенцу через плаценту и с грудным молоком, чтобы защитить младенцев в течение короткого времени после рождения.
Антитела (иммуноглобулины) также очищают из крови или в лабораториях; их можно вводить напрямую, чтобы обеспечить быструю, но непродолжительную защиту или лечение определенных заболеваний, таких как бешенство, дифтерия и столбняк.
John TJ, Samuel R. Herd immunity and herd effect: new insights and definitions. Eur J Epidemiol 2000; 16:601–6.