Что делают в больнице при гастрите
Тел. для юр. лиц (организаций)
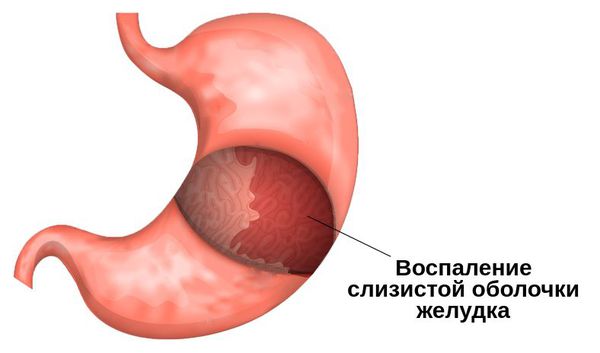
Среди всех заболеваний желудочно-кишечного тракта гастрит встречается наиболее часто. Патология связана со структурными изменениями слизистой оболочки желудка и замещением нормальных желез на фиброзную ткань. В результате нарушений желудок не в состоянии полноценно выполнять основные функции: механическое перемешивание пищи, ее расщепление и всасывание питательных веществ. Наиболее ярким симптомом гастрита является появление болей в желудке.
Причины заболевания и симптомы
Нарушение функций желудка связано с воздействием на него различных повреждающих факторов. Появление признаков гастрита может быть связано со следующими причинами:
Предшествовать гастриту могут онкопатологии и естественные процессы истончения слизистой оболочки у людей пожилого возраста. Для заболевания характерно появление болей в области желудка, могут возникать частые эпизоды появления тошноты, рвота, метеоризм. После еды человек может ощущать чрезмерную переполненность в верхней части живота. Возникающая боль проявляется по-разному при различных формах гастритов: ноющая или в виде острых приступов жжения.
Виды гастрита
Заболевание классифицируется с учетом особенностей течения патологического процесса и степени выраженности признаков при гастрите. На основании выявленных отклонений в работе органа выделяют основные типы гастрита:
По степени поражения можно выделить также формы заболевания: на начальной стадии очагов поражения мало и лечить гастрит можно довольно эффективно. Средняя (умеренная) форма осложняется увеличением числа пораженных клеток, выраженная форма при гастрите характеризуется явным поражением стенок органа.
Диагностика заболевания
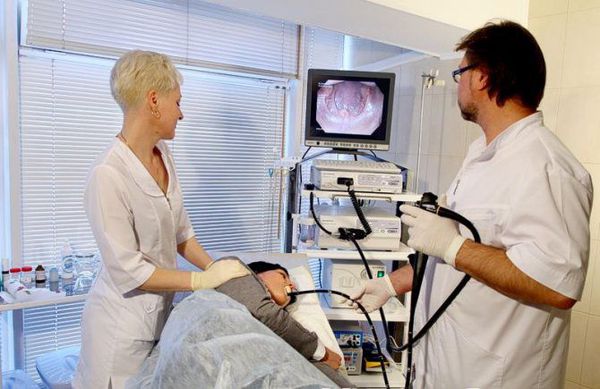
Без помощи гастроэнтеролога установить диагноз не представляется возможным. На первом приеме врач проведет опрос пациента и оценит характер жалоб, степень их проявления и частоту, предварительно выявит признаки заболевания. Для постановки точного диагноза понадобится пройти эндоскопическое исследование. Эта процедура заключается во введении в пищевод видеокамеры, установленной на тонком зонде. С помощью исследования можно достоверно оценить текущее состояние желудка и подобрать соответствующий способ лечения.
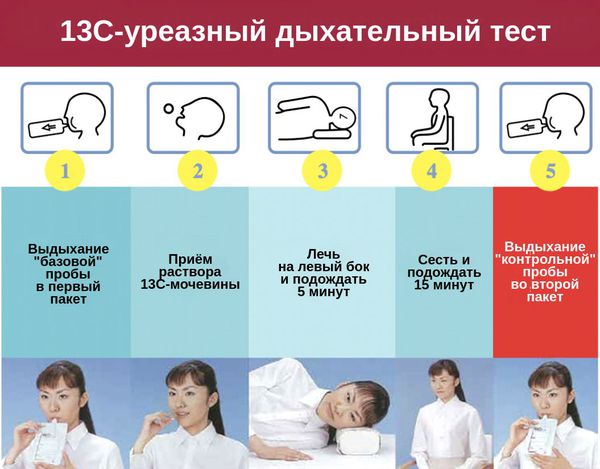
Показанием для проведения биопсии служит выявление острых изменений на отдельных участках оболочки. Также следует пройти процедуру по определению уровня кислотности в полости желудка. Определить наличие патогенного микроорганизма Helicobacter рylorі при гастрите можно на основе данных дыхательного теста, во время которого измеряется концентрация углерода в выдыхаемом воздухе.
Также врачом будет назначена сдача анализа крови, а результатом его исследования станет заключение о наличии или отсутствии антител, на основании которых подбираются способы лечения. При диагностировании заболевания может быть применен метод ПЦР диагностики, основное назначение которого — определение участков ДНК Helicobacter рylorі.
Лечение гастрита
Методы лечения патологии будут зависеть от выявленной формы заболевания. Главный принцип лечения гастрита заключается не только в том, чтобы подавить симптомы, но и в устранении основной причины заболевания. Лечение гастрита на основании комбинированной методики, заключающейся в приеме лекарственных средств и поддержании лечебной диеты, позволит эффективнее справиться с воспалительным процессом.
По результатам обследования пациенту для лечения назначаются медикаментозные препараты:
При подтверждении острой формы заболевания, вызванной агрессивным воздействием отравляющих веществ, пациенту при гастрите назначается промывание желудка и прием сорбентов для ускорения процесса выведения токсических компонентов.
Если заболевание имеет осложненную форму и лечить его стандартными способами не удается, может потребоваться хирургическое вмешательство. Во время операции пораженные участки будут удалены. Принимать решение о необходимости радикальных мер лечения должен специалист на основании полученных результатов обследования.
Во время лечения гастрита очень важно соблюдать щадящую диету, которая подразумевает полное исключение острых, кислых, жареных блюд, а также продуктов с ненатуральными добавками. Грамотно подобранный рацион при гастрите и соблюдение рекомендаций лечащего врача позволит ускорить процесс выздоровления.
Что такое гастрит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ситало Ивана Юрьевича, эндоскописта со стажем в 3 года.
Определение болезни. Причины заболевания
Причины острого гастрита:
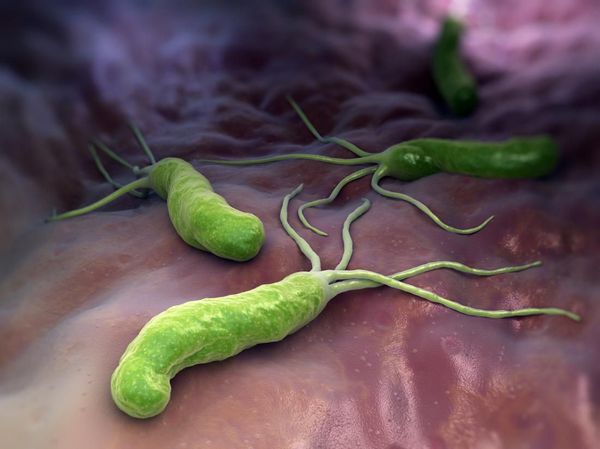
Helicobacter pylori можно заразиться при употреблении плохо термически обработанной еды и воды. Бактерия также может передаться от больного человека через поцелуи, предметы личной гигиены, плохо вымытую посуду, общие столовые приборы и зубные щётки. Однако заражение не всегда происходит при совместном проживании с заболевшим: оно возможно при определённых условиях времени и среды.
Симптомы острого гастрита
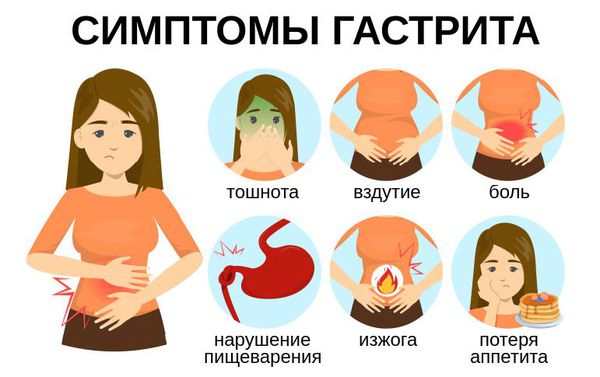
Признаки гастрита зависят от его формы и степени поражения слизистой. Первые симптомы общие для всех форм заболевания. К ним относятся:
Эти симптомы чаще проявляются сразу после еды или через 15-20 минут и могут сохраняться до 6-14 часов. Они возникают из-за диспепсии (нарушения пищеварения). В связи с нехваткой специальных ферментов, которые участвуют в переваривании пищи, процесс пищеварения замедляется.
При возникновении осложнений в виде язвы желудка или увеличении внутрижелудочного давления появляются боли.
Патогенез острого гастрита
Патогенез острого гастрита представляет собой процесс воспаления, вызванный провоцирующими факторами, о которых говорилось выше, в частности грамотрицательными бактериями Helicobacter pylori, несбалансированным питанием и вредными привычками.
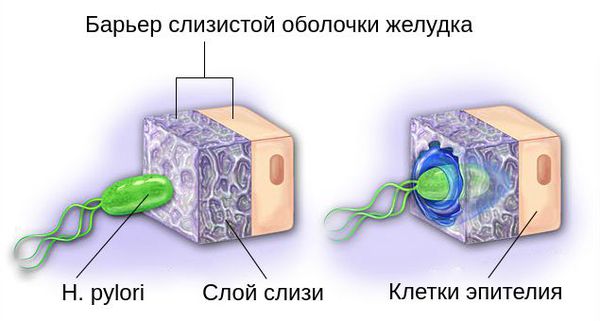
Бактерии Helicobacter pylori благодаря своей форме и жгутикам обходят защитный барьер организма. Разрушая слизистый защитный слой желудка с помощью вырабатываемых экзотоксинов и ферментов, они продвигаются вглубь слизистой оболочки и прилипают к её клеткам.
К основным факторам, повреждающим слизистую оболочку желудка, относят:
Однако патогенез острого гастрита — это не только разрушение слизистой оболочки желудка, но и работа иммунной системы по восстановлению её целостности.
При повреждении слизистой организм вырабатывает специальные вещества, которые активируют клетки иммунной системы, удаляющие патогенные вещества.
Классификация и стадии развития острого гастрита
В зависимости от глубины повреждения слизистой оболочки желудка, распространённости, причины и характера воспаления выделяют следующие формы острого гастрита.
1. По глубине воспаления :
2. По распространённости :
3. По этиологии (причине) :
4. По характеру воспаления :
Осложнения острого гастрита
Как правило, при ранней диагностике и вовремя начатом лечении острый гастрит хорошо поддаётся лечению. Осложнения чаще возникают вследствие несвоевременного обращения к врачу или несоблюдения рекомендаций. К осложнениям относятся:
Хронический гастрит нарушает равновесие между бактериями Helicobacter pylori и факторами естественной устойчивости к инфекции. Защитных факторов организма может быть недостаточно для уничтожения популяции этих бактерий.
Диагностика острого гастрита
Диагностика начинается с опроса и осмотра пациента. Во время беседы гастроэнтеролог уточняет, что ел пациент перед появлением признаков острого гастрита, какие препараты он принимает, есть ли у него сопутствующие заболевания (невралгии, болезни желчного пузыря, печени или сердца). Объективно обращает на себя внимание бледная и сухая кожа, налёт на языке, высыпания в области носогубного треугольника, горечь и неприятный запах изо рта. При пальпации (прощупывании) возникает болезненность в эпигастрии с иррадиацией в левое или правое подреберье.
Для подтверждения диагноза применяют различные лабораторные и инструментальные методы исследования.
К важным лабораторным анализам можно отнести:
Из инструментальных методов диагностики чаще всего применяют:
Преимуществом ФГДС является возможность выполнения биопсии — отщипнуть небольшой участок ткани из разных отделов желудка. Данная процедура безболезненна, не способна вызвать кровотечение.
Правила подготовки к ФГДС довольно просты:
Часто пациенты эмоционально напуганы из-за предстоящей ФГДС. Процедура неприятна, но терпима и практически безболезненна. Как правило, на неё отводится 15 минут, но при отсутствии патологий процесс занимает не больше 2-5 минут.
ФГДС может проходить под:
Чаще всего врачи используют местное обезболивание — орошение слизистой глотки и корня языка специальным анестетическим препаратом. Это надёжный, проверенный годами метод, который не даёт каких-либо осложнений, легко переносится пациентами любого возраста. Он позволяет снизить рвотный рефлекс и успокоить пациента, не даёт осложнений. Уже через 10-15 минут обследуемый чувствует себя так же, как и прежде.
Наркоз (медикаментозный сон) проводится при отсутствии противопоказаний, переносится легко, даёт возможность избежать негативных эмоций от процедуры, а также спокойно и качественно работать врачу-эндоскописту. Медикаментозный сон проводится во многих странах мира на регулярной основе при проведении стандартной эндоскопической процедуры (слип-эндоскопии). Местная анестезия чаще является исключением из правила и проводится при наличии противопоказаний к внутривенной седации, которых крайне мало.
Осложнения после ФГДС возникают редко. К ним относятся: сухость или першение во рту, головная боль из-за сильной нервозности пациента. При расправлении стенок желудка во время процедуры может появиться отрыжка воздухом.
Заразиться при ФГДС невозможно, если оборудование обрабатывается и стерилизуется не вручную, а в автоматических установках для мойки эндоскопов.
Лечение острого гастрита
Первостепенная задача в лечении острого гастрита — устранить причины болезни и не допустить развития осложнений. Тактика лечения подбирается доктором индивидуально, она зависит от причин и тяжести заболевания.
На начальном этапе для очищения желудка больному дают выпить 2-3 стакана тёплой воды, после чего нужно вызвать рвоту. Затем в первые 12, 24, 48 часов показаны холодные компрессы на верхнюю часть живота, голодание и покой с дальнейшим назначением щадящей диеты и постепенным расширением рациона. Переход на здоровое питание осуществляется приблизительно в течение 14 дней.
Диета — это 80 % лечения гастрита, поэтому результат зависит от ответственности пациента. Важно соблюдать основные правила диеты:
Второй этап — медикаментозная терапия. При лечении острого гастрита назначают:
Если гастрит был вызван бактериями Helicobacter pylori, показаны антибиотики. Чаще всего врачи назначают препараты на основе амоксициллина. Возможно комбинированное лечение двумя и более видами антибиотиков с обязательным применением пробиотиков.
Лечение острого флегмонозного гастрита выполняется хирургическим путём. Оно заключается в выполнении гастротомии (вскрытии желудка) и дренировании гнойного очага.
Многие пациенты придерживаются ошибочного мнения, что после приёма лекарств в течение нескольких дней они выздоравливают, так как воспаление слизистых стенок желудка уменьшилось. Но лечение гастрита невозможно без дальнейшего соблюдения диеты и отказа от раздражающих факторов — некоторых лекарств, курения и алкоголя.
Прогноз. Профилактика
Острый гастрит катарального типа при правильном и своевременно начатом лечении чаще всего завершается выздоровлением пациента через 5-7 дней.
Неблагоприятный прогноз имеют несколько видов гастрита:
Основные профилактические меры :
Острый гастрит — это первая ступень перед переходом заболевания в хроническую форму, поэтому его нельзя игнорировать. Если вовремя диагностировать проблему и начать лечение, болезнь больше не повторится.
Гастрит
Гастрит является, пожалуй, самым распространенным заболеванием желудочно-кишечного тракта. Им страдает почти каждый второй житель нашей страны. Именно поэтому так важно знать первые признаки и симптомы этой болезни, чтобы вовремя начать лечение и не запустить свое здоровье.
Типы гастрита
Острый гастрит

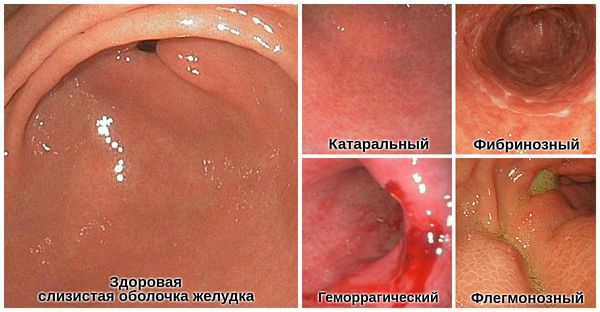
Простой (катаральный) гастрит развивается в результате попадания в организм несвежей пищи, зараженной болезнетворными микробами (пищевая токсикоинфекция), при ротавирозе, аллергии или как следствие повреждения слизистой желудка лекарственными препаратами. При катаральном гастрите разрушается поверхностный слой слизистой оболочки, который быстро восстанавливается после прекращения действия раздражающего фактора.
Коррозивный (эрозивный) гастрит. Этот тип гастрита развивается после попадания в желудок концентрированных кислот или щелочей, которые разъедают слизистую оболочку желудка. В этом случае разрушаются не только поверхностные, но и глубокие слои слизистой желудка, поэтому такая форма болезни нередко дает начало язвенной болезни или формированию рубцов.
Фибринозный гастрит. Встречается очень редко на фоне сепсиса (заражения крови).
Часто острый гастрит может перейти в хронический.
Хронический гастрит
Хронический гастрит может развиться в следствии острого гастрита или же, как самостоятельное заболевание. Его опасность заключается в том, что он может длительное время протекать не проявляясь никакими симптомами.
В развитии болезни, как правило, отмечаются периоды обострения и ремиссии. В периоды обострения хронического гастрита могут появляться кратковременные приступы боли, дискомфорт вверху живота, чувство тяжести, тошнота после еды, изжога, которая говорит о нарушении функции естественных «клапанов» желудка и забросе кислого содержимого желудка в пищевод.
Характерной особенностью хронического гастрита является постепенное разрастание в слизистой оболочке желудка соединительной ткани, замещающей клетки, вырабатывающие желудочный сок (атрофия слизистой желудка). Хронический гастрит часто сопровождается уменьшением выработки желудочного сока и кислоты (гипоацидный гастрит).
Инфекция Helicobacter pylori, паразитирующая в желудке, нарушает процессы обновления слизистой оболочки; таким образом, когда погибают старые клетки, новые не могут образовываться. Это приводит к постепенной деградации слизистой оболочки желудка с потерей функции желез, продуцирующих желудочный сок.
Причины возникновения гастрита
Основными причинами для возникновения гастрита являются:
Симптомы гастрита
Итак, как же распознать, что у Вас начал развиваться гастрит. Стоит прислушаться к своему организму и проанализировать почему Вас беспокоят боли, в какое время они возникают и как часто это происходит.
Симптомы гастрита:
Диагностика гастрита
Сегодня главным способом определения гастрита является фиброгастродуоденоэндоскопия или ФГДС, которая заключается в изучении состояния внутренней поверхности желудка с использованием зонда, а также биопсия – изъятие небольшого фрагмента тканей на исследование.
ФГДС дает возможность не перепутать гастрит и язву и определить вид заболевания: эрозивный или неэрозивный.
Также гастроэнтеролог, для постановки правильного диагноза, может назначить следующие анализы:
Лечение гастрита
Лечится гастрит не только медикаментами, но и строгой диетой. Тут важно ежедневное строгое соблюдение правил в приеме пищи и лекарств, назначенных врачем.
Диета при гастрите
При гастрите с пониженной кислотностью
Можно:
Нельзя:
При гастрите с повышенной кислотностью
Можно:
Нельзя:
Гастрит
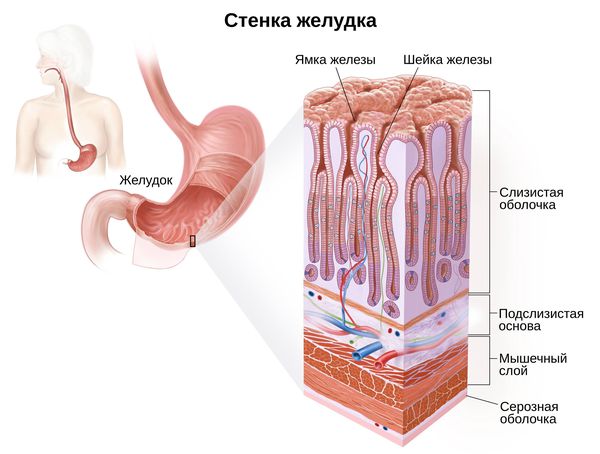
Гастрит — это заболевание воспалительного или воспалительно-дистрофического характера, при котором поражается внутренняя поверхность желудка. В норме слизистая оболочка выстилает всю поверхность органа и играет важную роль в процессе пищеварения. Ее железы способны вырабатывать соляную кислоту, бикарбонат, желудочный сок, липазу, фермент пепсин и прочие вещества, отвечающие за защиту организма от патогенных микроорганизмов, активацию метаболических процессов в организме, расщепление жиров и белков.
Классификация заболевания
Существует множество разновидностей патологии, но по выраженности признаков болезни, степени повреждения слизистой, периодичности проявлений симптомов выделяют острый и хронический гастрит. В первом случае речь идет о впервые выявленном заболевании, во втором — о повторяющихся приступах болезни.
Острый гастрит может быть:
Хронический гастрит подразделяют на следующие виды:
В редких случаях диагностируются такие виды гастрита, как гранулематозный, резекционный, лимфоцитарный, радиационный. Учитывая степень повреждения слизистой желудка, различают поверхностную, распространенную, глубокую и эрозивную разновидности хронического гастрита. В зависимости от количества соляной кислоты в желудочном соке патология может сопровождаться пониженной или повышенной кислотностью.
Осложнения при гастрите
Если не учитывать рекомендации врача, неадекватное лечение способно стать причиной развития серьезных последствий:
Причины болезни
Выделяют множество факторов, способствующих развитию заболевания, их можно разделить на две группы: эндогенные (внутренние) и экзогенные (внешние) причины.
Эндогенные факторы
Среди внутренних причин особое значение имеют дуоденальный рефлюкс и аутоиммунные процессы в организме. При той или иной патологии наблюдается изменение в уровне рН, что ведет к раздражению слизистой оболочки желудка и развитию воспалительного процесса. Также большую роль играют:
Экзогенные причины
К гастриту могут привести нарушения в режиме питания, а также:
Основные проявления гастрита
Заподозрить наличие болезни можно при появлении следующих симптомов:
Достаточно часто гастрит имеет бессимптомное течение.
Стадии развития болезни
Заболевание протекает в четыре этапа:
Диагностика
На основании жалоб и клинических проявлений врач назначает пациенту следующие виды обследования:
Лечение заболевания
С целью избавления от гастрита специалист назначает:
При аутоиммунном процессе могут быть использованы иммуносупрессоры и кортикостероиды. В любом случае пациенту рекомендуется отказ от вредных привычек, правильный рацион питания, избегание стрессовых ситуаций.
При первых же признаках гастрита не ждите самоизлечения, записывайтесь на прием к гастроэнтерологу. Игнорирование симптомов может привести к переходу гастрита в хроническую форму и тяжелым последствиям. Специалисты многопрофильного медицинского центра «Эндомедис» всегда готовы помочь вам.
Наша клиника оснащена необходимым медицинским оборудованием для диагностики заболеваний, а в нашем центре работают опытные специалисты. Своевременно назначенное лечение и пройденный курс медикаментозной терапии позволят навсегда забыть о болезни или значительно увеличить периоды ремиссии.
15 важных вопросов гастроэнтерологу Алексею Головенко
О гастритах, язвенной болезни, здоровом питании и психосоматике
Поговорили с Алексеем Головенко — гастроэнтерологом, кандидатом медицинских наук
Врач рассказал, почему гастриты и язвенная болезнь встречаются не так часто, как кажется, болят ли желудок и кишечник от стресса, почему нет запрещенных продуктов и как сохранить здоровье ЖКТ надолго.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Часто ли встречается язва желудка?
Зануды-гастроэнтерологи считают, что язву желудка правильнее называть язвенной болезнью с поражением чего-то — или желудка, или двенадцатиперстной кишки, то есть органа, следующего за желудком.
Механизм развития язв там похожий, поэтому и в зарубежной литературе используют термин Peptic Ulcer Disease, то есть болезнь с появлением язв. Где эти язвы возникают — не принципиально, потому что схема лечения почти одинаковая. Знать, где именно расположена язва, врачу нужно, только чтобы прогнозировать осложнения.
Язвенная болезнь — не самая частая причина обращения к гастроэнтерологу. То есть человеку, у которого впервые заболело под ложечкой, не нужно сразу думать о язве. Большинство болей в желудке — это либо случайность, когда человек переел или съел испорченный продукт, либо избыточная реакция нервных окончаний, которых много в стенке пищеварительного тракта.
Однако, если боль сильная, болит и днем, и ночью, отдает в спину, появилась темная рвота, напоминающая свернувшуюся кровь, или стул стал темного цвета, как будто после активированного угля, — это, скорее всего, язва желудка или двенадцатиперстной кишки. И это повод как можно скорее обратиться к врачу или даже вызвать скорую помощь.
От чего возникает язвенная болезнь, связана ли она с неправильным питанием и стрессами?
Язвенная болезнь — статья в блоге клиники Майо
Обычно язвенная болезнь возникает, когда есть и хеликобактер пилори, и еще человек чем-то свой желудок повредил. Режим питания не так часто приводит к повреждениям, как активное курение и злоупотребление алкоголем.
Алкоголь и вдыхание горячего дыма при курении плохо действуют на защитные свойства стенки желудка. Обычно желудок сам себя не переваривает, хотя в нем безумно агрессивная среда — кислее, чем в стакане уксуса или лимонного сока. Там есть толстый защитный слой слизи — хеликобактер пилори, алкоголь и курение его разрушают. Как следствие, собственный желудочный сок разрушает стенку желудка: может появиться язва, развиться воспаление, а потом хронический гастрит и его следствие — рак желудка.
Вывод такой: если человек иногда ест фастфуд, изредка покуривает или бокал вина раз в неделю выпивает, скорее всего, язвенная болезнь у него не разовьется. А если и разовьется, то по какой-то другой причине.
Например, еще одна частая причина язвенной болезни — прием нестероидных противовоспалительных средств вроде «Нурофена» или «Ибупрофена». Эти препараты также разрушают защитный барьер желудка и делают его беззащитным для собственной кислоты.
Что касается стресса, то достоверно доказана связь язвенной болезни не с тем стрессом, о котором мы обычно говорим в повседневной жизни, а с тяжелым страданием организма. Например, это язвенная болезнь после инфаркта или попадания в реанимацию — у реаниматологов есть целые протоколы профилактики, таким пациентам превентивно дают некоторые лекарства.
От обычного стресса — выгорания, недосыпа, сильных переживаний — теоретически язва тоже может открыться, так как они могут провоцировать избыточное выделение кислоты в желудке. Однако чаще боль после стресса — не органическая, а функциональная, когда желудок внешне здоров, но болит. Этим объясняются случаи, когда человек начинает мучиться от боли в желудке после ухода из жизни близкого родственника или другой тяжелой жизненной ситуации.
Как победить выгорание
Можно ли заразиться язвенной болезнью и стоит ли проверяться на хеликобактер пилори?
Язвенной болезнью заразиться не получится, потому что мало просто получить хеликобактер пилори — не у всех людей с ней образуется язва. Эта бактерия присутствует минимум у половины жителей развитых стран, но далеко не у всех приводит к заболеванию.
Предотвратить заражение хеликобактер пилори никак нельзя, потому что даже зубная щетка в общем стакане в пределах семьи или поцелуи — это источники инфекции. Идеальный сценарий — придумать вакцину, она была бы реальным способом профилактики язвенной болезни и рака желудка, как прививка от вируса папилломы человека уже предупреждает рак шейки матки.
Обследование на хеликобактер пилори — сложный вопрос, потому что любой тест в медицине делают, когда предполагают, что потом человека будут лечить.
Если у кого-то случайно нашли хеликобактер пилори, чаще всего ему назначают лечение. Это две недели приема комбинации препаратов: обычно два антибиотика и еще два вспомогательных препарата — довольно тяжелая терапия. Сложно на нее решиться, когда человека ничего не беспокоит и нет предпосылок к тому, что у него разовьется язвенная болезнь или рак желудка вследствие хронического гастрита.
По международным рекомендациям есть сценарии, когда хеликобактер пилори точно надо искать и уничтожать. А есть сценарии, когда мы вряд ли будем ее убивать, и поэтому не ищем.
Например, точно ищем хеликобактер пилори и назначаем терапию:
В остальных ситуациях, честно говоря, по желанию. То есть любой человек может прийти к врачу и попросить сделать анализ на хеликобактер пилори, понимая, что разделяет с доктором ответственность за дальнейшее лечение, которое будет, если бактерию найдут.
Какие осложнения могут быть у язвенной болезни?
Самое опасное осложнение — это, наверное, физическое разрушение стенки желудка или двенадцатиперстной кишки, чаще желудка, или перфорация. При этом содержимое желудка перемещается в брюшную полость, развивается перитонит. Опаснейшая ситуация, но до нее, конечно, сейчас доводят редко. При своевременном обращении к врачу этого удается избежать — часто только приемом специальных препаратов.
Осложнения язвенной болезни — Национальная служба здравоохранения Великобритании
Обзор осложнений язвенной болезни — международный справочник для врачей Uptodate
Еще одна опасная ситуация — так называемая пенетрация язвы. Это когда она в таком месте стенки желудка, где снаружи примыкает другой орган, например поджелудочная железа. Если язва разрушает стенку желудка, кислота, которая в нем находится, будет просачиваться в ткани поджелудочной железы, вызывая ее воспаление — панкреатит. Это часто смертельное состояние.
Если выстраивать рейтинг осложнений по распространенности, то на первом месте будет кровотечение, на втором — пенетрации и перфорации, то есть разрушения стенки. Еще раньше некоторые люди не лечили язвенную болезнь десятилетиями и доживали до рака желудка именно из-за нее. Сейчас рак желудка — это или спонтанный процесс по неизвестным причинам, или следствие некоторых видов гастрита.
Что такое гастрит и насколько он опасен?
Гастрит, как следует из названия, — это воспаление желудка. Оно за жизнь возникает огромное количество раз у любого человека. И это не страшно — это нормальная воспалительная защитная реакция.
Гастрит — статья для пациентов в медицинском справочнике Uptodate
Человек проснулся с тяжелого похмелья — у него в этот момент, вне сомнения, гастрит, все воспалено. Он съел испорченный продукт или натощак напился обезболивающих препаратов — у него тоже может развиться острый гастрит. Еще острый гастрит возникает при любой инфекции. То, что называют кишечным гриппом, — это гастрит или гастроэнтерит, если еще воспалился кишечник.
Каждый раз обзывать это неизбежное воспаление отдельным диагнозом — острым гастритом — чаще всего нет смысла, потому что оно пройдет само, а если не пройдет — врач назначит мягкие препараты, немного снижающие кислотность, и ускорит выздоровление.
Опасаться надо только хронического гастрита, то есть гастрита, который возобновляется из раза в раз. Его последствием сначала будет атрофия — уменьшение в стенке желудка количества желез, а потом метаплазия — перестройка тканей, при которой клетки желудка становятся похожими на клетки кишечника. Эти состояния могут привести к раку желудка.
Любой гастрит проходит в своем развитии несколько стадий — это называют каскад Корреа: воспаление, атрофия, метаплазия, предрак, или дисплазия, дальше рак. У большинства людей после 70—80 лет в желудке будет атрофия, но это естественный процесс, и при нынешней продолжительности жизни они просто не доживут до рака. А вот с развитием язвы желудка гастрит никак не связан — это разные заболевания. Вероятно, атрофические изменения при гастрите даже уменьшают риск язвенной болезни, так как выделяется меньше соляной кислоты.
Если в стенке желудка есть только воспаление, но нет атрофии или метаплазии, пугаться не стоит — врач скажет скорректировать образ жизни, но далее может сильно человека не наблюдать. На атрофической и метапластической стадиях гастрита уже нужно разумное регулярное наблюдение у гастроэнтеролога. Еще нужно исключить факторы риска рака желудка: пройти диагностику на хеликобактер пилори и при необходимости пролечиться, избавиться от вредных привычек.
В неблагоприятной ситуации на фоне атрофии и метаплазии могут появиться предраковые изменения — дисплазия. Здесь уже подключаются хирурги — такие очаги неизбежно станут злокачественной опухолью, их удаляют. Чаще всего эндоскопически, без разреза, с доступом, как при гастроскопии. От момента появления метаплазии до предрака обычно проходит много времени, то есть метапластический гастрит — не повод писать завещание.
Скрининг на рак желудка — международный справочник для врачей Uptodate
А вот тем, у кого дисплазия уже была, гастроскопию делают чаще — иногда раз в полгода, и довольно длительное время. Это нужно, чтобы вовремя выявить повторное появление предраковых изменений.
Почему возникает хронический гастрит, влияет ли на него режим питания?
Причиной хронического гастрита может быть хеликобактер пилори. Еще бывает аутоиммунный гастрит — он чаще приводит к раку, перестройке тканей. Такой гастрит часто встречается у людей с другими аутоиммунными заболеваниями, например с аутоиммунным панкреатитом.
Гастрит: этиология и диагностика — международный справочник для врачей Uptodate
Откровенно нерегулярный прием пищи тоже, скорее всего, может приводить к хроническому гастриту. Это сложно проверить, потому что можно провести только популяционное исследование, оценить тип питания людей, например, по опросам. В таких случаях всегда есть большая погрешность в данных.
Вероятно, если человек принимает пищу раз в день, это не здорово. Если он питается плохим фастфудом, который жарят десятилетиями на одном масле, это не здорово. Если употребляет в избытке поваренную соль — тоже плохо. Кроме того, влияют нарушения обмена веществ, в частности метаболический синдром, который бывает при ожирении.
Отсюда вывод: конечно, здоровое питание снижает риск развития гастрита. Однако в целом гастрит можно усугубить вредными привычками, но конкретные продукты на него влияют мало.
Существуют ли психосоматические заболевания ЖКТ, как они проявляются?
Наверное, 70% гастроэнтерологии — то, что можно назвать психосоматикой, или функциональными расстройствами желудочно-кишечного тракта. Для обывателя эта тема неопределенная и отчасти стигматизирующая. У нас считается, что если у человека психосоматическое заболевание, то он просто капризничает и изводит окружающих своими тревогами и нервами. Поэтому обычно ему советуют собраться и не быть тряпкой.
На самом деле психосоматические расстройства вполне материальны. Мозг постоянно регистрирует сигналы, поступающие от нервной системы желудка и кишечника, — там очень много нервных окончаний. Их функция — отслеживать изменения в желудочно-кишечном тракте и управлять тонусом кишки. Этот фоновый сигнал от желудочно-кишечного тракта может почувствовать даже здоровый человек — если устал, не выспался, нервничает и так далее. Тогда у него может быть боль, отрыжка, вздутие живота, расстройства стула.
В зарубежной литературе такие расстройства сейчас часто называют расстройствами оси «мозг — кишечник», потому что между ними двусторонняя связь. Мозг, переоценив сигнал от кишечника, в ответ тоже может поменять чувствительность ЖКТ — запустить некий такой порочный круг.
Функциональных расстройств великое множество, например:
Часто бывает так. Человек в стрессе — например, перерабатывает или не высыпается — начинает пить много кофе или употреблять алкоголь. Это сказывается на желудке, он раздражен, но пока никаких симптомов нет. И тут человек подхватил энтеровирус — инфекция прошла, но сигналы от нервных окончаний ЖКТ усилились, мозг их больше не блокирует. В итоге человек начинает бесконечно видеться с гастроэнтерологом.
При функциональных заболеваниях могут помочь препараты, которые назначают при обычных болезнях желудка или кишечника. Например, иногда можно выписать лекарство, которое снижает кислотность желудка, — сигнал от нервных окончаний станет слабее, состояние улучшится. Или если у человека крутит живот при переживаниях, можно дать спазмолитик — препарат, снижающий тонус кишки. Живот будет меньше вздуваться и болеть. Обычно также подключают психотерапевта, иногда прописывают антидепрессанты и так далее.
Как бороться с изжогой и надо ли с ней идти к врачу?
Главный фактор риска постоянной изжоги — это избыточная масса тела. Другое дело, что изжога — состояние, когда сложно сказать, где заканчивается естественный процесс и начинается болезнь. После любого приема пищи кислота из желудка в небольших количествах попадает в пищевод.
Изжога — статья в блоге клиники Майо
Если изжога появляется 1—2 раза в месяц — например, когда человек переел или выпил лишнего, — достаточно использовать ситуативные препараты. Это «Ренни», «Фосфалюгель», «Маалокс», «Альмагель» и прочее, что можно купить в любой аптеке, спросив средство от изжоги. Соду пить можно, но это не так эффективно и неприятно — зачем это делать, когда можно использовать лекарства.
Если изжога появляется чаще 2—3 раз в неделю, уже стоит обратиться к врачу. И тут, когда проблема стала постоянной, человеку обычно надо задуматься о борьбе с лишним весом — специальные препараты, конечно, тоже назначают, но пока есть лишние килограммы, изжога не уйдет.
Общие советы при изжоге следующие: не переедать и не ложиться сразу после еды, чтобы кислота вместе с пищей быстрее покинула желудок, а не выплескивалась в пищевод.
Диета при изжоге — вещь индивидуальная, только сам человек сможет понять, от чего ему хуже. У любого человека с изжогой можно найти продукт, который ее усиливает, — если постараться. Но таким поиском можно заниматься слишком долго, а изжога — прямо сейчас.
Пищевод Барретта — медицинский справочник Medscape
И главное в том, что основные лекарства от изжоги — ингибиторы протонной помпы, снижающие продукцию кислоты в желудке, — настолько сильные, что при их приеме нет потребности в диете, достаточно принять таблетку.
При изжоге возможны предраковые изменения в пищеводе, так называемый пищевод Барретта, однако это редкое явление, далеко не всегда приводящее к раку. В среднем дополнительные обследования людям с изжогой нужны после пяти лет жизни с заболеванием — и если человек терпит симптомы, и если пьет препараты. Особенно активно врач будет настаивать на обследовании людей с избыточным весом, курильщиков и тех, у кого в семье был рак пищевода.
Безумная настороженность тут не нужна — даже гастроскопию при первом обращении с изжогой к врачу делают не всем. Хотя, если человек старше 45 лет и никогда не обследовался, врач может использовать изжогу как повод осмотреть его пищевод и желудок.
Почему возникают холециститы и панкреатиты, как их предотвратить?
Холецистит и панкреатит — совершенно разные заболевания, общего у них немного. Холецистопанкреатит — беда российской терминологии, потому что у нас диагнозы ставят только по УЗИ, но от этого давно пора отказаться.
Холецистит — воспаление желчного пузыря, почти всегда вследствие того, что в нем образовались камни. Камни образуются иногда без видимых причин — например, генетическая особенность. Чаще всего это безобидные ситуации — если камни человека не беспокоят, то мы ничего не трогаем. Лечить их надо, когда развивается холецистит, то есть желчный пузырь воспаляется или закупоривается, развивается механическая желтуха, потому что отток желчи затруднен. Желчный пузырь при этом чаще всего удаляют.
Острый холецистит — Национальная служба здравоохранения Великобритании
Холецистит — медицинский справочник Medscape
Долго лечить холецистит приходится редко — например, если у человека есть другое заболевание и его надо подлечить перед операцией. Иногда можно попробовать растворить камни специальными препаратами, но это долго, нудно и обычно без результата.
В целом холецистит — проблема в нашей стране преувеличенная. Часто у человека просто функциональное расстройство или он переел жирной пищи, а ему сразу ставят диагноз, потому что на УЗИ стенка желчного пузыря на полмиллиметра толще, чем должна быть в учебнике. Потом пугают хроническим заболеванием и назначают диету.
В реальности холецистит — острая ситуация. Если человек наблюдается с ним полгода и более, то у него что-то другое.
Острый панкреатит — Национальная служба здравоохранения Великобритании
Панкреатит — статья в блоге клиники Майо
Панкреатит чаще всего возникает или от алкоголя, или от ужасного невезения и употребления какого-то сильного токсина. Еще бывает сценарий, связанный с камнями в желчном пузыре. Протоки желчного пузыря и поджелудочной железы сливаются перед выходом в кишечник. Если камень попадает туда и закупоривает проток поджелудочной железы, развивается билиарный панкреатит. Он тоже очень опасен.
Бывает и хронический панкреатит — это чаще аутоиммунное заболевание или алкогольное поражение поджелудочной железы. Тогда железа сильно воспаляется несколько раз, а потом постоянно болит. Это тяжелый диагноз, кроме того, здесь возрастает риск рака поджелудочной железы.
А когда человек своими ногами пришел в поликлинику, ему по УЗИ поставили панкреатит, выписали ферменты и отправили домой — никакого панкреатита там, скорее всего, нет.
Насколько вредно переедать и чем себе помочь, если переел?
Переедание — это неприятно, но не опасно. Принимать ферменты вроде «Мезима» при этом бесполезно: возможно, они помогут быстрее расщепить избыток пищи, но это все равно долгий процесс, еда сразу не переваривается. Их реальные показания — лечение состояний, когда не работает поджелудочная железа, например после тяжелой операции или панкреатита. При этом сам по себе прием ферментных препаратов не опасен: к счастью для нас, поджелудочная железа не может понять, сколько человек принял ферментов извне. То есть она продолжает работать в том же режиме.
При переедании лучше помогут такие средства, как прокинетики, например «Мотилиум». Они ускоряют опорожнение желудка, расслабляют мускулатуру в месте выхода в кишечник, и пища быстрее распределяется равномерно.
Конечно, если человек систематически переедает, это уже вредно с точки зрения обмена веществ: может закончиться ожирением, неалкогольной жировой болезнью печени, сахарным диабетом, повышением давления и так далее.
Что делать при отравлениях и когда нужно обратиться за помощью?
Медицинская помощь при отравлении нужна, если сильно болит живот, высокая температура держится дольше суток, стало рвать кровью. Еще точно срочно надо обращаться к врачу, если:
Пищевые отравления — Национальная служба здравоохранения Великобритании
Важно восполнять потери жидкости — это главный совет, особенно если есть рвота или понос. Идеальный вариант — пить не обычную воду, а средства для оральной регидратации, например «Регидрон». Это обычно вода плюс какое-то количество соли и сахара. В такой пропорции эта вода переместится в кровоток и не выльется сразу обратно в кишечник — организм реагирует на отравление тем, что пытается всю свободную жидкость пустить в просвет кишечника, чтобы механически смыть возбудителя или вывести токсины.
Еще можно выпить «Смекту» — универсальное средство, передозировать его почти невозможно. Пакетиков 6—8 за день — милое дело. Если нужно куда-то доехать, можно принять лекарство против диареи — «Имодиум» и тому подобное.
Другого лечения отравлений нет, даже питание никак не ограничивается, хотя у нас есть традиция сразу переходить на бульон с сухариками. Доказательной базы для этого не существует, это не ускорит выздоровление. Понятно, что не надо продолжать есть то, от чего стало плохо, но в целом ограничений нет.
Активированный уголь пить чаще всего бессмысленно. Он никакие бактерии не связывает. Физически связать он может только простые неорганические вещества — и то его надо пить не таблетками, а в реанимации вливать через зонд огромными количествами.
Главное — иногда бывает, что у человека не отравление, а началось кровотечение из язвы желудка. Тогда эндоскописту, который будет первым заглядывать в желудок и останавливать кровотечение, будет очень трудно, если там все забито активированным углем. «Энтеросгель» лишен таких недостатков, но достоверных данных о его эффективности при отравлениях нет. Хуже от него не будет, но бежать с диареей за пять километров в дежурную аптеку в три часа ночи за «Энтеросгелем» тоже не стоит.
Нужно ли лечить дисбактериоз кишечника и сдавать анализы на микробиоту?
Дисбактериоз кишечника существует, но проверяться на него не надо, и диагноз такой не ставят. Микрофлора кишечника меняется и при изменении режима питания, и от приема антибиотиков, и от внешних воздействий, даже от курения.
Однако чем дольше изучают этот вопрос, тем сильнее понятно, что микрофлора здоровых людей сильно различается — даже в пределах одной популяции. То есть у двух здоровых людей, одинаково питающихся, могут быть в кишечнике совершенно разные бактерии.
Отечественные анализы вроде посева на дисбактериоз или хромато-масс-спектрометрии по Осипову — это то, что часто назначают из коммерческого интереса. В некоторых клиниках нездоровая экономическая модель, человек не должен уйти здоровым. Ему выписывают разные анализы, находят там отклонения, дальше все сводится к активному лечению несуществующих болезней, а потом — к лечению от лечения.
Полезны ли пробиотики и пребиотики?
Если кратко, то пребиотики — это то, что едят вроде как полезные бактерии, а пробиотики — сами эти бактерии. Тут сложность в том, что пока не очень понятно, какие бактерии самые полезные и есть ли универсальный рецепт для всех.
Пробиотики и пребиотики — статья в блоге клиники Майо
Мы знаем очевидных врагов вроде сальмонеллы и шигеллы. Знаем бактерий, с которыми у нас вооруженный нейтралитет: они живут в кишечнике, но чаще не вредят, потому что другие бактерии с ними конкурируют. Но есть нормальные обитатели кишечника, про которых мы ничего не знаем.
Также большой вопрос — можно ли микрофлору поменять не антибиотиками и диетой, а давая извне бактерии, большинство которых погибнет, не добравшись до кишечника.
Резюмируя: пробиотики можно принимать как средство профилактики при приеме антибиотиков, после жестких диет или голодания, в поездках в другие страны, чтобы не подхватить диарею от непривычной еды, — есть некоторая доказательная база, что тут они помогают. По крайней мере, вреда не будет. Не запрещено принимать их и при легких расстройствах вроде вздутия живота, когда можно ничего не делать, но человеку хочется.
Лечить пробиотиками серьезные заболевания ЖКТ — это часто просто трата денег. Возможно, лучше купить йогурт или приналечь на квашеную капусту.
Какие продукты самые вредные для желудочно-кишечного тракта?
Гастроэнтерологи занимаются питанием, наверное, только в России. Во всем мире это отдельная сложная медицинская специальность под названием «нутрициолог» — специалист по питанию, по тому, как сделать его здоровым, но приятным, не ограничивая человека. У нас такие специалисты называются «диетологи» — наверное, поэтому назначают диеты.
Никакого списка запрещенных продуктов быть не может. Однако если в рационе конкретного человека основные продукты, предположим, шоколад, пиво и чипсы, то он плохо питается.
Когда нужно идти к гастроэнтерологу и какие обследования стоит сделать?
При каких-то жалобах на ЖКТ идти к гастроэнтерологу сразу не надо, всегда сначала идут к терапевту или врачу общей практики. А он уже направит дальше к профильному врачу.
К гастроэнтерологу реально нужно идти, если предполагается эндоскопическое исследование и его интерпретация. Первую гастроскопию и колоноскопию стандартно нужно пройти в 45 лет — если человек ничем не болеет и у его ближайших родственников не было рака желудка или толстой кишки.
До этого времени стоит идти к гастроэнтерологу, только если об этом говорит терапевт. В экстренных случаях вроде кровотечения из желудка или кишечника надо вызывать скорую.