Физическая активность при ишемической болезни сердца
Польза физической активности при ишемии сердца
Для физической реабилитации врачи назначают легкие упражнения уже в самом начале постинфарктного периода. Цель таких занятий – восстановить дыхание и вывести больного из тяжелого состояния.
Необходимо помнить, что лечебная гимнастика при ИБС назначается строго специалистом. Чрезмерная двигательная активность и слишком интенсивные нагрузки могут отрицательно повлиять на состоянии здоровья и привести к рецидиву приступа.
Регулярная двигательная активность полезна всем и каждому. Здоровым людям она помогает предотвратить появление болезней, а тем, кто уже перенес сердечные заболевания – физкультура сокращает время восстановительного периода и препятствует развитию рецидива.
Физическая активность при ИБС помогает:
По данным медицинских исследований, люди, которые занимаются лечебной физкультурой после инфаркта, в 7 раз реже страдают рецидивами подобного сердечного приступа и сокращают вероятность наступления смерти в 6 раз. ЛФК при ишемической болезни сердца способна улучшить общее состояние здоровья пациента. Регулярные упражнения улучшают кровоток, минимизируют последствия сердечной недостаточности, укрепляют сердечно-сосудистую систему.
Особенности физкультуры при ИБС
Для пациентов, страдающих ишемической болезнью сердца, подходят далеко не все типы физической активности. Вид нагрузки и ее интенсивность определяются лечащим врачом на основании конкретной клинической картины.
Для пациентов, перенесших сердечные заболевания, характер проведения ЛФК может иметь определяющее значение:

Показания и противопоказания
Ишемическая болезнь сердца является патологическим состоянием, которое характеризуется сбоями в кровоснабжении миокарда, вследствие поражения коронарных сосудов. Причина данной ситуации заключается в нехватке кислорода, поступающего в сердце с кровью. Показаниями к выполнению лечебной гимнастики являются острая форма ИБС (при перенесенном инфаркте миокарда) и хроническая (при периодических приступах стенокардии).
Противопоказания ЛФК при ИБС:
Пациентам, страдающим стенокардией, врачи рекомендуют проводить лечебные тренировки в перерывах между приступами. Так, при легком приступе несложные упражнения можно делать уже на вторые сутки, при среднем – на четвертые, при тяжелом – на восьмые.
Правила выполнения физических упражнений при ИБС
Физкультура для пациентов с ишемической болезнью сердца проводится только после того, как состояние было стабилизировано.
Вначале целесообразно заниматься дыхательной гимнастикой и упражнениями, направленными на активность отдельных групп мышц. Затем в условиях клиники проводится субмаксимальный тест для выявления допустимой интенсивности и объема нагрузок в рамках постинфарктной реабилитации.
Тест завершается при повышении пульса до 120 ударов в минуту или при появлении явных признаков непереносимости. Частота сердечных сокращений, зафиксированная при прекращении тестирования, становится пороговым значением и последующая физическая нагрузка не должна превышать 75% от установленного опытным путем значения.
На первых порах оптимальными нагрузками станут: лечебная гимнастика, ходьба, велотренажер, плавание, бег трусцой.
Запрещенные нагрузки отмечены знаком «—», разрешенные — знаком «+„. Количество знаков “+» отображает допустимую интенсивность и объем нагрузок.
Ишемическая болезнь сердца (ИБС): причины, симптомы, лечение
Ишемическая болезнь сердца – хроническое или остро развивающееся заболевание, характеризующееся частичной или полной остановкой кровоснабжения сердечной мышцы.
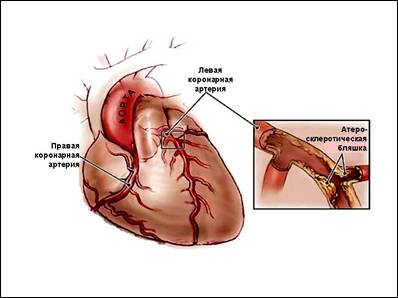
Причиной этого явления служит спазм и тромбоз коронарных артерий, как правило, вследствие их атеросклеротических изменений.
Ишемия органа проявляется чаще всего приступообразной болью в груди – стенокардией, при резком и выраженном нарушении кровотока в сосудах развивается инфаркт миокарда.
Распространенность заболевания
В России ИБС страдает около 5,1-5,3% населения. При этом ишемическая болезнь сердца остается основной причиной смертности и инвалидизации населения. Во всем мире на долю смертей от патологий сердечно-сосудистой системы приходится треть диагностированных случаев. В России этот показатель выше и составляет 57%, из которых 29% – летальные исходы вследствие именно ишемии миокарда.
Страдают ишемией миокарда преимущественно лица старше 40 лет. В молодом и среднем возрасте ишемическую болезнь сердца чаще выявляют у мужчин, с повышением возраста соотношение заболевших выравнивается.
Факторы риска развития ишемии миокарда
Предрасполагающие к этому заболеванию факторы условно делятся на две группы – изменяемые и неизменяемые. При устранении или коррекции первых значительно уменьшается риск возникновения ишемической болезни сердца.
Симптомы и формы ИБС
Стенокардия
Состояние характеризуется приступами сдавливающей или жгучей боли за грудиной, которая появляется обычно при физическом и эмоциональном стрессе. Она может иррадиировать в левую руку, шею, плечо, нижнюю челюсть, подлопаточную область, верхнюю часть живота. За это стенокардию называют также «грудной жабой». Продолжительность боли обычно составляет несколько минут. В зависимости от стабильности течения заболевания выделяют стабильную и нестабильную формы стенокардии.
Первая возникает только после физической или психоэмоциональной нагрузки, при повышении артериального давления, тахикардии. По мере развития заболевания объем доступной человеку активности сокращается, и при четвертом классе патологии он уже не может совершать никакого движения без того, чтобы не развивались приступы загрудинной боли.
Нестабильная стенокардия может быть впервые возникшей – спустя месяц и меньше после появления симптомов, прогрессирующей и ранней постинфарктной. Для прогрессирующей стенокардии характерно снижение переносимой нагрузки, например – уменьшение расстояния, которое человек может пройти без появления симптомов.
Нестабильная стенокардия требует обследования и лечения в условиях больницы, высок риск инфаркта миокарда.
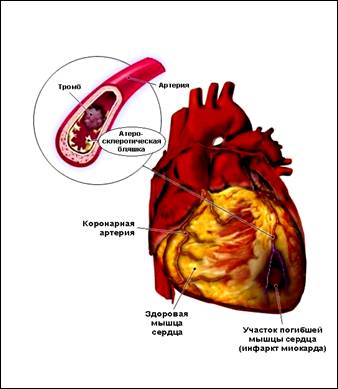
Инфаркт миокарда
Развивается остро. Вследствие продолжительного снижения кровотока или при его полном прекращении к отдельным участкам сердечной мышцы, происходит омертвение участка сердечной мышцы – некроз. Участок поражения может быть разных размеров в зависимости от диаметра пострадавшего сосуда, потому заболевание нередко называют крупноочаговым или мелкоочаговым инфарктом миокарда.
Болевые ощущения при этом состоянии интенсивные, давящего и сжимающего характера, нередки также приступы жгучей «кинжальной» боли. У многих больных она имеет типичную локализацию в загрудинной области, но может также захватывать и зону слева от грудины или распространиться на всю поверхность грудной клетки. При этом пациент испытывает «страх смерти», тоску, возникает чувство обреченности, может быть беспокоен и сильно возбужден.
Локализация болей при инфаркте миокарда может быть практически любой, например, иногда боли возникают даже в животе. Встречается и безболевая форма.
При мелкоочаговом поражении симптомы могут быть «смазаны», а диагностика по ЭКГ бывает затруднена.
Спонтанная ишемия «Принцметалла»
Постинфарктный кардиосклероз
Сердечная недостаточность
Нарушения ритма сердца
Безболевая ишемия миокарда
Внезапная сердечная смерть
Диагностика ишемической болезни сердца
Обычно заподозрить заболевание помогают жалобы и симптомы, характерные именно для ишемической болезни сердца. С целью подтверждения ишемии миокарда используют инструментальные и лабораторные методы диагностики.
Позитронно-эмиссионная томография (ПЭТ) применяется для диагностики жизнеспособных клеток сердечной мышцы. Используются радиофармпрепараты, по накоплению которых в клетках сердца выявляют жизнеспособные и некротизированные участки.
Среди инвазивных методик применяется коронарография – рентгенологическое исследование сосудов с помощью контрастного вещества.
Лечение ИБС
Лечение ишемической болезни сердца включает изменение образа жизни, прием медикаментов и в ряде случаев хирургическое вмешательство. Всем больным рекомендуется отказаться от пагубных привычек, проводить больше времени на свежем воздухе, снизить избыточную массу тела. В питании необходимо избегать продуктов с высоким содержанием жира, очень соленых и сладких блюд. Категорически запрещены курение, самовольное прекращение приема назначенных лекарственных препаратов. Все это может привести к резкому ухудшению состояния пациента.
Для купирования приступа стенокардии нужно немедленно прекратить физическую нагрузку, обеспечить доступ свежего воздуха и принять нитроглицерин под язык либо использовать нитрат в виде спрея.
При наличии сопутствующих заболеваний, особенно сахарного диабета и гипертонической болезни, требуется их лечение, достижение целевых уровней давления и глюкозы крови.
Меры по профилактике сердечно-сосудистой патологии
Чтобы избежать развития заболеваний сердца, нужно отказаться от курения и сократить употребление алкоголя.
Сильный стресс – также один из предрасполагающих факторов к возникновению ИБС. Стресс из жизни убрать невозможно, но можно правильно реагировать на него: человек эволюционно устроен так, что после любого стресса необходима мышечная работа. Поволновались или расстроились – после этого надо поприседать, пробежаться, пройтись – мышцы должны устать. При сильных волнениях может потребоваться использование успокоительных, для подбора которых нужно обратиться к врачу.
Полезны для профилактики ишемии регулярные занятия спортом с умеренной физической нагрузкой. Также нужно следить за своим весом и артериальным давлением. Всем лицам старше 40 лет необходимо ежегодно обследоваться – сдавать биохимический анализ крови для проверки уровня холестерина в крови, делать ЭКГ.
Ишемическая болезнь сердца может протекать бессимптомно. Кардиолог о том, почему важно об этом знать
Большое ли у вас сердце? Приблизительно определить это можно, сжав руку в кулак. Примерно такого размера ваша главная мышца в организме, от работы которой зависит вся жизнь. По данным статистики, в 2018 году, как и на протяжении последнего десятилетия, первое место среди причин смерти белорусов отводится болезням системы кровообращения. Лидирующие позиции занимает ишемическая болезнь сердца.
Сердцу не хватает «питания»
— Что это за проблема?
— Ишемическая болезнь сердца (ИБС) — заболевание, которое характеризуется недостаточным кровоснабжением мышцы сердца (миокарда) чаще всего из-за поражения коронарных артерий (сосудов, что питают сердце и доставляют к нему насыщенную кислородом кровь). Образно говоря, «мотор» недополучает «топлива», ему не хватает кислорода и питательных веществ. ИБС — это одна из самых распространенных проблем с сердцем в мире, которая способна настигнуть каждого.
Течение болезни может принимать стабильные (например, стенокардия напряжения) и нестабильные опасные формы (острые коронарные синдромы — нестабильную стенокардию, инфаркт миокарда, внезапную сердечную смерть).
— Во всем виноват холестерин?
— Заболевание обусловлено влиянием большого количества факторов, но, действительно, холестерин играет непоследнюю роль.
Холестерин — это жировые субстанции. И если вместе с другими компонентами (клетки крови, кальций, фибрин, коллаген и т.д.) они откладываются во внутренней стенке артерий, образуется атеросклеротическая бляшка, просвет сосуда сужается и развивается ишемия, то есть затрудняется свободная доставка крови к тканям и органам, возникает препятствие.
Бляшки могут быть стабильными (плоскими, неопасными, богатыми коллагеном, с толстой капсулой) и нестабильными — с тонкой капсулой, склонной к разрыву и образованию тромба на поверхности, что может приводить к развитию инфаркта и инсульта. Даже стабильная атеросклеротическая бляшка несет опасность и становится причиной ишемической болезни сердца, если она увеличивается, значительно перекрывает просвет сосуда. Это приводит к возникновению боли в груди и одышке при физических нагрузках.
Если проблему запустить, не исключен инфаркт или инсульт
— Какие факторы влияют на возникновение ИБС?
— На развитие ИБС влияют предрасполагающие факторы — факторы риска, которые делятся на 2 группы:
Немодифицируемые факторы (на которые повлиять невозможно):
Генетический анализ особенно актуален для людей, у которых близкие родственники имели ранние формы ИБС.
Модифицируемые факторы (на которые можно повлиять):
И особенно важно выделять в модифицируемых факторах поведенческие:
— Если не обращать внимания на болезнь, к чему это может привести?
— Самое опасное — это вероятность возникновения инфаркта или инсульта, которые грозят снижением качества жизни, инвалидизацией, а в некоторых случаях и смертью пациента. Чем раньше будет определена проблема и приняты меры, тем более эффективным будет лечение.
Вообще, с сердцем шутить нельзя. Появление сильной боли за грудиной (особенно, если это произошло впервые), которая не связана с положением тела и усиливается при ходьбе, не проходит после приема нитроглицерина, — это всегда повод вызвать скорую помощь. Самому разобраться в симптоматике крайне сложно. Врачи сделают электрокардиограмму и определят, в чем проблема — в сердце или в банальном остеохондрозе, например.
Интересно:
ИБС может проявляться странной болью, например, в запястье, в плече, в лопатке, в желудке и даже в челюсти! Это нетипичное проявление болевого синдрома, которое редко, но все-таки встречается.
Вы можете и не подозревать о существовании болезни
— Бывает ли ишемическая болезнь бессимптомной?
— Да. Существует такая форма болезни, которая так и называется бессимптомная (или безболевая) ишемия миокарда. То есть сердце страдает от недостатка «питания», но болевыми ощущениями этот факт никак не проявляется.
Подобная проблема, как правило, присуща людям с эндокринными нарушениями, в частности — с сахарным диабетом, так как у них может быть нарушена чувствительность нервных окончаний. Таким пациентам я рекомендую проходить регулярные обследования, ни в коем случае не пропускать их.
— Как проводится лечение?
— Когда доктор ставит пациенту диагноз «ишемическая болезнь сердца», он всегда оценивает индивидуальные особенности и факторы риска. Существует мнение специалистов Всемирной Организации Здравоохранения (ВОЗ), что медикаментозное лечение снижает эти риски примерно на одну треть, на две трети влияет модификация (изменение) образа жизни.
— В каких случаях требуется операция?
— В диагностике ИБС существуют различные этапы:
— ряд анализов (в каждом конкретном случае свой);
— нагрузочная проба (используется тренажер «беговая дорожка» — во время ходьбы снимается кардиограмма сердца, измеряется артериальное давление и оценивается комплексная реакция сердечно-сосудистой системы на дозированную физическую нагрузку).
Таким образом, по результатам комплексного обследования врач делает вывод о планируемой тактике лечения пациентов, которая может заключаться в различных вариантах:
— медикаментозное лечение (если бляшки небольшие и неопасные);
— малоинвазивное стентирование коронарных артерий — установка стента (специального каркаса) в просвет сосуда для расширения его до необходимых размеров.
— серьезное оперативное вмешательство — коронарное шунтирование, когда улучшение кровотока в коронарных артериях достигается путем добавления дополнительных сосудов.
Как с этим жить
— Какие советы вы бы дали человеку с ишемической болезнью сердца?
— С ИБС реально жить полноценной счастливой жизнью, просто нужно соблюдать нескольких правил:
1. Регулярно принимать назначенные медикаменты. Лечение при ИБС не курсовое. Есть несколько препаратов, которые применяются постоянно, и по своему собственному решению прекращать их прием нельзя, так как при этом может наблюдаться ухудшение течения болезни.
2. Не забывать о физических нагрузках:
В первую очередь, это прогулки, при этом я всегда напоминаю своим пациентам, что ходьба от стола к столу и от кабинета к кабинету не считается. Правильная прогулка — это 30-40 минут ходьбы в день в целевом темпе примерно 60 шагов в минуту. Не всем легко сразу держать этот ритм. Прислушивайтесь к своим ощущениям и увеличивайте нагрузку постепенно. Сердцу важны регулярные тренировки. Если практиковать ходьбу постоянно хотя бы 5 раз в неделю, то постепенно питание сердца будет улучшаться за счет образования коллатералей (боковых обходных мостиков между сосудами).
3. Следить за питанием. Старайтесь избегать жирной и вредной пищи. Придерживайтесь сбалансированного рациона с большим количеством овощей и фруктов. Не переедайте.
4. Вместе с врачом компенсировать сопутствующие заболевания. Обязательно контролировать уровень артериального давления, холестерина. Если есть сахарный диабет, его нужно лечить и регулярно проходить все необходимые обследования. Хронические проблемы могут давать осложнения и на работу сердца.
5. Отказаться от курения и минимизировать прием алкоголя.
6. Избегать стрессовых ситуаций либо найти для себя комфортные методы релаксации.
7. Даже если жалоб нет, хотя бы раз в год проходить обследование.
Все эти пункты хорошо работают лишь в комплексе и позволяют забыть о симптомах заболевания. Волшебной таблетки, которая быстро вылечит, не существует. Это долгий путь работы над собой, заботы о своем здоровье и определенная дисциплина. Те же рекомендации важны для профилактики ишемической болезни сердца. Наше здоровье — в наших руках. И это правда.
Памятка для больного стенокардией (обновлено в 2019г.)
У Вас обнаружена или подтверждена одна из форм ишемической болезни сердца — стенокардия. Ваши лечащие врачи подобрали Вам необходимые медикаменты, дали рекомендации.
Цель данной публикации еще раз рассказать Вам о стенокардии и о том, как Вы сами можете предупредить прогрессирование болезни и развитие ее осложнений.
Стенокардия — боль в груди, возникающая у людей с сужением коронарных артерий сердца.
Что же приводит к сужению сосудов, питающих миокард? Прежде всего, атеросклероз, при котором на стенках артерий осаждается холестерин и другие жировые вещества. Из-за сужения сосудов атеросклеротическими бляшками мышца сердца получает меньше крови, чем необходимо.
Процесс атеросклероза развивается задолго до возникновения приступов стенокардии. Установлено, что уже в 15-летнем возрасте отмечаются признаки склероза коронарных артерий сердца.
Стенокардия, как правило, начинается с приступов болей в груди, появляющихся при физических нагрузках. Приступ начинается внезапно с появления болей в области сердца и за грудиной, отдающих в плечо, шею, челюсть. Больной при этом вынужден принять положение покоя; через несколько минут боль утихает. Больные для снятия болей часто используют нитроглицерин, который приносит облегчение.
Почему же возникновение стенокардии связано с физической нагрузкой? Как уже указано, при ишемической болезни сердца через суженные коронарные артерии в миокард поступает меньше кислорода и питательных веществ. В состоянии покоя их количества оказывается все же достаточным для того, чтобы обеспечить нормальную работу сердечной мышцы. При физических же нагрузках потребность миокарда в кислороде и других необходимых для жизнедеятельности веществах резко возрастает, в то время как их доставка увеличиться не может. Вследствие этого возникает кислородное голодание (ишемия) сердечной мышцы, которая у большинства лиц проявляется приступом стенокардии.
Иногда приступы стенокардии возникают в покое; полагают, что они связаны с возникновением спазма сосудов сердца. Возникновение приступов стенокардии после психо-эмоционального напряжения (стресса) связывают с влиянием на коронарные сосуды катехоламинов, т. н. гормонов стресса, которые увеличивают частоту сокращений сердца и повышают артериальное давление, вследствие этого возрастает работа сердца, увеличивается потребность миокарда в кислороде.
В ряде случаев развившийся приступ стенокардии может оказаться значительно более интенсивным, продолжаться необычно долго и сопровождаться слабостью, холодным потом или перебоями в работе сердца. Как правило, причиной такого тяжелого затяжного сердечного приступа оказывается тромб, образовавшийся на поверхности атеросклеротической бляшки и перекрывший просвет коронарной артерии. Если проходимость артерии не восстанавливается в течение нескольких часов, то участок сердечной мышцы, не получающий крови, погибает, и развивается инфаркт миокарда.
Вы должны иметь четкий план действий на случай возникновения симптомов, подозрительных в отношении развития инфаркта миокарда. Где бы Вы ни находились (за городом, в отпуске, в командировке и т.д.), необходимо заблаговременно узнать, как обратиться за медицинской помощью. Желательно также иметь адреса и телефоны ближайших стационаров с круглосуточной кардиологической службой. Обязательно храните при себе копии выписок из стационаров, а также старые электрокардиограммы для сравнения с последующими записями.
Инфаркт миокарда может развиваться как внезапная катастрофа без каких-либо предвестников. Вместе с тем, у большинства больных за 1-3 недели до инфаркта отмечается период т.н. нестабильной стенокардии, когда снижается переносимость физических нагрузок, увеличивается потребность в приеме нитроглицерина, а также происходит качественное изменение характера приступов (приступы стенокардии становятся более длительными, тяжелыми и начинают возникать в состоянии покоя). Появление симптомов нестабильности является сигналом для обращения к врачу, который должен оценить тяжесть состояния пациента и решить вопрос о необходимости госпитализации.
Серьезность вашего заболевания не вызывает сомнений, но не нужно считать его безнадежным. К приступам стенокардии можно приспособиться с помощью правильно подобранной терапии и продолжать полноценно жить и трудиться.
При ангиопластике место, где имеется атеросклеротическая бляшка, расширяют с помощью баллончика, раздуваемого внутри просвета коронарной артерии. После этого место, подвергнутое пластике, обычно «укрепляют» с помощью внутреннего трубчатого каркаса – стента.
Следует отметить, что устранение симптомов стенокардии не решает всех задач Вашего лечения. Крайне важным моментом является предупреждение прогрессирования атеросклеротического процесса в сосудах сердца и профилактика осложнений, наиболее грозным из которых является инфаркт миокарда.
Как уже было отмечено, причиной развития инфаркта миокарда является тромбоз коронарной артерии, поэтому средства, уменьшающие тромбообразование, являются обязательным компонентом лечения больных со стенокардией. Наиболее широко используемым и хорошо себя зарекомендовавшим антитромботическим препаратом является Ацетилсалициловая кислота (Аспирин), суточная доза которой должна составлять 75 – 100 мг. Важно понимать, что аспирин не влияет на тяжесть стенокардии, однако постоянный его прием способен уменьшить риск развития инфаркта и других сердечно-сосудистых осложнений в среднем на 25%. Естественно, что аспирин, как и любой другой активный препарат, имеет побочные эффекты и противопоказания, поэтому решать вопрос о его назначении может только врач. В настоящее время появились и другие эффективные антитромбоцитарные препараты, не имеющие побочных эффектов и противопоказаний, свойственных аспирину. В ряде ситуаций целесообразна комбинация аспирина с другими антитромбоцитарными препаратами. Узнайте об этом у вашего врача.
Безусловно, что приема одних только антитромботических препаратов недостаточно для успешного лечения больных со стенокардией. Необходимо проведение целого комплекса медикаментозных и немедикаментозных мероприятий, направленных на коррекцию так называемых факторов риска ишемической болезни сердца.
Что же к ним относят? Прежде всего, курение, избыток холестерина в крови, повышенное артериальное давление, избыточная масса тела, недостаточная физическая активность, Указанные факторы риска оказывают сильное отрицательное воздействие на здоровье человека. Некоторые болезни, связанные с нарушением обмена веществ, и, прежде всего, сахарный диабет, также повышают риск развития ишемической болезни сердца. Чем больше факторов риска влияют на человека, тем больше вероятность развития стенокардии. При одновременном воздействии наиболее распространенных неблагоприятных факторов: курения, артериальной гипертонии и гиперхолестеринемии, риск развития ИБС у мужчины среднего возраста достигает 40% за 10 лет.
Что же Вы можете сделать, чтобы приостановить прогрессирование ишемической болезни сердца?
ОТКАЗАТЬСЯ ОТ КУРЕНИЯ
Формулу: «Курение вредно здоровью» знают все, но, к сожалению, не все вдумываются в ее смысл. Вот несколько фактов, свидетельствующих о несомненном вреде курения:
— при ежедневном выкуривании 5 сигарет с 25-летнего возраста продолжительность жизни сокращается на 4,5 года,
— вероятность возникновения инфаркта миокарда, у курящих в три раза выше, чем у некурящих,
— кроме того, курение служит главной причиной рака легких.
— наконец, курильщик наносит вред не только своему здоровью, но и здоровью окружающих некурящих людей, которые дышат табачным дымом по его вине. Помните, что пассивное курение повышает риск сердечно-сосудистых заболеваний почти на 50%.
Для Вас курение должно быть исключено полностью. Никогда не поздно бросить курить, так как органы, претерпевшие изменения вследствие курения, могут постепенно восстановиться после отказа от сигарет.
Изменить привычки питания
Задача правильного питания при ИБС – уменьшить содержание жировых веществ (холестерина и триглицеридов) в крови, таким образом, снижается опасность заболевания сердца.
Следует ограничить в пищевом рационе продукты, богатые холестерином и жирами (бульоны, жирное мясо, субпродукты, колбасы, сосиски, жирные сорта сыра, майонезы, соусы, масло, твердый маргарин, сало, сметану, мороженое, желток яйца, креветки и кальмары)
Обращайте внимание на содержание холестерина, которое указывается производителем на упаковках многих продовольственных товаров. Помните, что суточное потребление холестерина с пищей не должно превышать 300 мг, а в идеале – 200 мг.
Естественно, что при наличии сопутствующих заболеваний должны быть введены дополнительные диетические ограничения. Так, при ожирении и диабете уменьшите потребление легкоусвояемых углеводов и других высококалорийных продуктов, а при артериальной гипертонии – поваренной соли.
Отдавайте предпочтение зерновым продуктам, богатым клетчаткой, свежей зелени, овощам, фруктам, обезжиренным молочным продуктам, морской рыбе, оливковому маслу. Из мясных продуктов выбирайте индейку и белое мясо кур без кожицы, т.к. они практически не содержат холестерина.
Эпизодическое потребление небольших доз алкоголя (10 – 20 г этанола в сутки, что соответствует 150 мл сухого вина, 250 мл пива или 50 мл крепких спиртных напитков) не противопоказано при стабильной стенокардии.
Вместе с тем, прием алкоголя вызывает подъемы артериального давления, провоцирует нарушения ритма сердца и увеличивает риск развития инсульта и внезапной смерти. Поэтому больным с сопутствующей артериальной гипертонией, сердечной недостаточностью и аритмиями от спиртных напитков следует отказаться.
следить за уровнем липидов (жиров) в крови
Отложение холестерина в стенках сосудов является одним из пусковых механизмов развития атеросклероза. Но холестерин плазмы крови неоднороден: он входит в состав липидно-белковых комплексов (липопротеинов), обладающих разными физико-химическими свойствами и выполняющими в организме разную роль. Липопротеины низкой плотности (ЛПНП) (атерогенные или «плохие») при связывании с рецепторами клеток периферических тканей несут холестерин к тканям и стимулируют образование холестериновых бляшек. Липопротеины высокой плотности (ЛПВП) (антиатерогенные или «хорошие») наоборот способствуют выведению холестерина из клеток периферических тканей, в том числе клеток стенок сосудов.
Вы должны знать свой уровень общего холестерина, а также холестерина ЛПНП и холестерина ЛПВП.
Гиполипидемическую (липидснижающую) терапию следует принимать всем пациентам с ИБС (при отсутствии противопоказаний). Целью лечения является снижение уровня холестерина ЛПНП < 1,8 ммоль/л. Обратите внимание на то, что нормализация уровня липидов, достигнутая в процессе лечения, не должна быть сигналом для отмены препарата.
Липидснижающие средства могут оказывать негативное влияние на состояние желудочно-кишечного тракта, печени и мышц. Поэтому подбор гиполипидемического препарата и контроль безопасности терапии должен осуществлять только врач.
контролировать артериальное давление
Важным моментом в предупреждении заболевания является контроль за артериальным давлением. Регулярно проверяйте артериальное давление. Обратитесь к врачу для назначения терапии при превышении уровня 140/90 мм рт ст. У больных с сопутствующим сахарным диабетом артериальное давление должно быть еще ниже: ≤ 130/80 мм рт ст.
следить за уровнем глюкозы в крови
Наличие сахарного диабета ассоциируется с высоким риском развития инфаркта миокарда, инсульта и сердечно-сосудистой смерти. Как правило, до определенного момента диабет протекает бессимптомно и выявляется случайно, когда пациент обращается к врачу по поводу различных сосудистых проблем: ишемической болезни сердца, церебральной сосудистой недостаточности, атеросклерозе артерий ног или поражении сосудов сетчатки глаз.
Скрининговое обследование на предмет наличия диабета должны проходить все лица старше 45 лет, особенно при сопутствующем ожирении. У людей более молодого возраста обследование на диабет проводится при наличии избыточной массы тела, сочетающейся с нарушениями липидного обмена, артериальной гипертонией или сердечно-сосудистыми заболеваниями.
Если у Вас выявлен сахарный диабет, необходимо соблюдать следующие простые правила:
• Регулярно контролировать уровень глюкозы в крови. Наиболее рационально это делать самостоятельно с помощью портативного глюкометра. В норме уровень капиллярной глюкозы натощак не должен превышать 5.6 ммоль/л, а через два часа после еды – 7.8 ммоль/л.
• Показателем, на основании которого можно судить о компенсации сахарного диабета, является гликированный гемоглобин (HbA1c). Уровень гликированного гемоглобина в крови следует определять не реже 1 раз в 3 месяца.
• При отсутствии противопоказаний принимать препараты, снижающие холестерин («целевой уровень» холестерина ЛПНП < 1.8 ммоль/л), и ингибиторы ангиотензин-превращающего фермента.
• Обязательно наблюдаться у эндокринолога, и, если он найдет нужным, принимать сахароснижающие лекарства
• Желательно посещать специальные образовательные курсы (школы для больных диабетом), где обучат пользоваться глюкометром, расскажут, как вести себя в различных ситуациях (физическая нагрузка, путешествия, гипо- и гипергликемические состояния), а также дадут рекомендации по профилактике возможных осложнений диабета.
следить за весом тела
и заниматься физической культурой
Необходимым моментом в профилактике ишемической болезни сердца является нормализация массы тела. Лишняя масса тела создает дополнительную нагрузку на сердце, предрасполагает к подъемам артериального давления и развитию нарушений липидного и углеводного обмена. Ожирение сказывается на общем состоянии и самочувствии.
Существует множество способов, позволяющих определить нормальный вес. Общее признание получил так называемый индекс массы тела (ИМТ). Его расчет:
Нормой считается ИМТ от 18,5 до 25 кг/м2.
Причина ожирения, как правило, не только в том, что полные люди больше едят, чем другие, а в том, что они меньше двигаются.
Физические упражнения помогут Вам похудеть. Человек создан для физической деятельности. В повседневной жизни мы окружены техническими вспомогательными средствами, которые устранили необходимость много двигаться и испытывать физические нагрузки.
Физическая активность должна стать частью Вашей повседневной жизни. По возможности, не пользуйтесь лифтом или эскалатором, больше ходите пешком. Во время выходных отдавайте предпочтение активному отдыху. Если у Вас есть приусадебный участок, не избегайте работы по дому, в саду.
Для поддержания хорошей физической формы необходимы регулярные физические тренировки продолжительностью 30 – 60 минут не менее 4-5 раз в неделю. При выборе вида тренировок ориентируйтесь на свои привязанности. Возможны любые динамические физические нагрузки: быстрая ходьба, плавание, бег трусцой, езда на велосипеде и т.п. Нежелательны кратковременные интенсивные нагрузки (напр., быстрый бег на короткие дистанции), а также силовые упражнения и поднятие тяжестей.
Запомните: Начинать заниматься физической культурой надо постепенно, так как нетренированное сердце быстро утомляется. Выполнение дозированных физических тренировок при стенокардии требует определенной осторожности. Допустимая интенсивность и продолжительность тренировок должна определяться только лечащим врачом. Физические упражнения ни в коем случае нельзя выполнять «через силу». Если во время выполнения нагрузки Вы почувствовали боль в груди, слабость, головокружение или Вам стало трудно дышать – нагрузка чрезмерна, ее интенсивность необходимо снизить или вовсе прекратить занятия.
Текст: сотрудники отдела клинических проблем атеротромбоза НМИЦ Кардиологии Комаров А.Л., Шахматова О.О.
| НАЦИОНАЛЬНОЕ ОБЩЕСТВО ПО АТЕРОТРОМБОЗУ WWW.NOAT.RU | |||
| 105082, Москва, а/я 8 | email: info@noat.ru | ||
| © 1997—2017 «НОАТ». Все права защищены. Создание сайта: Ай Ти Легион | |||
Уважаемый посетитель NOAT.RU!
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Ни при каких обстоятельствах администрация, составители, консультанты и правообладатели сайта не могут быть ответственны за любой непрямой, случайный или косвенный вред, причиненный здоровью и жизни, а также материальный ущерб или утерю прибыли, наступившую в результате любого использования или доступа или невозможности использования или получения доступа к ресурсу NOAT.RU или его содержимому.
Администрация NOAT.RU не несет ответственности за содержание баннеров и информационных материалов третьих лиц.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.