Избавляемся от панических атак перед сном
Приступы беспричинной тревожности в основном возникают во время бодрствования, но могут проявляться перед сном или во время сна. Столкнувшись с неприятным и пугающим ощущением один раз, человек со страхом ожидает повторения. На фоне этого у него развивается бессонница, постоянная усталость, фобии и расстройства.
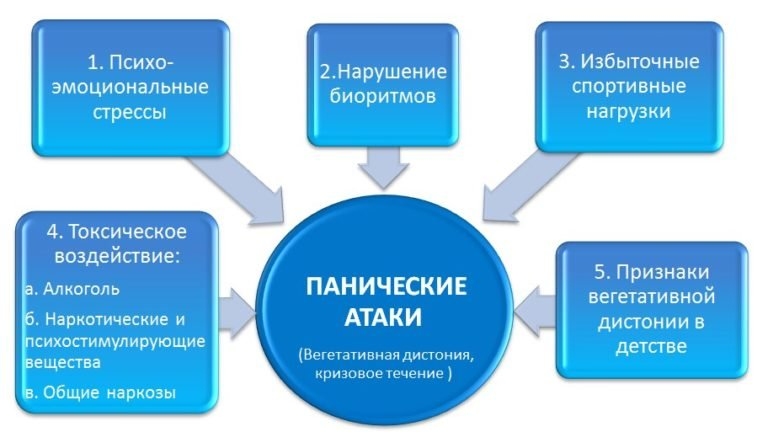
Симптомы ПА
Причины панических атак точно не известны. Медики отмечают, что в 15% случаев в основе нарушения лежит наследственность. Приступ могут спровоцировать психогенные, биологические, физиогенные факторы — от неприятностей на работе до злоупотребления алкоголем или кофе. Иными словами, это расстройство — реакция организма, психики на стресс или превышение наших возможностей.
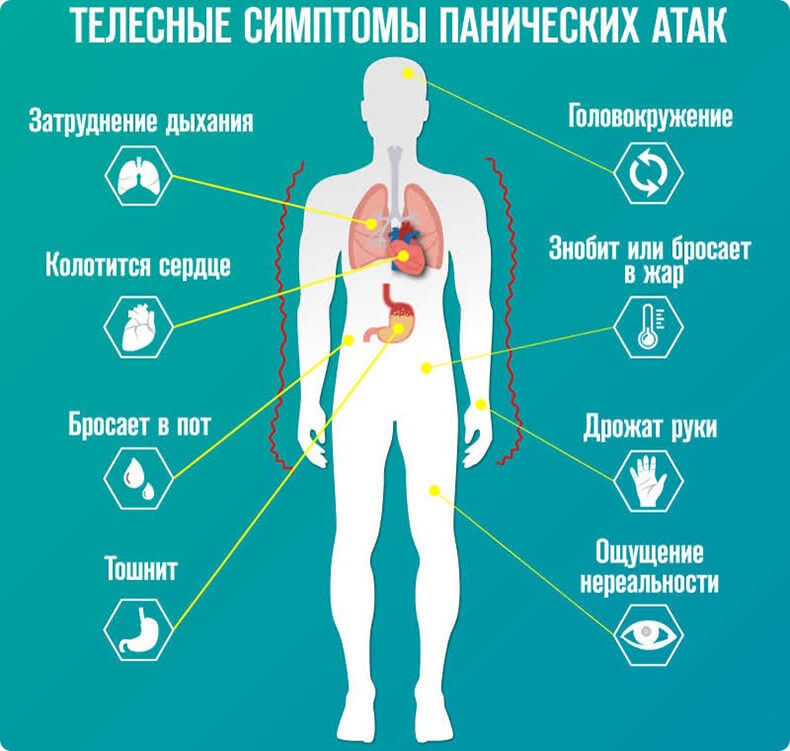
О панической атаке можно говорить, если вы испытываете перед засыпанием четыре или более симптомов из перечисленных:
Ночные приступы происходят внезапно, часто с 12 часов ночи до 4 часов утра, достигают пика в течение 10 минут. Длительность паники — 15-30 минут, после чего человек испытывает слабость, разбитость или, наоборот, облегчение. Чем тяжелее он перенес первый приступ, тем сложнее ему бороться с этим дальше.
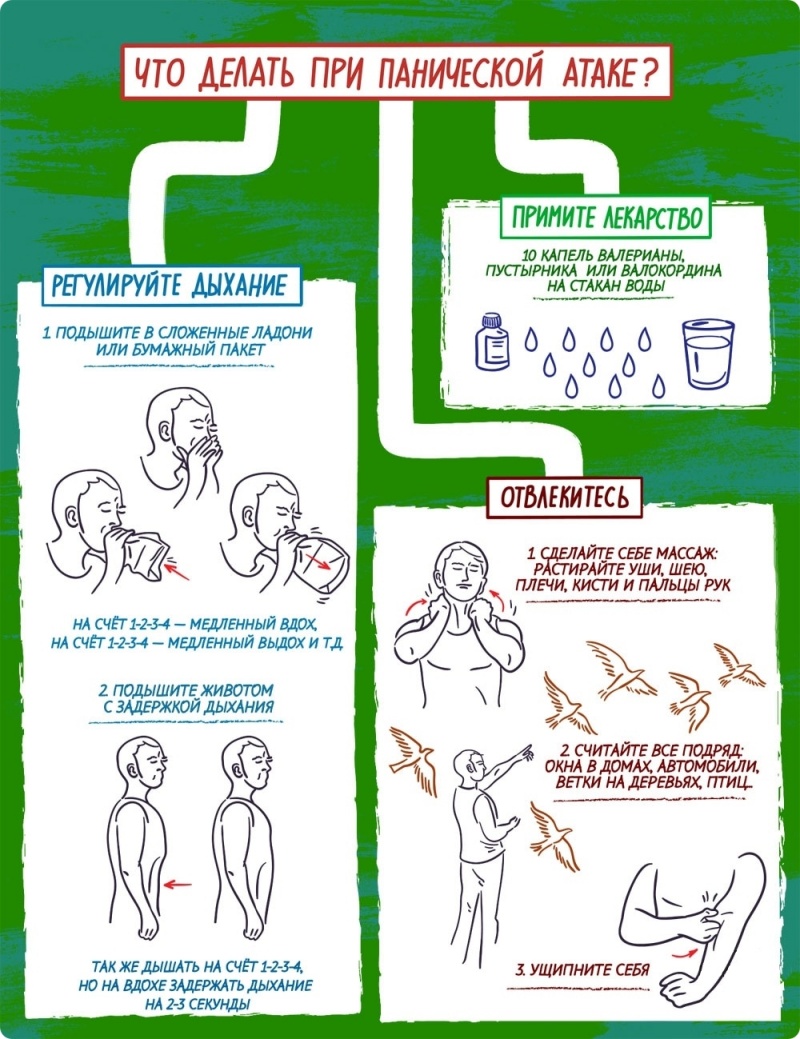
Беспричинная паника ночью: что делать?
Важно понимать, что паническая атака — не соматическое заболевание. Диагностикой и лечением психических нарушений занимается психотерапевт.
Врач психотерапевт высшей категории И. Г. Гернет поможет разобраться в причинах тревожности, проведет сеанс терапии, научит вас контролировать мысли, правильно дышать перед засыпанием. Прием ведется анонимно. Доктор выезжает на дом к пациенту. Вы навсегда избавитесь от ПА днем и во время сна.
Сердечный приступ как определить
Причины возникновения
Грудная боль не всегда свидетельствует о развитии инфаркта, нередко она возникает при аритмии, резком повышении АД, у пациентов с ИБС. Причина приступа связана с недостаточным поступлением кислорода, уменьшением кровоснабжения миокарда или тромбированием крупного сосуда. Нередко предрасполагающим фактором к его развитию выступает атеросклероз. У пожилых людей нарушения в работе сердца связаны с возрастными нарушениями функции ССС.
Провоцируют развитие приступа:
Каждое состояние характеризуется своими симптомами и проявлениями.
Как проявляется сердечный приступ
Приступ миокарда возникает внезапно, либо развивается постепенно. Для него характерны симптомы:
Кроме характерных признаков, наблюдаются и такие симптомы как головная боль, головокружение, озноб, испарина на лице, тошнота или рвота.
Симптоматика имеет некоторые отличия по половому признаку и иногда принимает атипичные формы. У мужчин за несколько часов до развития патологического состояния может появиться изжога, отрыжка, тошнота. При таких симптомах нарушения деятельности сердца нередко расцениваются как пищевое отравление или обострение заболеваний ЖКТ. Также приступ может проявляться хрипами, кашлем, нарастающей дыхательной недостаточностью.
У женщин чаще проявляется неврологическая клиника. Коронарный синдром маскируется за постоянной усталостью, нарастающей слабостью, нарушениями сна. Появляется нечеткость зрения, шаткость при ходьбе, покалывание в руках, ногах.
В некоторых случаях пациенты не отмечают ухудшения самочувствия и симптомов приближающегося грозного состояния у них нет. Отсутствие каких-либо признаков свидетельствует о развитии атипичной безболевой формы. В этом случае должны насторожить немотивированная слабость и беспричинная усталость, которые появляются после физической или эмоциональной нагрузки.
Нередко сердечные нарушения сопровождаются паническими атаками. И в этих случаях крайне важно уметь отличить паническую атаку как симптом приступа, от состояния, вызванного стрессом, ВСД или нарушениями психики.
Что такое паническая атака и ее основные признаки
Паническая атака – невротическое расстройство, характеризующееся появлением внезапной тревоги и страха в сочетании с соматическими симптомами. Неприятное состояние длится от нескольких минут до нескольких часов, но в среднем – до получаса. Чаще наблюдается у молодых женщин до 30 лет. Его признаки сходны с симптоматикой сердечного приступа.
Паническая атака вызывает:
Как отличить паническую атаку от сердечного приступа при одинаковых симптомах? Рекомендуется учитывать обстоятельства, при которых появились неприятные ощущения. Если на фоне перенесенного стресса, вероятнее всего – это паническая атака, после физических нагрузок – нарушения функции ССС. Имеет некоторые отличия и характер болевых ощущений. При панической атаке боль в грудной клетке острая и «колючая», локализуется по центру.
Справиться с возникшим состоянием помогает дыхательная гимнастика. Но, если в течение нескольких минут улучшения не наступает, чтобы не пропустить сердечный приступ, нужно вызвать «скорую».
Боль в груди не всегда свидетельствует о развитии инфаркта. Неприятные ощущения вызывают самые разные заболевания, в том числе и не опасные для жизни. Но при возникновении характерных признаков нужно незамедлительно обратиться за помощью, чтобы минимизировать риск сердечных осложнений, а нередко и спасти жизнь.
Что нужно делать чтобы сердце остановилось

Проблемы с сердцем в первую очередь могут появляться у людей, которые курят, неправильно питаются и мало двигаются. Безусловно, определенную роль играет и наследственная предрасположенность. Но время развития этих заболеваний можно приостановить, отодвинуть. Для этого надо знать механизмы, запускающие болезнь.
Дело в том, что сердце здорового человека рассчитано на значительные физические нагрузки и активный, подвижный образ жизни. Так, для нормальной работы сердечно-сосудистой системы (ССС) человек должен ежедневно проходить не менее 6 км в день. У большинства из нас, к сожалению, на прогулки времени нет, да и желания тоже. В итоге мышцы сердца и сосуды становятся слабыми и с трудом справляются с любыми негативными моментами, неблагоприятно воздействующими на организм. Кроме того, современный образ жизни, связанный, в основном, с офисной работой, также малоподвижен, что приводит к избыточной массе тела, а в дальнейшем к ожирению. Плюс часто встречающиеся в нашей жизни, как на работе, так и дома, стрессовые ситуации. Помимо того, у полных людей возрастает опасность развития атеросклероза, при котором стенки сосудов покрываются холестерином. Образующиеся при этом атеросклеротические бляшки ведут к закупорке просвета сосудов и определенная область сердечной мышцы лишается нормального кровоснабжения, перестает функционировать. В итоге – сердечный приступ. Атеросклероз коронарных артерий с образованием тромбов является главной причиной заболеваний сердца.
При курении ускоряется образование тромбов, так как никотин вызывает спазм питающих сердце коронарных сосудов и повышает свертываемость крови. Плюс ко всему никотин усиливает накопление лишнего холестерина. В итоге все это заканчивается развитием ишемической болезни сердца (ИБС), нередко переходящей в инфаркт миокарда.
В последнее время медики призывают население знать о содержании холестерина в организме. Образуется он в печени, а также поступает с пищей животного происхождения. Следует помнить, что повышенный уровень холестерина в крови опасен для сосудов.
В крови холестерин представлен липопротеидами. «Плохой» холестерин (липопротеиды низкой плотности, ЛПНП) откладывается на стенках кровеносных сосудов и образует атеросклеротические бляшки, затрудняющие кровоток. «Хороший» холестерин (липопротеиды высокой плотности, ЛПВП), напротив, препятствуют образованию атеросклеротических бляшек.
О признаках развития заболевания.
Причина её заключается в усиленной работе сердца и сужении сосудов при эмоциональном напряжении или физической нагрузке. Затем АГ сохраняется и в отсутствие нагрузок.
К сожалению, лишь половина людей ощущают повышенное кровяное давление, поэтому очень часто даже не знают о своей болезни, так как не ощущают ни малейших неприятных ощущений (симптомов). На головную боль, раздражительность, головокружение, ухудшение памяти, человек просто не обращает внимания, приписывая усталости.
Именно поэтому измерять своё кровяное давление необходимо ежедневно, как минимум два раза в день: утром и вечером. Во время сна АД ниже, к утру возрастает и растет в течение дня. Если суточные перепады давления резкие, то это уже один из признаков АГ.
Желательно ежегодно делать общий анализ крови, анализ крови на свертываемость, ЭКГ и УЗИ сосудов головного мозга, особенно если есть наследственная предрасположенность к ССЗ. Для этого в стране проводятся диспансерное обследование, профилактические медицинские осмотры.
Самое опасное осложнение АГ – инсульт, приводящий порой к инвалидизации. Человек часто даже не обращает серьёзного внимания на первые признаки грядущей катастрофы: незначительное расстройство координации движений, слабость и онемение в руке или в ноге, нарушение речи или головокружение. Врачебная помощь, оказанная в ближайшие 3-6 часов после приступа, помогает избежать опасных последствий.
Когда АГ осложнена атеросклерозом сосудов, то это приводит к сужению просвета артерий и одна или две коронарных артерии временно лишают кислорода мышцу сердца. Возникает приступ стенокардии или грудной жабы-сжимающая (давящая) боль в левой половине грудной клетки, отдающая в левую руку. Характерно также чувство удушья, обильное потоотделение, внезапная бледность. Человек хватается за сердце и не может произнести ни слова. Возникает чувство страха и слабость. Длится приступ недолго, обычно не больше нескольких секунд, иногда 3-5 минут. Если приступ стенокардии длится полчаса, то это серьезное основание для подозрения на инфаркт миокарда.
Существует стенокардия напряжения при физической нагрузке (беге, ходьбе по лестнице, подъеме тяжестей). Без видимых причин, иногда даже во время сна или покоя, может развиться стенокардия покоя. Стенокардия – признак ишемической болезни сердца (ИБС).
Если ИБС не лечить, то могут развиться аритмия и хроническая сердечная недостаточность. Грозным осложнением ИБС является инфаркт миокарда, в результате которого гибнет часть сердечной мышцы.
Когда надо обращаться к врачу?
Любой сердечный «звоночек» может сопровождаться слабостью, головокружением, тошнотой. Причем именно на них человек нередко не обращает внимание, считая, что он переутомился или отравился.
Меры профилактики ССЗ
Будьте здоровы!
Берегите себя и своих близких!
Роспотребнадзор
Роспотребнадзор
Энергетические напитки – полезные или опасные?
Энергетические напитки – полезные или опасные?
Энергетические напитки позволяют быстро получить заряд бодрости на несколько часов. Но у этого эффекта есть и обратная сторона.
С древнейших времен люди пользовались природными стимуляторами. На Ближнем Восток это был кофе; в Юго-Восточной Азии и Китае – чай; в Индии пили и чай, и кофе; в Южной Америке – мате; в Африке использовали орехи кола. На Дальнем Востоке, в Сибири и Монголии и сегодня популярны такие стимулирующие растения, как лимонник китайский, элеутерококк, женьшень, аралия.
Промышленные энергетические напитки появились на рынке в последней четверти ХХ века, когда один австрийский предприниматель, побывав в Азии, решил открыть их промышленное производство. Первым энергетическим напитком массового производства стал Red Bull – тот, который «окрыляет». Новый напиток быстро завоевал популярность потребителей наряду с «Кока-Колой» и «Пепси», производители которых тут же сориентировались и выпустили на рынок свои варианты энергетических напитков – Burn и Adrenalin Rush.
Что входит в состав энергетиков
Таурин. Участвует в ряде обменных процессов и улучшает питание клеток. Считается безвредным в малых количествах, однако в составе современных энергетиков его обычно много.
Кофеин. Может заменяться теином или матеином. В основном служит для повышения умственной и физической работоспособности, усиливая реакцию и память. При этом увеличивается частота пульса, повышается уровень артериального давления (АД), во многих случаях возможно развитие аритмии.
Теобромин. Довольно сильный стимулятор.
Витамины и глюкоза. Поддерживают организм и повышают работоспособность.
На первый взгляд, безалкогольные энергетики не так уж страшны – основу большинства таких напитков составляют кофеин, сахар, вкусовые добавки, витамины. Однако угроза заключается в концентрации этих веществ. При частом употреблении энергетиков страдают нервная и сердечно-сосудистая система, это не проходит бесследно. Так, канадские ученые выяснили, что молодые люди, активно пьющие энергетические напитки, чаще подвержены тахикардии и приступам тошноты, жалуются на головную боль, бессонницу, расстройство желудка, имеют проблемы психического характера.
Правила употребления энергетических напитков:
Не злоупотребляйте энергетиками. Прием более двух банок подряд может навредить здоровью, вместо желаемого эффекта вы ощутите побочные действия.
По окончании действия энергетика организму необходим отдых для восстановления ресурсов.
Не употребляйте напитки после занятий спортом – они являются мочегонными, в результате наступает обезвоживание и может подниматься давление.
Напитки категорически нельзя употреблять беременным, детям и подросткам, пожилым людям, при гипертонии, заболеваниях сердечно-сосудистой системы, глаукоме, нарушении сна, повышенной возбудимости и чувствительности к кофеину.
Многие энергетики очень калорийны, учитывайте это.
Нельзя смешивать тоники с алкоголем (как делают, например, посетители ночных клубов). Кофеин повышает давление, а в сочетании с алкоголем его эффект многократно усиливается. В результате у человека может наступить гипертонический криз.
Признаки инфаркта: это должен знать каждый!
Сердечный приступ является одной их основных причин смертей во всем мире, которых можно было бы избежать, сумей человек вовремя распознать инфаркт и обратиться за медицинской помощью. Каждый человек должен знать основные признаки сердечного приступа, при возникновении которого необходимо в срочном порядке вызывать скорую, чтобы спасти жизнь себе или ближнему.
Что такое инфаркт, что необходимо о нем знать?
Чтобы перекачивать кровь, сердцу постоянно необходим кислород и питательные вещества. Две большие коронарные артерии занимаются поставкой обогащенной кислородом крови к сердечной мышце. Если одна из этих артерий или их ответвлений внезапно закупориваются, в определенной части сердца возникает нехватка кислорода. Такое явление называется сердечной ишемией.
В случае продолжительной сердечной ишемии ткань, которая не получает кислорода, отмирает, что собственно и называют сердечным приступом, инфарктом миокарда или, говоря буквально, смертью сердечной мышцы.
Большая часть сердечных приступов длится на протяжении нескольких часов, поэтому не затягивайте с обращением за помощью, если подозреваете инфаркт. В некоторых случаях симптомы инфаркта могут не проявляться вообще, однако при большинстве сердечных приступов человек чувствует боль в груди. Другие признаки инфаркта включают:
Боль, возникающую при инфаркте, можно сравнить с ощущением сдавливания сердца. Боль может быть постоянной или периодической. Также стоит отметить, что признаки инфаркта у женщин и мужчин могут быть разными.
Основные признаки инфаркта у женщин и мужчин
1. Дискомфорт в груди – большинство инфарктов сопровождаются ощущением дискомфорта в центральной части груди, которое не проходит в течение нескольких минут (давление, сдавливание или боль).
2. Дискомфорт в других участках верхней части тела – боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или желудке.
3. Затрудненное дыхание (сопровождающееся ощущением дискомфорта или нет).
4. Холодный пот, тошнота или головокружение.
Основным признаком инфаркта как у мужчин, так и у женщин, является боль или дискомфорт в груди. Однако у женщин чаще, чем у мужчин, наблюдаются другие признаки сердечного приступа: затрудненное дыхание, тошнота/рвота и боль в спине или челюсти.
В чем разница между стенокардией и инфарктом миокарда?
Большая часть жертв инфаркта не замечает предупреждающих сигналов надвигающейся опасности, которые проявляются в виде стенокардии – боли в груди, причиной которой также является ишемия. Разница между стенокардией и инфарктом заключается в следующем: в случае стенокардии поток крови быстро восстанавливается, боль проходит в течение нескольких минут, а в сердце не возникает необратимых повреждений. При инфаркте же поток крови значительно уменьшается или вовсе блокируется, болевые ощущения носят постоянный характер, а без надлежащего медицинского вмешательства сердечная мышца отмирает.
Около 25% всех сердечных приступов возникают внезапно, т.е. без предшествующих симптомов. Иногда они связаны с явлением, которое называют “тихая” ишемия – случайные перебои в притоке крови к сердцу, которые по неизвестным причинам не сопровождаются болевыми ощущениями, хотя и могут привести к повреждению ткани сердца. Тихая ишемия часто наблюдается у больных диабетом.
Угрожающие жизни опасности и осложнения инфаркта миокарда
Смерть до приезда в больницу наступает у 25% людей с инфарктом; остальные 75% подвержены риску появления осложнений после инфаркта, которыми являются:
Стоит отметить, что люди, пережившие сердечный приступ без проявления осложнений через несколько часов после инфаркта, имеют большие шансы на полное восстановление.
Восстановление после инфаркта – это всегда сложный процесс, поскольку любой инфаркт в большей или меньшей степени ослабляет сердце. В зависимости от серьезности пережитого инфаркта, дальнейшего рубцевания сердца, а также скорости оказания медицинской помощи, сердечный приступ может привести к:
Профилактика инфаркта миокарда у мужчин и женщин
Основным фактором риска для инфаркта миокарда является ишемическая болезнь сердца. Снизить риск возникновения болезней сердца и сердечного приступа можно следующими способами:
1. Бросайте курить.
2. Следите за кровяным давлением. Помните, что у людей с повышенным давлением (гипертензией) повышается риск возникновения инфаркта и болезней сердца.
3. Контролируйте уровень сахара в крови. Диабет сопряжен с риском развития болезней сердца.
4. Следите за уровнем холестерина в крови. Если Вы не знаете, какой у Вас уровень холестерина, настало время сдать анализы.
5. Следите за своим весом. Как известно, люди с ожирением больше рискуют умереть от болезней сердца, чем люди с нормальным весом.
6. Будьте активными. Установлено, что регулярная физическая активность – отличный способ профилактики инфаркта и прочих болезней сердца.
7. Питайтесь правильно. Больше фруктов, овощей и омега-3 кислот. Помните, что для подбора правильного рациона питания необходимо обратиться к специалисту, поскольку Ваш организм уникален.
8. Не поддавайтесь стрессу. Научитесь укрощать стресс, например, при помощи йоги или медитации.
9. Общайтесь. Социальная поддержка, которую Вы получаете от близких и друзей – отличный способ профилактики инфаркта и множества заболеваний.
10. Научитесь управлять гневом. Не подавлять гнев, а направлять его в нужное русло, давать правильный выход эмоциям.
Будьте бдительны, не игнорируйте опасные признаки инфаркта! Помните, что своевременное оказание помощи – единственный способ выжить после сердечного приступа!
Врач кардиолог Яппарова Лилия Авхатовна