АСЛ-О в крови повышен, что это значит?
АСЛ-О – это достоверный показатель перенесенного ранее инфекционного заболевания, возбудителем которого являются стрептококки. Анализ на его количество используется для подтверждения недавнего инфицирования стрептококком группы A. В большинстве случаев инфекционное заболевание имеет характерную клиническую картину, поэтому оно легко диагностируется. При своевременной диагностике оно успешно лечится путем приема курса антибактериальных препаратов. Они уничтожают возбудителя и наступает выздоровление. Иногда инфекция имеет атипичное течение. Если она своевременно не лечится или выбран неэффективный в данном случае метод лечения, велик риск развития осложнений. К ним относится гломерулонефрит и ревматическая лихорадка. Анализ крови на АСЛ-О используется, чтобы подтвердить стрептококковую инфекцию, а также для наблюдения хода ее лечения (при выздоровлении показатели снижаются).
Показания к исследованию
Анализ назначают в следующих случаях:
Интерпретация результатов
Для детей до 14-ти лет референсные значения ниже, чем для пациентов старшего возраста. Выработка АСЛ-О в организме начинается через 7-14 дней после заражения. Через 1-1,5 месяца его концентрация достигает максимального значения. Антитела могут определяться в крови еще некоторое время после выздоровления.
Низкий уровень антител или их отсутствие позволяет с высокой долей вероятности исключить недавнее заражение стрептококками. Для подтверждения анализ может проводиться повторно с интервалом около двух недель. Если результат вновь будет отрицательным, скорее всего инфекция отсутствует. Из этого правила редко, но все же случаются исключения. В редких случаях у пациентов с осложнениями после инфекции уровень АСЛ-О остается в пределах референсных значений.
Превышение нормы в 4 и более раз, а также нарастание показателей указывают на стрептококковую инфекцию, которую пациент перенес недавно. Снижение концентрации антител свидетельствует о выздоровлении. По количеству антител можно судить о том, насколько давно была перенесена инфекция.
Только по показателям АСЛ-О невозможно судить о вероятности развития осложнений, а также о возможной степени их тяжести. Результаты теста позволяют подтвердить диагноз у пациентов с симптомами гломерулонефрита или ревматической лихорадки. При интерпретации результатов необходимо учитывать целый ряд факторов. Уровень антител может возрастать у пациентов с реактивным артритом, патологиями печени и гиперхолестеринемией. При приеме ряда антибактериальных лекарственных препаратов, кортикостероидов, а также у пациентов с нефротическим синдромом возможно получение ложноотрицательных результатов. Для диагностики острой инфекции данный тест не используется, так как АСЛ-О выявляется не ранее, чем через 1-2 недели после заражения.
Подготовка к исследованию
Специальная подготовка к сдаче крови из вены для этого теста не требуется. Достаточно полчаса перед сдачей крови спокойно посидеть. В это время необходимо отказаться от курения.
Артроскопическая пластика передней крестообразной связки коленного сустава
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «14» декабря 2017 года
Протокол №35
Артроскопическая пластика передней крестообразной связки коленного сустава – это один из методов лечения разрывов и повреждений крестообразной связки. Крепление связки производят фиксаторами, которые со временем рассасываются в кости и не оставляют следов в кости.
Код(ы) по МКБ-10:
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| ЛФК | – | лечебная физкультура |
| МРТ | – | магниторезонансная томография |
| НПВП | – | неспецифические противовоспалительные препараты |
| ПКС | – | передняя крестообразная связка |
| УЗИ | – | ультразвуковое исследование |
Пользователи протокола: врачи общей практики, хирурги, травматологи-ортопеды.
Категория пациентов: взрослые.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1]
Выделяют три степени повреждения:
· I степень – разрыв минимального числа волокон связки с локальной болезненностью, но без нарушения стабильности;
· II степень – разрыв большего числа волокон связки, протекающий более болезненно, с выраженной реакцией сустава, снижением его функции, но также без нарушения стабильности;
· III степень – полный разрыв связки с нарушением стабильности сустава.
NB! При III степени повреждения выделяют в свою очередь, 3 степени выраженности нестабильности, проявляющейся при исследовании сустава при помощи тестов и обозначаемой (+):
· 1 (+) – суставные поверхности расходятся не более 5 мм;
· 2 (++) – расхождение составляет от 5 до 10 мм;
· 3 (+++) – расхождение превышает 10 мм.
Повреждение передней крестообразной связки сопровождается передней нестабильностью коленного сустава, которая в свою очередь делится на:
· острую – возникшую сразу после травмы;
· хроническую – возникающую периодически в отдаленном периоде травмы коленного сустава.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия: нет.
Дополнительные диагностические мероприятия:
· общий анализ крови;
· общий анализ мочи;
· магнитно-резонансная томография коленного сустава (при отсутствии результатов МРТ);
· определение группы крови и резус-фактора;
· консультация профильных специалистов при наличии сопутствующей патологии с указанием необходимых дополнительных исследований и схем лечения.
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства [2]:
· восстановление передней стабильности коленного сустава.
Показания к процедуре/вмешательству:
· повреждения передней крестообразной связки, сопровождающиеся передней нестабильностью коленного сустава.
Противопоказания к процедуре/вмешательству:
Абсолютные противопоказания:
· тяжелое состояние пациента;
· декомпенсация хронических заболеваний;
· воспалительные поражения кожи в области вмешательства.
Относительные противопоказания:
· хроническая передняя нестабильность коленного сустава с выраженными дегенеративными изменениями со стороны хряща (остеоартроз коленного сустава 2 степени и выше);
· низкая физическая активность пациента;
· выраженная сосудистая патология на повреждённой конечности;
· отказ от следования послеоперационному протоколу.
Требования к проведению процедуры/вмешательства
Требование к соблюдению мер безопасности, санитарно-противоэпидемическому режиму: согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным приказом Министра здравоохранения Республики Казахстан от 31 мая 2017 года № 357.
Требования к оснащению: согласно приказу Министра здравоохранения Республики Казахстан от 06 июня 2011 года № 352 «Об утверждении Положения о деятельности медицинских организаций, оказывающих травматологическую и ортопедическую помощь».
Техническое оснащение:
· артроскопическая стойка;
· набор инструментов для артроскопии коленного сустава;
· набор инструментов для пластики крестообразных связок;
· установочный инструмент для расходных материалов;
· устройство для вапоризации сустава, силовой инструмент;
· расходный материал (фиксаторы).
Требования к подготовке пациента:
· подготовка перед операцией кожных покровов;
· очистительная клизма накануне вечером и утром в день операции;
· препарат для премедикации накануне вечером и утром в день операции;
· антикоагулянты накануне вечером.
· периоперационная антибиотикопрофилактика за 10-15 минут внутривенно во время наркоза либо за 40-60 минут до операции внутримышечно, с последующими повторными инъекциями по показаниям, но не более 24-48 часов.
Методика проведения процедуры/вмешательства [2,3,11]:
Артроскопическая пластика передней крестообразной связки коленного сустава
· как правило, вмешательство проводится под артериальным турникетом;
· первым этапом выполняется диагностическая артроскопия сустава, устанавливается характер поражения связок, сопутствующие проблемы с менисками, хрящом. При реконструкции передней крестообразной связки выполняется замещение поврежденной связки аутотрансплантатом. Для этого при помощи кусачек, артрошейвера (расходный материал – лезвие шейвера), артроскопического электрода (расходный материал – электрод) производится вапоризация и удаляются остатки поврежденной связки;
· при помощи специального инструмента в области «гусиной лапки» выполняется забор аутотрансплантатов сухожилий подколенных мышц (полусухожильная и нежная), по специальной технике формируется аутотрансплантат ПКС (расходный материал – полиэтиленовая плетеная нить – 2 шт.). Либо соответствующим способом производится забор другого вида аутотрансплантата (из сухожилия прямой мышцы бедра с или без костного блока, из связки надколенника с костными блоками) с формированием из них аутотрансплантата. Либо используется синтетический или аллотрансплантат;
· далее в соответствие с диаметром аутотрансплантата в бедренной и большеберцовой костях формируются каналы, в которые заводится аутотрансплантат. Формирование каналов выполняется при помощи специальных направителей бедренный и тибиальный таким образом, чтобы повторить геометрию нативной ПКС. В латеральном мыщелке бедренной кости формирование канала выполняется по спице диаметром 4 мм (расходный материал), при этом проведение направляющей спицы предпочтительно через антеромедиальный доступ, в большеберцовой кости по спице диаметром 2,4 мм (расходный материал). Подготовленный аутотрансплантат через тоннель большеберцовой кости заводится в тоннель бедренной кости. Фиксация на бедре кортикальная при помощи металлического или биологического фиксатора за мыщелок бедра (расходный материал) или иным фиксатором или способом (другие виды экстракортикального, внутриканального фиксатора), в тоннеле большеберцовой кости фиксация выполняется при помощи биокомпозитного винта (расходный материал) или иным фиксатором или способом (другие виды экстракортикального, внутриканального фиксатора).
Индикаторы эффективности процедуры:
· устранение боли;
· восстановление двигательной функции коленного сустава:
— индекс Бартела – выше 85 баллов;
— MRC- scale – более 3 баллов;
— индекс Карновского – 80 баллов;
— гониометрия – менее 80% от нормы.
Группы препаратов согласно АТХ, применяющиеся при лечении
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Раймагамбетов Ерик Канатович – кандидат медицинских наук, заведующий отделением ортопедии №5 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
2) Корганбекова Гульжанат Сансызбаевна – кандидат медицинских наук, врач ординатор ортопедии №5 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
3) Рымбаев Дархан Рымханович – врач ординатор отделения взрослой ортопедии КГП «Областной центр травматологии и ортопедии им. профессора Х.Ж. Макажанова».
4) Ахметжанова Гульмира Окимбековна – клинический фармаколог РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
Указание на отсутствие конфликта интересов: нет.
Рецензент:
Абдуразаков Арман Уразбаевич – доктор медицинских наук, доцент кафедры травматологии и ортопедии РГП на ПХВ «Казахский национальный медицинский университет им. С. Д. Асфендиярова».
Указание условий пересмотра протокола: пересмотр протокола через 5 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Около 200 000 человек ежегодно страдают в Соединенных Штатах. В некоторых видах спорта женщины имеют более высокий риск травмы ПКС, в то время как в других в равной степени страдают представители обоих полов. В то время как взрослые с полным разрывом имеют более высокий уровень остеоартрита коленного сустава, стратегия лечения, похоже, не меняет этот риск.
СОДЕРЖАНИЕ
Признаки и симптомы
Когда у человека травма ACL, он может услышать хлопок в колене, сопровождаемый болью и отеком. У них также может возникнуть нестабильность в колене, когда они возобновят ходьбу и другие действия, поскольку связки больше не могут стабилизировать коленный сустав и препятствовать скольжению большеберцовой кости вперед.
Уменьшение диапазона движений колена и болезненность по линии сустава также являются частыми признаками острой травмы ПКС. Боль и отек могут исчезнуть сами по себе; однако колено останется нестабильным, и возвращение к спорту без лечения может привести к дальнейшему повреждению колена.
Причины
Причины могут включать:
Эти движения вызывают быстрое смещение большеберцовой кости от бедренной кости, вызывая нагрузку на коленный сустав и потенциально приводя к разрыву ПКС. Около 80% травм ПКС происходит без прямой травмы. Факторы риска включают женскую анатомию, конкретные виды спорта, плохую физическую форму, усталость и игру на газоне.
Женское преобладание
У спортсменок в два-восемь раз выше вероятность перенапряжения передней крестообразной связки при занятиях такими видами спорта, как резка и прыжки, по сравнению с мужчинами, занимающимися теми же видами спорта. Данные NCAA обнаружили следующие относительные показатели травм на 1000 спортсменов, подвергшихся воздействию:
Различия между мужчинами и женщинами, идентифицированные как потенциальные причины, включают активную мышечную защиту коленного сустава, различия в выравнивании ноги / таза и относительную слабость связок, вызванную различиями в гормональной активности эстрогена и релаксина. Противозачаточные таблетки также снижают риск травмы ПКС.
Теории доминирования
Некоторые исследования предполагают, что существует четыре нервно-мышечных дисбаланса, которые предрасполагают женщин к более высокому риску травм ПКС. Спортсменки с большей вероятностью прыгают и приземляются с относительно прямыми коленями и сжимающимися навстречу друг другу, в то время как большая часть их веса приходится на одну ногу, а их верхняя часть тела наклонена в одну сторону. Для дальнейшего объяснения этих дисбалансов было описано несколько теорий. К ним относятся теории доминирования связок, четырехглавой мышцы, доминирования ног и доминирования туловища.
Доминирование ног описывает наблюдение, что женщины склонны переносить больше веса на одну ногу, чем на другую. Наконец, доминирование туловища предполагает, что самцы обычно демонстрируют больший контроль над туловищем в рабочих ситуациях, что подтверждается большей активацией внутренней косой мышцы. Спортсменки чаще приземляются с наклоном верхней части тела в одну сторону и с большей нагрузкой на одну ногу, чем на другую, поэтому они прикладывают большую силу вращения на колени.
Гормональные и анатомические различия
До полового созревания не наблюдается разницы в частоте разрывов ПКС у мужчин и женщин. Предполагается, что изменения в уровнях половых гормонов, особенно повышенные уровни эстрогена и релаксина у женщин во время менструального цикла, вызывают предрасположенность к разрывам ПКС. Это связано с тем, что они могут увеличить расслабленность суставов и растяжимость мягких тканей, окружающих коленный сустав. Текущие исследования выявили более частое возникновение повреждений ПКС у женщин во время овуляции и меньшее количество повреждений во время фолликулярной и лютеиновой фаз менструального цикла.
Результаты исследования показали, что у студенток-спортсменок с уровнем концентрации релаксина более 6,0 пг / мл риск разрыва ПКС в четыре раза выше, чем у спортсменок с более низкими концентрациями.
ACL, мышечная жесткость и сила
В период полового созревания половые гормоны также влияют на реконструированную форму мягких тканей по всему телу. Ремоделирование ткани приводит к тому, что женские ПКС становятся меньше и не выдерживают (т. Е. Разрываются) при более низких нагрузках, а также различия в жесткости связок и мышц между мужчинами и женщинами. Колени у женщин менее жесткие, чем у мужчин во время мышечной активации. Сила, приложенная к менее жесткому колену, с большей вероятностью приведет к разрыву ПКС.
Кроме того, четырехглавая мышца бедра является антагонистом ПКС. Согласно исследованию, проведенному на спортсменках в Мичиганском университете, 31% спортсменок сначала задействовали четырехглавую мышцу бедра по сравнению с 17% у мужчин. Из-за повышенного сокращения четырехглавой мышцы бедра во время физической нагрузки на ПКС возникает повышенная нагрузка из-за «большеберцовой трансляции кпереди».
Патофизиология
Коленный сустав состоит из трех костей: бедра (бедренная кость), большеберцовой кости (большеберцовой кости) и надколенника (коленной чашечки). Эти кости удерживаются вместе связками, которые представляют собой прочные тканевые ленты, которые поддерживают стабильность сустава, когда человек идет, бежит, прыгает и т. Д. В колене есть два типа связок: боковые связки и крестообразные связки.
Коллатеральные связки включают медиальную коллатеральную связку (вдоль внутренней стороны колена) и боковую или малоберцовую коллатеральную связку (вдоль внешней стороны колена). Эти две связки ограничивают боковые движения колена.
Крестообразные связки образуют «Х» внутри коленного сустава, при этом передняя крестообразная связка проходит от передней части большеберцовой кости к задней части бедренной кости, а задняя крестообразная связка проходит от задней части большеберцовой кости к передней части бедренной кости. Передние крестообразная связка предотвращает берцовую кость от скольжения в передней части бедренной кости и обеспечивает стабильность вращения.
Есть также две С-образные структуры из хряща, называемые медиальным мениском и латеральным мениском, которые располагаются на верхней части большеберцовой кости в коленном суставе и служат подушкой для костей.
 | 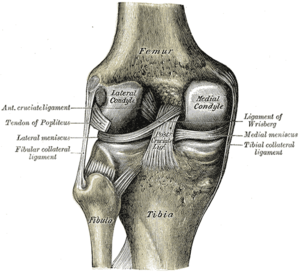 |
| Правое колено, переднее, с внутренними связками | Левое колено сзади, видны внутренние связки |
Диагностика
Ручные тесты
Медицинская визуализация
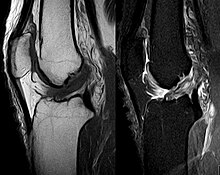
МРТ, пожалуй, наиболее часто используемый метод для диагностики состояния ПКС, но не всегда самый надежный метод, поскольку ПКС может быть скрыт кровью, которая заполняет сустав после травмы.
Артрометры / Лаксиметры
Классификация
Повреждение связки называется растяжением. Американская академия хирургов-ортопедов определяет травму ПКС по степени тяжести и классифицирует ее как растяжения 1, 2 или 3 степени. Растяжение связок 1 степени возникает, когда связка слегка растягивается, но не нарушается стабильность коленного сустава. Растяжение связок 2 степени возникает, когда связка растягивается до такой степени, что становится рыхлой; это также называется частичным разрывом. Растяжение связок 3 степени возникает, когда связка полностью разрывается на две части, и коленный сустав теряет устойчивость. Это наиболее распространенный тип травмы ПКС.
Около половины травм ПКС происходит в сочетании с повреждениями других структур колена, включая другие связки, мениски или хрящи на поверхности костей. Специфическая модель травмы, называемая « триада несчастья » (также известная как «ужасная триада» или «триада О’Донохью»), включает повреждение ACL, MCL и медиального мениска и возникает при приложении латеральной силы к колено, когда ступня зафиксирована на земле.
Профилактика
Интерес к сокращению бесконтактного повреждения ПКС был очень высоким. Международный олимпийский комитет после всестороннего обзора превентивных стратегий заявил, что программы профилактики травм имеют измеримый эффект на снижение травматизма. Эти программы особенно важны для спортсменок, у которых травмы ПКС выше, чем у спортсменов-мужчин, а также для детей и подростков, которые подвержены высокому риску повторного разрыва ПКС.
Исследователи обнаружили, что спортсменки часто приземляются с относительно прямыми коленями и сгибаются внутрь друг к другу, при этом большая часть веса тела приходится на одну ногу, а верхняя часть тела наклоняется в одну сторону; Эти четыре фактора создают чрезмерную нагрузку на связки колена и, таким образом, увеличивают вероятность разрыва ПКС. Есть свидетельства того, что участие в нейромышечных тренировках (НМТ), которые сосредоточены на укреплении, балансе и общей стабильности подколенного сухожилия, снижает риск травм за счет улучшения двигательных паттернов во время движений с высоким риском. Такие программы полезны для всех спортсменов, особенно для спортсменок-подростков.
Программы предотвращения травм (IPP) надежны в снижении факторов риска запросов ACL, ссылаясь на теории доминирования. Теория доминирования связок уменьшила пиковый момент отведения колена, но должна быть больше сосредоточена на расстановке приоритетов в индивидуальных упражнениях, ориентированных на конкретные задачи, с акцентом на профиль риска спортсмена. Это более выгодно, чем обычная программа. Увеличиваются углы сгибания бедра и колена, такие как плиометрика и прыжковые приземления, что снижает риск доминирования четырехглавой мышцы. Однако не было обнаружено изменений для пика vGRF, который измеряет более «мягкие» приземления. К сожалению, не было убедительных данных о том, как IPP снижает риск, связанный с теорией доминирования ног.
Лечение разрывов ПКС важно для:
Нехирургический
Нехирургическое лечение разрыва ПКС включает постепенную, структурированную реабилитацию, направленную на восстановление мышечной силы, динамический контроль над коленями и психологическую уверенность. Для некоторых ПКС может зажить без хирургического вмешательства в процессе реабилитации (т. Е. Разорванные части воссоединяются, образуя функциональную связку).
Целью лечебной физкультуры является восстановление нормального функционирования мышечной системы и системы равновесия в области колена. Исследования показали, что, тренируя мышцы вокруг колена надлежащим образом с помощью физических упражнений, тело может «научиться» снова контролировать колено, и, несмотря на дополнительное движение внутри колена, колено может чувствовать себя сильным и способным противостоять силе.
Обычно этот подход включает посещение физиотерапевта или специалиста по спортивной медицине вскоре после травмы для наблюдения за интенсивной, структурированной программой упражнений. Вначале можно использовать другие методы лечения, например, практическую терапию, чтобы уменьшить боль. Физиотерапевт будет выступать в роли наставника в процессе реабилитации, обычно устанавливая цели для восстановления и сообщая о достигнутом прогрессе.
Расчетный период безоперационного восстановления составляет 3–6 месяцев и зависит от степени первоначальной травмы, предшествующей физической формы и приверженности целям реабилитации и спорту. Некоторые могут быть недовольны результатами безоперационного лечения и могут выбрать операцию позже.
Операция
Операция по реконструкции ПКС включает замену разорванной ПКС «трансплантатом», который представляет собой сухожилие, взятое из другого источника. Трансплантаты могут быть взяты из сухожилия надколенника, сухожилия подколенного сухожилия, сухожилия четырехглавой мышцы либо от человека, подвергающегося процедуре (« аутотрансплантат »), либо от трупа (« аллотрансплантат »). Трансплантат служит каркасом, на котором будет расти новая связочная ткань.
Операция проводится с помощью артроскопа или крошечной камеры, вставленной внутрь колена, с дополнительными небольшими разрезами вокруг колена для вставки хирургических инструментов. Этот метод менее инвазивен и, как доказано, приводит к меньшей боли после операции, меньшему времени нахождения в больнице и более быстрому восстановлению, чем «открытая» операция (при которой делается длинный разрез на передней части колена и открывается сустав. и выставлены).
Сроки реконструкции ПКС спорны: одни исследования показывают худшие результаты, когда операция проводится сразу после травмы, а другие не показывают разницы в результатах, когда операция проводится немедленно, по сравнению с тем, когда операция откладывается. Американская академия хирургов-ортопедов заявила, что существуют умеренные доказательства в поддержку рекомендации о том, что реконструкция ПКС должна происходить в течение пяти месяцев после травмы, чтобы улучшить функцию человека и защитить колено от дальнейших травм; однако необходимо провести дополнительные исследования, чтобы определить лучшее время для операции и лучше понять влияние времени на клинические исходы.
Реабилитация
Прогноз
Прогноз травмы ПКС в целом благоприятный, многие люди восстанавливают функцию поврежденной ноги в течение нескольких месяцев. Травма ACL раньше была травмой, заканчивавшей карьеру конкурентоспособных спортсменов; однако в последние годы операция по восстановлению ПКС с последующей физиотерапией позволила многим спортсменам вернуться к уровню работоспособности до травм.
Долгосрочные осложнения травмы ПКС включают ранний артрит колена и / или повторный разрыв связки. Факторы, повышающие риск артрита, включают тяжесть первоначальной травмы, повреждение других структур колена и уровень активности после лечения. Невосстановление разрыва ПКС иногда может вызвать повреждение хряща внутри колена, потому что при разрыве ПКС большеберцовая и бедренная кость с большей вероятностью будут тереться друг о друга.
К сожалению, у молодых спортсменок есть значительный риск повторного разрыва трансплантата ПКС или разрыва ПКС на другом колене после выздоровления. Этот риск зарегистрирован как почти у каждого четвертого юного спортсмена. Следовательно, спортсмены должны пройти обследование на наличие нервно-мышечного дефицита (т. Е. Более сильная слабость в одной ноге, чем в другой, или неправильная форма приземления) перед возвращением в спорт.
Эпидемиология
Спортивный
Спортсмены средней школы подвержены повышенному риску разрыва ПКС по сравнению с не спортсменами. Среди школьниц в США наибольшим риском разрыва крестообразных связок является футбол, за которым следуют баскетбол и лакросс. В американском баскетболе и футболе у женщин больше всего разрывов на крестообразные связки, чем во всех других видах спорта. Самым опасным видом спорта для старшеклассников в США был баскетбол, за ним следуют лакросс и футбол. В баскетболе женщины в 5-8 раз чаще страдают разрывом передней крестообразной связки, чем мужчины.