Болезнь Аддисона
Синонимы: болезнь Аддисона, «бронзовая болезнь», хроническая недостаточность коры надпочечников, надпочечниковая недостаточность.
Научный редактор: Волкова А.А., врач-эндокринолог, практический стаж с 2015 года.
Сентябрь, 2018.
Болезнь Аддисона возникает при поражении более 90% ткани надпочечников. Патология по приблизительным оценкам встречается у 1 пациента из 20 тысяч. В подавляющем большинстве случаев причина заболевания – аутоиммунный процесс (нападение собственной иммунной системы), за ним по частоте следует туберкулез.
Как синдром, хроническая недостаточность коры надпочечников присутствует при множестве наследуемых заболеваний.
Болезнь Аддисона сопровождается повышением уровня адренокортикотропного гормона (АКТГ), вместе с альфа-меланоцитостимулирующим гормоном, обусловливающим потемнение кожных покровов и слизистых оболочек – отличительный признак болезни Аддисона, в связи с чем ее также называют «бронзовой».
Вторичная недостаточность коры надпочечников обусловлена недостаточностью железы головного мозга – гипофиза; в отличие от первичной никогда не сопровождается потемнением кожи.
Проявления болезни Аддисона складываются из признаков недостаточного выделения гормонов надпочечниками. Преобладание тех или иных проявлений определяется длительностью заболевания.
Адреналовые (надпочечниковые) кризы
Адреналовый криз – остро развивающееся состояние, угрожающее здоровью и жизни пациента, сопровождающееся резким снижением уровня гормонов надпочечников в кровеносном русле или внезапным повышением в их потребности при условии, что функция органов нарушена.
Причины адреналового криза:
Проявления адреналового криза:
Болезнь Аддисона
Общие сведения
Аддисонова болезнь представляет собой хроническую недостаточность функционирования коры надпочечников, проявляющуюся в снижении или прекращении секреции гормонов – минералокортикоидов и глюкокортикоидов (альдостерона, кортизола, кортизона, кортикостерона, дезоксикортикостерона и прочих кортикостероидов).
Недостаток гормонов минералокортикоидов приводит к повышению экскреции натрия и снижению экскреции калия, преимущественно с мочой, а также с потом и слюной, при этом электролитный дисбаланс вызывает тяжелую дегидратацию, гипертоничность плазмы, ацидоз, снижение объема циркулирующей крови, гипотензию и даже циркуляторный коллапс. Однако, если патология вызвана пониженной продукцией АКТГ, уровень электролитов остается нормальным или умеренно измененным. Тогда как недостаток глюкокортикоидов вызывает такие симптомы болезни Аддисона: изменения чувствительности к инсулину и нарушение углеводного, белкового и жирового метаболизма. В результате необходимые для жизнедеятельности углеводы образуются из белков, снижается уровень сахара в крови, истощаются запасы гликогена, откладываемые в печени, что выражается в общей, мышечной и в том числе миокардиальной слабости. У больных ухудшается сопротивляемость к вирусам и инфекциям, травмам и различным видам стресса. В процессе развития недостаточности снижается сердечный выброс, возникает циркуляторная недостаточность.
Если уровень плазменного кортизола понижен, то происходит стимуляция синтеза АКТГ и повышение уровня β-липотропного гормона, обладающего меланоцитостимулирующей активностью, которая вместе с тропином дает гиперпигментацию. У людей не только бронзовая кожа, но и слизистые. Это значит, что вторичная недостаточность, возникшая вследствие функциональных нарушений гипофиза, не проявляется в виде гиперпигментации.
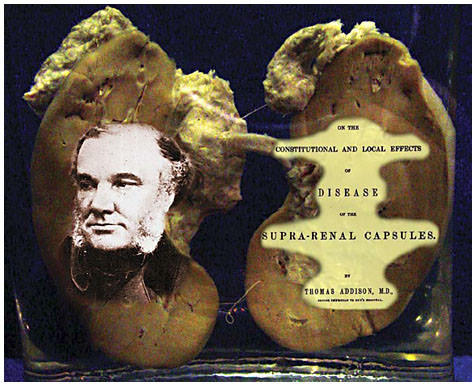
Встречается это эндокринное расстройство достаточно редко – 4-6 человек на 100 тыс. в статистике разных стран. Оно впервые было описано английским врачом, отцом эндокринологии Томасом Аддисоном еще в 1855 году в книге «О конституциональных и местных последствиях заболеваний коры надпочечников».
Томас Аддисон и его книга
Патогенез
Существует множество механизмов поражения коры надпочечников, вызывающих недостаточность выработки гормонов – гипокортицизм, или полное их отсутствие – акортицизм. К ним относят:
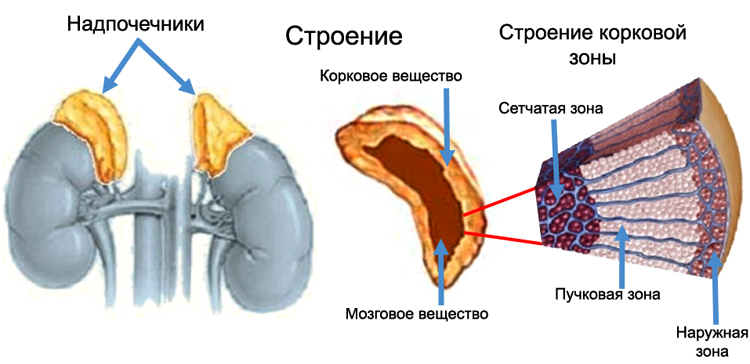
Гормоны коркового вещества надпочечников и их значение
Гормоны, продуцируемые в морфофункциональном корковом слое надпочечников являются кортикостероидами. Среди них наибольшую активность и значение имеют:
Классификация
В зависимости от механизма развития Аддисоновой или по-другому бронзовой болезни выделяют:
Острая недостаточность надпочечниковых желез называется гипоадреналовым или Аддисоновым кризом.
Особенности аддисонического криза
Развивается Аддисонический криз внезапно и может угрожать жизни человека. Низкие концентрации гормонов (кортизола, альдостерона) в кровотоке приводят к потере сознания или психозу, спутанности сознания, делирию, лихорадке, сильной рвоте и диареи, нарушениям минерального и водного баланса, болям в ногах, пояснице, животе, снижению АД и даже вызвать шок.
Причины
Аддисонова болезнь и гипофункция надпочечников может развиться в результате таких процессов и патологий как:
Симптомы болезни Аддисона
Наиболее остро проявляется симптоматика Аддисоновой болезни в условиях стресса, когда происходит истощение симпатико-адреналовой системы и организм испытывает повышенную потребность в глюкокортикоидах. Патология развивается медленно и может быть не замечена в течение нескольких месяцев и даже лет, при этом она прогрессирует, и больной испытывает:
Кроме того, развивается артериальная и достаточно часто — ортостатическая гипотензия. У женщин со стороны половой системы истощение надпочечников вызывает сбои менструального цикла, у мужчин – наблюдается эректильная дисфункция.
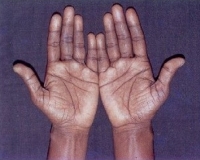
Важно! Одно из самых специфических проявлений заболевания, описанного Аддисоном – гиперпигментация кожных покровов тех областей, которые подвергаются солнечному облучению или большему трению. Темные пятна – мелазмы возникают по всему телу и даже на деснах, поэтому патология еще известная, как бронзовая болезнь. Лишь у 10% больных нет этого симптома и такую патологию называют «Белый Аддисон».
Известна и другая патология, описанная Аддисоном и проявляющаяся в виде желтушности покровов — анемия Аддисона-Бирмера, развивается при дефиците витамина В12 и называется еще по-другому пернициозная анемия или злокачественное малокровие.
Болезнь Аддисона-Бирмера: симптомы и особенности
В основе патологии атрофия слизистых желудка и прекращение секреции фактора Касла. Чаще всего встречается у пожилых особ и людей старше 40 лет. Помимо аутоиммуного механизма, причиной может быть строгое вегетарианство, рак, гельминтоз, резекция желудка и энтерит.
Симптомы болезни Аддисона-Бирмера сводятся к жжению языка, чувствительности, сухости и воспалению слизистых, быстрой утомляемости, головокружению, мигрени, одышке, усиленному сердцебиению, сонливости днем и ночной бессоннице. При этом присоединяются диспепсические расстройства — анорексия, диарея. Очень часто больные обращаются за медицинской помощью со значительной анемизацией.
Анемия Аддисона-Бирмера лечиться введением инъекционно витамина В12, а также направлена на нормализацию уровня гемоглобина.
Анализы и диагностика
Чтобы подтвердить Аддисонову болезнь нужно провести:
Основанием для диагностирования Аддисонического криза является:
Лечение
Основным способом лечения первичного гипокортицизма является гормональная заместительная терапия. Недостаток кортизола можно восполнить гидрокортизоном, а альдостерона — флудрокортизона ацетатом.
Кроме того, в ходе лечения важно устранить последствия обезвоживания, провести симптоматическую терапию – ликвидировать проявления сердечной и дыхательной недостаточности, в случае обнаружения инфекции — назначить антибактериальные препараты.
Болезнь Аддисона
Болезнь Аддисона (гипокортицизм, хроническая надпочечниковая недостаточность) — это редкое заболевание, характеризующееся недостаточной выработкой надпочечниками глюкокортикоидного гормона кортизола и минералокортикоидного гормона альдостерона.
Чаще всего гипокортизицм, которому подвержены как мужчины, так и женщины, возникает в 30-50 лет, однако дебют (первое клиническое проявление) заболевания может наблюдаться в любом возрасте.
Распространенность болезни Аддисона во всем мире составляет 40-60 пациентов с установленным диагнозом БА на 1 миллион человек.
Причины возникновения
Как правило, болезнь Аддисона возникает из-за повреждения или разрушения коры надпочечников в результате развития аутоиммунного процесса (иммунная система воспринимает кору надпочечников как чужеродную, атакует и разрушает ее) или другого аутоиммунного заболевания, имеющегося у пациента.
К другим причинам возникновения заболевания относятся:
Дефицит глюкокортикоидных и минералокортикоидных гормонов, вызванный снижением функции коры надпочечников, называют первичной надпочечниковой недостаточностью. Если надпочечники не способны продуцировать эти гормоны по другим причинам (например, из-за аномалий гипофиза или его дисфункции), речь идет о вторичной надпочечниковой недостаточности.
Симптомы
Болезнь Аддисона прогрессирует медленно, в течение нескольких месяцев. Симптомы могут варьироваться от человека к человеку. Первые клинические проявления часто неспецифичны, то есть сходны с симптомами других — распространенных — заболеваний.
Обычно на начальных стадиях заболевания пациент не ощущает никаких симптомов. К сожалению, дебют БА ассоциирован с 90% повреждения коры надпочечников.
К симптомам болезни Аддисона относятся:
Иногда болезнь Аддисона, не проявлявшая себя ранее, может возникнуть внезапно и остро — например, при отсутствии необходимого лечения или в результате воздействия стрессовых факторов (несчастный случай, травма, хирургическое вмешательство), инфекции, другого заболевания. В этом случае речь идет о жизнеугрожающем состоянии — т. н. аддисоническом кризе или острой надпочечниковой недостаточности. Характерные признаки: сильная слабость, спутанность сознания, боли в спине, ногах и животе, рвота и диарея, низкое артериальное давление, гиперкалиемия, гипонатриемия.
Диагностика
Диагноз устанавливается на основании анамнеза, жалоб и симптомов пациента, результатов лабораторной и инструментальной диагностики (КТ, МРТ).
Анализы крови направлены на определение уровня натрия, калия, кортизола и адренокортикотропного гормона (АКТГ), который стимулирует выработку гормонов корой надпочечников, а также на выявление специфических антител, ассоциированных с болезнью Аддисона.
Пациенту может быть назначена стимуляционная проба АКТГ, во время которой (для стимуляции выработки кортизола) вводится адренокортикотропный гормон. Если стимуляция не приводит к выработке нормального уровня кортизола, это указывает на повреждение надпочечников или нарушение их функции.
Также проводится инсулин-индуцированная гипогликемическая проба, которая помогает установить взаимосвязь характерных симптомов болезни Аддисона с аномалиями гипофиза или нарушениями его функции. Во время этого теста пациенту вводится быстродействующий инсулин, уровень сахара в крови замеряется до и после инъекции.
Для оценки функции надпочечников и их структурных особенностей дополнительно проводится визуализация с помощью КТ и МРТ. Эти исследования помогают уточнить характерные изменения, наблюдаемые при развитии болезни Аддисона.
Дифференциальный диагноз
Чаще всего болезнь Аддисона дифференцируют (различают) со следующими заболеваниями:
Лечение болезни Аддисона
Лечение болезни Аддисона основано на применении медикаментозной терапии, направленной на замещение глюкокортикоидного и минералокортикоидного гормонов. Рекомендуется пероральный прием гидрокортизона и флудрокортизона, дозировка препаратов подбирается индивидуально. Терапия проводится на протяжении всей жизни.
Некоторым пациентам может быть предложена андроген-заместительная терапия (тестостерон или андростендион). Больные, получающие такое лечение, сообщают о снижении проявлений усталости, улучшении настроения и психоэмоционального состояния в целом, повышении либидо (у женщин), однако эти подходы к лечению пока исследуются.
Лечение аддисонического криза включает внутривенное введение гидрокортизона, жидкостей, электролитов и препаратов, нормализующих артериальное давление.
Особенности и преимущества лечения болезни Аддисона в клинике Рассвет
Своевременная диагностика и эффективное лечение редких синдромов и болезней входят в область интересов всех врачей клиники Рассвет.
Наши эндокринологи — врачи высокой квалификации, прекрасно подготовлены и имеют большой практический опыт.
Пациентам с подозрением на болезнь Аддисона проводятся все необходимые диагностические исследования для подтверждения или исключения диагноза. При необходимости индивидуально подбирается адекватная схема терапии.
Рекомендации врача-эндокринолога клиники Рассвет пациентам с болезнью Аддисона
Помимо приема препаратов заместительной терапии, пациенту необходимо следить за тем, чтобы получать достаточное количество соли (натрия) из рациона, особенно во время физических нагрузок, при жаре или желудочно-кишечных расстройствах.
Дозировка принимаемых лекарств может быть временно увеличена, если пациент испытывает стресс, связанный с проведением операции, инфекционными и другими заболеваниями. Если из-за тошноты и рвоты пациент не может принимать необходимые препараты перорально, ему назначаются инъекции.
Пациентам с болезнью Аддисона важно знать, что прием стероидов в их случае не связан с серьезными побочными эффектами, поскольку осуществляется восполнение недостатка выработки гормонов. При правильном подборе дозировки лекарств побочные эффекты практически не наблюдаются.
Пациентам с болезнью Аддисона необходимо постоянно иметь при себе медицинский документ, свидетельствующий о наличии заболевания, для случаев оказания экстренной медицинской помощи.
Болезнь Аддисона нельзя предотвратить, но для нее существует эффективное лечение. При своевременной диагностике, правильном подборе терапии, соблюдении мер профилактики острой надпочечниковой недостаточности, ожидаемая продолжительность жизни у пациентов с этим заболеванием не снижается.
Болезнь Аддисона ( Бронзовая болезнь )
Болезнь Аддисона – это первичная надпочечниковая недостаточность (ПНН), которая вызвана разрушением железистой ткани надпочечников и снижением синтеза гормонов. Заболевание возникает на фоне аутоиммунных патологий, поражения эндокринных желез туберкулезным процессом. Классические симптомы включают гиперпигментацию кожных покровов, общую и мышечную слабость, диспепсические расстройства. Для диагностики применяются иммунологические и гормональные исследования крови, методы лучевой диагностики. Лечение Аддисоновой болезни включает заместительную гормонотерапию, диетотерапию, коррекцию первопричины патологии.
МКБ-10
Общие сведения
Клинический синдром, связанный с поражением надпочечников, был впервые описан английским терапевтом Томасом Аддисоном в 1855 г. Позже связь между характерным симптомокомплексом и надпочечниковой недостаточностью подтвердил французский врач А. Труссо, который назвал ее «Аддисоновой болезнью». В практической эндокринологии заболевание встречается с частотой от 35 до 140 случаев на 1 млн. населения. Пик диагностики приходится на возраст 20-50 лет, патология чаще развивается у женщин.
Причины
Основным пусковым фактором болезни Аддисона признано аутоиммунное повреждение надпочечников, которое составляет до 90% всех причин заболевания. Надпочечниковая недостаточность зачастую сопровождается другими аутоиммунными процессами: витилиго, сахарным диабетом 1-го типа, гипотиреозом и тиреоидитом. При сочетании таких патологий диагностируется полигландулярный синдром. Другие причины недостаточности надпочечников:
На современном этапе установлена вероятность генетической предрасположенности к появлению заболевания. Ученым удалось выяснить ассоциацию болезни Аддисона с HLA монотипами DQ2/DR4–DQ8. Другие исследования доказали роль полиморфизма единичного нуклеотида в области гена CTLA-4. Развитие патологии связывают с нарушением отрицательного отбора лимфоцитов в тимусе, в результате чего формируются аутоиммунные реакции.
Все вышеописанные причины вызывают первичную недостаточность надпочечников, имеющую сходный патогенез и клиническую картину. Во избежание путаницы в терминологии в настоящее время эндокринологи используют название «болезнь Аддисона» только для обозначения ПНН аутоиммунного и туберкулезного генеза. Именно эти варианты заболевания описывал в своих работах Томас Аддисон.
Патогенез
Надпочечниковые железы – парный эндокринный орган, который состоит из коркового и мозгового вещества. В корковом слое вырабатывается ряд гормонов: минералокортикоиды (альдостерон), глюкокортикоиды (кортизол), половые стероиды (андрогены и эстрогены). Механизм развития Аддисоновой болезни связан с недостаточным количеством альдостерона и кортизола, которые участвуют процессах обмена веществ и воздействуют практически на все внутренние органы.
При дефиците кортизола – основного адаптогенного гормона – наблюдается снижение сопротивляемости к эндо- и экзогенным стрессовым факторам, при которых в норме концентрация глюкокортикоидов повышается в десятки раз. К тому же у пациентов развивается циркуляторная недостаточность, дегидратация, угнетение глюконеогенеза и уменьшение запасов гликогена в печени.
Недостаток альдостерона обуславливает повышение уровня калия и снижение количества натрия в крови. При нехватке этого гормона происходят усиленные потери воды через почки и желудочно-кишечный тракт, в результате чего снижается объем циркулирующей крови и развивается артериальная гипотензия. Избыток калия нарушает работу сердца, ухудшает внутрижелудочковую проводимость.
Симптомы болезни Аддисона
Клиническая картина развивается постепенно, зачастую пациенты не могут вспомнить точное время манифестации заболевания. К первым признакам болезни Аддисона относят необъяснимую слабость, снижение работоспособности, уменьшение мышечной силы. Больному становится трудно выполнять привычные бытовые действия, в тяжелых случаях человек не покидает постели, отказывается есть и разговаривать. На фоне артериальной гипотонии возникают обмороки.
Большинство пациентов имеют диспепсические расстройства: разлитые боли в животе, тошноту и рвоту, неустойчивость стула. Симптомы не имеют четкой связи с характером питания, их интенсивность варьирует от легкого недомогания до серьезных нарушений пищеварительной функции. Вследствие массивных потерь натрия развивается пристрастие к соленой пище. На фоне общей слабости, снижения аппетита и угнетения анаболических процессов наблюдается потеря веса.
У пациентов с болезнью Аддисона кожа со временем темнеет и приобретает характерный бронзовый оттенок. Такой симптом стал причиной неофициального названия патологии «бронзовая болезнь». Сначала гиперпигментация возникает на открытых участках тела, которые подвержены действию солнечных лучей, а также в области наружных половых органов и сосков. Затем потемнение кожи наблюдается в местах постоянного трения одеждой, естественных складках тела.
Осложнения
Наиболее опасное последствие болезни Аддисона – развитие острой надпочечниковой недостаточности (аддисонического криза). Такое состояние возникает на фоне травмы, хирургического вмешательства, тяжелой инфекции. У пациентов в течение считанных часов развивается гипотензивный шок, тяжелая дегидратация, гипогликемия. При отсутствии своевременной интенсивной терапии аддисонический криз приводит к летальному исходу.
Более 50% больных со временем сталкиваются с психическими расстройствами и неврозоподобными состояниями. Это особенно характерно для пациентов с недиагностированным заболеванием на фоне повышенной тревоги за здоровье, канцерофобии. При прогрессирующей форме болезни Аддисона возможно появление галлюцинаций. Гиперкалиемия чревата развитием миокардиодистрофии, внутрижелудочковых блокад.
Диагностика
Обследование пациента у врача-эндокринолога начинается с оценки клинических проявлений. Для постановки диагноза обязательно проводится комплекс лабораторных анализов, объем которых определяется с учетом клинической ситуации, общего состояния пациента, наличия признаков других аутоиммунных синдромов. Диагностика болезни Аддисона требует проведения следующих видов исследований:
Дифференциальная диагнгстика
При развернутой клинической картине гипокортицизма и наличии бронзовой пигментации постановка диагноза не затруднена. У пациентов со стертыми проявлениями болезни Аддисона необходимо проводить дифференциальную диагностику с пернициозной анемией, онкопатологией, заболеваниями ЦНС. Желудочно-кишечные симптомы следует отличать от клиники «острого живота», хронического холецистита, энтероколита.
Лечение болезни Аддисона
Диета
Для коррекции электролитных нарушений важное значение имеет диетотерапия. Рацион питания обогащают поваренной солью в количестве 5-10 г в сутки. Поскольку аскорбиновая кислота активизирует синтез кортикостероидов, рекомендуется дополнительный прием витамина С в высоких дозах. Для восполнения дефицита массы тела диета должна содержать высокий уровень белка, достаточное количество растительных и животных жиров в правильном соотношении.
Фармакотерапия
По возможности при болезни Аддисона назначается этиотропная терапия. При туберкулезном поражении надпочечниковых желез лечение проводится под контролем фтизиатра с применением индивидуальной комбинации препаратов. Для контроля аутоиммунных заболеваний рекомендовано патогенетическое лечение: назначение левотироксина, инсулинотерапии.
Основу лечения составляет заместительная гормональная терапия, которая предполагает применение глюкокортикоидов и минералокортикоидов. Коррекция минералокортикоидного обмена не представляет особых сложностей, с этой целью применяется один препарат в стандартных дозах, который показывает высокую эффективность. Применение кортикостероидов имеет ряд правил и нюансов:
Применение гормонотерапии предполагает строгий клинико-лабораторный контроль, чтобы предупредить развитие ятрогенных осложнений. Критериями успешности терапии являются исчезновение субъективной симптоматики, постепенный регресс пигментации, поддержание нормальной массы тела. Пациентам с болезнью Аддисона рекомендуется избегать приема диуретиков, которые усугубляют электролитные нарушения.
Прогноз и профилактика
При правильно подобранной заместительной терапии заболевание не оказывает существенного влияния на качество и продолжительность жизни пациентов. Прогноз определяется комплаенсом больного, причинами и степенью тяжести проявлений гипокортицизма. Профилактика болезни заключается в своевременном выявлении и лечении больных туберкулезом, динамическом наблюдении за пациентами с другими аутоиммунными патологиями.