В медицине преждевременной эякуляцией считается наступление семяизвержения быстрее чем за 2 минуты после введения полового члена во влагалище, или начала любых других интимных ласк. Хотя для жизни мужчины это заболевание никакой угрозы не представляет, причиняемые ним психологические страдания можно сравнить с горем от смерти близкого человека. Кроме того, отсутствие нормальной половой жизни между партнёрами (супругами) может спровоцировать разрыв отношений, а потому откладывать лечение этого расстройства нежелательно.
Причины расстройства
Есть несколько причин почему у мужчины может происходить преждевременное семяизвержение:
длительное сексуальное воздержание;
неумение контролировать себя из-за молодого возраста или сексуальной неопытности;
необычайно сильное чувство возбуждения (например, из-за близости в необычном месте);
страх половой близости и неосознаваемое желание её избежать (например, из-за первого неудачного сексуального опыта);
переутомление или хронические стрессы;
воспалительные процессы в уретре или предстательной железе;
слишком короткая уздечка крайней плоти;
повышенная возбудимость в зонах головного мозга, отвечающих за сексуальное возбуждение и эякуляцию;
некоторые формы эректильной дисфункции.
Также представители западной медицины считают, что причиной раннего семяизвержения может стать недостаток в рационе магния.
Способы лечения
На первом этапе больным с преждевременной эякуляцией предписывают сеансы психотерапии. Главная задача психотерапевта — помочь мужчине совладать с чувством внутренней тревожности, преодолеть стрессовые состояния, научится справляться с чувством чрезмерного сексуального возбуждения. В большинстве случаев этого оказывается достаточно.
В более сложных ситуациях больному предписывают другие способы терапии:
тренировочно-лечебные программы, направленные на обучение мужчины продлевать половой акт (упражнения Кегеля, методика Мастерса и Джонса, метод Симманса, даоские сексуальные практики);
применение лекарственных препаратов замедляющих серотониновый обмен и этим вызывающих отсрочку в наступлении сексуального возбуждения (флуоксетин, дапоксетин, золофт и другие);
применение анестетических мазей/гелей, уменьшающих чувствительность полового члена (PSD502 и другие).
Сравнительно новым способом лечения преждевременной эякуляции стал метод внутрикожного введения стерильного раствора гиалуроновой кислоты в область головки пениса. Эта процедура демонстрирует высокую эффективность в снижении повышенной чувствительности головки полового члена, позволяя устранить раннее семяизвержение на срок от двух и более лет. Кроме того, введение гиалуроновой кислоты безопасно и не требует последующего длительного восстановительного периода.
В случаях, когда все вышеописанные методы оказались неэффективными, может быть назначена хирургическая операция: обрезание крайней плоти (циркумцизия), или денервация головки пениса (пересечение нервов, идущих к головке пениса). Денервация бывает полной и селективной. Если причиной раннего семяизвержения является короткая уздечка, выполняется её пластика, позволяющая сделать уздечку длиннее.
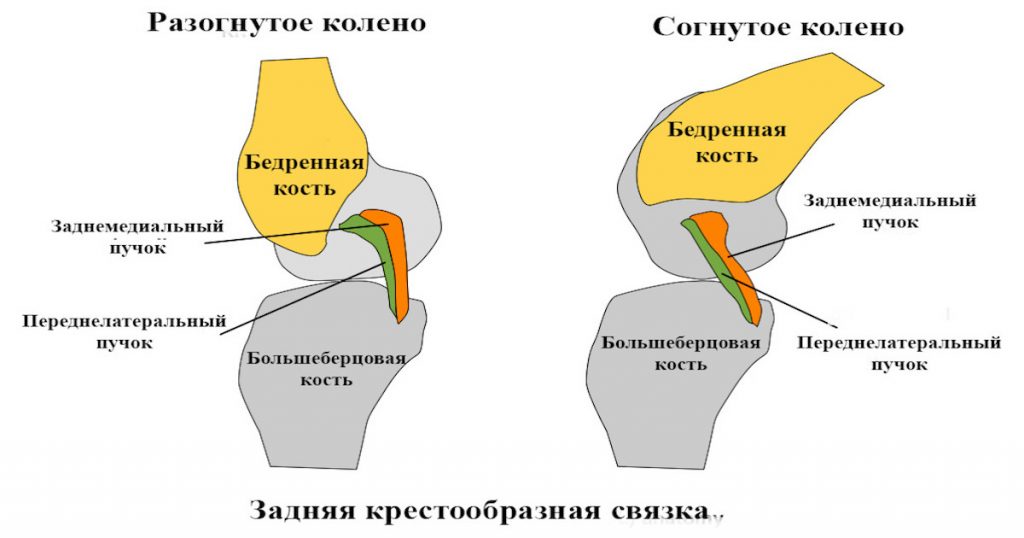
Консервативное лечение повреждений задней крестообразной связки
Задняя крестообразная связка (ЗКС) – крупная связка, которая располагается позади передней крестообразной связки (ПКС) и состоит из двух пучков волокон:
Оба пучка работают как синергисты, что обеспечивает стабильность колена.
Подробнее про заднюю крестообразную связку можно почитать здесь.
Нередко травмы ЗКС встречаются в сочетании с повреждениями других связок колена. Механизм повреждения ЗКС включает вальгусный или варусный компонент в комбинации со смещением большеберцовой кости кзади.
Физикальный осмотр
К наиболее важным диагностическим тестам относят тест заднего выдвижного ящика и симптом провисания голени. Они не только позволяют выявить травму ЗКС, но и определяют план лечения.
Выбор в пользу консервативного или оперативного лечения зависит от степени повреждения ЗКС, а также сопутствующих структур мягкой ткани.
Степени повреждения:
Хирургическое лечение показано при
Совсем скоро состоится семинар Максима Никитина, посвященный диагностике и лечению коленного сустава. Узнать подробнее…
При изолированном повреждении ПКС, несмотря на степень повреждения, можно рекомендовать консервативное лечение.
Консервативное лечение
Большую роль в консервативном лечении играет целеполагание, и мы рекомендуем проводить беседы с пациентом и внимательно обсуждать с ним краткосрочные и долгосрочные цели нехирургической терапии.
Одно из исследований в течение пяти лет наблюдало за состоянием 46 пациентов, у которых была диагностирована II и III степень разрыва ЗКС. Все они с момента получения травмы и до возвращения в спорт получали только консервативное лечение. Результаты исследования показали, что в среднем для возвращения в большой спорт участникам понадобилось 16 недель. 91% из них в течение двух лет по прошествии травмы играли либо на том же уровне, что и до травмы, либо показывали даже лучший результат. 69% участников играли на своем обычном уровне в течение пяти лет. Результаты исследования говорят о том, что консервативное лечение имеет хорошие результаты с точки зрения возвращения к высоким результатам в игре и функциональным возможностям.
Однако среди плюсов нехирургического лечения есть и минусы. Так, можно с очевидностью констатировать, что после консервативной терапии следует развитие остеоартрита.
Так, исследование, в котором приняли участие 14 пациентов с травмами ЗКС, выявило у всех участников увеличение нагрузки на переднемедиальный участок хряща. Это говорит о повышенных нагрузках на медиальный компартмент коленного сустава. Другое исследование 2003 года изучило состояние 181 пациента, которые после травмы ПКС 5 лет получали консервативное лечение. У 77% из них были обнаружены дегенеративные изменения в медиальном мыщелке бедренной кости и у 47% из них – в суставной поверхности головки бедренной кости.
Реабилитация
Принципы реабилитации при консервативном лечении схожи с послеоперационными.
Как правило, для того, чтобы дать связке возможность восстанавливаться в нейтральном положении, необходимо соблюсти несколько важных правил:
Реабилитация в острую фазу
Восстановление амплитуды движений (неделя 0-4):
Уменьшение отека:
Восстановление работы мышц: большое значение имеет обучение активации четырехглавой мышцы, поскольку данная мышца тянет большеберцовую кость вперед, улучшая стабильность коленного сустава. Вы можете направлять надколенник наверх, заставляя квадрицепс сокращаться изолированно.
Переходите к упражнениям с утяжелителями при выполнении следующих условий:
Поздняя реабилитация
Возвращение в спорт
Перед возвращением в спорт пациенту необходимо полностью пройти реабилитационную программу и укрепить мышцы. Готовность пациента возобновить спортивные тренировки можно оценить по следующим критериям:
Повреждение задней крестообразной связки
Являющаяся одной из составных частей коленного сустава, задняя крестообразная связка (ЗКС) выполняет роль соединителя большеберцовой и бедренной костей, исключая их смещение по отношению друг к другу.
Причиной травм (а именно разрывов) данного вида связки является резкое и весьма сильное механическое воздействие в область колена, например, при падении на согнутую нижнюю конечность во время занятий спортом, игре в футбол и т.д.
Как показывает медицинская практика, травмы (разрывы) ЗКС наблюдаются значительно реже, чем травмы передней (ПКС). Однако, при этом, задняя связка имеет невысокие регенеративные возможности, что существенно затрудняет полную регенерацию функций колена.
Анатомические нюансы коленного сустава и ЗКС
Коленный сустав сформирован большеберцовой и бедренной костями, а также размещенной впереди и выполняющей защитную функцию коленной чашечкой (надколенником). В свою очередь кости соединены между собой четырьмя главными группами эластичных и очень прочных связок, обеспечивающих стабильность сустава не только при совершении тех или иных действий, но и в состоянии покоя.
Коллатеральные связки
Коллатеральные связки (латеральная и медиальная), контролирующие и предотвращающие патологическое (травмоопасное) смещение костей колена при движении, размещаются по боковым сторонам сустава. Латеральная – снаружи, коллатеральная – с внутренней части.
Крестообразные связки
Степени разрывов ЗКС
Те или иные виды повреждений ЗКС в медицинской практике наблюдаются реже, чем, например, повреждения иных суставных структур колена. Однако, при этом, подобного рода травмы характеризуются высокой сложностью и опасностью, поскольку зачастую сопровождаются переломами, а также повреждениями связок коллатерального типа, менисков и пр.
Специалисты различают несколько степеней связочных повреждений:
Достаточно часто имеет место быть так называемый частичный разрыв ЗКС. Как правило, при таком состоянии пациенты не спешат обращаться за медицинской помощью, а процесс заживления проходит в самостоятельном режиме и без каких-либо негативных последствий.
Причины повреждений ЗКС
Причинами, по которым происходит повреждение или разрыв ЗКС, могут являться различного рода силовые (механические) удары в область колена, полученные в следующих ситуациях:
Важно отметить, что на наличие любой серьезной травмы ЗКС в ряде случаев указывает соответствующий внутриколенный щелчок.
Симптоматика разрыва ЗКС
Наиболее явными симптомами повреждения ЗКС могут считаться:
Особенности диагностирования повреждений ЗКС
При проведении первичной консультации лечащий специалист выясняет обстоятельства получения повреждения, осматривает сустав, а также получает от пациента любую информацию, касаемо болевых ощущений в области колена.
После предварительного ознакомления с клинической картиной врач назначает физикальное обследование, при помощи которого определяется текущее состояние всех травмированных суставных элементов. Здесь очень важно отметить, что при наличии серьезного повреждения ЗКС может наблюдаться провисание сустава назад, а также ненормальное (все так же назад) смещение голени относительно бедра.
К дополнительным исследовательским методикам, обеспечивающим максимальную точность диагностики, относятся МРТ и рентгенография. Однако, при возрасте травмы свыше 3 месяцев, определить наличие и степень повреждения такими способами весьма и весьма сложно.
Магнитно-резонансная томография (МРТ). Магнитно-резонансная томография обеспечивает визуализацию не только мягких тканей, входящих в коленный сустав, но и позволяет увидеть и оценить состояние самой ЗКС.
Комбинированная травма одновременно нескольких ЗКС
Не редко, разрывы ЗКС сопровождаются повреждениями и коллатеральных связок, особенно наружных. В этом случае, при несвоевременном обнаружении травмы коллатеральной связки и/или отсутствии ее адекватного реконструкционного лечения, возникает большая вероятность утраты коленом нормального стабильного состояния. При этом, в дальнейшем, нагрузка будет распределяться, по большей части, на реконструированную ЗКС, что, в перспективе, спровоцирует ее повторный разрыв.
Кроме того, полное отсутствие лечения травмированных крестообразных и коллатеральных связок непременно приводит к развитию сильнейшей формы артроза, а также деформационным изменениям сустава.
Особенности диагностики комбинированных травм
В случае наличия у пациента комбинированной травмы сустава колена, особенно значимую роль играет тщательность ее исследования. Такой ответственный и внимательный подход позволит наиболее точно определить характер имеющейся клинической картины, а также выстроить адекватную и эффективную тактику последующего лечения.
В этом случае одной из наиболее результативных диагностических методик считается МРТ, обеспечивающее высокую возможность правильной оценки текущего состояния суставной хрящевой ткани, менисков, а также связок.
Особенности лечения травм ЗКС
Консервативные методики
Как уже было отмечено выше, некоторые виды изолированных повреждений ЗКС могут быть нейтрализованы без хирургического воздействия при помощи консервативных методик лечения.
Протокол RICE. Лечение по протоколу RICE, показанному в острые периоды травмирования, включает в себя использование сильноохлаждающих сдавливающих компрессов, высокое положение травмированной ноги, а также соблюдение максимального покоя без нагрузок на конечность.
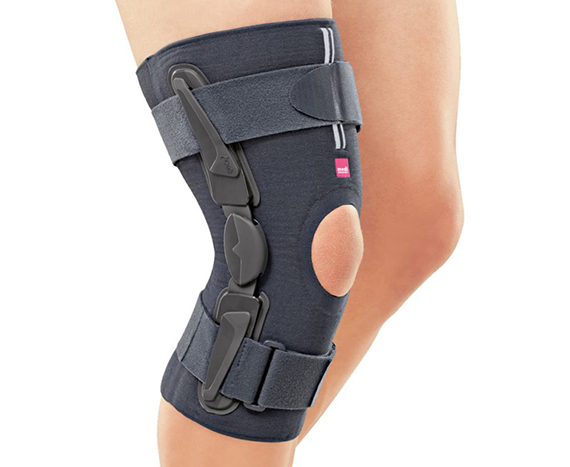
Внешняя стабилизация. С целью стабилизации поврежденного сустава, специалистом может назначаться использование брейса и/или костылей, позволяющих, в дополнение ко всему, существенно сократить нагрузку на нижнюю конечность.
Физиотерапия. Специальная, грамотно подобранная индивидуальная программа физических упражнений позволит укрепить окружающие сустав мышечные ткани, а также эффективным образом восстановить нормальную функцию колена.
Здесь важно отметить, что первичные итоги лечения по той или иной консервативной методике могут носить весьма и весьма благоприятный характер. Однако, по истечение некоторого времени, полученный несколько ранее положительный результат может сойти на нет.
Кроме того, консервативное лечение, при наличии многоплоскостной суставной нестабильности вызванной травмой ЗКС, не имеет каких-либо перспектив.
Хирургические методики
Применение той или иной хирургической методики лечения актуально при наличии комбинированных повреждений связок, что нередко бывает, например, при том же вывихе. На сегодняшний день лечащими специалистами весьма успешно применяются следующие варианты операционных вмешательств.
Реконструкция связки. В подавляющем большинстве клинических случаев, имеющая разрывы ЗКС не поддается сращиванию (сшиванию) хирургическим путем. По этой причине, для восстановления поврежденной связки, специалисты используют трансплантаты, как современные биоинертные эндопротезы, так и аутотрансплантаты, представляющие собой собственные ткани пациента.
Особенности реконструкции ЗКС
Реконструкция ЗКС проводится по малоинвазивной артроскопической методике, суть которой заключается в проведении необходимых хирургических манипуляций через небольшие, предварительно сделанные отверстия (разрезы). Главным преимуществом такого рода операций является минимальный болевой синдром, кратчайший срок пребывания в стационаре, а также минимальный восстановительный период.
Стоит обратить внимание, что техники реконструкции ЗКС постоянно совершенствуются, позволяя обеспечивать пациентам наиболее положительный итоговый результат лечения, а также возможность быстрого возврата к повседневному и активному образу жизни.
Проведению операции по реконструкции ЗКС, как правило, предшествует тщательное диагностическое исследование травмированного сустава колена, выполняемое по методике артроскопии с использованием анестезионных препаратов. Делая 2 четырехмиллиметровых прокола, лечащий специалист совершает осмотр всех элементов сустава, акцентируя особое внимание на состоянии ЗКС и ПКС, а также целостности хрящевой ткани и менисков.
Далее, хирург, при помощи высокочастотного аблятора, проводит иссечение образовавшихся рубцов в районе травмированной связки.
Следующим этапом является формирование каналов (тоннелей) в костной ткани путем установки специальных спиц в бедре и большеберцовой кости. Для того, чтобы исключить повреждение сосудов и нервных волокон, положение сверла и спиц при проведении подобных манипуляций в обязательном порядке контролируется посредством рентгена и все того же артроскопа. Важно отметить, что данный этап является одним из наиболее сложных и ответственных, поскольку совершение даже незначительной ошибки при высверливании каналов, не позволит достичь нужного положительного исхода всей операции и, напротив, может повлечь за собой негативные последствия.
После формирования тоннелей в сустав проводится, натягивается и, при помощи специальной хирургической пуговицы или саморассасываюшегося винта, фиксируется трансплантат. Сама процедура замены связки, зачастую, предполагает применение именно аутотрансплантанта, взятого из собственных тканей (сухожилий) пациента.
В случае грамотного и внимательного подхода хирурга к проведению подобного рода операций, трансплантат успешно приживается и, в течение продолжительного времени, полноценно выполняет свою работу.
Особенности послеоперационной реабилитации
Не зависимо от выбранного метода лечения (консервативного или хирургического), реабилитационно-восстановительный этап считается не менее важным на пути к полноценному решению проблем, вызванных травмами ЗКС. При этом, срок восстановления варьируется и имеет прямую зависимость от степени сложности повреждения, индивидуальных особенностей организма пациента, а также целого спектра иных факторов.
В подавляющем большинстве ситуаций программа физиотерапевтических занятий, позволяющих относительно быстро восстановить мышечный тонус и нормализовать движения сустава, назначается лечащим специалистом спустя 1-4 недели после проведения хирургических манипуляций.
Как бы то ни было, важно понимать, что реабилитация представляет собой достаточно затянутый процесс, благоприятный исход которого напрямую зависит от правильно выбранной методики лечения, грамотного подхода специалиста, а также ответственного подхода самого пациента к соблюдению предоставленных ему рекомендаций лечащего врача.
Стоимость услуг
Первичная консультация специалиста
PRP-терапия и плазмолифтинг (при необходимости)
Внутрисуставная инъекция препарата на основе гиалуроновой кислоты (цена препарата «Дьюралан» не включена)
Ангуляция или Перегиб ствола головного мозга
Ангуляция или Перегиб ствола головного мозга
Последнее редактирование: 24/10/2019, Доктор Мигель Б. Ройо Сальвадор, Номер в коллегии: 10389. Нейрохирурга и Невролога.
Определение
Ангуляция или Перегиб ствола головного мозга состоит из перегиба тканей между продолговатым и спинным мозгом.
В норме допускается небольшой перегиб, его часто можно встретить на снимках. Но сильный перегиб довольно редок и считается за отклонение от нормы.
Обычно эта мальформация сопровождается платибазией, базиллярной импрессией, в тяжелых случаях смещением зуба осевого позвонка. Также он часто связан с опущением миндалин мозжечка или синдромом Арнольда Киари I.
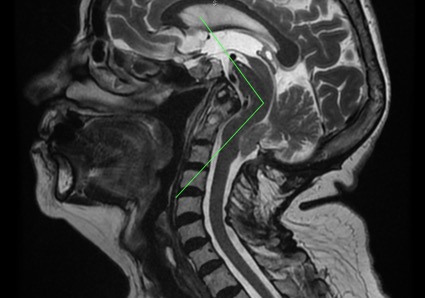
Рис.1.- МРТ головного мозга и шейного отдела позвоночника. Наблюдается углообразный перегиб ствола головного мозга на уровне варолиева моста и продолговатого мозга. Помимо этого видны: базиллярная импрессия, смещение зуба осевого позвонка, опущение миндалин мозжечка. Отмечается также увеличение надмозжечкового пространства, признак, который говорит в пользу теории натяжения спинного мозга и противоречит теории мальформации/маленького затылочного отверстия.
Симптомы
Диагностика ангуляции/перегиба ствола головного мозга проходит при помощи МРТ или КТ, обычно эта мальформация не сопровождается симптомами, но довольно часто связана другими мальформациями, которые могут иметь симптомы.
Магнитно-Резонансная Томография
Диагностика и контроли данного заболевания осуществляются при помощи МРТ головного мозга и шейного отдела. (см. Рис.1).
Причины
– Согласно традиционным теориям:
Перегиб ствола головного мозга связывают с различными врожденными причинами, например, с а-дистрогликанопатией.
– Согласно санитарному методу Filum System ® :
Согласно теории доктора Ройо Сальвадор деформация, наблюдаемая при перегибе ствола головного мозга, связана с асинхронным ростом спинного мозга (а вместе с ней центральной нервной системы) и позвоночника на фазе развития эмбриона. Это провоцирует появление анормального натяжения спинного мозга, которое передается натянутой и короткой концевой нитью от копчика к черепу. Чем сильнее и раньше проявляет себя анормальное натяжение концевой нити, тем больше проявлений в костных мальформациях может произойти, тем более сильным может быть перегиб.
Перегиб ствола головного мозга возникает по той же причине, что и синдром Арнольда Киари I, идиопатические сирингомиелия и сколиоз, и другие костные деформации в зоне большого затылочного отверстия, связанные с натяжением концевой нити. Все они являются проявлением заболевания концевой нити.
Факторы риска
Наиболее частым фактором развития перегиба ствола головного мозга является то, что заболевание концевой нити является генетически наследуемым заболеванием, поэтому если в семье есть случай с перегибом, велик риск его повторения. Патологический механизм развития заболевания концевой нити существует у всех человеческих эмбрионов, клинические проявления заболевания зависит от интенсивности, условий и формы выражения этого механического конфликта.
Осложнения
Осложнения при Углообразном перегибе ствола головного мозга зависят от силы натяжения спинного мозга и от механического конфликта в зоне затылочного отверстия. Эти два фактора определяют размах, интенсивность и степень конфликта между стволом головного мозга и спинным мозгом.
Лечение
Традиционно при углообразном перегибе головного мозга применяется нейрохирургическое лечение.
В настоящее время в большинстве медицинских центров при этом диагнозе проводится краниектомия или декомпрессия затылочного отверстия. Ее обычно назначают только в случае тяжелых симптомов, потому что сама по себе операция несет больше рисков и смертности, чем само заболевание.
C 1993 года, после публикации докторской диссертации доктора Ройо Сальвадор, который связал натяжение всей нервной системы с концевой нитью, натяжение которой провоцирует, среди прочих заболеваний, перегиб ствола головного мозга на уровне дуги атланта, было разработано новое лечение, этиологическое, то есть, устраняющее причину заболевания при помощи хирургического рассечения концевой нити, которое убирает патологический механизм натяжения.
Рассечение концевой нити устраняет натяжение в зоне механического конфликта, облегчает неврологические нарушения. Деформации остаются без изменений, но останавливат свое развитие и развитие травматических нарушений, благодаря исчезновению натяжения всей нервной системы и, особенно, в зоне перегиба.
Наша техника рассечения является минимально инвазивной, показана во всех случаях с заболеванием концевой нити и рекомендуется к применению как можно раньше, потому что при минимальных рисках она останавливает дальнейшее развитие заболевания.
Минимально инвазивное рассечение концевой нити по методу Filum Sistem ® :
Преимущества
1. Устраняется причина перегиба головного мозга на уровне дуги атланта.
2. При помощи минимально инвазивной хирургической техники Барселонского Института Киари, хирургическое время составляет 45 минут. Пребывание в госпитале около суток. Пост-операционный период короткий и без серьезных ограничений. Без поступления в отделение интенсивной терапии. Без переливания крови.
3. Его применение сводит риск смертности к нулю. Без серьезных осложнений.
4. Улучшает симптомы и останавливает развитие перегиба головного мозга на уровне дуги атланта.
Недостатки
1. Небольшой шов в зоне копчика, возможны осложнения в виде инфекции шва и гематомы в зоне операции.
2. Улучшение спастичности иногда ошибочно принимают за снижение силы в конечностях.
3.Во время процесса восстановления и улучшения чувствительности могут появиться неприятные ощущения, которые обычно принимают за нежелательные последствия.
4. При улучшении кровоснабжения головного мозга может увеличиться мозговая активность и могут наблюдаться перепады в настроении в течение начального пост-оперативного периода.
Затылочная краниоктомия:
(Декомпрессия большого затылочного отверстия)
Преимущества
1. Избежание риска внезапной смерти.
2. Состояние некоторых пациентов улучшается.
Недостатки
1. Не устраняет причину заболевания.
3. Агрессивная операция, калечит и возможны последствия.
4. Малый процент улучшения и на короткий срок.
5. Неврологический дефицит: зависит от местонахождения увечья: Эмипарезия (паралич половины тела от 0,5 до 2,1%. Изменения в зрительном пространстве от 0,2 до 1,4%. Изменения в речи от 0,4 до 1%. Недостаток в чувствительности от 0,3 до 1%. Отстутствие равновесия, трудности с ходьбой от 10 до 30%.
6. Послеоперационное внутримозговое кровоизлияние в оперируемой области, эпидуральная гематома, интрааксиальное кровоизлияние, которые могут вызвать неврологический дефицит или ухудшение ранее существовашего дефицита (от 0,1 до 5%).
7. Отек мозга, в зависимости от процесса и ситуации, риск достигает 5%.
8. Поверхностная, глубокая или внутричерепная инфекция, риск от 0,1 до 6,8%, с формированием мозгового абсцесса, асептического-септического менингита.
9. Гемодинамические изменения из-за манипуляций с нарушениями в стволе мозга.
10. Газовая эмболия (у больных в сидячей позиции).
11. Выход спинномозговой жидкости от 3 до 14% (фистула СПЖ).
12. Послеоперационная гидроцефалия.
14. Тетрапарез (потеря силы во всех конечностях)
Результаты лечения по методу Filum System ®
При помощи метода Filum System® было прооперировано более 1500 пациентов с диагнозом: заболевание концевой нити и нейро-черепно-позвоночный синдром.
Целью операции является устранение причины появления заболевания и остановка его развития и механического конфликта, для того, чтобы качество жизни пациента не ухудшалось.
Список литературы
Заболевание концевой нити
После исследований доктора Ройо Сальвадор и его докторской диссертации (1992г.) было установлено, что несколько заболеваний, чья причина появления ранее была неизвестна, такие как: синдром Арнольда Киари I, идиопатические Сирингомиелия и Сколиоз, Платибазия, Базиллярная Импрессия, Смещение зуба осевого позвонка, Углообразный перегиб на уровне дуги атланта, – входят в состав новой патологии – Заболевания концевой нити – и возникают по одной и той же причине: натяжения спинного мозга и всей нервной системы.
Сила натяжения всей нервной системы при заболевании концевой нити присутствует при формировании всех человеческих эмбрионов, в большей или меньшей степени все страдают от ее последствий и разных форм проявлений и интенсивности.
С заболеванием концевой нити могут быть связаны такие заболевания как: межпозвонковые грыжи, некоторые синдромы сосудистой недостаточности головного мозга, фасеточный синдром, синдром Бострупа, фибромиалгия, хроническая усталость, ночной энурез, недержание мочеиспускания и острый парапарез.
Свяжитесь с нами
Меня зовут Нина, я буду ассистентом в Вашей консультации.
Все консультации, полученные через этот формуляр или по электронной почте Барселонского Института Киари & Сирингомиелии & Сколиоза, передаются медицинскому отделу, и ответы проверяются доктором М. Б. Ройо Сальвадор.