Анизометропия
Анизометропия – это патология клинической рефракции глаза, при которой разница преломляющей силы между глазными яблоками превышает 2 дптр. Заболевание проявляется диплопией, размытостью изображения перед глазами, снижением остроты зрения, быстрой утомляемостью при выполнении зрительной работы. Для постановки диагноза применяют визометрию, УЗИ, компьютерную рефрактометрию, периметрию, биомикроскопию, офтальмоскопию, скиаскопию. Тактика лечения сводится к коррекции зрительной дисфункции при помощи контактных линз, очков или применению хирургических методов (эксимерлазерный интрастромальный кератомилез, имплантация ИОЛ).
МКБ-10
Общие сведения
Анизометропия относится к группе аномалий рефракции. Согласно статистическим данным, распространенность патологии в структуре всех заболеваний органа зрения составляет 17%. Доказано, что разница силы преломления глаз у детей встречается чаще, чем у взрослых. В семилетнем возрасте болезнь диагностируют у 8% школьников, к десяти годам этот показатель достигает 17%. В процессе рефрактогенеза только у 38,2% детей клинические проявления остаются стабильными, у 25,5% пациентов наблюдается регресс симптоматики, у 36,3% выраженность симптомов нарастает. В европейских странах данным заболеванием страдает 1,5% населения, в Китае – 4%.
Причины анизометропии
В большинстве случаев в основе анизометропии лежит органическая патология органа зрения. Функциональные изменения приводят к незначительному увеличению разницы рефракции, что не сопровождается клиническими проявлениями. Основные причины заболевания:
Патогенез
При превышении разницы преломляющей силы обоих глаз более чем на 2 диоптрии возникают расстройства бинокулярного зрения. При длительном течении заболевания нарастает клиника вторичного косоглазия. В норме изображение формируется как одно целое с участием сетчатой оболочки двух глаз и головного мозга. Разная рефракция является причиной того, что изображение на сетчатке деформируется, больной видит его «размытым». При этом пациент компенсаторно ограничивает участие более слабовидящего глаза в акте зрения.
При аномальном размере продольной оси нарушается аккомодационная способность. Если симптоматика вызвана патологией рефракции, то изменяется положение узловых точек, что также затрудняет формирование изображения на внутренней оболочке. Снижение остроты зрения носит обратимый характер, поскольку вызвано спазмом аккомодации.
Классификация
В клинической офтальмологии различают врожденную и приобретенную анизометропию. Заболевание может развиваться самостоятельно или быть проявлением других офтальмопатологий. Согласно клинической классификации, выделяют следующие формы болезни:
Различают три степени выраженности анизометропии:
Симптомы анизометропии
Основные клинические проявления анизометропии вызваны нарушением бинокулярного зрения. Различия в преломляющей силе глаз менее 2 дптр слабо выражены и в редких случаях могут приводить к незначительному зрительному дискомфорту. Применение очковой коррекции обеспечивает нормальную остроту зрения. При средней степени заболевания пациенты предъявляют жалобы на двоение, нечеткость контура изображений перед глазами, снижение зрительных функций. Для анизометропии характерно исчезновение симптомов при закрытии одного глаза. Родители часто отмечают, что ребенок жмурится при чтении, просмотре телевизора или работе за компьютером.
При высокой степени резко нарушено бинокулярное зрение. Характерный симптом анизометропии – увеличение разницы в яркости и величине изображения (анизейония). Очковая коррекция часто сопровождается анизофорией. Симптоматика страбизма появляется только при смене направления взгляда. Для данной формы типично развитие анизоперескопии, при которой существенно затруднена конвергенция. При продолжительных зрительных нагрузках наступает быстрое утомление, усиливается головная боль, иррадиирующая в надбровные дуги.
Осложнения
Ранее осложнение анизометропии – амблиопия, обусловленная преднамеренным ограничением участия пораженного глаза в зрении. При отсутствии своевременной диагностики и лечения развивается сходящийся или расходящийся страбизм. Длительное ношение контактных линз приводит к микроповреждениям роговой оболочки, кератиту, эпителиальному отеку, рубеозу радужки и неоваскуляризации роговицы. Повышен риск развития инфекционных и воспалительных заболеваний переднего отдела глаз (конъюнктивит, блефарит, ирит). Специфическое осложнение патологии – анизоаккомодация, которая характеризуется разной аккомодационной способностью глаз.
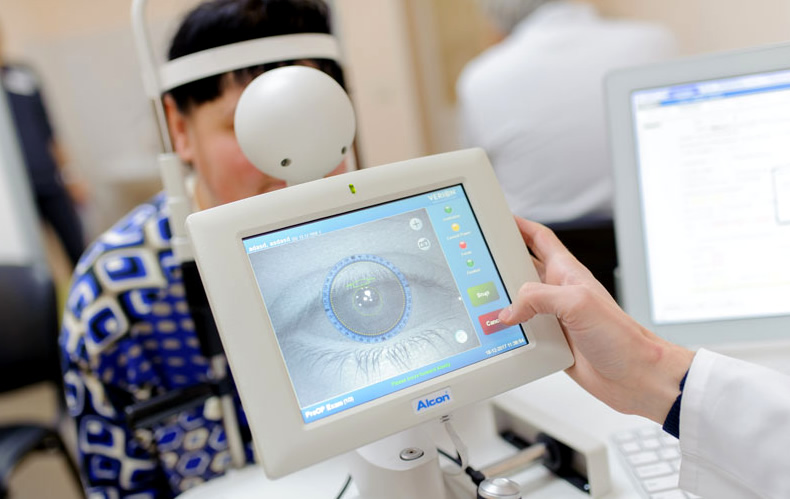
Диагностика
Зачастую объективные признаки анизометропии выявляются случайно при офтальмологическом обследовании. Пациенты обращаются за помощью к специалисту только при средней и высокой степени заболевания. План диагностики включает:
Лечение анизометропии
Этиотропная терапия сводится к устранению проявлений основного заболевания. Консервативные методы коррекции остроты зрения используются у больных с легкой и средней степенью патологии. Если разница в корригирующих стеклах должна превышать 2,5 дптр, показано оперативное вмешательство. Для лечения анизометропии применяются следующие методики:
Прогноз и профилактика
Прогноз для жизни и трудоспособности благоприятный. Специфические методы профилактики не разработаны. Неспецифические превентивные меры сводятся к контролю остроты зрения и клинической рефракции. Лицам, которым в течение последних 2 лет проводились оперативные вмешательства на глазах, показана консультация офтальмолога 1 раз в 6 месяцев с обязательным проведением рефрактометрии и визометрии. При диагностике аномалий клинической рефракции у детей старше 1 года необходимо осуществлять своевременную коррекцию зрительной дисфункции с целью профилактики развития косоглазия. У пациентов младше 12 месяцев использование специальных методов лечения не показано.
Анизометропия
Анизометропия, это врожденное заболевание. Его особенность заключается в большой разнице преломляющей силы левого и правого глаза. Возникает резкое снижение зрения в одном глазу из-за подавления импульсов в головном мозге. Если вовремя не начать лечение, то болезнь будет развиваться и в результате наступит слепота.
Важно знать, что на самых ранних стадиях заболевания ухудшения зрительного восприятия незначительные, и пациенты не считают нужным обращаться к специалистам. Особенно это актуально в детском возрасте, когда ребенок может и не замечать, что с ним что-то не так. Но болезнь прогрессирует очень стремительно, и часто приводит к потере бинокулярного зрения. В итоге человек не может ориентироваться в пространстве, остро реагирует на самые незначительные раздражители, картинка расплывается или сливается в глазах.
Если не провести своевременные профилактические меры, то слабый глаз перестает напрягаться, и острота зрения стремительно падает. Это чревато тем, что слабый глаз перестает выполнять свою функцию.
Основная причина развития анизометропии – нарушение функции зрительного анализатора. Он может потерять способность совмещать изображения, получаемые с обоих глаз одновременно. Из-за этого в глазных яблоках возникают изменения.
Бывают случаи, когда разница между глазами составляет больше, чем три диоптрии. В таких ситуациях бинокулярное зрение, то есть восприятие окружающей среды двумя глазами, становится невозможным.
Глаз, который видит лучше, начинает угнетать другой, более подверженный заболеванию. Если этот процесс вовремя не остановить, то начинается развитие амблиопии. В результате наступает полная слепота. Таким образом, амблиопия может считаться последствием полного бездействия и безответственного отношения к своему здоровью.
В международной классификации болезней МКБ–10 Анизометропия имеет код H52.3.
Виды и степени анизометропии
Виды анизометропии являются следующие:
Если не обращаться своевременно к врачу, и не проходить курс лечения, то может возникнуть сходящееся или расходящееся косоглазие.
Степени анизометропии следующие:
Причины анизометропии
Анизометропия, это врожденное заболевание, которое чаще всего передается по наследству. Встречаются случаи, когда болезнь начинает активно развиваться не в детском, а старшем возрасте. Резкое развитие анизометропии может привести к потере зрения. Если один из родителей, или оба имеют этот недуг, то риск развития анизометропии у ребенка намного выше. Если у родителей обнаруживается патология правого глаза, у ребенка болезнь может проявиться как на правом, так и на левом глазу.
Известны случаи, когда болезнь развивается без генетической расположенности. Это скорее исключение из правила. Причиной такого состояния может быть последствия катаракты или хирургического вмешательства на органах зрения.
Основные причины анизометропии являются следующие:
Симптомы анизометропии
Симптомы анизометропии заключаются в том, что на первых стадиях возникает небольшой дискомфорт, который не всегда можно заметить. В этих случаях возможна коррекция с помощью очков.
На более поздних стадиях картинка может терять четкость, раздваиваться. Снижается острота зрения. Если один глаз закрыть, то проблема исчезает. Маленький ребенок может жмуриться или закрывать глаз, если смотрит телевизор, или читает книгу.
На последних стадиях возникают нарушения бинокулярного зрения. Нарушается целостное восприятие размера и яркости объекта.
При сильных нагрузках очень быстро наступает усталость, и возникает сильная головная боль, которая отдает в надбровные дуги.
Диагностика анизометропии
Наиболее часто анизометропия диагностируется при обычном обследовании у офтальмолога. Сам пациент обычно обращается уже на поздних стадиях, когда дефект зрения вызывает дискомфорт.
Для диагностики анизометропии используют:
Анизометропия и анизейкония
Часто анизометропия становится причиной развития анизейконии, когда один и тот же предмет в сетчатке каждого глаза имеет неодинаковые размеры. Если бинокулярное зрение практически в норме, и разница между восприятием предметов левым и правым глазом примерно одинаковое, то это не вызывает дискомфорта. Но при большой разнице два объекта не могут слиться в один образ, и возникают нарушения бинокулярного зрения.
Пациент с анизейконией жалуется на значительное снижение остроты зрения, изображения предметов теряют четкость и расплываются, и если работа требует постоянного напряжения зрения, то возникает быстрая утомляемость.
Если уравнять рефракцию левого и правого глаза с помощью очков, то это не поможет устранить анизейконию, а также может ее усилить. Можно скорректировать зрение только в том случае, если разница в зрительном восприятии не превышает двух диоптрий. Только для детей, которые имеют косоглазие, рекомендуется полностью корректировать анизометропию.
Если анизометропия достигла высокой степени, то уместно использовать изейконические очки, которые состоят из двух линз или специальные контактные линзы. Их одевают под веко на глазное яблоко. Между роговицей и линзой находится тонкий слой слезной жидкости, благодаря которому создается оптическая система, способствующая уменьшению анизейконии. С помощью линз можно провести коррекцию аномалии рефракции высокой степени.
Линзы очень удобны для спортсменов, актеров и людей других профессий, которые не всегда могут воспользоваться очками.
Линзы изготавливаются по индивидуальному рецепту. Применения такого средства имеет следующий недостаток – длительное ношение может привести к раздражению роговицы и воспалительным процессам.
Если возникли органические поражения глаза, и острота зрения значительно снизилась, то используют телескопические очки. Они состоят из системы линз, и действие таких очков приравнивается к действию бинокля. Мениски, склеенные между собой, не изменяют преломляющую силу глаза, а просто увеличивают изображение. Анизейконические стекла рассчитываются в процентном увеличении, а не в диоптриях.
В рецепте на такие очки указывается вид линзы отдельно для каждого глаза. Также часто указывается вид астигматизма, и направление оси цилиндра отдельно для левого и правого глаза. Также в рецепте должно указываться расстояние между зрачками в миллиметрах. Если очки очень сложные, то врач должен указать на индивидуальные особенности лица больного. Сюда входит расстояние от глаза до линзы, от центра очков до переносицы, расстояние между висками и другие параметры.
Методы коррекции анизометропии
Коррекция анизометропии возможна только при начальных стадиях заболевания. Также она возможна в тяжелых случаях для частичного восстановления зрительной функции. Если возникли первые симптомы заболевания, не стоит заниматься самолечением, нужно срезу обращаться к специалисту. Важно знать, что после обращения к специалисту назначаются очки или линзы с коррекционными свойствами. Ношение таких устройств вызывает определенный дискомфорт.
Коррекция зрения заключается в ношении очков или линз. Их должен подбирать специалист. Самостоятельный подбор может привести к ухудшению зрительного восприятия, микротравмам роговицы, воспалительным процессам и отекам. Телескопические очки имеют две линзы – собирающую и рассеивающую. Они помогают восстановить зрение.
Если разница между глазами составляет меньше двух диоптрий, то назначается коррекция зрения с помощью линз. Они подходят далеко не всем. Специалист подбирает линзы индивидуально каждому пациенту, и во время ношения наблюдает за динамикой. Для тех, кто ведет активный образ жизни ночью, существуют специальные ночные линзы. Материал, из которого изготовляются линзы пропускает кислород, что позволяет глазу дышать.
Лечение анизометропии
Основным способом лечения считается хирургическое вмешательство. К нему прибегают только в тех случаях, когда коррекция не дала результатов или заболевание находится в очень запущенной стадии. Происходит лазерная коррекция зрения. Такие меры предпринимаются только после рекомендации специалиста.
Также стоит учесть, что операция имеет противопоказания и ограничения. Если присутствуют заболевания роговицы, то лазерная коррекция зрения невозможна. В процессе операции с помощью специального оборудования выравнивается зрение. После хирургического вмешательства нельзя давать нагрузку на глаза. Стоит избегать сотрясений и травм, иначе болезнь станет прогрессировать.
Прежде, чем приступать к лечению анизометропии, стоит получить консультацию специалиста и сдать анализы. Очень важно выполнять все рекомендации специалистов в послеоперационный период. Это повысит шансы на выздоровление.
Анизометропия у детей
Очень часто анизометропию обнаруживают у детей. Если не приступать к лечению незамедлительно, то болезнь может прогрессировать. Часто анизометропия провоцирует развитие амблиопии рефракционного типа.
Если разница показателей достигает двух или больше диоптрий, то назначается коррекция, которая включает ношение очков постоянно. В детском возрасте без особых усилий преодолевается разница в линзах очков от 2 до 5 диоптрий. У детей младшего возраста адаптация проходит намного легче.
Но для того, чтобы постоянно пользоваться очками с разными стеклами, ребенку понадобится некоторое время. Коррекция вводится постепенно. Каждые четыре месяца увеличивают диоптрическую разницу в линзах очков.
Если использовать современные методы лечения, то анизометропию легко вылечить. Очень часто очки заменяют контактными линзами. Такой метод можно использовать для коррекции зрения даже для ребенка в возрасте одного года.
Очень часто миопическая анизометропия сопровождается нарушением бинокулярного зрения и амблиопией. В этом случае лечащий врач использует такие методы лечения, как ортоптику и плеоптику. С помощью такого лечения можно усилить зрительные функции и нормализовать фиксацию. Это самые эффективные способы коррекции несимметрической близорукости.
Также для решения проблем со зрением в детском возрасте часто применяют хирургическое вмешательство. Если болезнь находится в легкой или средней стадии, то есть шансы на полное восстановление зрительной функции. Если случай заболевания запущенный и сопровождается осложнениями, то есть возможность частично компенсировать потею зрения.
Также для лечения анизометропии в детском возрасте довольно успешно используется лазер. Процедура лазерной коррекции занимает примерно две недели. Ребенок не нуждается в госпитализации на период проведения процедур. Этот способ коррекции считается самым безболезненным и гуманным.
Осложнения анизометропии
На ранних стадиях анизометропии возникают осложнения в виде амблиопии – это снижение зрения одного или двух глаз, которое не связано с патологией зрительного анализатора. Такой дефект не поддается коррекции и часто протекает бессимптомно. Иногда нарушается восприятие цвета, ориентация в пространстве, падает зрение, сложно сфокусировать взгляд на одном объекте в течении длительного времени. Если своевременно не диагностировать заболевание и не приступить к лечению, то может развиться страбизм (сходящийся и расходящийся).
Если носить линзы в течении длительного времени, то могут возникнуть микроповреждения роговицы, отек, кератит, рубеоз радужки (на поверхности образовываются новые сосуды, и возникает дискомфорт), неоваскуляризация роговицы. Также длительное использование линз повышает риск возникновения различных воспалительных процессов.
Профилактика анизометропии
Если есть генетическая предрасположенность, то это не значит, что анизометропия обязательно проявится, но профилактика в этом случае обязательна. Нельзя давать большую нагрузку на глаза. Также в обязательном порядке стоит принимать витамины для глаз и делать специальную гимнастику. Если работа связанна с компьютером, то глазам нужно давать отдых и делать гимнастику. Раз в день нужно делать часовой перерыв. В это время лучше совершить часовую прогулку на свежем воздухе.
Зарядкой для глаз являются такие виды спорта как футбол, волейбол и другие. Они способствуют укреплению глаз.
Правильная пища тоже является профилактической мерой глазных заболеваний. Она должна включать в себя клетчатку, витамины А, Е, группы В. Также стоит контролировать употребление холестерина.
Также важно регулярно контролировать остроту зрения и клиническую рефракцию. После оперативного вмешательства в области глаза, необходимо обращаться к офтальмологу для проверки, и проходить процедуру визометрии и рефрактометрии. Это нужно делать раз в полгода в течении двух лет.
Если у ребенка диагностировали аномалию клинической рефракции, очень важно незамедлительно начать коррекцию зрительной дисфункции, для того, чтобы не развивалось косоглазие. Если ребенку еще нет одного года, то специальные методы не применяются.
Анизейкония и ее коррекция
Автор:
Анизейконией называют аномалию в строении органа зрения, из-за чего на сетчатке каждого глаза возникает разное по величине изображение. Эта патология становится причиной нарушения бинокулярного зрения, так как слияние изображений, получаемых левым и правым глазом, невозможно.
Причины возникновения
В клиническую практику, термин «анизейкония» впервые был введен Эмсом (A.Ames, 1932), детально изучавшим это явление. Он же установил, что подавляющее большинство случаев анизейконии наблюдается при анизометропии и только в 3—4% случаев, патология обусловлена разным количеством (на единицу площади) или разными размерами фоторецепторов в светопринимающем эпителии сетчатки каждого парного глаза.
Попытка обеспечить полную коррекцию обоим глазам при наличии высокой степени анизометропии (более 3,0D) ведет к тому, что вместе с усилением и ослаблением рефракции, корригирующие стекла увеличивают или уменьшают видимые изображению. Иллюстрацией к сказанному может служить лупа и большой силы вогнутое стекло. Изображения, получаемые с помощью подобной оптики, в первом случае будут увеличенными, во втором — уменьшенными. Таким образом, изображения на сетчатке одного из глаз при попытка коррекции высокой степени анизометропии будут отличаться по величине от изображений на сетчатке парного глаза. Причем оба изображения будут достаточно четкими, но слияние их будет затруднено или не произойдет совсем по причине разной величины.
Симптомы и диагностика Анизейкония сопровождается головными болями и болями в глазах, затуманенностью зрения, быстрым утомлением при чтении, сонливостью, головокружением, тошнотой.
Аномалию выявляют при детальном офтальмологическом осмотре с применением специальных приборов — офтальмоэйконометра или анизейкониметра. Анизейкония имеет разную выраженность, степень которой принято выражать в процентах. По имеющимся данным, нарушение зрения происходит когда анизейкония, превышает 2,5%.
Лечение (коррекция) анизейконии
Для коррекции анизейконии применяют специальные стекла. Такие стекла носят название анизейконических. Анизейконические стекла представляют собой склеенные вместе диски, которые не способны изменять преломляющую силу глаза оптически. Их действие направлено лишь на увеличение или уменьшение изображений. Рассчитываются анизеиконические стекла в процентном, а не диоптрийном исчислении и способны увеличивать или уменьшать видимые изображения от 0,5 до 10%. Также, как и другие стекла оптической коррекции рефракционных нарушений, анизеиконические стекла подбираются для каждого человека индивидуально после офтальмологического обследования.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В нашей клинике прием проводится лучшими специалистами–офтальмологами с большим опытом профессиональной деятельности, высочайшей квалификацией, огромным багажом знаний. Стоимость лечения в «МГК» рассчитывается индивидуально и будет зависеть от объема проведенных лечебных и диагностических процедур.
Наши врачи, которые решат Ваши проблемы со зрением:
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (499) 322-36-36 или воспользовавшись формой онлайн-записи.
location_on Семёновский переулок, дом 11 (м.Семеновская)
Что такое анизометропия и анизейкония
Анизометропия — различная рефракция обоих глаз.
Нарушение симметрии рефракции двух глаз привлекает внимание офтальмологов и оптометристов в связи с тем, что при этой аномалии рефракции отмечается, как правило, не только снижение остроты зрения, но и нарушение бинокулярного зрения, нередко развиваются амблиопия и косоглазие. Частота анизометропии среди населения, по данным различных авторов, колеблется от 2,5 до 54,8%.
Основной проблемой при анизометропии является ее оптическая коррекция.
Анизометропия часто бывает врожденной и нередко сочетается, особенно при большой разнице в рефракции, с асимметрией лица и черепа. Анизометропия, появляющаяся в процессе роста организма, обусловлена неравномерностью развития рефракции в обоих глазах. Возможно появление анизометропии после травмы глаза и операции (например, удаления катаракты).
Существует три основных вида анизометропии:
Считают, что анизометропия в основном является следствием различий в длине оси глаз. Возможны следующие варианты анизометропии:
1) Простая миопическая (в одном глазу эмметропия, в другом – миопия).
Миопия возникает, если преломляющая сила оптических сред глаза слишком велика для длины глаза, или, наоборот, длина глаза слишком мала для преломляющей способности оптического аппарата глаза. Аккомодация в этом случае не помогает, так как она может только увеличить оптическую силу сред глаза, а не уменьшить. Количество диоптрий, на которое нужно уменьшить преломляющую силу глаза, для того, что бы он стал эмметропическим, определяет степень миопии. При близорукости, дальнейшая точка ясного видения предмета находится ближе 5 метров. Пациенты нуждаются в аккомодации только на более близких расстояниях, а пациенты, степень близорукости которых достигает трех диоптрий совсем не нуждаются в аккомодации ближе расстояния 33 см, на котором собственно и производится работа зрения вблизи.
Близорукость бывает:
Физиологическая близорукость возникает при несовпадении преломляющей силы оптических сред глаза с длиной глазного яблока. Обычно этот вид близорукости развивается при усиленном росте глазного яблока, что происходит в 5-10 лет. Иногда физиологическая близорукость может развиться и в возрасте до 25 лет, хотя физиологический рост глазного яблока заканчивается приблизительно к 18 годам. Физиологическая близорукость существует стационарно и не приводит к значительной потере остроты зрения и возникновению инвалидности.
Лентикулярная или хрусталиковая близорукость определяется увеличенной преломляющей способностью хрусталика. Чаще всего такой вид близорукости возникает при изменениях хрусталикового ядра, возникающих у больных сахарным диабетом, и при некоторых врожденных формах катаракт. Иногда возникает лекарственная лентикулярная близорукость, при поражении ткани хрусталика из-за приема некоторых лекарств (фенотиазин, гидролазин, хлорталидон).
Миопическая болезнь возникает, когда длина глаза оказывается слишком большой обычно за счет роста передней части глазного яблока. Вначале это бывает физиологическая близорукость, но при миопической болезни процесс не стабилизируется на каких-либо цифрах близорукости, а прогрессирует постоянно и глазное яблоко продолжает свой рост. Глазное яблоко при миопической болезни увеличено в размерах, глазная щель расширена, зрачок обычно широкий, передняя камера глаза глубокая.
Пациенты с близорукостью жалуются на ослабление зрения вдаль, которое постепенно увеличивается. Часто такие пациенты прищуриваются, так как при этом площадь зрачка уменьшается, уменьшая рассеивание лучей света, и зрение несколько улучшается. Увеличение глазного яблока в размерах вызывает изменение его структур. Увеличивается радиус кривизны роговицы.
2) Простая гиперметропическая (в одном глазу эмметропия, в другом – гиперметропия).
Дальнозоркость (гиперметропия) – это вариант слабой оптической системы глаза. При дальнозоркости поступающие в глаз лучи света после преломления через линзы глаза (роговицу и хрусталик) виртуально собираются за сетчаткой (световоспринимающий аппарат глаза), а на сетчатке формируется нечёткое изображение.
Обусловлена дальнозоркость двумя причинами – либо линзы глаза слишком слабые, либо размер глаза меньше, чем обычно. Возможно и сочетания обеих причин.
Чтобы сфокусировать рассматриваемый объект на сетчатке и чётко его увидеть, необходимо усилить преломляющую силу глаза. Сделать это можно с помощью дополнительно помещаемых перед глазом собирающих линз (очки, контактные линзы) или с помощью изменения (усиления) преломляющей силы центральной области самой роговицы (лазерная коррекция зрения).
У детей с момента рождения до 6-7 лет имеется физиологическая дальнозоркость. По мере роста и развития глаза меняется и его оптическая сила – она усиливается, параллельно развивается и мышечный аппарат глаза. Всё это способствует подготовке глаз к периоду интенсивных зрительных нагрузок.
При гиперметропии для получения чёткого изображения глаз пытается компенсировать слабость оптической силы путём напряжения фокусирующих мышц. Причём мышечные усилия необходимо затрачивать как для дали, так и ещё в большей степени для близи. Таким образом, глаз работает в состоянии повышенной мышечной нагрузки всё время.
У маленьких детей, когда мышечная система глаза развита недостаточно сильно, чёткость зрительных образов нестабильна и нет координированности в работе обоих глаз, может развиться косоглазие.
В школе повышенные требования в работе фокусирующего аппарата глаза приводят к быстрой утомляемости, слезотечению, головным болям, раздражительности.
В дальнейшем развивается хронический спазм мышц, что выражается в стойком снижении зрения как вдаль, так и вблизи и невозможности подобрать комфортную коррекцию. В результате даже молодые люди теряют возможность полноценно работать, выполнять обычный объём зрительных нагрузок.
В пожилом возрасте при дальнозоркости дискомфорт усиливается из-за присоединения возрастного компонента, когда требуются отдельные очки для дали, среднего расстояния и близи.
Дальнозоркость корригируется очками, мягкими контактными линзами, лазерной коррекцией либо внутриглазными контактными линзами.
Анизометропия бывает сложная миопическая или гиперметропическая (в обоих глазах аметропия одного характера, но разной степени). Смешанная (в одном глазу миопия, в другом — гиперметропия). Простая астигматическая (в одном глазу эмметропия, в другом — астигматизм). Сложная астигматическая (в обоих глазах астигматизм, но различной степени).
При большой разнице в рефракции обоих глаз нередко развивается сходящееся или расходящееся косоглазие. В случаях, когда один глаз имеет миопическую рефракцию, а другой — гиперметропическую, обычно развивается альтернирующее косоглазие.
При коррекции анизометропии очками корригирующими разница в силе очковых линз не должна в большинстве случаев превышать 1,5-2,0 дптр. Большая разница переносится с трудом или не переносится вовсе вследствие неравенства изображений на сетчатке обоих глаз (анизейконии).
Подавляющее большинство глаз в силу асферичности роговицы имеет астигматическую оптическую систему. Она может быть обусловлена наличием роговичного и реже хрусталикового астигматизма двух видов: статического (стойкого, не расслабляемого при циклоплегии) и динамического (нестойкого, расслабляемого).
Коррекция астигматизма — одна из актуальных проблем в современной физиологической оптике. По данным различных авторов, астигматизм встречается в среднем у каждого второго жителя нашей планеты.
При диагностике и коррекции астигматизма важно учитывать возрастной фактор. Прямой астигматизм, который встречается у новорожденных, быстро уменьшается на первом году жизни. С 3 до 18 лет он остается стабильным в пределах 0,25—0,75 дптр. После 19 лет, особенно к 60 годам, прямой астигматизм исчезает или сменяется обратным.
Для исследования и коррекции астигматизма применяются две группы методов: субъективные и объективные. Они имеют свои достоинства и недостатки, поэтому многие ученые предлагают исследовать астигматизм по определенному плану, в котором объективные методы тесно сочетаются с субъективными. К первым относится, в частности, методика Кричагина.
Субъективные методы требуют от исследуемого наличия интеллекта, сообразительности, внимательности, терпения. По этим причинам они не всегда применимы, особенно у маленьких детей.
Для объективной диагностики применяются рефрактометры, эргометрия и скиаскопия. В последние годы появился ряд новых моделей аппаратов для функциональной офтальмологической диагностики, в том числе автоматические рефрактометры.
Корригировать астигматизм возможно путем подбора очков, контактных линз, применения инвазивной и лазерной хирургии. Чаще всего используется очковая коррекция как более доступная, вариабельная, атравматичная.
Для коррекции астигматизма применяются цилиндрические очковые линзы, в которых главные сечения имеют взаимно перпендикулярное расположение. Главное сечение, совпадающее с осью цилиндра, является оптически недеятельным. Перпендикулярное ему обладает наибольшей преломляющей способностью. В главном фокусе пересекаются только те лучи, которые пройдут линзу в плоскости деятельного сечения. Таким образом, исправляется правильный простой астигматизм. При тщательном подборе очков корригирующих можно добиться его полной коррекции. Для коррекции сложного астигматизма применяются сфероцилиндрические очковые линзы, в которых оптически деятельны оба сечения. В этом случае можно добиться значительного улучшения остроты зрения.
Коррекцию астигматизма рекомендуют проводить в условиях медицинского мидриаза. При полной коррекции астигматизма приставление диафрагмы диаметром 3—2 мм не изменяет остроты зрения. Это явление можно использовать как диагностический тест для обнаружения ошибок в коррекции астигматизма (недокоррекция или перекоррекция). Когда аметропия глаза не устранена полностью, наблюдается корригирующий эффект диафрагм (лучше всего диаметром 2 мм).
В процессе коррекции астигматизма можно использовать явление циклодукции (непроизвольное противовращение) — непроизвольное вращение глаз вокруг переднезадней оси, возникающее при наклоне головы в ту или иную сторону. Использование этого явления обязательно при коррекции высоких степеней астигматизма, поскольку, чем выше степень астигматизма, тем чувствительнее глаз к ошибке в положении оси цилиндра.
На заключительном этапе подбора очков Ю.А. Кириллов (1988) предлагает проводить «пробу на циклодукцию». Если ось корригирующего цилиндра в астигматическом глазу определена верно, и совпадает с осью «глазного цилиндра», то любой наклон головы влево или вправо приведет к снижению остроты зрения. Если ось корригирующего цилиндра найдена неправильно, то наклон головы в одну сторону приведет к улучшению зрения, а в другую к ухудшению.
Описанная методика используется и для коррекции роговичного астигматизма, возникающего после операции экстракции катаракты. В последние годы, несмотря на снижение частоты этого осложнения (самогерметизирующийся бесшовный разрез роговицы), цилиндрическая очковая коррекция применяется довольно часто.
Максимальная острота зрения определяется без диафрагмы, субъективные данные дополняются результатами офтальмометрии.
Послеоперационный астигматизм имеет тенденцию к уменьшению, поэтому окончательный подбор корригирующих линз рационально проводить к концу 4—10-го месяца после операции. Особое внимание нужно обращать на переносимость коррекции. Дается пробная коррекция на 10—15 минут (для дали и близи). Назначение комбинированной сфероцилиндрической коррекции имеет смысл лишь в тех случаях, когда применение цилиндрических очковых линз повышает остроту зрения более чем на 0,2. В противном случае такая коррекция является неоправданной, так как ее преимущества в отношении остроты зрения часто сводятся на нет явлениями непереносимости этого вида очковой коррекции.
Исключения составляют случаи артифакии, при которой сферический компонент рефракции настолько мал, что практически не влияет на переносимость коррекции.
Проблемную область коррекции представляет сложный астигматизм. При этой форме астигматизма часто наблюдаются ошибки скиаскопических данных: гипердиагностика степени астигматизма, сдвиг в сторону миопии. В этом случае весьма важно использование офтальмометрии (выявление степени роговичного астигматизма) и рефрактометрии (определение положения оси). При подборе коррекции рекомендуется отдавать предпочтение комбинации положительного цилиндра с минимальной минусовой сферой. Она дает более высокую остроту зрения, чем комбинация отрицательного цилиндра с положительной сферой, и хорошо переносится пациентом.
При смешанном астигматизме рекомендуется постоянное ношение очков корригирующих с астигматическими очковыми линзами, оно дает повышение остроты зрения и благоприятно влияет на динамику рефракции.
Корригирующая очковая цилиндрическая линза или сфероцилиндрическая комбинация очковой линзы хорошо исправляют только правильный (регулярный) астигматизм. Неправильный (иррегулярный) компонент астигматизма всегда сохраняет свое отрицательное влияние на ретинальное изображение. Это подтверждается математическими данными моделирования процесса астигматизма. Указанные оптические несовершенства приводят к образованию значительной зоны беспорядочного пересечения лучей фокусной области (глубина в пределах 0,5—1,0 дптр).
Успех коррекции астигматизма при значительной степени выраженности его иррегулярных оптических несовершенств может быть повышен при использовании контактных линз.
Коррекция и лечение анизометропии.
Известно, что очковая коррекция (ношение очков) при анизометропии хорошо переносится при разнице рефракции не более 2,0 D, хотя у детей переносимость очков может быть и при большей разнице.
Одним из главных обуславливающих факторов является, как указывалось, анизейкония, т.е. различие ретинальных изображений на обоих глазах. При наиболее распространенном типе анизометропии — осевой, т.е. обусловленной, в основном, разницей переднезадних осей обоих глаз, изображение на глазу с большей миопией (или меньшей степенью гиперметропии) больше, чем в парном глазу. Слияние двух ретинальных изображений в единый зрительный образ в центральном отделе зрительного анализатора затруднено или невозможно из-за разницы величин этих изображений и наличия более размытого изображения на сетчатке одного из глаз.
При очковой коррекции осевой анизометропии соотношение величин ретинальных изображений меняется вследствие уменьшающего действия минусовых стекол и увеличивающего действия плюсовых стекол: изображение в глазу с большей степенью миопии становится меньше, а в глазу с большей степенью гиперметропии больше, чем в парном глазу.
При контактной коррекции анизейкония меняется по-другому. Поскольку главная плоскость контактной линзы значительно ближе к главной плоскости глаза, чем главная плоскость очковой линзы, контактная линза, фокусируя изображение на сетчатке, почти не изменяет ее величину. Следовательно, контактная коррекция лишь незначительно меняет анизейконию, имеющуюся без коррекции. Поэтому теоретически при осевой анизометропии очковая коррекция должна бы переноситься лучше, чем контактная. Но на практике дело обстоит иначе: контактная коррекция переносится при анизометропии (особенно миопической) лучше, чем очковая. При этом анизейкония значительно уменьшается.
Явление уменьшения анизейконии в случае контактной коррекции при миопической анизометропии пытались объяснить более редким расположением колбочек в растянутой сетчатке миопического глаза. Но очевидно более правильным следует считать другое объяснение: очковая коррекция резко изменяет сложившиеся в зрительном анализаторе отношения, вызывая субъективную анизейконию противоположного к расчетной (физической) анизейконии знака, относительное увеличение изображения некорригированного миопического глаза сменяется значительным уменьшением изображения в глазу, корригированном очковой линзой. Контактная коррекция, напротив, почти не изменяет реальных, физических отношений двух ретинальных изображений и, следовательно, не изменяет сенсорных соотношений проекций двух сетчаток в коре головного мозга.
Другим фактором, определяющим непереносимость очковых линз со значительной разницей рефракций, является описанная выше анизофория, при которой происходит несовпадение точек фиксации обоих глаз на периферии поля зрения при повороте глазных яблок из-за наличия различной силы призменного «эффекта» очковых линз с разной рефракцией.
Как указывалось, обычные очковые линзы при анизометропии переносятся при разнице в рефракции не более 2,0 D, что соответствует анизейконии примерно в 5% (граница переносимого различия двух ретинальных изображений).
Делались попытки уменьшить непереносимость очковых линз с разной рефракцией при анизометропии: специальные изейконические очковые стекла с разной толщиной, изейконические очки (система Галилея, уменьшающая изображение на одном глазу и увеличивающая на другом). Однако эти виды очковой коррекции не получили широкого распространения из-за малой эффективности, неэстетичности и других недостатков.
Наиболее эффективным методом коррекции миопической анизометропии являются контактные линзы, которые переносятся практически при любой разнице рефракций обоих глаз.
Что касается гиперметропической анизометропии, то, как указывалось выше, контактные линзы, практически не изменяющие изображение на сетчатке, при дальнозоркости переносятся хуже из-за того, что пациенту окружающие предметы кажутся меньше по сравнению с коррекцией плюсовыми очковыми линзами. Поэтому контактная коррекция при гиперметропической анизометропии применяется значительно реже, чем при различной миопической рефракции на обоих глазах.
Поскольку миопическая анизометропия, особенно при врожденной близорукости, нередко сопровождается амблиопией (на глазу с большей степенью миопии) и нарушением бинокулярного зрения, то наряду с контактными линзами, являющимися идеальным средством коррекции при несимметричной близорукости, приходится прибегать к методам плеоптики и ортоптики.
Интенсивное плеоптоортоптическое лечение (сроком до одного года) на фоне контактной коррекции позволяет повысить остроту зрения амблиопичного глаза в 2-3 раза и примерно в 2/3 случаев восстановить бинокулярное зрение. Результативность лечения зависит от возраста больного, длительности существования амблиопии, ее степени. Важным прогностическим тестом для оценки перспективности контактной коррекции и плеоптического лечения, при выраженной анизометропической амблиопии, является «ретинальная острота зрения», определяемая с помощью специального лазерного прибора — ретинометра.
В настоящее время применяют два типа контактных линз: жесткие и мягкие. Жесткие линзы изготавливают из полиметилметакрилата, они могут быть склеральными и роговичными.
Склеральные линзы покрывают роговицу и покоятся на склере.
Роговичные линзы покрывают роговицу. Мягкие контактные линзы изготавливают из гидроксиэтилметакрилата. Они покрывают лимб и являются проницаемыми для кислорода. Мягкие линзы более удобны.
Острота зрения пациента при ношении контактных линз колеблется при мигании. Контактные линзы плотно прилегают к слезной пленке перед роговицей и таким образом включаются в единую оптическую систему глаза.
Коррекция осуществляется за счет изменения оптической силы глазного яблока. Если роговица повреждена или имеет неправильный астигматизм, изъян исправляется слезной пленкой, находящейся между роговицей и контактной линзой.
Практика показала, что контактные линзы исправляют неправильный астигматизм значительно лучше, чем очки. При этом неправильный патологический астигматизм должен не очень сильно отличаться от неправильного физиологического астигматизма.
Коррекция неправильного астигматизма высоких степеней на данном уровне развития офтальмологической оптики — нерешенная задача. В настоящее время появились торические мягкие контактные линзы, которые обычно в мировой практике изготавливаются из материалов среднего влагосодержания. Задняя поверхность торических мягких контактных линз — монокривая, передняя поверхность — торическая. Оптическая зона в таких контактных линзах — не более 8 мм, а допустимая ротация — до 10 градусов.
Контактные линзы назначаются при правильном и неправильном астигматизме. Жесткие линзы исправляют даже высокие степени правильного астигматизма. Они являются лучшим, хотя не всегда достаточным способом коррекции неправильного астигматизма (кератоконус, состояния после повреждения роговицы).
К преимуществам контактной коррекции по сравнению с очками также относится восстановление бинокулярного зрения при анизометропии благодаря меньшему изменению величины ретинального образа.
В силу движения контактной линзы вместе с глазом исключаются периферические искажения, возникающие при эксцентричном взгляде сквозь очковые стекла. Линзы незаметны и выгодны в косметическом плане; затемненные контактные линзы уменьшают фотофобию при альбинизме.
Вместе с тем контактные линзы обладают рядом недостатков. Неправильное использование их может вызвать отек и абразию роговицы. Часто роговичные осложнения возникают из-за нарушения оксигенации роговицы. Осложнения могут наступить после использования контактных линз в пыльном и грязном пространстве. Нередко возникают аллергические конъюнктивиты. У некоторых пациентов при ношении контактных линз обнаруживаются гигантские папиллярные разрастания конъюнктивы. Мягкие контактные линзы могут переносить инфекцию.
В современных условиях все большее место в коррекции аметропии, в том числе астигматизма, начинают занимать хирургические методы. Широкое распространение получил метод радиальной кератотомии. Он разработан для коррекции правильного астигматизма и сферических аномалий рефракции.
Метод передней кератотомии достаточно эффективен, вместе с тем иногда он дает гипо- или гиперэффект, в связи с чем после операции требуется дополнительная коррекция. Послеоперационный период может осложниться развитием воспалительного процесса в роговице, снижением чувствительности роговицы и т.д. Это может привести к значительному снижению остроты зрения.
Кардинальные изменения в хирургическую коррекцию астигматизма внесло применение лазерных технологий. Первоначально исследования проводились в направлении применения лазера для разрезов роговицы с целью замены ножа при кератэктомии. При достаточно высокой технике операции с применением соответствующего инструментария, использованием математического программирования для определения объема вмешательства передняя, дозированная лазерная кератотомия результативна и достаточно безопасна.
Важные направления в области лазерной коррекции аномалий рефракции — применение лазерных технологий, в частности фоторефрактивная кератэктомия (ФРК), лазерный кератомилез in situ (ЛАЗИК). Эти технологии могут быть использованы для коррекции миопии, гиперметропии и астигматизма.
При коррекции гиперметропического астигматизма цилиндрическая составляющая не должна быть более 4 дптр. Метод ЛАЗИК позволяет исправлять астигматизм степенью до 8 дптр.
Из хирургических методов при астигматизме может применяться кератопластика (пересадка роговицы). Ведущим показанием для ее проведения является развитие кератоконуса. Возможна тотальная керато- пластика: сквозная, несквозная, межслойная, тоннельная.
Хрусталиковый компонент астигматизма хирургически корригируется интраокулярно. Применяются интраокулярные силиконовые линзы, сочетающие комбинацию сферического компонента (от –3,0 до +31,0 дптр) и цилиндрического компонента (от +1,0 до 21,0 дптр).
Таким образом, современная медицина предоставляет офтальмологам и оптометристам значительный арсенал методов и средств диагностики и коррекции анизометропии. Успех в этой деятельности возможен только при комплексном, творческом, индивидуальном подходе к оценке каждого случая анизометропии.