Антитела. Что нужно знать
Сейчас это слово у всех на слуху. Но какова роль антител в защите организма? Действительно ли анализ на антитела снимает все вопросы о том, сталкивались ли вы с вирусом? Насколько он точен? Почему антитела могут усугубить болезнь? Читайте в нашем разборе
Коротко
Антитела создаются клетками иммунитета для борьбы с конкретным вредителем: вирусом, бактерией или паразитом.
Они появляются не сразу, потому что организму нужно время на изучение вредителя (патогена).
Чем больше антител, тем сильнее защита. Со временем они могут исчезнуть, но клетки способны создавать их вновь при столкновении со знакомой опасностью.
Вариантов антител для одного патогена может быть много. Тесты могут «увидеть» не все, поэтому их точность не абсолютна.
Вирус может мутировать, и тогда старые антитела не смогут его распознать. Или, распознав, не смогут обезвредить и сами станут его проводниками в клетки.
Как антитела связаны с иммунитетом?
Это один из главных его инструментов в борьбе с угрозами. Антитела — не самостоятельные клетки, а белковые структуры, которые создаются защитными клетками (лимфоцитами) под определенную мишень. Бывает, что ею оказываются и вполне безобидные вещества — например, пыльца или белок куриных яиц. Так возникает аллергическая реакция. Но чаще всего антитела борются с вирусами, бактериями, паразитами и прочими «диверсантами».
Антитела могут вырабатываться и против собственных клеток организма — их называют аутоиммунными. На каждой клетке тела есть специальные белковые молекулы — опознавательные знаки, которые говорят, что она «своя». Но если клетка состарилась, погибла или переродилась в злокачественную, против нее тоже высылают «наряд» на уничтожение.
То есть антитела уничтожают вирусы и бактерии?
Не совсем. Задача антител в том, чтобы обезвредить «нарушителя», чтобы он не мог размножаться, или пометить его для уничтожения. Например, они налипают на вирусные частицы, мешая им проникать в клетку. Так как вирус не способен размножаться вне клеток, он погибает. Также антитела могут склеивать бактерии в комочки, которые затем пожираются фагоцитами, или активировать систему иммунных белков, которые прорвут мембрану бактерии и убьют ее.
Антитело работает как молекулярная отмычка: оно рождается на свет уже заточенным под определенную особенность строения чужеродного тела. Например, это может быть участок (шип) на поверхности вирусной частицы, с помощью которого она связывается с клеткой. Антитело блокирует шип, и вирус не может заразить клетку. У родственных вирусов могут быть схожие элементы строения, и тогда антитела к одному представителю семейства будут эффективны против другого. Например, некоторые люди, переболевшие в прошлом атипичной пневмонией (ее вызывает вирус SARS-CoV-1), уже имеют эффективные антитела против его родственника — SARS-CoV-2, который вызывает инфекцию COVID-19.
Почему антитела во время болезни образуются не сразу?
Чтобы создать нужное антитело, иммунной системе сначала нужно изучить нарушителя. Для этого в организме сотрудничают разные «ведомства». Сначала клетки-перехватчики (макрофаги) поглощают и переваривают чужеродные частицы. Затем знакомят с их строением клетки-«лаборатории» (B-лимфоциты). Те, в свою очередь, образуют множество своих копий с разными вариантами «отмычек». Подходящие варианты отправляются на конвейер.
Весь процесс занимает несколько дней, а устойчивый иммунитет достигается за неделю-две. Например, на 14-й день заболевания COVID-19 антитела появляются у половины зараженных, а спустя 20–24 дня — почти у всех пациентов. А тесты на наличие антител к коронавирусу специалисты советуют сдавать только через одну-две недели через одну-три недели с момента возникновения первых симптомов.
Если нет антител, значит, не было заражения?
Возможно, было, но иммунитет не успел отреагировать выработкой антител. Такое случается, например, когда в организм попало мало возбудителей или ему активно помогали с помощью лекарств. С одной стороны, это хорошо, ведь такие люди обычно переносят инфекцию в легкой форме. С другой стороны, в иммунной системе не остается следов — так называемой антительной памяти. А значит, во второй раз заражение может протекать так же, как и в первый. Или даже серьезнее.
У меня нашли антитела. Я больше не заболею?
Есть связь между концентрацией в крови антител и устойчивостью к заражению. Чем выше концентрация, тем сильнее иммунитет. Особенно важно содержание антител класса G — они вырабатываются на последней стадии, когда организм уже победил инфекцию. Людей с высокой концентрацией таких антител даже призывают стать донорами плазмы. С помощью их крови врачи пытаются помочь тем, кто переносит инфекцию особенно тяжело. Хотя эффективность лечения COVID-19 с помощью донорской плазмы пока не доказана.
Другой вопрос, что концентрация антител со временем падает. Для разных инфекций это происходит с разной скоростью. Например, после кори они остаются в организме на всю жизнь, а после сальмонеллеза — только полгода-год. Если говорить о коронавирусе, данные обследования 20 тыс. человек говорят о том, что у большинства переболевших стойкий антительный иммунитет сохраняется как минимум три месяца.
Иммунитет зависит только от антител?
Не только. Хорошая новость в том, что «память» иммунитета держится не на одних антителах. Ею обладают и клетки. Лимфоциты, которые производят антитела, пребывают в спящем состоянии до повторной встречи с вредителем. В нужный момент они могут быстро наделать новых «снарядов». Правда, у такой подготовки есть и обратная сторона, которая мешает создавать эффективные вакцины от некоторых вирусов.
Сталкиваясь со знакомым вирусом, организм бросает в бой в первую очередь клетки, которые были натасканы на него. Разработку новых антител он приостанавливает, чтобы сэкономить силы. Но вирус может мутировать таким образом, что его уязвимые места окажутся защищенными, а иммунитет этого не распознает. Даже хуже: вирус может использовать прикрепленное к нему антитело, чтобы проникнуть в иммунную клетку и заразить ее.
Как делается тест на антитела?
Для выявления антител в тестах используются антигены — участки с поверхности вируса, с которыми связываются эти самые антитела. Их закрепляют в лунках специальных планшетов, или плашек, а в лунки добавляют кровь пациента. Затем с помощью окрашивания выявляют антитела, которые должны были прикрепиться к антигенам. Если проба меняет цвет, это должно означать, что антитела есть.
Быстрые тесты на антитела, как правило, используются для получения простого результата «да/нет». В них две полоски, как в тесте на беременность. Есть и такие, которые ищут отдельно белки классов M (которые образуются во время болезни) и G (которые остаются в крови после выздоровления). В этом случае в тесте полосок уже три.
Есть и количественные тесты. Они уже позволяют определить не только наличие антител, но и их концентрацию. По ней можно судить и о состоянии иммунитета, и о стадии инфекционного процесса: находится он в острой форме или дело идет к выздоровлению. Для проведения количественных тестов разработчики отталкиваются от устоявшейся нормы антител, которая соответствует разными стадиям.
Стоит ли всегда доверять результатам тестов?
Результат во многом зависит от набора антигенов, которые использовали разработчики. Если выбранные антигены недостаточно специфичны, к ним прицепятся белки, вырабатываемые в ответ на другие патогены, например, родственные коронавирусы, вызывающие обычную простуду. В этом случае тест дает ложноположительный результат.
Бывают и ложноотрицательные результаты — когда у человека есть антитела к тому антигену, который в тесте не представлен. Например, так бывает с вирусами, которые открыли недавно, как в случае с SARS-CoV-2. Ложноотрицательный результат может быть и тогда, когда кровь взяли слишком рано и в ней еще недостаточно антител.
Как выбрать качественный тест на антитела?
Смотрите на показатели чувствительности и специфичности. Чувствительность — это совпадение положительных результатов теста и реальных диагнозов. Специфичность — это способность теста выявлять именно те антитела, которые относятся к конкретному патогену. Недостаточно чувствительный тест может «прозевать» часть случаев, а недостаточно специфичный — заподозрить вирус у тех, у кого его нет.
По результатам недавнего метаанализа самым надежным в определении антител к SARS-CoV-2 оказался тест ИФА — иммуноферментный тест. Его специфичность равна 99%, а чувствительность — 90–94%. Он делается в лабораторных условиях и занимает один-два дня. Менее точен экспресс-тест ИХА (иммунохроматографический), зато он занимает минут десять. На разные типы антител показатели чувствительности/специфичности могут быть разные.
Важно помнить, что тест на антитела показывает не наличие вируса, а лишь возможную реакцию организма на него. Самым точным и надежным методом диагностики вирусной инфекции ВОЗ (Всемирная организация здравоохранения) считает ПЦР-тест. Он позволяет выявить присутствие генетического материала вируса в крови. Помните, что в постановке окончательного диагноза определяющим служит не тест, а клиническая картина.
Как в организме вырабатываются антитела после вакцины?
У моих пациентов возникает много вопросов по поводу вакцинации. Основные – как работает иммунитет и как в ответ на вакцину вырабатывается иммунная защита, откуда берутся антитела. Разберемся в этом вопросе.
Иммунная система и иммунизация
Иммунизация предотвращает заболевание, позволяя организму быстрее реагировать на нападение и усиливая иммунный ответ на конкретный организм.
Как организм понимает, что вторглись чужие?
Каждый патоген имеет уникальные отличительные компоненты, известные как антигены, которые позволяют иммунной системе различать «я» (тело) и «чужое» (чужеродный материал).
Когда иммунная система впервые видит новый антиген, она должна подготовиться к его уничтожению. За это время возбудитель может размножиться и вызвать болезнь.
Однако, если тот же самый антиген обнаруживается снова, иммунная система готова ограничить и быстро уничтожить организм. Это адаптивный (специфический, приобретенный) иммунитет.
Вакцины используют этот адаптивный иммунитет и память, чтобы подвергнуть организм действию антигена, не вызывая заболевания. Поэтому, когда живой патоген поражает организм, реакция происходит быстро, и патоген не может вызвать болезнь.
В зависимости от типа инфекционного организма, реакция, необходимая для его удаления, различается. Например, вирусы скрываются в собственных клетках организма в различных тканях, таких как: горло, печень и нервная система, и бактерии могут быстро размножаться в инфицированных тканях.
Линии защиты организма
Слизистые
Внутренние защитные силы организма
Иммунный ответ
Иммунный ответ срабатывает, когда иммунная система получает предупреждение о проникновении в организм чего-то постороннего.
Триггеры включают выброс химических веществ поврежденными клетками и воспаление, а также изменения в кровоснабжении поврежденной области, которые привлекают лейкоциты.
Белые кровяные тельца уничтожают инфекцию или передают химические сообщения другим частям иммунной системы. Поскольку кровь и тканевые жидкости циркулируют по телу, различные компоненты иммунной системы постоянно исследуют потенциальные источники атаки или аномальные клетки.
Антигены и антитела
Антигены обычно представляют собой белки или полисахариды (длинные цепи молекул сахара, которые составляют клеточную стенку определенных бактерий).
Их название происходит от «генераторы антител». Любой конкретный организм содержит несколько разных антигенов.
Первоначально иммунный ответ включает выработку антител, которые могут связываться с определенным антигеном, и активацию антиген-специфических лейкоцитов.
Классы антител
Обычно в жидкостях тканей тела циркулируют низкие уровни антител. Тем не менее, когда активируется иммунный ответ, вырабатывается большее количество, специфически нацеленное на чужеродный материал.
Вакцинация увеличивает уровень циркулирующих антител против определенного антигена. Антитела вырабатываются лейкоцитами (лимфоцитами), которые называются В-клетками. Каждая В-клетка может продуцировать антитела только против одного специфического эпитопа.
При активации В-клетка будет размножаться, чтобы производить больше клонов, способных секретировать это конкретное антитело. Класс продуцируемых антител определяется другими клетками иммунной системы, это известно как клеточно-опосредованный иммунитет.
Первичный ответ
При контакте с патогеном тело попытается изолировать и уничтожить его.
Химические вещества, выделяемые при воспалении, увеличивают кровоток и привлекают лейкоциты в область инфекции. Специализированные клетки, известные как фагоциты, поглощают цель и разбирают ее.
Затем эти фагоциты перемещаются к ближайшим лимфатическим узлам, где они «представляют» антигены другим клеткам иммунной системы, чтобы вызвать более крупный и более специфический ответ. Этот ответ приводит к выработке антиген-специфических антител.
Затем циркулирующие антитела находят организм и связываются с его поверхностными антигенами. Таким образом, он помечается как цель. Этот специфический ответ также называется адаптивным или клеточно-опосредованным иммунным ответом, поскольку иммунная система адаптируется к типу захватчика.
Когда организм впервые подвергается воздействию антигена, проходит несколько дней, прежде чем этот адаптивный ответ становится активным. При первом контакте с патогеном иммунная активность увеличивается, затем выравнивается и падает. Поскольку первый, или первичный, иммунный ответ является медленным, он не может предотвратить заболевание, хотя может помочь в выздоровлении.
Как только антиген-специфические Т- и В-клетки (лимфоциты) активируются, их количество увеличивается, и после заражения некоторые клетки памяти остаются, что приводит к памяти на специфические антигены. Для полного развития этой памяти может потребоваться несколько месяцев.
Вторичный ответ
При последующих контактах с одним и тем же патогеном, иммунная система способна быстро реагировать, и активность достигает более высокого уровня.
Вторичные иммунные реакции обычно могут предотвратить заболевание, поскольку патоген обнаруживается, атакуется и уничтожается до появления симптомов.
В целом, взрослые реагируют на инфекцию быстрее, чем дети. Организм способен предотвратить заболевание или уменьшить его тяжесть за счет быстрого и сильного иммунного ответа на антигены, с которыми он столкнулся ранее.
Дети же не встречали столько антигенов и поэтому чаще болеют.
Некоторые инфекции, такие как ветряная оспа, вызывают память об инфекции на всю жизнь. Другие инфекции, такие как грипп, варьируются от сезона к сезону до такой степени, что даже взрослый человек не может адаптироваться.
Вакцинация
Вакцинация использует этот вторичный ответ, подвергая организм воздействию антигенов определенного патогена и активируя иммунную систему, не вызывая заболевания.
Первоначальный ответ на вакцину аналогичен первичному ответу при первом контакте с патогеном, но медленный и ограниченный. Последующие дозы вакцины усиливают этот ответ, что приводит к выработке долгоживущих антител и клеток памяти, как это было бы естественно после последующих инфекций.
Вакцины различаются по тому, как они стимулируют иммунную систему.
Некоторые дают более широкий ответ, чем другие. Вакцины влияют на иммунный ответ через природу содержащихся в них антигенов, включая количество и характеристики антигенов, или через путь введения: пероральная, внутримышечная или подкожная инъекция.
Виды иммунизации
Антитела передаются от матери младенцу через плаценту и с грудным молоком, чтобы защитить младенцев в течение короткого времени после рождения.
Антитела (иммуноглобулины) также очищают из крови или в лабораториях; их можно вводить напрямую, чтобы обеспечить быструю, но непродолжительную защиту или лечение определенных заболеваний, таких как бешенство, дифтерия и столбняк.
John TJ, Samuel R. Herd immunity and herd effect: new insights and definitions. Eur J Epidemiol 2000; 16:601–6.
Справочник пациента
Антитела. Что это? И зачем они нужны?
Антитела. Что это? И зачем они нужны?
Наша иммунная система выполняет множество функций, суть которых сводится к одному – борьба с чужеродным генетическим материалом.
— бактерии, вирусы, паразиты, грибки, простейшие. Все те, что вызывают инфекционные заболевания.
— борьба с собственными мутировавшими клетками. То есть предотвращение онкологии.
Отсюда и множество инструментов, которые наша иммунная система использует. Один из них – антитела.
Это специальные белки, вырабатываемые измененными В-лимфоцитами (=плазматическими клетками).
При встрече с инфекционным агентом кусочек его генетического материала предоставляется на проверку иммунной системе. Если она его расценивает как врага – активируются В-лимфоциты, которые начинают образовывать антитела.
Зачем нужны антитела?
По сути, это метки, которые навешиваются иммунной системой на врагов, чтобы всем стало понятно, что это именно ВРАГ и его нужно уничтожить. Они облепляют инфекционного агента, делая проще уничтожение его фагоцитами, системой комплемента и натуральными киллерами.
Какие бывают антитела?
Всего их 5 видов: IgA, IgM, IgG, IgE и IgD.
IgA – антитело слизистых (способно проникать через эпителий). На слизистой находится в виде димера, то есть два антитела, соединенных друг с другом. Проникает в грудное молоко.
IgM – Первыми синтезируются плазмоцитами при встрече с инфекциями. Эти антитела – как бы «заготовка». Базовая настройка в-лимфоцита. Синтезируются быстро, но за счет низкого сродства к антигену работают так себе. Основная функция – защита от смерти от сепсиса (заражения крови). То есть когда нужна быстрая помощь хоть какая-то. «Натравливают» систему комплемента на бактерию. Живут не долго – период полувыведения – 5 суток.
IgG – основное антитело. Именно оно «побеждает» инфекции, так как это уже «модифицированная версия». Период полужизни – 23 суток. Могут проникать через плаценту. Живут как в крови, так и в тканях. Высокое сродство к антигену.
IgE – немедленная аллергия (анафилаксия), противогельминтный иммунитет
IgD – функция до конца не ясна
О чем говорит наличие в крови антител к конкретной инфекции?
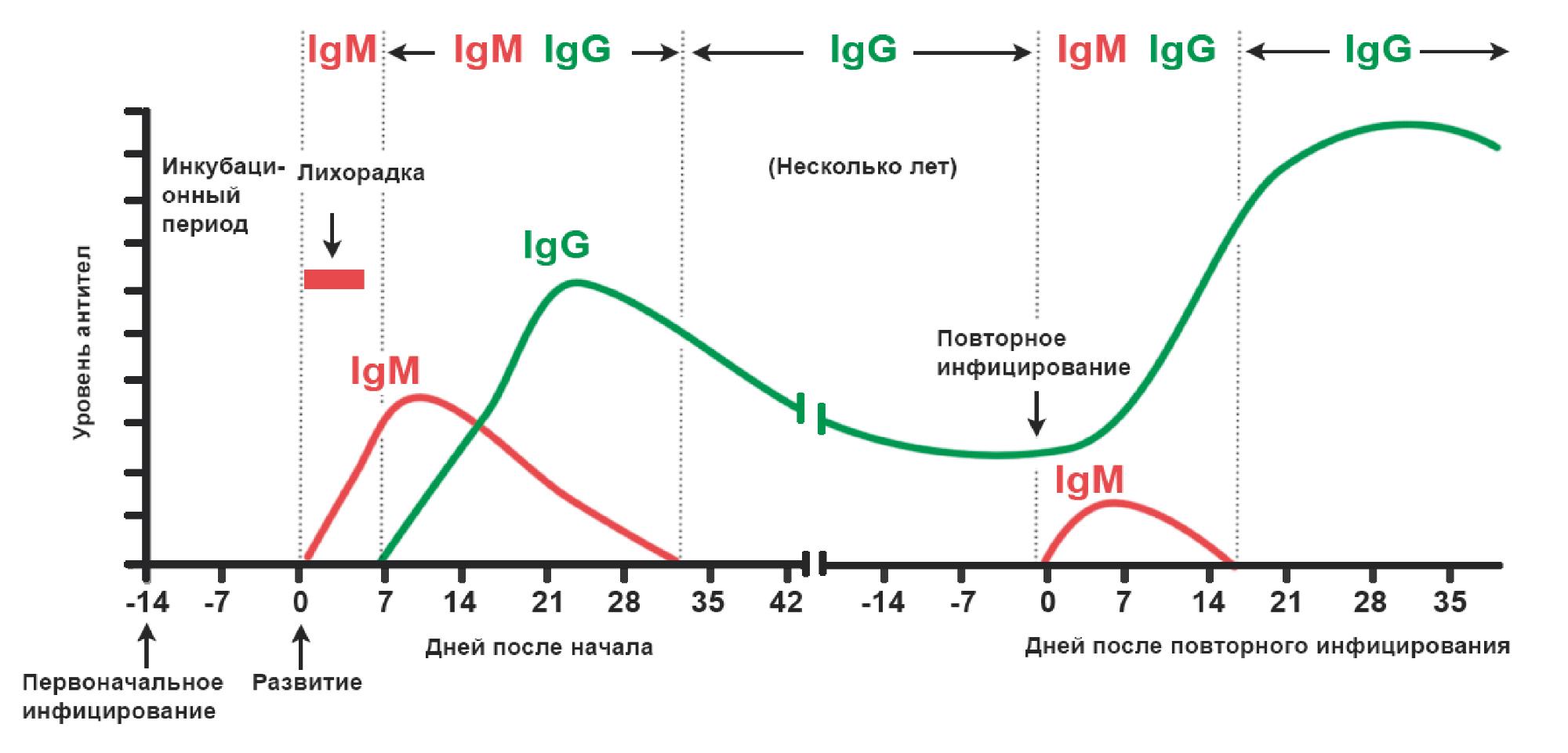
Наличие только IgM – об острой инфекции, если с момента появления симптомов прошло более 2 недель.
Наличие только IgG – о перенесенной ранее инфекции, примерно более 2-3 месяцев назад.
Одновременно IgM и IgG – о недавно перенесенной инфекции (2 недели – 3 месяца).
Существуют экспресс-тестов, позволяющие определить наличие антител в крови к различным инфекциям, в том числе к Covid-19.
В «Теремке Здоровья» можно сделать такой тест.
Что такое антитела IgM и IgG? О чем говорит их наличие?
О чем расскажут IgM?
На что указывают антитела IgG?
Иммуноглобулины IgG гораздо меньше по размеру и более легкие, чем IgM. Эти антитела являются самым многочисленным классом и гораздо более эффективны в противодействии возбудителю. Их обнаружение в крови указывает на то, что была встреча с возбудителем SARS-CoV-2.
Иммуноглобулины IgG появляются примерно со 2- 3-й недели заболевания. Они циркулируют в организме в течение более длительного времени и обеспечивают долговременный иммунный ответ.
Указывают ли IgM на острый процесс?
Действительно, иммуноглобулины IgM считаются маркером острого течения инфекционного заболевания. Обычно при классическом иммунном ответе срок жизни IgM недолог, их концентрация в крови быстро снижается, и одновременно наблюдается повышение количества IgG. Но у некоторых людей COVID-19 они могут обнаруживаться в крови в течение нескольких месяцев. По некоторым данным, до полугода.
Почему уровень IgM не уменьшается?
Заразен ли человек с IgM?
Надо понимать, что метод ИФА, с помощью которого выявляют IgM и IgG, является дополнительным методом диагностики COVID-19. Если у пациента имеются клинические симптомы и рентгенологические признаки, сходные с COVID-19, то даже при отрицательном результате ПЦР наличие IgM является дополнительным лабораторным критерием в пользу диагноза COVID-19.
Если у человека при регулярных скрининговых обследованиях по месту работы впервые после отрицательного IgM во время предыдущего исследования появляется положительный результат, это повод пройти более углубленное обследование в отношении бессимптомной формы COVID-19.
Если же у выздоравливающего после COVID-19 нет клинических признаков инфекции и ПЦР-тест отрицательный, но длительно выявляется в высоких титрах IgМ, это можно объяснить индивидуальными особенностями иммунного ответа организма. Такая ситуация не является уникальной для COVID-19 и иногда встречается и при других инфекционных заболеваниях.
Если есть антитела, можно делать прививку от коронавируса?
Если титр антител высокий, и человек недавно переболел, в прививке надобности нет.
По материалам Роспотребнадзора

| (c) Федеральное бюджетное учреждение здравоохранения «Центр гигиены и эпидемиологии в Рязанской области», 2006-2021 г. Адрес: 390046, Рязанская область, город Рязань, ул. Свободы, дом 89 Что такое антитела, и почему они важны?Антитела были открыты в 1890 году Э. Берингом и С. Китасато при изучении влияния дифтерийного токсина на кроликов. Именно тогда врачи обнаружили вещества, которые образовывались в крови животных и могли не только нейтрализовать токсин, но и уничтожить дифтерийную инфекцию вообще. Антитела как показатель состояния иммунной системы Иммунитет человека представляет собой сложную систему, и антитела, они же иммуноглобулины, – её незаменимое защитное звено. Это специальные белковые молекулы, которые распознают вирусы, бактерии и другие чужеродные агенты. Именно антитела подают сигнал иммунным клеткам о том, что пора «атаковать» нарушителя. Исследование уровня иммуноглобулинов в крови позволяет оценить общее состояние иммунитета, диагностировать инфекционные заболевания, определить форму их протекания, выявить иные нарушения в работе иммунной системы. Распознав чужеродную субстанцию, то есть антиген, антитело прикрепляется к ней с помощью так называемого белкового хвостика. Он служит своеобразным сигнальным флажком для специализированных иммунных клеток, которые нейтрализуют «нарушителей». В организме человека присутствует пять классов иммуноглобулинов: IgA, IgD, IgG, IgE, IgM. Они отличаются по массе, по составу и, что самое главное, по свойствам. IgE и IgD содержатся в сыворотке крови в малом количестве и не имеют диагностической ценности. Наиболее значимыми для анализа состояния иммунной системы и постановки диагноза являются IgM, IgA и IgG. IgM – иммуноглобулин, который организм в первую очередь начинает вырабатывать в ответ на «вторжение» инфекции. Он обладает высокой активностью, стимулирует различные звенья иммунитета. Доля IgM – до 10% от всех фракций иммуноглобулинов. Примерно через пять суток после попадания антигена в организм начинается выработка IgG (70–75% от общего количества иммуноглобулинов). Он обеспечивает основной иммунный ответ. Более половины выделяемых в течение всей болезни антител относятся именно к этому классу. Иммуноглобулины класса G настолько малы, что могут проходить через плаценту. Именно антитела, переданные ребёнку от матери во время беременности, защищают новорождённого от различных инфекций в первые месяцы его жизни. IgA в основном локализуется в слизистых оболочках дыхательных путей, желудка, кишечника и мочеполовой системы – то есть там, куда болезнетворные микроорганизмы проникают чаще всего. Иммуноглобулины этого класса «связывают» чужеродные вещества и не дают им прикрепиться к поверхности слизистых оболочек. Доля IgA составляет 15–20% от общего числа присутствующих в организме иммуноглобулинов. Когда назначают анализ крови на антитела Информация о том, какова концентрация антител к возбудителям определённой инфекции, помогает поставить диагноз, определить уровень иммунитета после вакцинации, обнаружить скрытые заболевания. Анализ крови на антитела чаще назначают для диагностики и во время лечения кори, краснухи, гепатита, гельминтоза, гастрита, инфекционного мононуклеоза и тд. Анализ на иммуноглобулины определённого класса могут назначить при сепсисе, ревматоидном артрите, циррозе печени, онкологии, хронических гнойных отитах, менингитах, пневмониях и синуситах, миеломной болезни, ВИЧ-инфекции. Исследование актуально и для выявления нарушений в работе иммунной системы, в том числе для обнаружения аутоиммунных заболеваний. При подозрении на бесплодие могут назначить анализ на антиспермальные антитела или на антитела к гормону под названием хорионический гонадотропин, который в норме начинает вырабатываться, когда наступает беременность. При беременности также проводится исследование на антитела к резус-фактору. Если нет антител, значит, не было заражения? Возможно, было, но иммунитет не успел отреагировать выработкой антител. Такое случается, например, когда в организм попало мало возбудителей или ему активно помогали с помощью лекарств. С одной стороны, это хорошо, ведь такие люди обычно переносят инфекцию в лёгкой форме. С другой стороны, в иммунной системе не остаётся следов – так называемой антительной памяти. А значит, во второй раз заражение может протекать так же, как и в первый. Или даже серьёзнее. Есть связь между концентрацией в крови антител класса G и устойчивостью к заражению. Чем выше концентрация, тем сильнее иммунитет. Людей с высокой концентрацией таких антител даже призывают стать донорами плазмы. С помощью их крови врачи пытаются помочь тем, кто переносит инфекцию особенно тяжело. Другой вопрос, что концентрация антител со временем падает. Для разных инфекций это происходит с разной скоростью. Например, после кори они остаются в организме на всю жизнь, а после сальмонеллёза – только полгода или год. Если говорить о коронавирусе, у большинства переболевших стойкий антительный иммунитет сохраняется как минимум три месяца. Подготовка к исследованию и процедура сдачи крови Анализы на антитела к вирусам и другим инфекционным агентам проводятся исключительно по назначению врача. Кровь для проведения анализов на антитела сдается натощак. В течение некоторого времени перед исследованием пациенту не стоит посещать спортзал и употреблять алкоголь. Ещё очень важно избегать физических и эмоциональных перегрузок. Не стоит ехать из района области в Курск, чтобы сдать анализ крови на антитела. Результат заведомо будет неточным. Вскоре в регионе начнёт работу центральная клинико-диагностическая лаборатория (ЦКДЛ), которая позволит сдавать кровь и биоматериалы для исследований широкого спектра и разного уровня сложности в поликлинике по прописке. – ЦКДЛ позволит осуществлять забор биоматериалов, как говорится, на месте. В каждой районной и городской поликлинике и больнице. Курьерская служба в тот же день будет доставлять пробы на потоковый многофункциональный завод. Забор крови осуществляется из вены, проба попадает в специальную вакуумную пробирку. Результат будет точным и будет готов быстро, – рассказала Главный внештатный специалист комитета здравоохранения Курской области по клинической лабораторной диагностике Ирина Уханова. Анализ крови на выявление антител – востребованный метод исследования, помогающий получить точную информацию о здоровье человека. Его используют как для уточнения диагноза при конкретных инфекциях, так и для определения общего состояния иммунной системы или выявления некоторых соматических заболеваний. Интерпретировать результаты анализа должен врач с учётом всех клинических данных, возраста и пола пациента. – Качественная лабораторная диагностика, подразумевающая исследование уровня иммуноглобулинов в крови, – задача непростая и посильная не каждому медицинскому учреждению. При проведении такого исследования необходимо использовать исключительно высокоточную современную аппаратуру, соблюдать строгие диагностические стандарты и техники, чтобы избежать ошибок ещё на преаналитическом этапе, – отметила Ирина Уханова. Важно помнить, что тест на антитела показывает не наличие вируса, а лишь возможную реакцию организма на него. Самым точным и надёжным методом диагностики вирусной инфекции ВОЗ (Всемирная организация здравоохранения) считает ПЦР-тест. Он позволяет выявить присутствие генетического материала вируса в крови. Помните, что в постановке окончательного диагноза важен и качественно проведённый тест, и клиническая картина. |