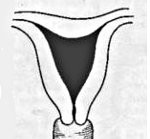
Двурогая матка
Причины
Образование двурогой матки происходит на 10 –14 неделе внутриутробного развития зародыша, к моменту формирования матки. Условия среды внутриутробного плода определяются состоянием организма матери. Поэтому заболевания, особенно инфекционные, интоксикации, эндокринные расстройства и другие нарушения в организме матери, вызывающие резкие изменения условий среды зародыша, могут послужить причиной возникновения аномалий развития. Необходимо также добавить, что не малую роль в формировании пороков развития могут играть и генетические факторы.
Двурогая матка может быть неполной формы – при этом, разделение на два рога выражено только в верхней трети тела матки. При полной форме происходит полное разделение матки на два рога, отходящие друг от друга под тем или иным углом. В данной ситуации влагалище может быть как обычной формы, так и с перегородкой и даже с полным удвоением. Также бывает седловидная матка, когда в области дна матки образуется седловидное углубление. В остальном двурогость не выражена. На сегодняшний день седловидная матка встречается наиболее часто среди всех видов двурогой матки.
Симптомы
Часто, особенно при неполном удвоение и седловидной матке, серьезных симптомов может не быть.
Основные патологические состояния следующие:
Диагностика и лечение
Обычный гинекологический осмотр, как правило, позволяет установить аномалию встроении матки. Однако точно установить характер изменения сложно. Поэтому УЗИ – наиболее информативный метод, при котором чаще всего довольно точно можно установить характер изменения.
Лечения требуют только крайние формы, которые имею клинические проявления. Единственным действенным методом лечение является хирургическое, при котором происходит восстановления целостности матки и создания нормальной полости. Возможно проведение лапароскопической операции, которая будет менее травматичной и легче переносится.
Важно также отметить, что в случае с беременностью при двурогой матке необходимо всю беременность наблюдаться у врача акушер-гинеколога.
Запись в детские клиники
по WhatsApp +7 919 600-14-42
© 2001-2021 Профилактическая медицина
Уважаемый посетитель! ООО «ММЦ «Профилактическая медицина», ООО «ММЦ «Клиника аллергологии и педиатрии» предоставляют медицинскую помощь в соответствии с территориальной программой государственных гарантий оказания гражданам бесплатной медицинской помощи в ограниченном объеме. Более подробно по телефону справочной службы +7 (347) 246-30-03.
ООО «МЦ «Профилактическая медицина», ООО «КНЦ» не предоставляют медицинскую помощь в соответствии с территориальной программой государственных гарантий оказания гражданам бесплатной медицинской помощи.
Данный сайт носит исключительно информационный характер и предназначен для образовательных целей, посетители сайта не должны использовать материалы, размещенные на сайте, в качестве медицинских рекомендаций. ООО «ММЦ «Профилактическая медицина», ООО «МЦ «Профилактическая медицина», ООО «ММЦ «Клиника аллергологии и педиатрии», ООО «КНЦ» не несут ответственности за возможные последствия, возникшие в результате использования информации, размещенной на сайте. Материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями статьи 437 Гражданского кодекса Российской Федерации. Цены на сайте могут отличаться от фактически действующих, стоимость услуг необходимо уточнять в контакт-центре по тел. +7 (347) 246-30-03. Граждане имеют право на получение бесплатной медицинской помощи по территориальной программе государственных гарантий оказания гражданам бесплатной медицинской помощи в поликлинике по месту жительства (по полису ОМС). Предоставление услуг осуществляется платно на основании договора об оказании медицинских услуг. Просьба перед получением услуги уточнять цены по телефону справочной службы +7 (347) 246-30-03 или в регистратурах клиник. © Права защищены.
Седловидная матка
Седловидная матка – разновидность двурогой матки; порок развития, при котором дно матки оказывается расщепленным в форме седла. Степень расщепления дна матки на два рога бывает различной, но во всех случаях форма матки в разрезе напоминает седло. Наличие седловидной матки может не проявляться никакими нарушениями либо сопровождаться повышенной угрозой невынашивания беременности, преждевременных родов, слабости и дискоординации родовой деятельности, послеродовых кровотечений. Седловидная матка зачастую сочетается с прочими пороками развития. Выявляется седловидная матка, как правило, случайно – в ходе УЗИ, гистероскопии, ЯМРТ. Хирургическая коррекция седловидной матки показана в случае нарушения вынашивания беременности.
Общие сведения
Седловидная матка является частным проявлением двурогой матки. При седловидной матке на наружной поверхности дна органа образуется небольшое вогнутое углубление в виде седла. В гинекологии из общего числа аномалий развития матки на долю седловидной матки приходится около 23% случаев. Степень расщепления дна матки на два рога бывает различной: расширение поперечного размера, уплощение дна, слабое расхождение дна на два рога. Во всех случаях форма матки в разрезе напоминает седло.
Седловидная матка нередко сочетается с пороками мочевыделительной системы, внутриматочной перегородкой, узким тазом. Поэтому наличие седловидной матки может быть опасно развитием первичного бесплодия, различной патологии беременности, родовых травм, послеродовых осложнений, внутриутробной гибели плода.
Причины формирования седловидной матки
Седловидная деформация матки образуется в период между 10-14-й неделями эмбриогенеза в процессе слияния мезонефральных протоков. На этапе эмбрионального развития полость матки первоначально представлена двумя маточно-влагалищными полостями, разделенными срединной сагиттальной перегородкой. К моменту рождения плода женского пола перегородка постепенно рассасывается, т. е. изначально двурогая матка принимает сначала седловидную форму, а затем – нормальную, грушевидную однополостную. В случаях незавершенности процессов формирования матки к моменту рождения девочки сохраняется вогнутость в области дна, что и приводит к врожденному пороку – седловидной матке. Кроме расщепления дна при седловидной матке всегда имеется ее расширение в поперечнике.
Причинами дисэмбриогенеза и формирования седловидной матки могут служить различные повреждающие факторы, нарушающие правильное формирование органов в ходе беременности: интоксикации матери (алкогольная, никотиновая, наркотическая, лекарственная, химическая), авитаминоз, стрессы, эндокринопатии (тиреотоксикоз, сахарный диабет), пороки сердца. Крайне неблагоприятно на органогенезе сказываются инфекционные заболевания беременной – корь, грипп, краснуха, сифилис, токсоплазмоз и др. Способствовать формированию седловидной матки может протекание беременности в условиях токсикоза, хроническая гипоксия плода.
Симптомы седловидной матки
Вне беременности о наличии седловидной матки женщина может не догадываться. Незначительная седловидная деформация дна матки не препятствует наступлению беременности, не осложняет вынашивание плода и роды. При более выраженных изменениях может возникать угроза самопроизвольного прерывания беременности, патология плаценты (боковое или низкое расположение, предлежание плаценты, преждевременная отслойка), поперечное положение плода, тазовое предлежание плода, преждевременные роды.
В процессе родов седловидная матка может являться фактором развития аномальной родовой деятельности – слабости или дискоординации. Нередко при седловидной матке в акушерстве приходится прибегать к кесареву сечению. Анатомическая и функциональная неполноценность матки может провоцировать послеродовые кровотечения. В отсутствии должного наблюдения за женщиной в процессе ведения беременности повышается риск перинатальной смертности. В случаях выраженной деформации дна матки может наблюдаться первичное бесплодие.
Диагностика
В диагностике седловидной матки решающая роль отводится инструментальным исследованиям – УЗИ, УЗГСС, гистероскопии, гистеросальпингографии, магнито-резонансной томографии. Стандартное гинекологическое исследование при седловидной матке неинформативно.
В процессе эхографии малого таза (УЗИ) седловидная матка выявляется не всегда. При значительной деформации поперечное сканирование позволяет выявить увеличение ширины дна матки до 68 мм, утолщение миометрия стенки дна до 10-14 мм и его выбухание в полость органа. Для обнаружения седловидной матки УЗИ предпочтительнее проводить влагалищным датчиком во вторую фазу цикла при достаточно выраженной толщине эндометрия.
Наиболее достоверно характерные признаки седловидной матки обнаруживаются при проведении гистеросальпингографии: на рентгенограммах определяются 2 устья фаллопиевых труб, в области дна отчетливо читается небольшое углубление в виде седла, вдающееся в полость матки. Аналогичные признаки выявляются при проведении ЯМРТ. Гистероскопия используется для непосредственного визуального обследования полости матки. В процессе ведения беременности у пациенток с седловидной маткой осуществляется мониторинг допплерографии маточно-плацентарного кровотока, проводится кардиотокография, фонокардиография плода.
Лечение седловидной матки
Хирургическая тактика при седловидной матке применяется только при условии невозможности зачатия (при отсутствии других причин) или привычного невынашивания плода. Реконструкция полости матки чаще производится в процессе гистероскопии через естественные пути, без разрезов. После исправление дефекта шансы нормального течения беременности увеличиваются в десятки раз.
Пациентки с седловидной маткой должны находиться под пристальным наблюдением акушера-гинеколога с ранних сроков беременности, четко соблюдать все рекомендации, а при появлении малейших нарушений госпитализироваться в учреждение родовспоможения. В случае осложненного протекания беременности у пациенток с седловидной маткой назначается постельный режим, спазмолитические средства, растительные седативные препараты, гестагены, депротеинизированный гемодериват крови телят, эссенциальные фосфолипиды. Тактика в отношении предстоящих родов у беременных с седловидной маткой решается заблаговременно.
Что такое аркуатная матка
Адрес: г.Москва, улица Советской армии, 7 (м. Достоевская)
Так называемый маточный фактор среди причин женского бесплодия занимает не последнее место и, согласно статистике, составляет 5%.
Несколько реже причинами бесплодия бывают врожденные аномалии или дефекты развития матки.
Специалисты нашей клиники готовы помочь вам в решении этих проблем.
Остановимся на аномалиях развития матки подробнее.
Агенезия
Агенезия встречается чрезвычайно редко. При этой патологии у женщины матка имеет очень маленькие размеры или полностью отсутствует, влагалище не совсем развито или очень короткое. Эту проблему чаще всего выявляют, если девушка вовремя не начала менструировать. Патология создает также проблемы при занятиях сексом.
Единственная возможность познать материнство для женщин с недоразвитием репродуктивных органов — суррогатное материнство.
Удвоение матки
Эта патология тоже представляет собой редчайший случай. При подобной аномалии у женщин наблюдаются две матки. У каждой могут быть свои шейка и влагалище. На способности к зачатию это не отражается, если органы развиты нормально.
Однорогая матка
Однорогая матка меньше нормальной в два раза, имеет одну фаллопиеву трубу (что и обусловило ее название). Встречается такая патология достаточно редко. Развитие ее начинается на ранних сроках беременности. При однорогой матке обычно оба яичника сохраняются, фаллопиева труба ведет к одному из них. Беременность вполне возможна, при условии, что яичник и фаллопиева труба – в норме.
Двурогая матка
Подобная матка напоминает по форме сердце с «вмятиной» в верхней части. Называют матку двурогой из-за ее формы. Эта патология встречается чаще других и составляет 20% от общего числа аномалий. Такая особенность развития может влиять на возможность зачатия, если имеется значительное изменение полости матки. Во время беременности у ребенка остается меньше пространства для роста. Высока вероятность тазового предлежания плода.
Внутриматочная перегородка
Полость матки при подобной аномалии разделена надвое фиброзной или мышечной перегородкой. Она бывает частичной или полной. Чаще встречается частичная перегородка – в 33% случаев аномалий строения, полная – гораздо реже. Такая аномалия препятствует зачатию. В подобных случаях используется разрушение внутриматочной перегородки с восстановлением нормальной структуры полости матки.
Матка седловидная
Седловидная матка имеет выемку посередине верхней части. Эта аномалия встречается часто, при незначительном изменении формы не оказывает влияния на возможность зачатия и вынашивание ребенка. Иногда нарушается прикрепление плаценты в пользу низкого ее расположения, что чревато ее отслойкой.
Способы диагностики
Если есть проблемы с зачатием, в клинике будут проведены необходимые исследования:
• Ультразвуковое исследование (УЗИ) позволит обнаружить патологии строения репродуктивных органов.
• Магнитно-резонансная томография (МРТ) покажет четкую картину внутренних органов (этот метод противопоказан при беременности).
• Гистеросальпингография (ГСГ) – особый тип рентгена. С помощью катетера матка и трубы заполняются специальным контрастным веществом. Это поможет врачу увидеть анатомические особенности матки и маточных труб и даст информацию о проходимости маточных труб.
• Лапароскопическое обследование. Врач делает микронадрезы, через которые вводится эндоскоп – специальная камера, позволяющая диагностировать патологию исследуемых органов.
• Гистероскопия – оценка состояния полости матки, эндометрия и их лечение.
Лечение аномалий матки
Далеко не во всех случаях необходимо лечение.
• Частичное недоразвитие матки иногда корректируют с помощью гормональной терапии.
• При агенезии возможно лечение оперативное, пластическое, без возможности самостоятельной беременности.
• В случае внутриматочной перегородки возможно оперативное лечение. В подобных случаях используется разрушение перегородки с восстановлением нормальной структуры полости матки.
Обращайтесь, в нашей клинике вам помогут испытать счастье материнства!
ВРОЖДЕННЫЕ АНОМАЛИИ РАЗВИТИЯ МАТКИ ИЛИ МЮЛЛЕРОВЫ АНОМАЛИИ (Обзор литературы, часть 3)
Классификация ESHRE/ESGE 2013г.
Класс IV Двурогая матка
Двурогая матка формируется в результате неполного слияния мюллеровых протоков на уровне дна матки. При этом аномальная нижняя часть матки и шейка имеют полное слияние (объединение) – в результате формируются две отдельные взаимодействующие полости с единым цервикальным каналом и одним влагалищем. Имеется мышечная внутриматочная перегородка с соответствующим наружным углублением (выемкой) в области дна матки. Глубина выемки и длина внутриматочной перегородки у взрослых пациентов полностью коррелируют со степенью неполного слияния мюллеровых протоков у плода [121].
Подклассы двурогих маток зависят от длины перегородки. При полной внутриматочной перегородке имеет место двурогая матка с одной шейкой и двурогая матка с удвоением шейки. Когда перегородка занимает только область дна – неполная (частичная) двурогая матка.
Двурогая матка считается случайным открытием. Не так давно эта врожденная аномалия идентифицирована как нечастый компонент «мягкого» варианта порока уроректальной перегородки [153].
Женщины с двурогой маткой, как правило, имеют определенные репродуктивно-ассоциированные проблемы. Аномалия может не быть идентифицирована вплоть до срока родов.
В большинстве исследований женщин с бесплодием частота встречаемости двурогих маток незначительно отличалась от контрольной группы, соответственно предполагается, что эти пациентки не имеют принципиальных сложностей с зачатием [108]. Примерно 60% пациенток имеют роды жизнеспособным плодом, но также могут иметь место преждевременные роды и самопроизвольный выкидыш позднего срока [154].
Акушерские исходы могут зависеть от длины мышечной перегородки, т. е. является ли «двурогость» полной или частичной. В одной из работ можно видеть следующую статистику среди женщин с неполной двурогой маткой: самопроизвольный аборт – 28%, преждевременные роды – 20%. Эти цифры сильно контрастируют с данными среди женщин с полной двурогой маткой: 66% – уровень самопроизвольных абортов и преждевременных родов [12].
Редки случаи беременности двойней в одном роге двурогой матки (один случай, описывающий такое состояние, закончился досрочным прерыванием беременности в 22 нед. гестации) [155].
Данные литературы, описывающие репродуктивные исходы у женщин с двурогими матками, скудны. В обширном исследовании репродуктивных результатов у пациенток с мюллеровыми аномалиями (Lin et al.) сообщается об анализе 56 беременностей при двурогих матках: 14 (25%) – преждевременные роды, 35 (63%) – живорождений и 14 (25%) – самопроизвольные аборты. Авторы не разделяли двурогие матки на подклассы [112].
Заболеваемость женщин с двурогими матками другими гинекологическими болезнями такая же, как и при отсутствии врожденных отклонений, в т. ч. и раком. Описывается карцинома эндометрия в одном из рогов после лечения тамоксифеном по поводу рака молочной железы [156].
Диагностика
Важным шагом является дифференциальная диагностика двурогой матки и внутриматочной перегородки. Важность точности постановки диагноза обуславливается принципиально разными лечебными подходами. Двурогая матка не требует предварительной хирургической коррекции и ассоциируется с меньшими репродуктивными проблемами. При наличии же внутриматочной перегородки риск репродуктивных отклонений и необходимость хирургического вмешательства выше.
При проведении лапароскопии четко определяется наружный контур матки, по которому и различается двурогая матка и матка с перегородкой, т. к. в основе лежит именно анатомическое строение наружного контура (т. е. матка с внутренней перегородкой имеет наружное строение дна такое же, как нормальная матка).
Проверенным и надежным методом в оценке внутриматочной патологии является HSG. Однако этот метод не дает точности в дифференциальной диагностике двурогой матки и перегородки, т. к. изображение полостей очень схожи – визуализируются две полости в обоих случаях [72, 149, 150]. Диагностическая точность HSG с целью дифференциации составляет 55% [158, 159].
Предоперационная оценка
Двурогие матки редко требуют хирургической реконструкции [71]. Преимущества метропластики ни разу не были изучены в проспективных работах и большинство отчетов являются наблюдательными исследованиями [121]. Считается, что метропластика может быть применена для женщин, имеющих повторные самопроизвольные выкидыши II-го триместра, преждевременные роды, и у которых исключены другие этиологические факторы [121, 122].
Хирургические методы
Описано несколько техник метропластики, но техника Strassmann является хирургией выбора для унификации двурогих и удвоенных маток. Трансцервикальный лизис срединной части, используемый при других аномалиях, в этой ситуации противопоказан, т. к. может иметь место перфорация матки [14]. По технике Strassmann удаляется перегородка путем клиновидной резекции с последующим объединением двух полостей. Также имеют место модификации этого хирургического метода. Проводят предоперационное профилактическое введение антибиотиков и стандартные профилактические технологии с целью минимизации спаечного процесса во время хирургического вмешательства. Если присутствует две шейки – их объединение не рекомендуется. Планирование беременности возможно не ранее, чем через 3 месяца [14]. Большинство женщин с двурогими матками, которым была выполнена метропластика, могут расчитывать на беременность и роды жизнеспособным плодом. Трансабдоминальная метропластика может существенно улучшить репродуктивный прогноз у женщин, которые имели в анамнезе повторные самопроизвольные выкидыши или преждевременные роды до операции [122]. Strassmann сообщает о 263 беременностях у женщин после метропластики: 86% – роды жизнеспособным плодом [5]. Важно, что большинство родов были через естественные родовые пути без сообщений о разрыве матки во время беременности или родов. Несмотря на это, некоторые эксперты все же рекомендуют плановое кесарево сечение. Еще одно исследование 22-х женщин с двурогой маткой, перенесших метропластику по Strassmann: 19 (86%) имели срочные роды жизнеспособным плодом без клинически значимых осложнений и все были родоразрешены путем операции кесарева сечения [160].
Класс V. Матка с перегородкой
Матка с перегородкой является наиболее распространенной структурной патологией среди всех аномалий мюллеровых протоков. Формирование происходит в результате неполной резорбции медиальной перегородки после полного слияния мюллеровых протоков. Обычно перегородка располагается в области дна матки и представляет слабо васкуляризированную фиброзно-мышечную ткань [10]. Существуют многочисленные вариации перегородок. Полная перегородка исходит из дна матки, доходит до внутреннего зева и делит полость пополам. Такой вариант аномалии часто ассоциируется с продольной влагалищной перегородкой [12]. Частичная перегородка не доходит до внутреннего зева. Иногда встречаются сегментарные перегородки, при которых возможна частичная связь между эндометриальной полостью [120].
Вариант аномалии матки с перегородкой, который характеризуется триадой: полная перегородка, удвоение шейки и перегородка влагалища может встречаться чаще, чем ранее описывалось [26, 27, 48, 111, 161–164]. Наиболее распространенные симптомы при этом – диспареуния, дисменорея, привычное невынашивание, первичное или вторичное бесплодие [164].
В случае обнаружения удвоения шейки нужно проводить дифференциальную диагностику с удвоением матки – т. к. будет различаться репродуктивный прогноз и необходимы разные стратегии лечения. Полная перегородка резецируется гистероскопически, а при удвоении матки хирургическое вмешательство не рекомендуется.
При проведении лапароскопии выявляется ровный наружный контур, как и при нормальной матке [164]. Эта аномалия «бросает вызов» общепринятой теории о развитии мюллеровых протоков, т. к. свидетельствует, что слияние протоков может происходить в 2-х направлениях.
Редкий вариант матки с перегородкой – матка Роберта [165]. Эта патология характеризуется наличием полной перегородки с несообщающимися полостями и слепо оканчивающимся рогом, что клинически проявляется односторонней гематометрой, дисменореей. Сообщается о 26 недельной беременности при матке Роберта, которая, к сожалению, закончилась рождением нежизнеспособного плода [166].
При наличии матки с перегородкой констатируются наихудшие репродуктивные исходы (по сравнению со всеми другими мюллеровыми аномалиями). Обзор объединенных данных показывает следующую статистику: 146 (10%) – преждевременные роды (N=1459), 90 (58,1%) – живорождения (N=155), 3 (1,9%) – эктопические беременности (N=155) и 1105 (75,7%) – самопроизвольные выкидыши (N=1459) [112]. Несмотря на такие неутешительные данные, наличие матки с перегородкой не всегда связано с неблагоприятным акушерским исходом и соответственно факт имеющейся патологии сам по себе не может быть обязательным показанием к оперативному вмешательству.
Диагностика
Необходим комплекс диагностических методов для постановки окончательного диагноза. Наиболее часто проводят ГСГ, гистероскопию, лапароскопию. УЗИ и МРТ также полезны. На ГСГ выявляется матка с двумя полостями, оценивается длина, толщина перегородки и проходимость маточных труб. Однако ни ГСГ, ни гистероскопия не позволяют отличить матку с перегородкой от двурогой матки [159, 167]. Лапароскопия, с целью визуализации наружного контура дна матки, является наиболее точным диагностическим методом. Трансвагинальное УЗИ (особенно 3D) является достаточно точным для диагностики: чувствительность – 100%, специфичность – 80% [150]. УЗИ с цветным допплеровским картированием изображения дает 95% чувствительности и 99,3% специфичности [168]. В проспективном исследовании 40 женщин с привычными репродуктивными потерями в анамнезе, точность 3D УЗ-сонограмм была 92% [169]. Но, к сожалению, трехмерное УЗИ не является широко доступным.
МРТ позволяет отлично оценить структуру тканей и надежно дифференцировать перегородки и двурогие матки [170]. На МРТ определяется низкая интенсивность сигнала для перегородки и нормальный наружный контур дна [75].
Предоперационная оценка
Решение о проведении хирургической коррекции основывается на неблагоприятном репродуктивном анамнезе, а не на изолированном наличии перегородки [12]. Кандидаты для оперативного вмешательства – это женщины, имеющие выкидыши во II-м триместре беременности или преждевременные роды [16, 170]. Резекцию перегородки проводят в раннюю фолликулярную фазу, когда толщина эндометрия наименьшая. Некоторые авторы рекомендуют предоперационную медикаментозную терапию (прогестинами, даназолом, аГНРГ) – для уменьшения толщины эндометрия и улучшения визуализации [167, 171].
Аномалии мочевыводящей системы обычно не коррелируют с этой патологией, однако все же рекомендуется проведение УЗИ почек (для исключения возможной патологии).
Хирургические методы
Метод выбора – гистероскопическая метропластика с одновременной лапароскопией [14, 171, 172] для снижения риска перфорации матки во время истечения перегородки. Также польза совместной лапароскопии заключается в возможности точно визуализировать наружный контур матки и достоверно исключить другую патологию органов малого таза. Как альтернатива – трансвагинальный интраоперационный УЗ-контроль во время резекции [174]. Мнения по поводу иссечения шеечной перегородки при ее наличии различны, т. к. высок риск хирургических осложнений и несостоятельности шейки в будущем. В последнее время эксперты не рекомендуют резецирование перегородки шейки матки [48, 175].
Гистероскопическая метропластика может быть проведена мини-ножницами, путем электрохирургии или лазером. Риск кровотечения, как правило, минимален, т. к. перегородка слабо васкуляризирована [48, 171–173, 175–177].
Послеоперационное ведение
Проведение послеоперационной постановки ВМС в течение 1 месяца является спорным [178, 179]. Некоторые авторы считают, что постановка ВМС является профилактическим методом для предотвращения внутриматочной адгезии. Однако большинство экспертов утверждают, что эта процедура не является необходимой и может провоцировать местное воспаление с последующим образованием синехий [14, 180]. Конъюгированные эстрогены по 1,25 мг в сутки на 25 дней с присоединением прогестерона по 10 мг в день с 21 по 25-й дни терапии часто назначаются после хирургического вмешательства с целью улучшения эпителизации. В настоящее время пока не достигнуто единого решения в вопросе необходимости назначения гормональной терапии [121, 181]. Послеоперационное назначение антибиотиков проводится пациентам с воспалительными заболеваниями органов малого таза в анамнезе и нет рекомендаций преимущества рутинного назначения. Через 1 месяц рекомендуется контрольное обследование: диагностическая гистероскопия, ГСГ или УЗИ (лучше во II-ю фазу цикла). Если по результатам контрольного обследования отклонений не выявлено, разрешается планирование беременности.
Осложнения и результаты
Litta и соавт. сообщают об отсутствии серьезных осложнений после гистероскопической метропластики. Все пациенты были выписаны домой через 6 часов после операции [175]. Возможна перфорация и ее риск снижается при проведении одновременной лапароскопии. Во время операции также имеется риск разрыва шейки матки; сообщается о послеоперационном кровотечени (до 3%) [179]. Большинство исследований говорят о минимальном риске кровопотери во время этого вмешательства [183]. Как потенциальное осложнение, может иметь место риск разрыва матки при последующей беременности [184]. Остаточная перегородка, по данным одного исследования, включавшего 68 женщин после гистероскопической метропластики, составила – 44,1%. Авторы пришли к выводу, что остаточная перегородка Класс VI. Аркуатная матка
Аркуатная матка является результатом почти полной резорбции маточновлагалищной перегородки. Она характеризуется небольшим внутриматочным углублением (менее 1 см) с локализацией в области дна. Чаще всего такую аномалию обнаруживают на ГСГ [17, 189].
Классификация этой аномалии изначально вызывала затруднения – по системе Buttram&Gibbons она рассматривалась как легкая форма двурогой матки [45].
По классификации AFS она была отнесена в отдельную группу, созданную именно для этой аномалии и базирующуюся на ее наружном объединении, которое и отличает ее от матки с перегородкой. Обе классификации высказывают предположение, что аркуатная матка – это вариант нормальной формы матки. В сравнении с другими дефектами развития мюллеровых протоков, аркуатная матка имеет клинически благоприятный прогноз, нечастую ассоциацию с неблагоприятной акушерской статистикой: не дает ухудшение репродуктивных исходов [112, 190].
Диагностика и подходы клинического ведения при аркуатной матке
Литературные данные в отношении диагностики, схем ведения и репродуктивных исходов ограничены и противоречивы. На ГСГ визуализируется одна полость с фундальным седловидным углублением. На МРТ можно видеть выпуклый или плоский наружный контур матки, а внутреннее углубление достаточно широкое и однородное с такой же интенсивностью сигнала, как и миометрий. Иногда выявляется аномальное кровоснабжение миометрия в области фундального углубления [17, 148, 189].
Также необходимо исследование почек для исключения сочетанных аномалий (хотя обследование мочевыделительной системы в этом случае не является обязательным). Клинические подходы к ведению пациенток с аркуатной маткой такие же, как и для матки с перегородкой: только определенной группе пациенток с отягощенным репродуктивным анамнезом рекомендована хирургическая коррекция. На основании анализа 283 беременностей [112] получены следующие статистические результаты: 10 (5,1%) из 195 – преждевременные роды, 129 (66,2%) из 195 – живорождения, 7 (6,3%) – эктопические беременности и 57 (20,1%) из 283 – самопроизвольные выкидыши.
Выводы
Аномалии мюллеровых протоков – это морфологически разнообразная группа нарушений, в которую вовлечены внутренние половые органы. Постановка точного диагноза имеет важное значение, т. к. от него зависит клинический прогноз фертильности и стратегия дальнейшего ведения пациента. Подход хирургической коррекции мюллеровых дефектов является узкоспецифичным и может меняться в зависимости от принадлежности к конкретной группе аномалий. Ценность большинства хирургических вмешательств определяется послеоперационной возможностью пациенток иметь здоровые половые отношения и благоприятные репродуктивные исходы.
Несмотря на отсутствие высококачественных доказательных РКИ, хирургическую коррекцию рекомендуется проводить пациентам с ВАМ при перегородках, рудиментарном роге, морфологически измененных матках.
Эти пациенты должны быть направлены на оперативное лечение к профильным специалистам на базе современной эндоскопической хирургии с опытом работы в области маточных аномалий.