Что такое FWB в анкетах на сайтах знакомств?
29.10.2020 891 Просмотры
Что это
«Friends with benefits» или сокращенно FWB – союз без обязательств. Такой точки зрения придерживаются порядка 40% молодых девушек и парней. Как правило, их возраст от 18 до 25 лет. Это годы романтики, некого становления, когда у большинства не сформировался четкий образ спутника жизни и нет желания обременять себя длительными и возможно непростыми отношениями, брать на себя большую ответственность.
Популярность FWB-статуса или запросов объясняется современными взглядами нового поколения, которые является основной аудиторией в социальных сетях и сайтах знакомств.
Традиционные устои института брака – стабильность, предсказуемость, отсутствие взрывных эмоций, но зато есть забота, что характерно для моногамии.
Преимущества и недостатки
Вариант встреч без обязательств подойдет тем, у кого был сложный разрыв с партнером и есть некая боязнь перед встречей другого человека. Иллюзия свободы, отсутствие оков и контроля, зато нет романтики и чувства привязанности. FWB – партнерские отношения, и многие считают, что в идеале они должны избавиться от страха и беспокойства в части контрацепции, ведь есть шанс выстроить долгие отношения с надежным партнером только без обязательств.
Сокращение FWB в анкетах на сайтах знакомств является некой параллелью классических отношений между людьми, когда пара строится не на желании в долгосрочной перспективе создать крепкую семью, а с учетом сиюминутных физиологических желаний. Отношения без обязательств – противовес института брака. Для многих это синоним удобства и простоты, где все сосредоточено только вокруг телесных утех, отсутствуют обременения и рамки морали.
Пренатальная диагностика по международному стандарту FMF
Нередко будущие мамочки очень настороженно относятся к медико-генетической консультации. И напрасно! Данное исследование позволяет заранее определить степень риска рождения детей с генетическими аномалиями.
Похожие материалы
Нередко наследственная патология у плода становится причиной прерывания беременности. Чаще всего это происходит при наличии каких-либо хромосомных нарушений, как правило, несовместимых с жизнью плода и приводящих к самопроизвольному выкидышу, либо рождению детей с пороками развития.
Если у вас в прошлом были выкидыши или замершая беременность, то следует пройти генетическое обследование.
Консультация специалиста необходима если:
— у будущих родителей или их родственников имеются какие-либо наследственные заболевания;
— в семье есть ребенок с генетической патологией;
— будущие родители являются родственниками;
— возраст будущей мамы старше 35 лет, отца – более 40 лет;
— предыдущие беременности были замершими или заканчивались самопроизвольными выкидышами;
— долгое время работали с вредными химическими веществами;
— будущая мама принимала сильнодействующие лекарственные препараты в период зачатия и/или на ранних сроках беременности.
Парам, находящимся в группе риска, следует пройти медико-генетическое обследование в обязательном порядке. При желании любая пара, планирующая ребенка, может проконсультироваться у генетика.
После наступления беременности за женщинами из группы риска устанавливается особый контроль.
Скрининг первого триместра
Комплекс мероприятий, направленных на раннее выявление патологии у плода, называется пренатальной диагностикой. На 10-14 неделе беременности проводится первый скрининг. В него входят следующие исследования:
1. УЗИ плода с оценкой:
— толщины воротникового пространства (ТВП); это область между внутренней поверхностью кожи плода и наружной поверхностью его мягких тканей, покрывающих шейный отдел позвоночника, в которой может скапливаться жидкость; в норме в сроки 11-14 недель ТВП составляет 2-2,8 мм; является маркером хромосомных нарушений плода, в первую очередь синдрома Дауна;
— наличия и длины носовой кости (НК); в норме на сроке 12-13 недель составляет 3 мм; ее отсутствие подозрительно в отношении синдрома Дауна.
2. Материнские сывороточные маркеры («двойной тест»):
— норме на сроке 12 недель его уровень составляет 13,4-128,5 нг/мл; 13 недель – 14,2-114,7 нг/мл; 14 недель – 8,9-79,4 нг/мл; позволяет определить риск развития некоторых трисомий: синдрома Дауна (21 хромосомы), синдром Эдвардса (18) и синдрома Патау (13);
— ассоциированный с беременностью плазменный протеин А (РАРР-А): в норме на сроке 11-12 недель составляет 0,79-4,76 мЕд/л, 12-13 недель – 1,03-6,01 мЕд/л; 13-14 недель – 1,47- 8,54 мЕд/л; при синдроме Дауна и Эдвардса его уровень снижен.
Несоответствие результатов скрининга первого триместра нормам не говорит о необходимости немедленного прерывания беременности, а лишь сигнализирует о возможном риске, который после прохождения обследования рассчитывается индивидуально для каждой пациентки.
При подозрении на наличие патологии у плода по данным скрининга ставится вопрос о проведении углубленного (инвазивного) обследования. Самым достоверным способом постановки диагноза является исследование хромосомного набора клеток плода. С этой целью изучают амниотическую жидкость (выполняют амниоцентез), ткани плаценты (плацентоцентез), ворсин хориона (биопсию), пуповинную кровь плода (кордоцентез).
Скрининг второго триместра
Тактика проведения пренатальной диагностики во втором триместре существенно изменилась в последние годы. Это важно знать будущим мамочкам с подозрением на хромосомную патологию у плода.
Так, согласно более раннему приказу Минздрава России №457 от 28.12.2000 года скрининг второго триместра должен был включать троекратное проведение УЗИ на сроках 22-24 недели беременности и оценку биохимических маркеров пороков развития плода в 16-20 недель (так называемый «тройной тест»): альфа-фетопротеина (АФП), хорионического гонадотропина человека (ХГЧ) и эстриола (Е3).
Выполнение «тройного теста» было рассчитано на выявление пороков развития плода, в первую очередь, синдрома Дауна. Однако проведенные в течение последующих 9 лет исследования показали, что утвержденная приказом №457 схема пренатальной диагностики не снижает частоту рождения младенцев с врожденными пороками, например, синдрома Дауна. Заболеваемость детей и их смертность, в том числе внутриутробная, оставалась высокой.
В связи с низкой информативностью старой схемы пренатальной диагностики ее решено было изменить. И в 2009 году вышел новый приказ № 808, согласно которому биохимический скрининг второго триместра был ИСКЛЮЧЕН из схемы пренатальной диагностики!
Нет больше «тройного теста». Проводить его не нужно в связи с малой информативностью и большим процентом последующих необоснованных инвазивных вмешательств.
Кроме того, согласно новому приказу № 808 от 2009 года сдвинуто время проведения УЗИ второго триместра с точки в 22-24 недели на более ранние сроки (20-22), чтобы в случае выявления аномалий у плода женщина имела возможность прервать беременность до 24 недели, то есть до того времени, когда плод считается жизнеспособным. Следующее УЗИ рекомендуется выполнять на сроках 32-34 недели беременности.
УЗ-признаками синдрома Дауна во втором триместре являются: нарушение формирования костей скелета, расширение воротникового пространства, наличие пороков сердца, расширение почечных лоханок, кисты сосудистого сплетения головного мозга. При их выявлении может быть принято решение о проведении инвазивных методик по диагностике синдрома Дауна и других хромосомных аномалий.
Но это еще не все нововведения в области пренатальной диагностики, осуществляемые в нашей стране. В настоящее время Россия в этом направлении приближается к мировым стандартам. Не верите? Расскажу об этом подробно.
Пренатальная диагностика по международному стандарту FMF
Развитие международной программы FMF способствовало началу кардинальных преобразований в системе организации пренатальной диагностики в РФ.
В 2010 году в рамках приоритетного национального проекта «Здоровье» открыт новый раздел «Пренатальная (дородовая) диагностика нарушений развития ребенка». Его финансирование осуществляется из средств федерального бюджета. Он начал реализовываться в трех регионах РФ: Московской, Ростовской, Томской областях. К 2013 году им охвачено 29 регионов. Сегодня сертификат FMF получили сотни отечественных специалистов УЗИ.
Основными принципами организации пренатальной диагностики в России по стандартам FMF являются:
1. Подготовка специалистов по единой системе.
2. Допуск к выполнению УЗИ лишь врачей, имеющих действующий сертификат FMF. При этом проведение УЗИ переносится из женской консультации в окружной центр (экспертный уровень).
3. Регулярный независимый контроль качества работы каждого врача и аудит биохимических показателей.
4. Использование для каждой пациентки единой программы расчета индивидуального риска хромосомных аномалий.
В рамках проекта «Здоровье» организованы «клиники одного дня», позволяющие каждой беременной женщине АМБУЛАТОРНО в сроки генетического скрининга первого триместра пройти пренатальное обследование и получить медико-генетическое заключение ее персонального риска по возникновению хромосомных аномалий, определяющее дальнейшую акушерскую тактику, НА ЭКСПЕРТНОМ УРОВНЕ.
Пользуйтесь проверенной информацией! Любите себя, цените свое здоровье!
Металлоискатели в России / Только белая техника!
КОМПАНИЯ
УСЛУГИ
РЕСУРСЫ И СЕРВИСЫ
Они думали, что это уже невозможно. И все же XP сделали. DEUS II. Представьте себе настоящий синхронно многочастотный быстрый металлоискатель. Представьте богатый и разнообразный диапазон тонов. Представьте металлоискатель с водонепроницаемостью до 20 метров и с гарнитурой с костной проводимостью звука. Не соглашайтесь только на беспроводные наушники, когда вы можете владеть полностью беспроводным металлоискателем. Легко работать с ним и осуществлять проводки. Всего 800 грамм. Без проводов. Смена катушки за считанные секунды. Без проводов. Легко хранить и переносить. Без проводов. Наши технологии делают вашу жизнь проще.
DEUS II. Работает как на суше, так и на пляже.
DEUS II. Полная комплектация также предназначена для дайверов с возможностью погружения на глубины до 20 метров.
DEUS II. Полный набор аксессуаров, подходящих для любых условий и любых местностей.
DEUS II. Широкий диапазон частот для распознавания всех целей (Быстрая мультичастотность FMF от 4 до 45 кГц).
DEUS II. Реальный одновременно многочастотный металлоискатель с точной идентификацией глубоких целей.
Откройте для себя новый опыт.
Новая революция!
XP снова раздвинул границы, создав первый беспроводной многочастотный металлоискатель с уникальными характеристиками и производительностью. После того, как катушка, пульт дистанционного управления, наушники и пинпойнтер будут сопряжены, они обмениваются данными друг с другом по беспроводной сети без задержек, используя запатентованную систему радиопротоколов XP. Это означает, что сигналы цели, генерируемые поисковой катушкой, быстро передаются в наушники без каких-либо задержек, обеспечивая DEUS II беспрецедентную скорость и точность. DEUS II отлично работает на любой местности и в любых условиях, как на суше, так и в море, благодаря технологии FMF® (Fast Multi Frequency, быстрая мультичастотность).
Технология FMF (Fast Multi Frequency)
Можно выбрать быстрый и одновременно многочастотный режим или же одну из 49 отдельных частот в диапазоне от 4 до 45 кГц.
На приведенном графическом видео показана чувствительность и способность распознавания железа в зависимости от частоты, а также преимущества режима FMF, охватывающей широкий диапазон целей. Это лишь базовая схема, которую можно менять в зависимости от программы и реальных условий местности.
Наушники BH-01
Пульт управления
Богатые опции звука
Комплектация
DEUS2-28FMFRCWS6 (c 9-дюймовой катушкой и наушниками WS6)
Таблица совместимости металлоискателей и аксессуаров XP
Скрининг первого триместра (комбинированный скрининг)
Скрининг первого триместра (комбинированный скрининг)
Прежде всего, это пороки развития плода. Организм беременной особым образом «чувствует», что с будущим ребёнком что-то не так. Это уже давно доказано учеными и на биохимическом, и биофизическом, и эмоционально-психическом уровне взаимосвязи между матерью и плодом.
И, если плод развивается с тяжёлыми пороками развития, при которых его развитие даже в утробе матери невозможно, то материнский организм пытается «избавиться» от такой беременности. И уже на малых сроках у беременной довольно сильно выражены симптомы угрозы прерывания беременности: кровянистые выделения и схваткообразные боли внизу живота. Выражаясь немедицинским языком: «Природа, таким образом, включает естественный отбор».
Существует ещё множество пороков развития, при которых существование плода в организме матери возможно, но после родов такие дети либо умирают, даже при оказании им врачебной помощи, либо нуждаются в высокотехнологичных операциях, либо становятся инвалидами и требуют дальнейшего длительного ухода.
В настоящее время в результате развития науки и техники большинство хромосомных аномалий, генетических синдромов и пороков развития плода можно выявить и определить уже на довольно ранних сроках.
В нашей стране приняты сроки пренатального скрининга, проводящегося три раза за беременность:
Что же из этих сухих слов и цифр приказов и распоряжений следует для простого человека?
Что же такое-это загадочное слово «скрининг», которое произносит каждая беременная и оно на слуху у всех членов её семьи?
Первый скрининг, он же называется «комбинированный скрининг», проводится в сроках 11.0-13.6 недель беременности, и подразумевает под собой проведение экспертного ультразвукового обследования, с последующим забором крови у беременной и расчётом индивидуального риска по основным тяжелым хромосомным аномалиям.
При выявлении риска от 1:1 до 1:100 риск указывается, как высокий. Это значит, что у данной конкретной беременной высокая вероятность родить больного ребёнка. Такая беременная направляется на хорионбиопсию (производится забор материала хориона/будущей плаценты, и подсчитывается набор хромосом), от результатов которой зависит дальнейшая тактика ведения беременности.
Если риск от 1:100 до 1:1000, то риск указывается как промежуточный, и беременная направляется на консультацию к генетику. Второе скрининговое УЗИ она должна сделать тоже экспертного уровня в 18-19 недель.
Если риск 1:1000 и выше, то он указывается как низкий, что значит, высока вероятность рождения здорового ребёнка, и такая беременная не потребует ни каких вмешательств и консультаций. Второе скрининговое УЗИ она делает в сроке 18-20.6 недель, где захочет.
А сейчас я расскажу нюансы комбинированного скрининга, которые беременные собирают по крохам для информации на просторах интернета.
действующий сертификат врача ультразвуковой диагностики (УЗД);
сертификат FMF (Fetal Medicine Foundation) для проведения 1-го скрининга по измерениям ТВП и оценке носовой кости у плода (как минимум эти две позиции);
идентификационный номер ID, позволяющий производить все расчеты рисков в программе ASTRAIA.
В РФ такой врачебной специальности, как «врач пренатальной диагностики» нет! Но в приказах министерства здравоохранения словосочетания «пренантальная диагностика» и «пренатальный центр» есть. Вот такой нонсенс. Поэтому врачи, проводящие пренатальную ультразвуковую диагностику, обязательно должны иметь действующий российский сертификат по специальности «общая ультразвуковая диагностика», и в большинстве своём имеют второй сертификат по специальности «акушерство и гинекология», не являющийся обязательным.
И, если беременная пришла на первый скрининг к врачу УЗД, а вторая специальность его «терапия» или «хирургия» и т.д., то это повод для неё глубоко задуматься о качестве и достоверности «такого скрининга». Ведь она рискует здоровьем своего будущего ребенка! Доктор же сказал, что всё хорошо, и успокоил, а после родов вдруг выясняется, что всё плохо. Начинается закручиваться спираль из «что делать и куда идти», а уж потом выяснять, кто виноват и почему. Жалобы, иски, суды, комитеты, прокуратура и т.д. и т.п., и нервы, и время, и опять нервы… и больной ребёнок.
Так где же найти пресловутого врача «пренатальной диагностики», и чтобы у него были все сертификаты и опыт, и возможности, и чтобы не ошибался?
По поводу врача «пренатальной диагностики» уже разобрались. Идём дальше.
У нас в РФ врач, занимающийся проведением скрининга 1-го триместра (по документам это звучит так, помним, что врача «пренатальной диагностики» в номенклатуре врачебных специальностей нет), обязан иметь сертификат от организации FMF (Fetal Medicine Foundation), которая зарегистрирована в Лондоне!
К сожалению, все российские врачи пренатальной ультразвуковой диагностики должны выполнять все измерения во время 1 скрининга по стандартам, разработанным Fetal Medicine Foundation, возглавляемым Кипрасом Николаидесом. Программа Astraia, производящая расчеты рисков по патологиям развития, работает только с врачами, сертифицированными в FMF и имеющим ID- пароль для работы в Astraia.
Для чего же нужны все эти FMF и Astraia, и какое отношение они имеют к российским беременным?
У каждого врача на этом сайте имеется своя страница, где видны все его этапы обучения, полученные сертификаты и срок их действия.
Так как вся эта система работает по всему миру очень успешно, то и в России ничего другого придумывать не стали, и она теперь внедрена в пренатальный скрининг 1-го триместра.
Еще при помощи FMF и Astraia можно рассчитать риски развития преждевременных родов, преэклампсии (грозного осложнения второй половины беременности, приводящей к тяжелым осложнениям беременности). И, в соответствии, с имеющимися высокими рисками можно провести медикаментозную профилактику и предупредить эти состояния у беременной. Ещё несколько лет назад акушеры-гинекологи об этом и мечтать не могли!
Так Astraia сотрудничает с анализаторами фирм KRYPTOR, BRAHMS, DELFIA Xpress, autodelfia, manual delfia и Roche. Если анализаторы будут другие, то данные получатся неточными, и программа произведёт расчеты недостоверно. Соответственно и риски будут рассчитаны недостоверно. Это ссылка на руководство пользователя ASTRAIA: http://spbmedax.ru/sites/default/files/docs/manual.pdf
Почему я всё время уделяю большое значение точности, достоверности и алгоритмам, и стандартам исследования? Потому, что врачи-эксперты пренатальной диагностики и врачи лаборанты, производящие исследования знают, что при отклонении в 1 мм при измерении КТР и 0.1 мм при измерении ТВП у одной и той же беременной могут быть совершенно разные риски и разный подход к оценке этой беременности.
На сегодняшний день в Санкт-Петербурге в FMF зарегистрировано чуть более 150 врачей, из них около 50% не прошли аудит. Это значит, что они что-то измеряют, и измеряют это не правильно! И работают они как в коммерческих, так и в государственных медицинских организациях.
Заключение, которое доктор должен Вам выдать в конце исследования, должно иметь вид, представленный в приложении №1 к распоряжению №321 –«протокол скринингового ультразвукового обследования с 11.0 нед. до 13.6 нед. беременности». Если доктор зарегистрирован в FMF, то он Вам может выдать заключение по протоколу ASTRAIA, что тоже является допустимым заключением.
Кстати, ещё очень важную роль в обследовании играет оборудование, на котором работает эксперт. Аппарат УЗИ тоже должен быть экспертного класса. Только такой аппарат обеспечит детальную визуализацию всех структур Вашего плода, имеет программное обеспечение для обработки и улучшения изображения и не позволит «потерять» те важные миллиметры, о которых говорил ранее.
Теперь, я думаю, беременным будет легче сориентироваться и выбрать врача не только по отзывам, но и по тем параметрам, которые я указал, чтобы УЗИ принесло Вам и радость от увиденного малыша, и уверенность в его здоровье.
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
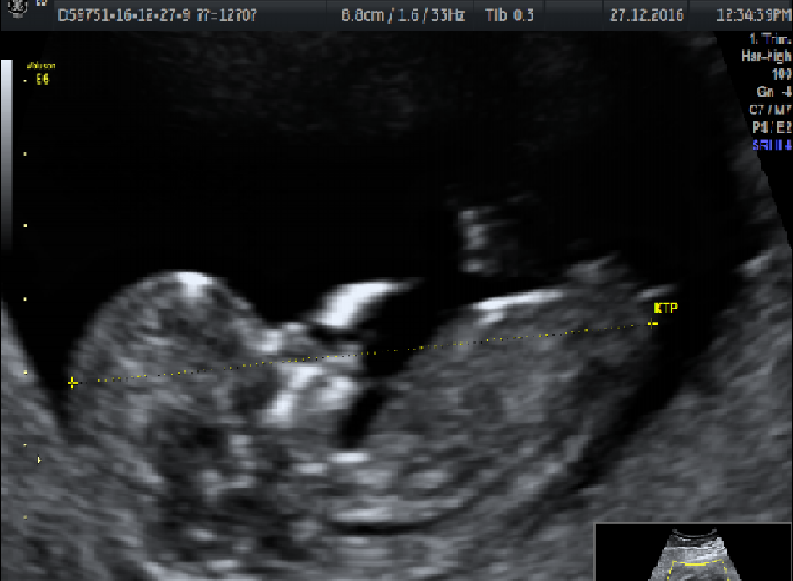
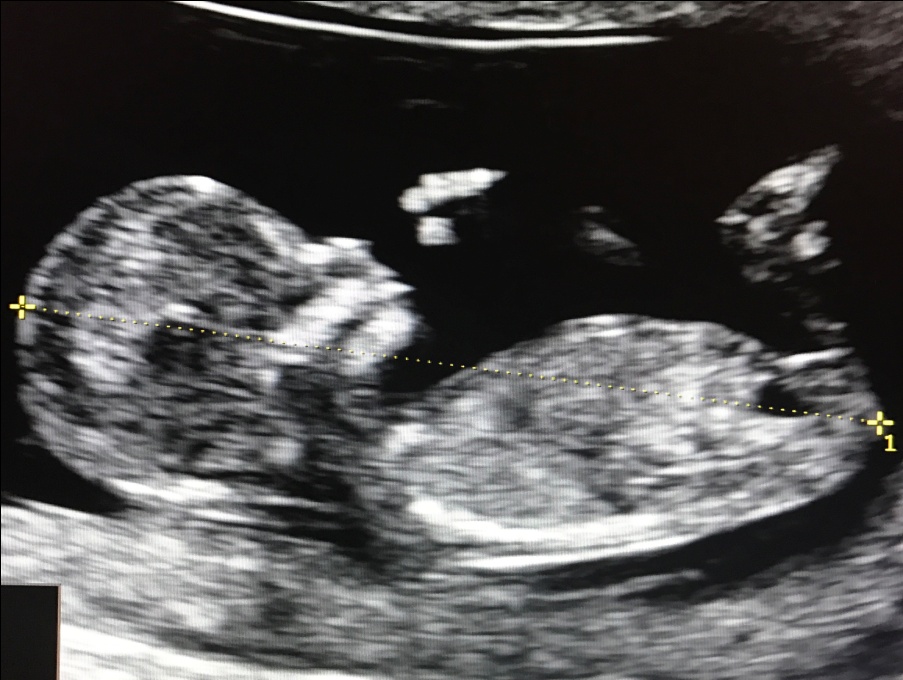
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
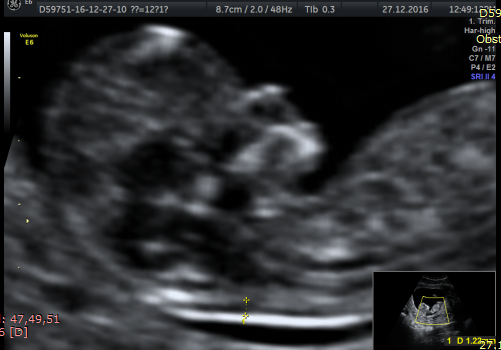
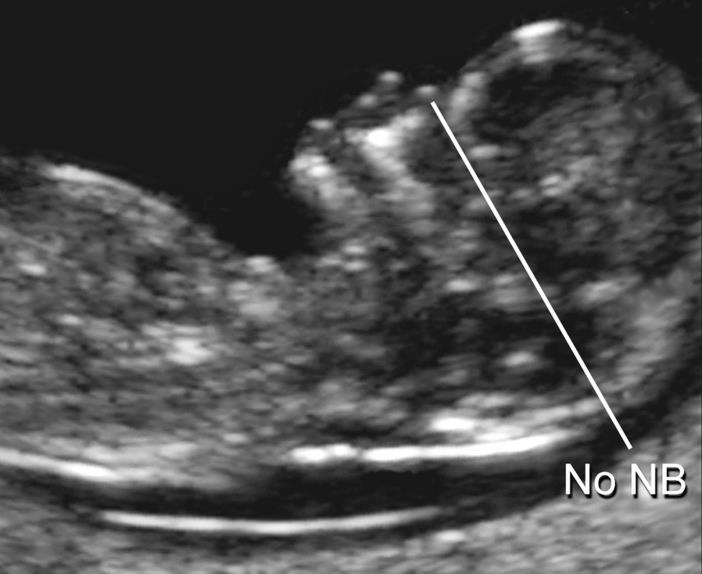
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
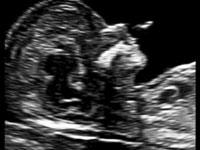
Нормальная носовая кость Отсутствие носовой кости
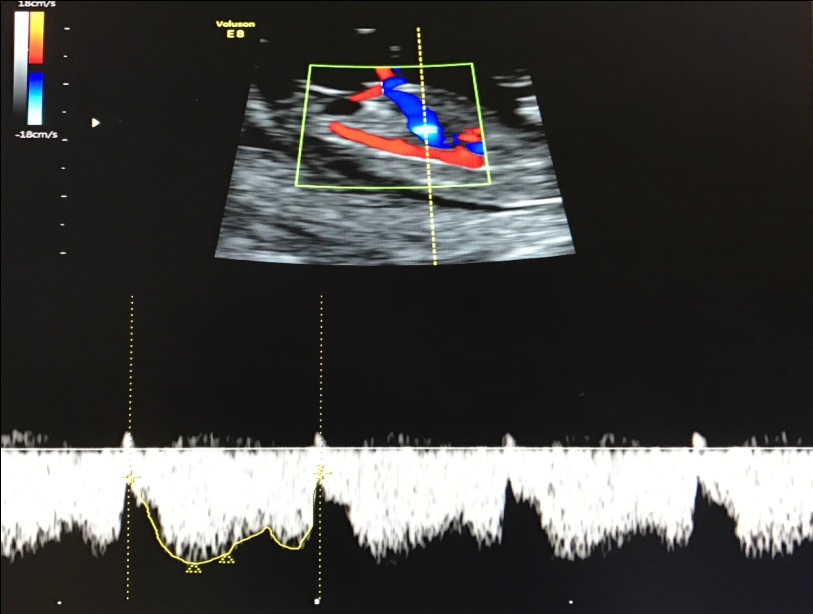
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
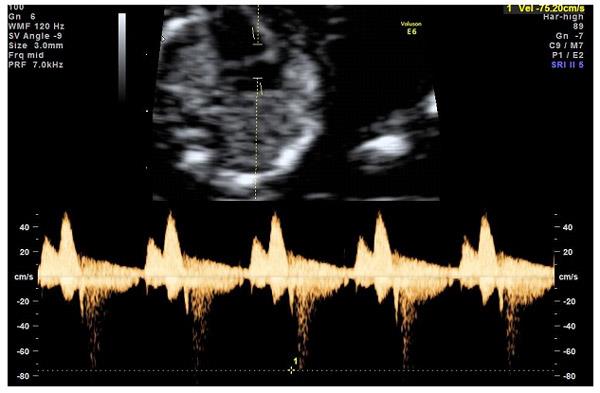
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
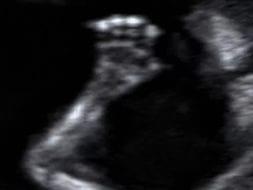
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.