Оценка тяжести состояния
Система APACHE II
Acute Physiology And Chronic Health Evaluation
Систему APACHE II нужно применять для оценки тяжести состояния у большинства больных, которые находятся в отделениях реанимации интенсивной терапии (ОРИТ) и прогноза. APACHE II – это сумма (0-71) баллов худших физиологических параметров за одни сутки после поступления в ОРИТ плюс возрастные и анамнестические баллы.
Эту систему нельзя применять для пациентов с ожогами или после операции аортокоронарного шунтирования. Окончательный результат тестирования по системе APACHE II определяется суммой баллов 3-х составных её частей. Ниже перечислены критерии, которые применяются в каждой части системы.
Оценка по системе APACHE II состоит из З частей.
Значение возраста оценивают по шестибалльной шкале. Возраст, годы
Значение сопутствующих болезней
Значение сопутствующих болезней нужно оценивать по пяти дополнительным критериям в зависимости от вовлечения основных систем организма.
Баллы добавляют в таких случаях:
1. Цирроз печени, подтверждѐнный при помощи биопсии.
2. Ишемическая болезнь сердца. Стенокардия напряжения IV функциональный класс.
3 Тяжелая хроническая обструктивная болезнь легких.
4. Хронический диализ.
Экстренная оценка физиологических функций
Экстренную оценку физиологических функций (ЭОФФ) осуществляют с помощью 12 показателей, полученных в первые 24 ч нахождения больного в ОИТ. Наибольшие отклонения от нормы каждого показателя, выраженные в баллах, суммируют для получения балльной оценки тяжести состояния пациента. Единственным субъективным показателем этой части системы является шкала Глазго.
NSICU.RU neurosurgical intensive care unit
сайт отделения реанимации НИИ им Н.Н. Бурденко
Курсы повышения квалификации

Внутричерепная гипертензия

Асинхронии и графика ИВЛ

Водно-электролитные
нарушения
в нейрореанимации

Книга «Основы ИВЛ»

Рекомендации
по интенсивной терапии
у пациентов
с нейрохирургической патологией
Статьи → Шкала оценки тяжести дыхательной недостаточности у нейрохирургических пациентов.
Абстракт
Введение
Абсолютными показаниями для начала ИВЛ у нейрохирургических пациентов являются: коматозное состояние, эпилептический статус, гипоксемия, гиперкапния или гипокапния. В клинической практике нередко ИВЛ начинается до формирования абсолютных показаний на основании экспертной оценки лечащих врачей. Для объективизации показаний к ИВЛ была создана шкала оценки тяжести дыхательной недостаточности (ДН). Шкала состоит из трех блоков, оценивающих уровень сознания, выраженность нарушений глотания, кашля, проходимости дыхательных путей и степень паренхиматозного повреждения легких. По созданной шкале 4 и более баллов является показанием к ИВЛ. Разработанная шкала была апробирована в клинических условиях.
Материалы и методы
Апробация шкалы проводилась в период с декабря 2009 по март 2010 года. При тотальной выборке пациентов в соответствии с выбранными критериями включения и исключения в исследование вошло 15 пациентов. Из них было 8 женщин (53%) и 7 мужчин (47%). Возраст пациентов 25 – 68 лет, медиана 42 года. В 7 наблюдениях были аневризмы сосудов головного мозга, у 8 пациентов – опухоли головного мозга различной локализации и гистологии. Эти пациенты оценивались по шкале, но показания к ИВЛ определяли лечащие врачи, не владевщие шкалой.
Результаты
Выводы
Введение
По данным современной литературы, абсолютными показаниями к началу ИВЛ являются [2,3,10,19,28,31]:
Шкала создана для прикроватной оценки тяжести ДН и принятия решения о необходимости начала ИВЛ. Шкала состоит из трех блоков.
Первый блок включает в себя оценку нарушений сознания. Для оценки степени психомоторного возбуждения и уровня седации мы использовали шкалу RASS (Ричмондская шкала оценки ажитации и седации), которая специально была создана для этих целей 15.
Таблица 2
RASS: Ричмондская шкала оценки ажитации и седации.
| +4 | Пациент агрессивен | Пациент агрессивен, возникают эпизоды выраженного психомоторного возбуждения, возможно нанесение физического ущерба медицинскому персоналу |
| +3 | Выраженная ажитация | Пациент агрессивен, удаляет катетеры, зонды, дренажи, трубки |
| +2 | Ажитация | Частая нецеленаправленная двигательная активность, «борьба» с респиратором при проведении ИВЛ |
| +1 | Беспокойство | Пациент беспокоен, иногда испуган, но неагрессивен, а двигательная активность не имеет деструктивной направленности |
| 0 | Спокойствие и внимательность | |
| -1 | Сонливость | Не достаточно внимателен, пробуждается на оклик отсроченно: открывает глаза, фиксирует взор более 10 секунд |
| -2 | Легкая седация | Пробудим на оклик (открывает глаза, но фиксирует взор менее 10 секунд) |
| -3 | Умеренная седация | Двигательная активность или открывание глаз в ответ на оклик без фиксации взора |
| -4 | Глубокая седация | Нет реакции на оклик, но двигательная активность или открывание глаз на проприоцептивные и ноцицептивные раздражители |
| -5 | Отсутствие пробуждения | Нет реакции ни на оклик, ни на проприоцептивные и ноцицептивные раздражители |
Для оценки уровня угнетения сознания мы использовали критерии, описанные в литературе [35]:
Второй блок содержит в себе критерии оценки нарушений глотания, кашля и проходимости дыхательных путей. Оценка критериев выполняется в упрощённом виде по принципу нарушен/сохранен:
Особую группу составляют пациенты, набравшие 4 балла только за счет второго блока шкалы (нарушнений глотания, кашля и проходимости дыхательных путей), но не имеющие нарушений сознания, снижения индекса рО2/FiО2 и изменения механики дыхания. Такие пациенты могут быть переведены на спонтанное дыхание после обеспечения надёжной проходимости дыхательных путей и защиты от аспирации (трахеостомия с использованием трубки с герметизирующей манжеткой). Для выделения этой группы с 2006 года в Институте успешно применяется шкала бульбарных нарушений [1]. Этим пациентам выполняется трахеостомия, после чего они проходят реабилитацию на спонтанном дыхании с использованием трахеостомических трубок с герметизирующими манжетками.
Шкала составлена таким образом, что каждый из 3 блоков начинается критериями нормы: ясное сознание, сохраненные глотание, кашель и проходимость дыхательных путей, индекс рО2/FiО2 более 300. Здоровый человек по этой шкале будет иметь 0 баллов. Заканчиваются блоки критериями, характеризующими крайнюю выраженность патологического состояния: коматозное состояние или глубокая седация, отсутствие проходимости дыхательных путей и индекс рО2/FiО2 менее 200. Изолированно каждое из этих состояний является абсолютным показанием для начала ИВЛ [2,3,10,19,28,31]. Однако между нормой и абсолютными показаниями для начала ИВЛ существует множество промежуточных клинических состояний, когда у пациента развивается сочетание различной выраженности нарушений сознания, глотания, кашля, проходимости дыхательных путей и паренхиматозного повреждения легких. У таких пациентов показания для начала ИВЛ устанавливаются лечащим доктором на основании его личного опыта. Созданная нами шкала разработана для объективизации показаний к началу ИВЛ. Так, если пациент имеет суммарную оценку по шкале 4 и более баллов, то он нуждается в проведении ИВЛ. При ожирении пациента ухудшается функция дыхания [18], поэтому при индексе массы тела более 30 общая сумма баллов по шкальной оценке увеличивается на 1 балл.
Шкала оценки тяжести ДН у нейрохирургических больных создана для динамической оценки выраженности ДН у этих пациентов, последовательности развития нарушения сознания, глотания, кашля, проходимости дыхательных путей и паренхиматозного повреждения легких, а также для возможности оценки эффективности проводимой терапии
Целью второго, проспективного, этапа проведенного исследования явилась апробация созданной шкалы. Этот этап соответствовал критериям обсервационного исследования. Набор пациентов производился в период с декабря 2009 года по март 2010 года в соответствии с критериями включения и исключения пациентов. Критериями включения были:
Критериями исключения были:
После прекращения респираторной поддержки все эти пациенты были оценены лечащими врачами как «пациенты, требующие наблюдения в отделении реанимации и/или проведения интенсивной терапии». По газовому составу артериальной крови все пациенты после экстубации были компенсированы: pO2>60 мм.рт.ст, pCO2 30–50 мм.рт.ст, индекс рО2/FiО2>200.
Оценка по созданной шкале всех включенных в исследование пациентов после экстубации была более 1 балла (Таблица 3). При помощи КТ-исследования головного мозга была исключена нейрохирургическая патология, требующая экстренных вмешательств. Решения о реинтубации и возобновлении ИВЛ принимались лечащими врачами отделения, которые не участвовали в создании этой шкалы и которые не знали результатов балльной оценки состояния пациентов. Это позволило минимизировать влияние получаемых результатов оценки пациентов по созданной шкале на определение дальнейшей терапевтической тактики. Оценка по шкале производилась каждые 6 часов и каждый раз при ухудшении состояния. Однако для облегчения восприятия материала в таблицах 3,4 приведена сумма баллов приведена на этапах изменения лечебной тактики. Значение А: при пролонгировании наблюдения пациента в отделении реанимации в связи с нестабильным состоянием (оценка по шкале > 1 балла), но при отсутствии абсолютных показаний для экстренной реинтубации и возобновления ИВЛ; значение В – перед реинтубацией в случае развития абсолютных показаний или экспертного мнения лечащего доктора при отсутствии абсолютных показаний для начала ИВЛ; или при переводе пациента из отделения реанимации в нейрохирургическое отделение; значение С (у пациентов с реинтубацией) – после повторной экстубации; значение D – перед повторной реинтубацией или при переводе в нейрохирургическое отделение.
Таблица 3
Характеристика проспективной группы: демографические данные, диагноз, количество экстубаций и реинтубаций, длительность ИВЛ, осложнения и исходы.
Примечания. 1 – Приведена сумма баллов по шкале. Оценка производилась в динамике несколько раз. Значение А: сумма баллов при пролонгировании наблюдения пациента в отделении реанимации в связи с нестабильным состоянием (оценка по шкале > 1 балла), но при отсутствии абсолютных показаний для экстренной реинтубации и возобновления ИВЛ; Значение В – перед реинтубацией в случае развития абсолютных показаний или экспертного мнения лечащего доктора при отсутствии абсолютных показаний для начала ИВЛ; или при переводе пациента из отделения реанимации в нейрохирургическое отделение; Значение С (у пациентов с реинтубацией) – после повторной экстубации; Значение D – перед повторной реинтубацией или при переводе в нейрохирургическое отделение.
П/о – после операции. ПМА – передняя мозговая артерия. ПСА – передняя соединительная артерия. ЗМА – задняя мозговая артерия.
ХОБЛ – хроническая обструктивная болезнь легких.
Таблица 4
Динамика балльной оценки пациентов по шкале тяжести дыхательной недостаточности.
| Пациенты | Оценка тяжести ДН в динамике. | Нарушения глотания | Индекс рО2/FiО2 | Шкала RASS | Ожирение | Общая оценка |
| 1 | A | 2 | 0 | 1 | 0 | 3 |
| B | 3 | 2 | 3 | 0 | 8 | |
| 2 | A | 2 | 1 | 1 | 1 | 5 |
| B | 3 | 2 | 1 | 1 | 7 | |
| 3 | A | 0 | 3 | 0 | 0 | 3 |
| B | 0 | 2 | 0 | 0 | 2 | |
| 4 | A | 2 | 2 | 1 | 0 | 5 |
| B | 2 | 3 | 3 | 0 | 8 | |
| C | 2 | 0 | 0 | 0 | 2 | |
| 5 | A | 0 | 2 | 1 | 0 | 3 |
| B | 0 | 0 | 1 | 0 | 1 | |
| 6 | A | 0 | 2 | 0 | 1 | 3 |
| B | 0 | 1 | 0 | 1 | 2 | |
| 7 | A | 0 | 1 | 2 | 0 | 3 |
| B | 0 | 1 | 0 | 0 | 1 | |
| 8 | A | 0 | 1 | 2 | 0 | 3 |
| B | 0 | 0 | 2 | 0 | 2 | |
| 9 | A | 0 | 2 | 1 | 0 | 3 |
| B | 0 | 1 | 1 | 0 | 2 | |
| 10 | A | 0 | 1 | 2 | 0 | 3 |
| B | 3 | 3 | 3 | 0 | 9 | |
| 11 | A | 3 | 1 | 0 | 0 | 4 |
| B | 3 | 1 | 2 | 0 | 6 | |
| C | 2 | 1 | 0 | 0 | 3 | |
| 12 | A | 0 | 3 | 1 | 0 | 4 |
| B | 0 | 4 | 2 | 0 | 6 | |
| C | 0 | 3 | 2 | 0 | 5 | |
| D | 0 | 4 | 3 | 0 | 7 | |
| 13 | A | 0 | 0 | 2 | 0 | 2 |
| B | 0 | 0 | 1 | 0 | 1 | |
| 14 | A | 3 | 4 | 3 | 0 | 10 |
| B | 3 | 4 | 3 | 0 | 10 | |
| C | 3 | 2 | 3 | 0 | 8 | |
| D | 3 | 4 | 3 | 0 | 10 | |
| 15 | A | 3 | 0 | 0 | 0 | 3 |
| B | 3 | 0 | 0 | 0 | 3 |
Результаты исследования и их обсуждение
Распределение пациентов на втором, проспективном, этапе исследования.
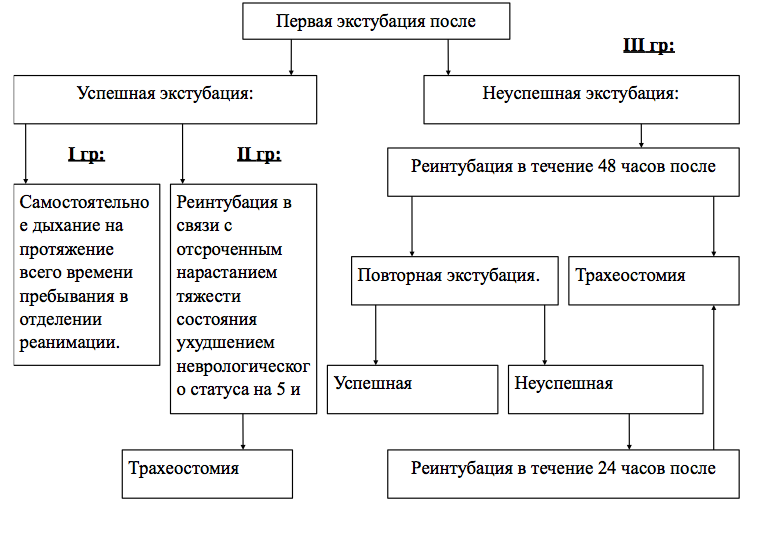
I группа
Пациенты I группы находились в отделении реанимации в течение 8,4±4,6 суток (m±sd), у них не развивалось пневмонии. По шкале исходов Глазго (ШИГ) при выписке из Института 5 баллов было у трех пациентов (наблюдения 3,6,7), 4 балла – у 4 пациентов (наблюдения 5,8,9,13) и 3 балла – в наблюдении 15.
Таким образом, пациенты, у которых в течение всего времени пребывания в отделении реанимации сумма баллов по созданной шкале не превышает 3 баллов, не нуждаются в реинтубации трахеи и возобновлении ИВЛ и имеют благопрятные исходы. Тяжесть ДН у них определяется преимущественно изменением уровня сознания и снижением индекса рО2/FiО2. У подавляющего большинства этих пациентов не выявлялось нарушений глотания, кашля, проходимости дыхательных путей.
Наиболее тяжелым наблюдением этой группы было 15 наблюдение.
Пациентка Б, 29 лет, поступила в Институт с диагнозом: Нейрофиброматоз II типа, двусторонние невриномы слуховых нервов и состояние после удаления опухолей в 2003, 2004, 2009 годах. До операции пациентка была в ясном сознании. Выявлялась глухота с двух сторон, онемение лица и снижение роговичных рефлексов с двух сторон, парез лицевого нерва, больше справа, множественный нистагм и шаткость походки, бульбарные нарушения. Сопутствующей соматической патологии выявлено не было. Во время операции произведено удаление невриномы VIII нерва слева без осложнений. В связи с нарастанием стволовой симптоматики в виде отсутствия глоточного и угнетения кашлевого рефлексов (нет реакции на интубационную трубку) ИВЛ проводилась в течение последующих 6 суток. Обращало на себя внимание отсутствие скопления слюны в полости рта. Затем пациентка была удачно экстубирована. Она не могла проглотить тестовый болюс в виде 5 мл воды, у нее не было кашля (3 балла по шкале), но в полости рта не было скопления слюны, то есть пациентка сглатывала слюну. Мы предполагаем, что это связано с развитием компенсаторных механизмов защиты верхних дыхательных путей у пациентов с длительно существующим воздействием на бульбарную группу черепно-мозговых нервов. Кроме этого, у пациентки не было паренхиматозного повреждения легких, и выявлялся высокий уровень бодрствования, адекватное сотрудничество с медицинским персоналом.
Пациентка оставалась в отделении реанимации в течение 6 суток для интенсивного наблюдения за ней. На 22 сутки после операции она была выписана из Института в ясном сознании, без двигательного дефицита, но требовала постоянного ухода за собой в связи с общей тяжестью своего состояния.
II группа
Эту группу составили два пациента. Они были успешно экстубированы, но в дальнейшем, на 5 – 7 сутки, потребовали возобновления ИВЛ (наблюдения 1,10). Причина заключалась в ухудшении состояния, стремительном угнетении сознания до сопора и нарастании бульбарных нарушений. Оба пациента были трахеостомированы. Сумма баллов до ухудшения состояния составляла 3 балла (Таблица 3,4). Тяжесть ДН в этих наблюдениях была обусловлена двумя составляющими шкалы (Таблица 4). Из этого следует, что эти пациенты до ухудшения их состояния находились на грани компенсации своих дыхательных функций. При стремительном ухудшении состояния сумма баллов по шкале быстро достигла 8 и 9 баллов, соответственно. На этом этапе лечащие врачи незамедлительно возобновляли ИВЛ.
Пациенты II группы находились в отделении реанимации в течение 62 и 78 суток. В наблюдении 10 развилась пневмония вследствие аспирации, произошедшей во время ухудшения состояния. По шкале исходов Глазго (ШИГ) она при выписке имела 3 балла В наблюдении 1 пациентка скончалась на фоне менингоэнцефалита (Таблица 3).
Пациентка С (наблюдение 10), 25 лет, поступила в Институт с диагнозом интра-экстра-вентрикулярная краниофарингиома. При поступлении выявлялся хиазмальный синдром и гипопитуитаризм. Через 5 часов после операции пациентка была экстубирована. Она оставалась в сознании, повторялись эпизоды психомоторного возбуждения, требовавшие использования седативных препаратов. Выявлялись гормональные и гомеостатические нарушения, которые удавалось корригировать методами интенсивной терапии. По нашей шкале суммарная оценка составила 3 балла – RASS +2/-2 и индекс рО2/FiО2=272. Состояние оставалось стабильным в течение последующих 6 суток. На 7 сутки состояние ухудшилось. Развилось сопорозное состояние, появились нарушения глотания и кашля, возникла аспирация, приведшая к снижению индекса рО2/FiО2. Оценка по шкале составила 9 баллов. Пациентка была незамедлительно реинтубирована и на 2 сутки трахеостомирована. Ухудшение состояния было связано с ишемическим повреждением диэнцефальной области, поскольку ведущим при ухудшении был диэнцефальный синдром. На фоне проводимой интенсивной терапии состояние было стабилизирована. Пациентка была переведена из отделения реанимации на 39 сутки, деканулирована – на 47 сутки после трахеостомии, а ваписана из Института – на 78 сутки после операции. По ШИГ у пациентки было 3 балла.
III группа
Эту группу составили 5 пациентов (33%) (наблюдения 2,4,11,12,14). Это пациенты с неуспешной экстубацией, то есть те наблюдения, в которых реинтубация и возобновление ИВЛ были произведены в течение 48 часов после экстубации. У всех пациентов этой группы сразу после экстубации сумма баллов по нашей шкале составила 4 и более баллов. В отличие от пациентов, которые не требовали начала ИВЛ во время нахождения в отделении реанимации, у этих пациентов тяжесть была обусловлена двумя (наблюдения 11,12) или тремя (наблюдения 2,4,14) составляющими нашей шкалы. У 4 из 5 пациентов выявлялись нарушения глотания и кашля. Это говорит о том, что эти нарушения являются более тяжелыми и, вероятно, прогностически более неблагоприятными, чем изменения уровня сознания и снижение индекс рО2/FiО2 [11,14,21,22,23,24,29,30,32,33]. Однако лечащими врачами осуществлялась выжидательная тактика. В результате до реинтубации пациенты дышали самостоятельно в течение 9,8±8,6 часов (Таблица 3).
4 пациентов были экстубированы во второй раз (наблюдения: 4,11,12,14). Успешной была повторная экстубация у двух пациентов (наблюдения 4,11). В этих наблюдениях суммарная оценка по шкале составила 2 и 3 балла, соответственно. Пациенты были переведены в нейрохирургическое отделение на самостоятельном дыхании. У оставшихся двух пациентов и повторная экстубация оказалась неуспешной (наблюдения 12,14). При этом оценка по шкале составила 5 и 8 баллов, соответственно. Первый пациент был реинтубирован через 1,5 часа после экстубации, а второй – через 48 часов. Оба эти пациента были трахеостомированы.
Длительность нахождения в отделении реанимации пациентов III группы составила 30,6±25,1 суток (m±sd). У 3 из 5 (60%) пациентов развивалась пневмония, а у 1 – сепсис. По шкале исходов Глазго (ШИГ) 4 балла было у 2 пациентов (наблюдение 4,11), 3 балла – у 2 пациентов (наблюдение 12,14), по ШИГ 1 балл – в 1 случае (наблюдение 2). Вероятно, исходы в III группы могли бы быть улучшены при своевременной реинтубации трахеи, что позволило бы избежать тяжелых инфекционно-воспалительных и септических осложнений. По данным литературы, нозокомиальная пневмония развивается вследствие аспирации при несвоевременной реинтубации трахеи у неуспешно эсктубированных пациентов [11,12,13,14,16,32].
Типичным пациентом этой группы является наблюдение 12.
Пациент Г, 31 год, поступил в Институт с диагнозом аневризма ПМА-ПСА справа, спонтанное субарахноидальное кровоизлияние с прорывом в желудочковую систему. При поступлении тяжесть состояния по шкале Хант-Хесс – III. Аневризма клипирована на 2 сутки после кровоизлияния. Послеоперационный период осложнился развитием ангиоспазма. В связи с этим проводилась пролонгированная седация и ИВЛ в течение 8 суток. Затем пациент экстубирован. По нашей шкале суммарная оценка составила 4 балла за счет снижения индекса рО2/FiО2 и умеренного беспокойства. Пациент был оставлен на самостоятельном дыхании. Постепенно нарастала тяжесть ДН, и через 3 часа пациент стал ажитированным, а индекс рО2/FiО2 снизился менее 200. Пациент был реинтубирован. Далее в течение последующих 6 суток проводилась ИВЛ через оротрахеальную трубку. Рентгенологически выявлялись прикорневые инфильтративные изменения, более выраженные справа. Пациент вновь был экстубирован на 7 сутки, суммарная оценка по шкале составила 5 баллов. Однако и в этот раз пациент был реинтубирован только через 1,5 часа, когда индекс рО2/FiО2 вновь снизился ниже 200 и появилась выраженная ажитация с агрессией (суммарная оценка – 7 баллов). ИВЛ через оротрахеальную трубку продолжалась еще 2 суток. Затем была выполнена трахеостомия. В дальнейшем у пациента развилась тяжелая ацинетобактерная пневмония и сепсис. В гемокультурах был также веделен ацинетобактер. На фоне проводимой интенсивной терапии удалось стабилизировать состояние. Пациент был переведен из отделения реанимации на 51 сутки, деканулирован на 53 сутки после трахеостомии, выписан из Института – на 65 сутки. По ШИГ – 3 балла.
Вести науки
Использование шкалы qSOFA+лактат в прогнозе летального исхода у пациентов с сепсисом в ОРИТ (результаты российского многоцентрового исследования РИСЭС)
Цель исследования: определить информационную ценность шкалы qSOFA в прогнозе летального исхода у пациентов с сепсисом, госпитализированных в отделения реанимации и интенсивной терапии (ОРИТ) лечебных учреждений Российской Федерации.
Материалы и методы. Многоцентровое, проспективное, обсервационное исследование. Проанализирована следующая информация о пациентах с сепсисом при поступлении в ОРИТ: количество баллов по шкалам qSOFA и SOFA, наличие критериев SIRS, уровень лактата крови, а также исход госпитализации при оказании помощи в ОРИТ. Проведен ROC-анализ информационной значимости различных шкал и уровня лактата крови.
Результаты. В прогнозе летального исхода пациентов с сепсисом определены следующие площади под ROC-кривыми: qSOFA – 0,644 (95%-ный ДИ 0,593–0,693); SOFA – 0,731 (95%-ный ДИ 0,683–0,776); SIRS – 0,508 (95%-ный ДИ 0,456–0,560); [qSOFA + лактат ≥ 4 ммоль/л] – 0,713 (95%-ный ДИ 0,646–0,774).
Заключение. В прогнозе летального исхода у пациентов с сепсисом при поступлении в ОРИТ шкала qSOFA превосходит критерии SIRS, но уступает шкале SOFA. Информационная ценность прогностической модели [qSOFA + лактат ≥ 4 ммоль/л] превосходит шкалу qSOFA в прогнозе исхода у пациентов с сепсисом и не уступает шкале SOFA.