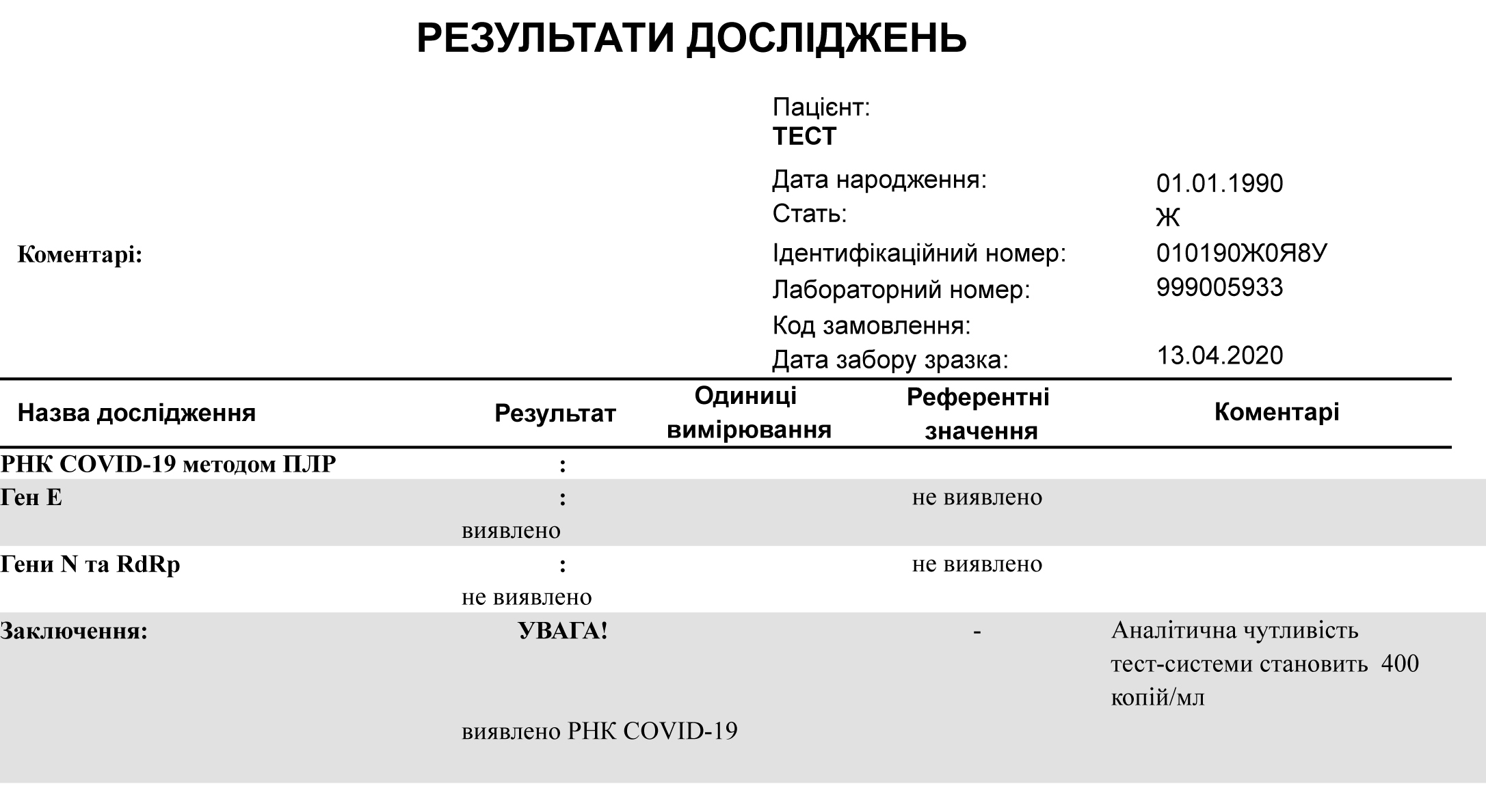
Проблемы диагностики и учета заболеваемости COVID-19
Что такое заболеваемость и распространенность?
Термины «распространенность» и «заболеваемость» могут иметь неодинаковое значение в разных странах. Подходы популяционного выявления случаев болезни (с целью оценки заболеваемости и распространенности) и подходы, применяемые для установления диагноза у конкретного человека (с целью определения дальнейшей тактики ведения), часто отличаются. В России используют такие понятия, как:
Эти термины не идентичны терминам «распространенность» (prevalence) и «заболеваемость» (incidence). Рrevalence – доля лиц, имеющих изучаемое заболевание (осложнение, симптом) в данный момент времени (период времени, например в течение 1 года) в изучаемой популяции. Теоретически рассчитывается при наличии информации об изучаемом явлении среди всего населения. Однако в медицине такой информации, как правило, нет. Incidence определяется как частота новых случаев заболевания, которые возникают в популяции в течение заданного периода, и отражает темп прироста выявленных случаев заболевания за определенный период времени.
Во всех терминах ключевыми являются слова «за определенный период времени», и в обычных условиях (вне эпидемии) показатели рассчитываются обычно за год. Таким образом, эти показатели не полностью подходят для оценки текущей эпидемиологической ситуации. Сейчас темпы и показатели роста числа заболевших являются более важными, поскольку именно они отражают потребности в медицинских ресурсах.
При оценке заболеваемости важно, каким образом определяется случай болезни: существуют ли четко определенные критерии и все ли врачи в разных странах пользуются едиными критериями и методами для определения случая болезни. До появления COVID-19 было известно, что только для очень небольшого числа заболеваний существуют такие четкие критерии и надежные методы диагностики, а точных скрининговых методов практически не существует. Часто встречаются ситуации, когда специалисты ставят разные диагнозы, по-разному интерпретируют симптомы и методы диагностики. И пандемия COVID-19 ярко высветила эту проблему. Критерии определения понятия «случай COVID-19» с момента выявления в Китае нового типа вируса менялись несколько раз [1–5].
Что такое болезнь COVID-19?
В соответствии с рекомендациями ВОЗ от 24 марта 2020 года [4] для определения случая болезни COVID-19 следует использовать следующий подход:
подтвержденный случай COVID-19 – это наличие у человека лабораторного подтверждения заболевания, независимо от наличия/отсутствия клинических признаков и симптомов;
подозреваемый случай:
вероятный случай – это предполагаемый случай COVID-19, если лабораторные исследования не дали окончательных результатов.
25 марта 2020 года ВОЗ [4] рекомендовала применять следующий подход для учета случаев COVID-19 по МКБ-10 (см. табл.). Критерии диагностики и коды COVID-19 по МКБ-10
Подтвержденные случаи COVID-19
Консультации по COVID-19 и пневмонии
В настоящий момент телемедицинские консультации по пациентам с диагнозами COVID-19 и пневмония организуются в соответствии с приказами Министерства Здравоохранения Российской Федерации:
Для создания запроса на телемедицинскую консультацию необходимо правильно выбрать соответствующий профиль консультации:
1. Для взрослых пациентов ФГБУ ВО «ПМГМУ им. И.М. Сеченова» — профиль «Анестезиология — реаниматология (COVID-19, пневмония)».
2. Для детей ОСП РДКБ ФГБАОУ ВО «РНИМУ им. Н.И. Пирогова» — профиль «Анестезиология — реаниматология (COVID-19, пневмония)».
3. Для беременных ФГБУ «НМИЦ АГП им. ак. В.И. Кулакова» — профиль «Анестезиология — реаниматология (COVID-19, пневмония)».
4. ФГБУ «НМИЦ ФПИ» Минздрава России — профиль «Инфекционные болезни (COVID-19, пневмония)».
5. Резервный центр — ФГБУ «НМХЦ им. Н.И. Пирогова» — профиль «Анестезиология — реаниматология (COVID-19, пневмония)».
Выбор кода МКБ-10 осуществляется в соответствии с временными методическими рекомендациями по профилактике, диагностике и лечению новой короновирусной инфекции:
1. U07.1 – COVID-19, вирус идентифицирован.
Расшифровка: Коронавирусная инфекция, вызванная вирусом COVID-19, вирус идентифицирован (подтвержден лабораторным тестированием независимо от тяжести клинических признаков или симптомов).
2. U07.2 – COVID-19, вирус не идентифицирован.
Расшифровка: Коронавирусная инфекция, вызванная вирусом COVID-19, вирус не идентифицирован (COVID-19 диагностируется клинически или эпидемиологически, но лабораторные исследования неубедительны или недоступны).
3. Z03.8 – Наблюдение при подозрении на коронавирусную инфекцию.
Расшифровка: Наблюдение при подозрении на коронавирусную инфекцию.
4. Z22.8 – Носительство возбудителя коронавирусной инфекции.
Расшифровка: Носительство возбудителя коронавирусной инфекции.
5. Z20.8 – Контакт с больным коронавирусной инфекцией.
Расшифровка: Контакт с больным коронавирусной инфекцией.
6. Z11.5 – Скрининговое обследование с целью выявления коронавирусной инфекции.
Расшифровка: Скрининговое обследование с целью выявления коронавирусной инфекции.
7. В34.2 – Коронавирусная инфекция неуточненная (кроме вызванной COVID-19).
Расшифровка: Коронавирусная инфекция неуточненная (кроме вызванной COVID-19).
8. В33.8 – Коронавирусная инфекция уточненная (кроме вызванной COVID-19).
Расшифровка: Коронавирусная инфекция уточненная (кроме вызванной COVID-19).
Специалисты регионального центра, руководствуясь вышеупомянутыми Приказами Минздрава России, должны заполнять по смыслу следующие сведения в протоколе (запросе) на телемедицинскую консультацию. Для ТМК по профилю «инфекционные болезни» необходимо в обязательном порядке прикладывать результаты СКТ или регентгеновские снимки ОГК. В случае непредставления сведений в соответствии с Приказом МЗ РФ №198н от 19.03.2020, в том числе сведений о лечащем враче, запрос будет отклонен для дальнейшей доработки:
ПРИ НАЛИЧИИ ВСЕХ ЗАПОЛНЕННЫХ ПОЛЕЙ В ЗАПРОСЕ В ТЕЛЕМЕДИЦИНСКОЙ СИСТЕМЕ ПРИКЛАДЫВАТЬ ЗАПОЛНЕННЫЙ ПРОТОКОЛ В ФОРМАТЕ WORD НЕОБЯЗАТЕЛЬНО.
ПРИ НЕВОЗМОЖНОСТИ ЗАПОЛНИТЬ ВСЕ ПОЛЯ ПРОТОКОЛА В ТЕЛЕМЕДИЦИНСКОЙ СИСТЕМЕ (АКТУАЛЬНО ДЛЯ РЕГИОНАЛЬНЫХ ТЕЛЕМЕДИЦИНСКИХ СИСТЕМ) ПРОСЬБА ОФОРМЛЯТЬ ПРОТОКОЛ В ФОРМАТЕ WORD И ПРИКЛАДЫВАТЬ К ЗАПРОСУ.
1. Номер запроса о проведении телемедицинской консультации — заполняется консультативным центром субъекта РФ в обязательном порядке.
2. Цель телемедицинской консультации — заполняется консультативным центром субъекта РФ в обязательном порядке.
3. Наименование регионального центра — заполняется консультативным центром субъекта РФ в обязательном порядке.
4. фамилия, имя, отчество (при наличии), должность врача-специалиста регионального центра, направившего запрос на телемедицинскую консультацию в ФДРКЦ — заполняется консультативным центром субъекта РФ в обязательном порядке.
5. фамилия, имя, отчество (при наличии) пациента — заполняется консультативным центром субъекта РФ в обязательном порядке.
6. Дата рождения пациента — заполняется консультативным центром субъекта РФ в обязательном порядке.
7. Пол пациента — заполняется консультативным центром субъекта РФ в обязательном порядке.
8. СНИЛС — заполняется консультативным центром субъекта РФ в обязательном порядке.
9. Номер полиса обязательного медицинского страхования (при наличии) — заполняется консультативным центром субъекта РФ в обязательном порядке.
10. Анамнез жизни пациента — заполняется консультативным центром субъекта РФ в обязательном порядке.
11. Анамнез заболевания пациента — заполняется консультативным центром субъекта РФ в обязательном порядке.
12. Эпидемиологический анамнез — заполняется консультативным центром субъекта РФ в обязательном порядке.
13. Перенесенные и хронические заболевания — заполняется консультативным центром субъекта РФ в обязательном порядке.
14. Объективные данные о состоянии пациента — заполняется консультативным центром субъекта РФ в обязательном порядке.
15. Диагноз основной — заполняется консультативным центром субъекта РФ в обязательном порядке.
16. Диагноз сопутствующий, осложнения — заполняется консультативным центром субъекта РФ в обязательном порядке.
17. Результаты лабораторных исследований пациента с указанием даты проведения исследований — заполняется консультативным центром субъекта РФ в обязательном порядке.
18. Результаты инструментальных исследований пациента с указанием даты проведения исследований — заполняется консультативным центром субъекта РФ в обязательном порядке.
19. Параметры, отражающие состояние жизненно важных функций организма человека, в том числе данные пульсоксиметрии, аппаратов искусственной вентиляции легких, с указанием даты проведения обследований — заполняется консультативным центром субъекта РФ в обязательном порядке.
20. Данные консультаций пациента врачами-специалистами медицинской организации субъекта Российской Федерации — заполняется консультативным центром субъекта РФ в обязательном порядке.
21. Проводимое лечение — заполняется консультативным центром субъекта РФ в обязательном порядке.
— Результаты динамического наблюдения за пациентом — заполняется консультативным центром субъекта РФ в обязательном порядке при повторной ТМК.
— Информация о выполнении в регионе рекомендаций ФДРКЦ (при повторной ТМК) — заполняется консультативным центром субъекта РФ в обязательном порядке при повторной ТМК.
Интерпретация результатов лабораторных исследований на коронавирусную инфекцию
Уважаемые коллеги,
Вашему вниманию второй блок лабораторных алгоритмов COVID-19 – алгоритмы интерпретации.
Хотим отметить, что особенности коронавирусной инфекции и накопленный на сегодня опыт борьбы с ней, не позволяют однозначно использовать традиционные подходы к диагностике вирусных инфекций, как, например, изолированная трактовка результатов иммуноглобулинов. По мере накопления опыта тестирования, мы будем уточнять подходы к интерпретации результатов.
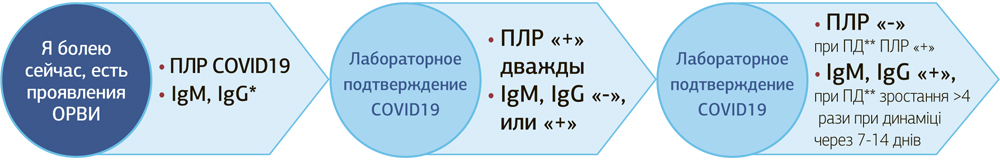
Итак, рассмотрим диагностические варианты:
| 1. | Золотой стандарт диагностики COVID-19 – Коронавирус (SARS-Cov-2), COVID-19, РНК методом RT-ПЦР-качественный (полимеразной цепной реакции) – прямое определение генетического материала возбудителя. |
Это рекомендованный ВОЗ метод идентификации и лабораторного подтверждения случаев COVID-19. Чаще всего проводят исследования биологического материала из ротоглотки или носоглотки.
При наличии клиники, похожей на коронавирусную болезнь и отрицательного результата ПЦР-исследования, рекомендуется повторить ПЦР-исследование из другого образца биологического материала и провести обследование на другие этиологические факторы респираторных заболеваний.
Однократно полученный отрицательный тест на выявление SARS-CoV-2 (особенно, если это образец биологического материала из верхних дыхательных путей) или положительный результат исследования на другой респираторный возбудитель не исключает заражения COVID-19, если существует обоснованное подозрение на инфицирование COVID-19 следует проверить другой образец с помощью других ПЦР-исследований (приказ МЗ Украины №722 от 28.03.2020).
Характеризуется наличием позитивной реакцией на РНК возбудителя COVID-19 при отсутствии заражения вирусом SARS-COV-2.
Причины, которые приводят к такому результату:
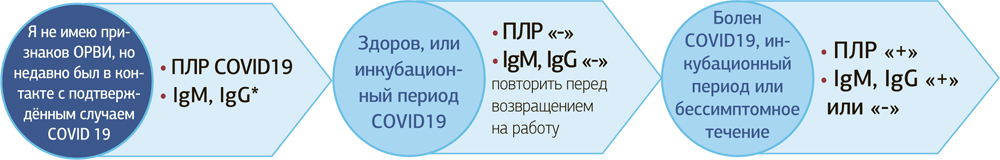
| 2. | Серологические методы исследования (выявление IgM, IgG к вирусу SARS-COV-2) определяют напряжение иммунитета у пациентов, инфицированных дольше недели, или уже переболевших коронавирусной болезнью. |
Положительные результаты
Отрицательные результаты серологических тестов не исключают заражения SARS-COV-2, особенно среди тех, кто недавно подвергся контакту с вирусом. Люди с иммунодепрессией могут не выработать иммунный ответ к вирусу SARS-CoV-2.
| 3. | Экспресс-тесты. Предложены для скрининга на коронавирусную болезнь с помощью определения антител к вирусу SARS-COV-2. |
| Таким образом, ранним методом идентификации и лабораторного подтверждения случаев COVID-19 является выявление РНК вируса SARS-COV-2 методом ПЦР |
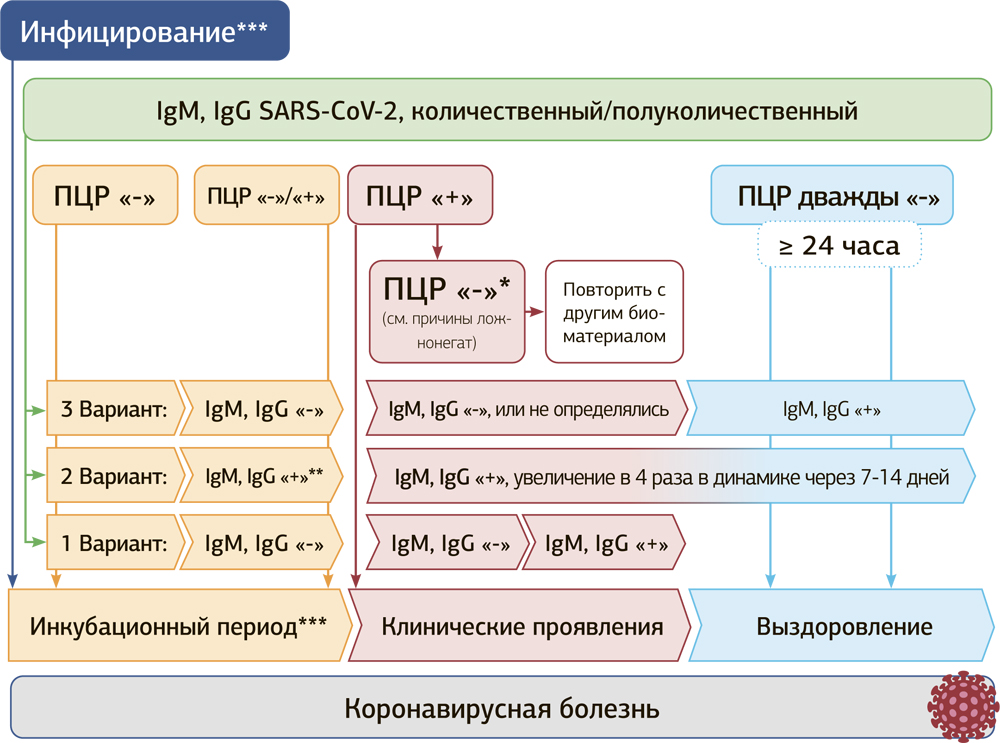
Алгоритм интерпретации результатов лабораторных исследований COVID-19
Интерпретация результатов лабораторного обследования в зависимости от анамнеза коронавирусной болезни
 |
 |
 |
 |
* IgM, IgG количественным / полуколичественным аппаратным лабораторным методом (ELISA, ИФА)
** повторном исследовании (ПД) другого биологического материала
*** нельзя исключить бессимптомное течение
Коронавирусная болезнь 2019 (COVID-19): Диагностика
ВВЕДЕНИЕ Коронавирусы – важные патогены человека и животных. В конце 2019 года новый коронавирус был идентифицирован как причина кластера случаев пневмонии в Ухане, городе в китайской провинции Хубэй. Он быстро распространился, что привело к эпидемии по всему Китаю, за которой последовало увеличение числа случаев заболевания в других странах по всему миру. В феврале 2020 года Всемирная организация здравоохранения обозначила заболевание как COVID-19, что означает коронавирусную болезнь 2019 года [ 1 ]. Вирус, вызывающий COVID-19, обозначен как коронавирус 2 тяжелого острого респираторного синдрома (SARS-CoV-2); ранее он назывался 2019-nCoV.
Понимание COVID-19 постоянно развивается. Временное руководство было выпущено Всемирной организацией здравоохранения и Центрами США по контролю и профилактике заболеваний [ 2,3 ]. Ссылки на эти и другие руководящие принципы общества можно найти в другом месте. (См. «Ссылки на правила общества» ниже.)
Управление COVID-19 также подробно обсуждается в другом месте:
Вопросы, связанные с COVID-19 у беременных женщин и детей, обсуждаются в другом месте:
См. Обзоры по конкретным темам для получения подробной информации об осложнениях COVID-19 и проблемах, связанных с COVID-19, у других групп пациентов.
Клиническое подозрение – Возможность COVID-19 следует рассматривать в первую очередь у больных с впервые выявленной лихорадкой и / или симптомами дыхательных путей (например, кашель, одышка). Его также следует рассматривать у пациентов с тяжелыми заболеваниями нижних дыхательных путей без какой-либо явной причины. Другие постоянные симптомы включают миалгию, диарею и нарушения запаха или вкуса ( таблица 1 ) (см. «Коронавирусная болезнь 2019 (COVID-19): клинические особенности», раздел «Первоначальное проявление» ). Хотя эти синдромы могут возникать при других респираторных вирусных заболеваниях, вероятность COVID-19 увеличивается, если пациент:
● За последние 14 дней имел тесный контакт с подтвержденным или подозреваемым случаем COVID-19, в том числе по работе в медицинских учреждениях. Тесный контакт включает нахождение на расстоянии примерно шести футов (около двух метров) от человека с COVID-19 более нескольких минут без использования средств индивидуальной защиты (СИЗ) или непосредственный контакт с инфекционными выделениями без использования СИЗ.
Хотя нет конкретных клинических признаков, которые могли бы надежно отличить COVID-19 от других вирусных респираторных инфекций, некоторые особенности могут вызывать более высокий уровень клинического подозрения. Развитие одышки через несколько дней после появления первых симптомов указывает на COVID-19 [ 4 ]. В одном исследовании медицинских работников (в основном женщин в возрасте от 20 до 40 лет), которые были протестированы на SARS-CoV-2 из-за постоянных легких симптомов, аносмия и миалгии были наиболее тесно связаны с положительным результатом теста [ 5 ]. Другие, более необычные находки, такие как впервые возникшие ознобитые поражения (например, «пальцы ног COVID»), также усиливают подозрение на COVID-19. Однако ни один из этих результатов не устанавливает окончательного диагноза COVID-19 без микробиологического тестирования.
Пациенты с симптомами – по возможности, все пациенты с симптомами и подозрением на инфекцию (см. «Клинические подозрения» выше) должны пройти тестирование; окончательный диагноз нельзя поставить без микробиологического исследования. Однако ограниченные возможности могут помешать тестированию всех пациентов с подозрением на COVID-19. У местных отделов здравоохранения могут быть определенные критерии для тестирования.
В инфекционной Общество Америки (IDSA) предложил приоритеты для тестирования при тестировании емкости ограничено ( таблица 2 ); к высокоприоритетным лицам относятся госпитализированные пациенты (особенно тяжелобольные с необъяснимым респираторным заболеванием) и лица с симптомами, которые являются медицинскими работниками или службами первой помощи, работают или проживают в условиях коллективного проживания или имеют факторы риска тяжелого заболевания [ 6 ].
Европейский центр профилактики и контроля заболеваний также предложил стратегии тестирования, когда ресурсы тестирования ограничены.
Во многих случаях из-за ограниченной доступности тестов диагноз COVID-19 устанавливается предположительно на основе сопоставимых клинических проявлений в условиях риска воздействия, особенно когда нет очевидной другой причины симптомов. Ведение подозреваемых случаев, когда тестирование недоступно, обсуждается в другом месте. (См. Раздел «Тестирование на COVID-19 недоступно» ниже.)
Выберите бессимптомных людей – тестирование некоторых бессимптомных людей также может иметь важное значение для общественного здравоохранения или целей инфекционного контроля. Возможные показания для тестирования бессимптомных лиц включают [ 7,8 ]:
● Скрининг госпитализированных пациентов в местах с высокой распространенностью (например, положительный результат ПЦР ≥10% в сообществе).
● До срочных хирургических процедур или процедур, связанных с образованием аэрозолей.
В Соединенных Штатах Центры по контролю и профилактике заболеваний (CDC) предлагают не проводить повторное тестирование бессимптомных лиц, которым ранее был поставлен диагноз SARS-CoV-2 в течение предшествующих трех месяцев из-за низкой вероятности того, что повторный положительный тест в течение этого интервала времени представляет собой активное повторное заражение. (См. «Устойчивый или повторяющийся положительный результат NAAT» ниже.)
Первоначальное тестирование и сбор образцов – тестирование амплификации нуклеиновых кислот (NAAT), чаще всего с использованием анализа полимеразной цепной реакции с обратной транскрипцией (RT-PCR), для обнаружения РНК SARS-CoV-2 из верхних дыхательных путей является предпочтительным начальным диагностическим тестом для COVID-19 [ 11 ]. В некоторых условиях первоначальным тестом может быть тестирование на антиген, но чувствительность тестов на антиген ниже, чем у NAAT, и отрицательные тесты на антигены должны подтверждаться тестом NAAT.
Образцы верхних дыхательных путей являются основными образцами для SARS-CoV-2 NAAT. В США CDC рекомендует собрать один из следующих образцов [ 12 ]:
● Образец мазка из носоглотки, взятый врачом
● Образец мазка из носа из обоих передних носовых ходов, взятый врачом или пациентом на месте или дома
● Промывание / аспират носа или носоглотки, полученное врачом.
● Образец мазка из ротоглотки, взятый врачом.
Тем не менее, нет уверенности в выборе оптимального образца из верхних дыхательных путей. IDSA предлагает образцы из носоглотки, средней носовой раковины или носа, а не образцы из ротоглотки (или слюны) из-за ограниченных данных, предполагающих более низкую чувствительность образцов из ротоглотки [ 8 ]. Однако последующие исследования показали, что образцы слюны выгодно отличаются от образцов из носа, а в Соединенных Штатах несколько анализов на основе слюны получили разрешение на экстренное использование. Чувствительность теста с разными образцами обсуждается в другом месте. (См. «Точность» ниже.)
Дополнительную информацию о тестировании и обращении с клиническими образцами можно найти на веб-сайте CDC.
Интерпретация теста и дополнительное тестирование
Отрицательный результат NAAT – для многих людей одного отрицательного результата NAAT достаточно, чтобы исключить диагноз COVID-19. Однако ложноотрицательные тесты NAAT (например, ОТ-ПЦР) из образцов из верхних дыхательных путей были хорошо задокументированы (см. «Точность» ниже). Если первоначальный анализ отрицательный, но подозрение на COVID-19 остается (например, симптомы, наводящие на мысль без очевидной альтернативной причины) и подтверждение наличия инфекции важно для лечения или инфекционного контроля, мы предлагаем повторить тест. Оптимальные сроки для повторного тестирования неизвестны; обычно его проводят через 24–48 часов после первоначального теста. Повторять тестирование в течение 24 часов не рекомендуется.
У пациентов с признаками заболевания нижних дыхательных путей образцы из нижних дыхательных путей могут быть вариантом для тестирования NAAT [ 8,16 ]. Мы согласны с рекомендациями IDSA по резервированию анализа NAAT образца нижних дыхательных путей для госпитализированных пациентов, у которых есть первоначальный отрицательный результат теста на образец из верхних дыхательных путей, но у которых сохраняется подозрение на инфекцию SARS-CoV-2 нижних дыхательных путей [ 8 ]. Для образцов из нижних дыхательных путей следует собрать отхаркивающую мокроту у пациентов с продуктивным кашлем, а аспират трахеи или бронхоальвеолярный лаваж – у интубированных пациентов. Большинство NAAT не получили разрешения на экстренное использование образцов нижних дыхательных путей, поэтому лабораториям необходимо проверять эти типы образцов, а это может быть невозможно для всех лабораторий. Не рекомендуется отведение мокроты.
У госпитализированных пациентов с подозрением на COVID-19, у которых есть отрицательный результат SARS-CoV-2 NAAT, характерные лабораторные данные или результаты визуализации могут дополнительно подтвердить клинический диагноз COVID-19 и быть причинами для соблюдения мер инфекционного контроля (см. «Коронавирусная болезнь 2019 ( COVID-19): Клинические особенности », раздел« Результаты лабораторных исследований » и « Коронавирусная болезнь 2019 (COVID-19): Клинические особенности », раздел« Результаты визуализации » ). Также важно учитывать другие потенциальные причины симптомов у пациентов с отрицательными NAAT SARS-CoV-2.
Для пациентов, у которых заболевание наблюдается через три-четыре недели и у которых NAAT отрицательный, проверка серологического теста может быть информативной [ 17,18 ]. Если серологическое исследование проводится в этих условиях, мы предлагаем тест на IgG; также, вероятно, будет полезен общий тест на антитела, но данные для этой ситуации ограничены. Реактивный IgG может указывать на COVID-19, тогда как отрицательный тест может указывать на снижение вероятности. Однако надежность результата серологического теста зависит от конкретного теста и продолжительности заболевания. (См. Раздел «Серология для выявления предшествующей / поздней инфекции» ниже.)
Во многих случаях из-за ограниченной доступности тестов и опасений по поводу ложноотрицательных результатов диагноз COVID-19 устанавливается предположительно на основе сопоставимых клинических проявлений в условиях риска заражения (проживание в районе или поездка в район с широко распространенная передача в сообществе или известный контакт) при отсутствии других идентифицируемых причин.
Неопределенный результат NAAT – Интерпретация неубедительного или неопределенного результата зависит от конкретного проведенного теста амплификации нуклеиновых кислот (NAAT); Клиницист должен посоветоваться с лабораторией-исполнителем о дополнительных исследованиях.
В некоторых случаях неубедительный или неопределенный результат указывает на то, что был идентифицирован только один из двух или более генов, являющихся мишенями теста NAAT. Эти результаты можно рассматривать как предполагаемые положительные, учитывая высокую специфичность анализов NAAT. Если пациент находится на ранней стадии заболевания, для подтверждения может оказаться полезным повторное обследование.
Тестирование других патогенов – Если грипп и респираторно – синцитиальный вирус (RSV) циркулируют в обществе, разумно также испытание для этих вирусов при проверке SARS-CoV-2, так как это может иметь последствия для управления.
Однако обнаружение другого вирусного (или бактериального) патогена не обязательно исключает SARS-CoV-2 в местах, где широко распространена передача. Была описана коинфекция SARS-CoV-2 и другими респираторными вирусами, включая грипп, но сообщаемая частота варьируется [ 19–22 ].
СПЕЦИАЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
NAAT (включая RT-PCR) для диагностики текущей инфекции
В Соединенных Штатах Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выдало разрешение на экстренное использование для многих различных анализов NAAT [ 25 ]; тестирование проводится Центрами по контролю и профилактике заболеваний (CDC), местными отделами здравоохранения, больничными лабораториями и некоторыми коммерческими справочными лабораториями. Для некоторых анализов пациент может собрать образец дома и отправить его в лабораторию [ 26,27 ]. Эти тесты имеют разные рабочие характеристики и время получения результатов (от 15 минут до нескольких часов) и разрешены для разных типов образцов. Время, необходимое клиницистам для получения результата, также зависит от того, как часто лаборатория проводит тест.
Объединенное тестирование образцов с помощью NAAT (т. Е. Тестирование нескольких образцов вместе и повторное тестирование отдельных образцов только в случае положительного результата теста пула) может улучшить лабораторные возможности тестирования [ 28–31 ]. Однако такой подход не сэкономит время и ресурсы в условиях высокой распространенности, поскольку частое повторное тестирование пулов с положительным результатом теста является обременительным; таким образом, его лучше всего использовать для групп населения с ожидаемой низкой распространенностью, таких как бессимптомные люди без известного воздействия. Клиницисты должны знать, что объединение образцов снижает чувствительность теста (в большей степени при большом размере пула) и может продлить время до индивидуального положительного результата.
Также были разработаны NAAT в местах оказания медицинской помощи, хотя некоторые из них менее чувствительны, чем лабораторные тесты [ 32 ].
Точность – Точность и прогностические значения NAAT SARS-CoV-2 систематически не оценивались. Это высокоспецифичные тесты [ 33,34 ]. Хотя NAAT обладают высокой аналитической чувствительностью в идеальных условиях (т. Е. Они способны точно определять низкие уровни вирусной РНК в тестируемых образцах, которые, как известно, содержат вирусную РНК), клиническая эффективность более вариабельна ( таблица 3 ).
Ложноположительные результаты редки, но сообщалось о некоторых платформах [ 35 ].
Зарегистрированные ложноотрицательные показатели колеблются от менее 5 до 40 процентов, хотя эти оценки ограничены, отчасти потому, что не существует идеального эталона для сравнения [ 36,37 ]. Например, в исследовании 51 пациента, который был госпитализирован в Китае с лихорадкой или острыми респираторными симптомами и в конечном итоге имел положительный результат ОТ-ПЦР на SARS-CoV-2 (в основном на мазках из горла), 15 пациентов (29 процентов) имели отрицательный исходный тест и только был диагностирован путем серийного тестирования [ 38 ]. В аналогичном исследовании 70 пациентов в Сингапуре первоначальное назофарингеальное тестирование было отрицательным у 8 пациентов (11 процентов) [ 39 ]. В обоих исследованиях у редких пациентов были неоднократные отрицательные результаты и положительные результаты только после четырех или более тестов. Однако были также предложены более низкие уровни ложноотрицательных результатов. В одном исследовании 626 пациентов, у которых был повторный тест носоглоточной RT-PCR в течение семи дней после первоначального отрицательного теста в двух крупных медицинских центрах в США, 3,5 процента повторных тестов были положительными [ 37 ].
Чувствительность теста, вероятно, зависит от типа и качества полученного образца, продолжительности заболевания на момент тестирования и конкретного анализа:
● Проведение теста в зависимости от типа образца – данные, сравнивающие точность тестирования из разных мест, ограничены, но предполагают, что чувствительность теста может варьироваться в зависимости от типа образца. Образцы из нижних дыхательных путей могут иметь более высокую вирусную нагрузку и с большей вероятностью дадут положительный результат, чем образцы из верхних дыхательных путей [ 40,41 ]. В исследовании 205 пациентов с COVID-19, образцы которых были взяты из разных мест, самые высокие показатели положительных результатов тестов на вирусную РНК были зарегистрированы при бронхоальвеолярном лаваже (95 процентов, 14 из 15 образцов) и мокроте (72 процента, 72 из 104 образцов). по сравнению с мазком из ротоглотки (32%, 126 из 398 образцов) [ 40 ].
Некоторые исследования показали, что уровни вирусной РНК выше и чаще обнаруживаются в носовых пробах по сравнению с пероральными образцами [ 40,42 ]. Например, в одном исследовании, в котором 117 пар образцов из носоглотки и ротоглотки были протестированы одновременно, 32 пары оказались несовместимыми с одним положительным и другим отрицательным тестом; образец из носоглотки дал положительный результат в 66% этих пар по сравнению с 34% для образца из ротоглотки [ 42 ]. Однако другие исследования не выявили более высоких уровней вирусной РНК в носоглотке по сравнению с образцами из ротоглотки [ 14 ].
Самостоятельный сбор образцов может снизить потребность в средствах индивидуальной защиты, поскольку поставщик медицинских услуг не занимается сбором образцов напрямую. Точность NAAT, по-видимому, относительно высокая для некоторых образцов, собранных самостоятельно (например, мазков из носа и образцов слюны). Чувствительность NAAT с образцами из носа или средней носовой раковины, собранными самостоятельно, может быть аналогична чувствительности к образцам из носоглотки, собранным врачом [ 43,44 ]. В исследовании, сравнивающем эффективность ОТ-ПЦР для этих разных образцов от примерно 500 пациентов, чувствительность образцов из носа и средней носовой раковины по сравнению с таковой из носоглотки составила 94 и 96 процентов соответственно [ 43 ]. Несколько исследований показали, что относительная чувствительность собранных самостоятельно образцов слюны по сравнению с образцами из носоглотки составляет 85 процентов и выше; оптимальный метод сбора слюны неизвестен, и инструкции по сбору в этих исследованиях различались [ 45-50 ].
Данные о выполнении тестов и уровнях вирусной РНК у бессимптомных пациентов ограничены [ 53 ]. Неизвестно, как скоро вирусная РНК может быть обнаружена после заражения и заражения.
● Производительность тестов в зависимости от типа анализа. Существуют также различия в пределах обнаружения среди основных коммерческих анализов NAAT, и повторное тестирование образцов на разных платформах может дать противоречивые результаты [ 33,34 ]. Кроме того, анализы NAAT в месте оказания медицинской помощи могут быть не такими чувствительными, как лабораторные [ 32 ].
Тестирование на антиген как альтернатива NAAT – тесты, которые обнаруживают антиген SARS-CoV-2, могут выполняться быстро и по месту оказания медицинской помощи и, таким образом, могут быть более доступными с более быстрым временем получения результатов, чем некоторые NAAT. Однако данные об эффективности тестов на антиген для SARS-CoV-2 ограничены, и они, как правило, менее чувствительны, чем NAAT ( таблица 3 ). Клиницисты должны знать о возможности получения ложноотрицательных результатов тестов на антигены; отрицательный результат теста на антиген не исключает заражения SARS-CoV-2. Отрицательные результаты теста на антиген следует подтверждать с помощью чувствительного NAAT, если клиническое подозрение велико [ 54 ].
Несмотря на то, что он не может обнаружить вирус на таких низких уровнях, как NAAT, тестирование на антиген может быть полезным для людей, которые находятся на ранних стадиях инфекции, когда репликация вируса находится на самом высоком уровне. Это также может быть полезно для повторного скрининга людей в местах скопления людей с высоким риском для выявления людей с SARS-CoV-2 и их изоляции; Моделирование исследований показало, что если частота тестирования достаточно высока, даже тесты с более низкой чувствительностью могут быть успешно использованы для снижения совокупного уровня инфицирования [ 55 ].
Некоторые производители продают экспресс-тесты на антигены в месте оказания медицинской помощи, а в Соединенных Штатах FDA выдало разрешения на экстренное использование некоторых тестов на антигены, которые проводятся с использованием мазков из носа [ 56 ].
Серологический анализ для выявления предшествующей / поздней инфекции – серологические тесты обнаруживают в крови антитела к SARS-CoV-2, а те, которые были надлежащим образом валидированы, могут помочь идентифицировать пациентов, у которых ранее была инфекция SARS-CoV-2, а также пациентов с текущей инфекцией, которые симптомы проявлялись в течение трех-четырех недель ( таблица 3 ). Поскольку серологические тесты с меньшей вероятностью будут реактивными в первые несколько дней или недель после инфицирования, они имеют очень ограниченную полезность для диагностики в острых условиях [ 23,57,58 ]. Проверка серологии через три-четыре недели после появления симптомов оптимизирует точность тестирования, поскольку чувствительность теста после пяти недель является неопределенной [ 18 ].
Мы предлагаем использовать тесты на антитела IgG или общие антитела, а не тесты на антитело IgM, антитело IgA или тесты дифференциации IgM / IgG из-за их большей точности; это соответствует рекомендациям Американского общества инфекционистов (IDSA) [ 18 ]. Чтобы максимизировать прогностическую ценность серологического теста, следует использовать тесты с высокой специфичностью (≥99,5 процента), а тестирование должно быть зарезервировано для лиц с высокой вероятностью предшествующей инфекции перед тестированием; CDC также предлагает альтернативную стратегию использования двухэтапного алгоритма тестирования, в котором первоначальный положительный результат подтверждается вторым, другим анализом антител [ 57 ]. В областях с низкой распространенностью серологии или низкой вероятностью заражения до проведения теста индивидуальные результаты следует интерпретировать с осторожностью, поскольку в этих условиях даже серологические тесты с высокой специфичностью все равно имеют низкую прогностическую ценность положительного результата (т. Е. Положительный результат теста может быть столь же вероятным. отражать ложное срабатывание как истинное срабатывание) [ 59 ].
Для развития детектируемых антител обычно требуется от нескольких дней до недель, а время до обнаружения антител зависит от теста [ 52,60-62 ]. В систематическом обзоре 38 исследований, в которых оценивалась чувствительность серологического тестирования по времени с момента появления симптомов у пациентов с COVID-19, IgM был обнаружен в 23 процентах случаев через одну неделю, в 58 процентах через две недели и в 75 процентах через три недели. ; соответствующие уровни обнаружения для IgG составляли 30, 66 и 88 процентов [ 63 ]. Другие исследования показали, что процент положительных IgG приближается к 100 процентам к 16–20 дням [ 17,64,65 ].
Однако в этих исследованиях использовались различные серологические тесты, в том числе тесты, разработанные в собственной лаборатории, и их чувствительность в разные сроки существенно различается. В частности, некоторые анализы латерального потока (которые используются для тестов на месте) менее чувствительны, чем иммуноферментные анализы или хемилюминесцентные иммуноанализы [ 66 ].
Специфичность также зависит от типа серологического анализа. В отличие от тестов на антитела IgG и общих антител, тесты на антитела IgM, антитела IgA и тесты дифференциации IgM / IgG обычно имеют специфичность ниже 99 процентов [ 18 ]. Перекрестная реактивность с другими коронавирусами и другими вирусными патогенами является потенциальной проблемой [ 67 ].
Продолжительность обнаружения антител неизвестна [ 68,69 ]. В одном исследовании было отмечено, что уровни IgG снижаются в среднем примерно на 75 процентов от острой фазы до ранней стадии выздоровления, а через восемь недель после заражения у 40 процентов бессимптомных пациентов и 13 процентов симптомных пациентов не обнаруживались IgG. [ 68 ].
Стойкие или рецидивирующий положительным NAAT – Пациенты с диагнозом COVID-19 может быть обнаружено тяжелого острого респираторного синдрома коронавирус 2 (SARS-коронавирус-2) РНК в образцах верхних дыхательных путей в течение нескольких недель после появления симптомов [ 13 ]. Повторно положительные тесты амплификации нуклеиновых кислот (NAAT) после нескольких отрицательных тестов также были хорошо задокументированы у некоторых пациентов с COVID-19.
Интерпретация положительного результата теста у человека, который выздоровел от лабораторно подтвержденного COVID-19 и снова подвергается NAAT из-за новых симптомов, является неопределенной. Исследования показали, что повторные положительные результаты NAAT вскоре после выздоровления от COVID-19 не означают повторного заражения (см. «Коронавирусная болезнь 2019 (COVID-19): эпидемиология, вирусология и профилактика», раздел «Иммунитет и риск повторного заражения»). ). Однако понимание защитного иммунитета к SARS-CoV-2 остается неполным, и не исключена возможность повторного заражения. В Соединенных Штатах Центры по контролю и профилактике заболеваний предлагают рассмотреть возможность повторного заражения, если у пациента есть положительный результат NAAT более чем через три месяца после первоначального заражения, и в таких случаях пациенту следует повторить изоляцию и установить тесные контакты. прослеживаться; положительный результат теста в течение трех месяцев после начала инфекции с меньшей вероятностью отражает повторное инфицирование [ 72 ].
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ UpToDate предлагает два типа учебных материалов для пациентов: «Основы» и «Помимо основ». Пособия по обучению пациентов основам написаны простым языком на уровне чтения с 5- го по 6- й класс и отвечают на четыре или пять ключевых вопросов, которые могут возникнуть у пациента о том или ином состоянии. Эти статьи лучше всего подходят пациентам, которые хотят получить общий обзор и предпочитают короткие, легко читаемые материалы. Обучающие материалы для пациентов Beyond the Basics длиннее, сложнее и детальнее. Эти статьи написаны на уровне чтения с 10- го по 12- й класс и лучше всего подходят для пациентов, которые хотят получить подробную информацию и хорошо владеют медицинским жаргоном.
Вот статьи по обучению пациентов, относящиеся к этой теме. Мы рекомендуем вам распечатать эти темы или отправить их пациентам по электронной почте. (Вы также можете найти статьи по обучению пациентов на самые разные темы, выполнив поиск по «информации о пациенте» и по интересующим ключевым словам.)
РЕЗЮМЕ И РЕКОМЕНДАЦИИ
● Возможность коронавирусного заболевания 2019 (COVID-19) следует рассматривать в первую очередь у пациентов с совместимыми симптомами ( таблица 1 ), в частности, с лихорадкой и / или симптомами респираторного тракта, которые проживают или путешествовали в районы с передачей инфекции в сообществе или которые недавний тесный контакт с подтвержденным или подозреваемым случаем COVID-19. Клиницисты также должны знать о возможности COVID-19 у пациентов с тяжелыми респираторными заболеваниями, когда невозможно установить другую этиологию. (См. Раздел «Клиническое подозрение» выше.)
● Тест амплификации нуклеиновых кислот (NAAT), чаще всего с использованием анализа полимеразной цепной реакции с обратной транскрипцией (RT-PCR), для обнаружения РНК SARS-CoV-2 из верхних дыхательных путей является предпочтительным начальным диагностическим тестом для COVID-19. (См. «Первоначальное тестирование и сбор образцов» выше.)
● Положительный результат NAAT на SARS-CoV-2 подтверждает диагноз COVID-19. (См. «Положительный результат NAAT» выше.)
● Для многих людей с симптомами одного отрицательного результата NAAT достаточно, чтобы исключить диагноз COVID-19. Однако, если первоначальный анализ отрицательный, но подозрение на COVID-19 остается высоким и подтверждение наличия инфекции важно для лечения или контроля инфекции, мы предлагаем повторить тест. В определенных ситуациях NAAT на образцах нижних дыхательных путей (для госпитализированных пациентов с признаками заболевания нижних дыхательных путей) или серология (для пациентов с симптомами в течение как минимум двух недель) может быть полезным дополнительным диагностическим тестом. (См. «Отрицательный результат NAAT» выше.)
● Серологические тесты обнаруживают в крови антитела к SARS-CoV-2 и могут помочь идентифицировать пациентов, которые ранее болели COVID-19 ( таблица 3 ). Выявление детектируемых антител обычно занимает от нескольких дней до недель; таким образом, серологические тесты менее полезны для диагностики в острых случаях. Серологические тесты следует использовать с осторожностью из-за различной эффективности среди доступных тестов, потенциальной низкой положительной прогностической ценности в условиях низкой серологической распространенности и неопределенных серологических коррелятов иммунитета. (См. Раздел «Серология для выявления предшествующей / поздней инфекции» выше.)