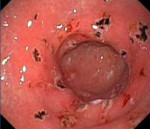
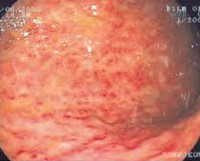
Эритематозная гастропатия
Общие сведения
Эритематозная гастропатия — это воспаление, покраснение и отёчность слизистой оболочки желудка, вызванное влиянием ряда негативных факторов или бактериальным поражением. Довольно часто параллельно диагностируется эритематозная гастродуоденопатия, связанная с поражением привратника желудка и части двенадцатиперстной кишки.
Вышеописанные состояния не считаются самостоятельной нозологией, эти симптомы диагностируются во время клинических обследований пациента. При обнаружении гастропатий рекомендуется в кратчайшие сроки пересмотреть образ жизни и систему питания, чтобы избежать развития гастрита и последующей язвенной болезни пищеварительного тракта.
Эритематозная гастропатия и гастродуоденопатия могут спровоцировать развитие бульбопатии — воспалительного процесса в петле, соединяющей двенадцатиперстную кишку с кишечником. Вышеописанные патологии могут встречаться одновременно или последовательно в результате воздействия химикатов или патогенных микроорганизмов.
Патогенез
Эритематозная гастропатия считается кислотозависимым заболеванием, которое запускается при дисбалансе защитных и агрессивных факторов. Самым агрессивным компонентом является хеликобактер пилори.
Классификация
Патология подразделяется на 2 вида:
Также гастропатия подразделяется на несколько форм:
Эритематозно-экссудативная гастропатия является находкой при проведении гастроскопии. Экссудативная форма предполагает выработку небольшого количества экссудата при появлении повреждений слизистых оболочек желудка.
В зависимости от степени поражения эпителиального слоя гастропатию подразделяют на:
Эритематозная бульбопатия
Хронический воспалительный процесс поражает луковицу двенадатиперстной кишки, а точнее её начальный отдел, который располагается сразу же за конечным отделом желудка. Слизистая оболочка приобретает отёчный вид и на ней образуются красные овальные пятна. При появлении эрозивных дефектов говорят об эрозивной бульбопатии, которая является самой тяжёлой формой бульбита.
Эритематозная колопатия
Характеризуется появлением эритематозных пятен на стенках тонкого и толстого кишечника. При воздействии неблагоприятных факторов эритемы переходят в эрозии и язвы.
Причины
Эритематозная гастродуоденопатия и гастропатия развиваются под вдиянием ряда неблагоприятных факторов:
Симптомы
Эритематозная гастропатия характеризуется определённой клинической картиной. Основные симптомы:
Эритематозная гастропатия дополнительно проявляется отложением белого налёта на языке, особенно по утрам.
Анализы и диагностика
На основании данных осмотра пациента, результатов лабораторных и инструментальных исследований выставляется диагноз «Эритематозная гастропатия».
Лабораторные методы исследования:
Инструментальные методы исследования эритематозной гастропатии и дуоденопатии:
В затруднительных ситуациях назначают компьютерную томографию, МРТ и другие методы лучевой диагностики. Очень важно грамотно отдифференцировать дуоденопатию от язвенной болезни пищеварительного тракта, гастрита, язвенного колита и другой патологии ЖКТ воспалительного и невоспалительного характера.
Чаще всего эритематозная гастропатия является случайной находкой при обследовании пищеварительного тракта по другим поводам. При необходимости проводится биопсия взятого из стенки желудка материала.
Лечение эритематозной гастропатии
В зависимости от причины, спровоцировавшей эритематозную гастропатию, назначается соответствующее медикаментозное лечение. При неэффективности диеты и лекарственной терапии показано оперативное вмешательство. Гастродуоденопатия лечится по такой же схеме.
НПВП-гастропатия
НПВП-гастропатия – патологическое изменение слизистой оболочки желудка, вызванное приемом нестероидных противовоспалительных препаратов. Заболевание проявляется «голодной» или ночной болью в эпигастрии, тошнотой, изжогой, метеоризмом. В половине случаев симптомы болезни отсутствуют или слабо выражены. Диагностика гастропатии основывается на выявлении связи патологической симптоматики с началом приема НПВП, данных ЭГДС и гастрографии. Во время лечения по возможности отменяют НПВП, назначают Н2-блокаторы, ингибиторы протонной помпы, аналоги простагландина Е1. При развитии осложнений проводят хирургическое вмешательство, предполагающее остановку кровотечения, ушивание дефекта или резекцию желудка.
Общие сведения
Причины НПВП-гастропатии
Заболевание возникает при непрерывном лечении нестероидными препаратами в течение 4-х и более недель. Существует ряд дополнительных факторов, наличие которых увеличивает риск формирования гастропатии. К ним относятся:
В современной гастроэнтерологии вероятность возникновения болезни оценивается, исходя из количества факторов риска у пациента, принимающего НПВС. Градация определяет вероятность формирования НПВП-гастропатии и ассоциированных с ней осложнений. Выделяют 3 степени риска:
Патогенез
Токсический эффект НПВП связан с неселективным подавлением ПГ. Если снижение выработки ЦОГ-2 вызывает уменьшение воспаления, то ингибирование ЦОГ-1 приводит к ухудшению микроциркуляции и питания слизистой, уменьшению защитной функции преимущественно в антральной части желудка. Нарушение трофики ведет к формированию изъявлений и эрозий. Системное действие НПВП не зависит от способа употребления медикаментов (пероральный, парентеральный, ректальный). В первые дни приема препаратов развивается местное токсическое действие на слизистую желудка. При пероральном использовании НПВП трансформируются в кислой среде желудка и проникают в эпителиоциты, вызывая их разрушение. На месте повреждения клеток образуются микроэрозии.
Симптомы НПВП-гастропатии
Клинические проявления заболевания различны. В 40-50% случаев патология протекает бессимптомно, а диагностировать болезнь удается на этапе развития осложнений. В остальных случаях отмечается тошнота, чувство тяжести и болезненные ощущения в области эпигастрия, метеоризм, снижение аппетита. Боль возникает на голодный желудок, чаще в ночное время суток. Обращает внимание несоответствие результатов эндоскопического исследования клинической картине болезни. У ряда пациентов при отсутствии боли и диспепсических явлений отмечаются множественные изъязвления слизистой желудка и, наоборот, у пациентов с выраженной симптоматикой отсутствуют эндоскопические изменения слизистой оболочки.
Осложнения
Наиболее частым осложнением болезни является кровотечение из язвенных дефектов. При отсутствии экстренных гемостатических мер данное состояние может привести к развитию геморрагического шока и летальному исходу. Перфорация язвы способствует проникновению желудочного содержимого в брюшную полость, что влечет за собой развитие перитонита. При попадании токсинов в кровоток формируется выраженная интоксикация. Продолжительное течение перитонита с признаками нагноения может привести к проникновению патогенных микроорганизмов в кровь и возникновению сепсиса.
Диагностика
Ввиду вариабельности симптомов, расхождений в клинической и эндоскопической картине болезни диагностика НПВП-гастропатии вызывает значительные трудности. При постановке диагноза целесообразно провести следующие исследования:
Дифференциальная диагностика патологии проводится с язвенной болезнью желудка. Нестероидная гастропатия чаще поражает верхний отдел ЖКТ и, в отличие от классической ЯБЖ, возникает у пожилых людей. Болезнь дифференцируют со злокачественными новообразованиями желудка, синдромом Золлингера-Эллисона. Для исключения сопутствующей патологии со стороны печени, поджелудочной железы, желчного пузыря выполняют УЗИ брюшной полости.
Лечение НПВП-гастропатии
Лечение заболевания направлено на эпителизацию эрозивно-язвенного дефекта, коррекцию НПВП-терапии, предупреждение осложнений болезни. В первую очередь необходимо решить вопрос об отмене нестероидного противовоспалительного препарата. Если такая возможность существует, пациенту показано применение блокаторов Н2-рецепторов второго и третьего поколений. Если отменить НПВП не представляется возможным, больному назначаются ингибиторы протонной помпы (ИПП). Терапия проводится непрерывно в течение 1-2 месяцев. Для профилактики и лечения используются аналоги простагландинов Е1, которые обладают цитопротекторным действием, увеличивая образование слизи в желудке, подавляя ночную и стимулированную (пищей, гистамином) секрецию. При выявлении хеликобактер пилори проводят эрадикационную терапию антибактериальными препаратами.
При возникновении осложнений (кровотечение, перфорация) выполняют хирургическое вмешательство. Для прекращения кровотечения проводят эндоскопические гемостатические мероприятия с одновременным парентеральным введением коагулянтов. При массивном кровотечении, больших язвенных дефектах, прободении язвы выполняют иссечение и ушивание дефекта, резекцию желудка, гастроэнтеростомию.
Прогноз и профилактика
При грамотном применении НПВП, своевременном выявлении факторов риска и проведении медикаментозной профилактики гастропатии прогноз заболевания благоприятный. Бесконтрольный прием нестероидных препаратов, длительное течение болезни с развитием осложнений может вызывать серьезные жизнеугрожающие последствия (перитонит, сепсис). Профилактика нестероидной гастропатии включает выявление и уменьшение количества факторов риска, прием НПВП только по назначению врача. При использовании НПВП предпочтение следует отдавать селективным препаратам, блокирующим преимущественно ЦОГ-2. Пациентам с эрозивно-измененной слизистой необходимо раз в полгода проходить эндоскопическое исследование ЖКТ.
Гастропатия: причины, виды, симптомы
Пациенты часто путают гастрит и гастропатию, между тем – это совершенно разные понятия. Если при гастрите определяются явные признаки воспалённого состояния слизистой оболочки желудка, то гастропатия – группа различных заболеваний желудка, характеризующихся повреждениями его эпителия, сосудистой системы. Воспаления при гастропатии также возможны, но они носят совершенно незначительный характер.
Каждый второй житель планеты страдает нарушениями органов пищеварения, а в возрасте старше 50 лет их больше 60%. Из-за гормональных проблем гастропатия среди женщин диагностируется немного чаще чем среди мужчин. По распространенности же у детей гастропатия занимает второе место после респираторных инфекций.
Причинами возникновения гастропатии могут быть как внешние так и внутренние причины. Наиболее частые из них:
Среди факторов риска:
Отметим также, что любое игнорирование проблем со здоровьем чреваты серьёзными рисками для развития гастропатий.
На начальных стадиях гастропатии симптомы, как правило, отсутствуют. Первые признаки могут скрыть симптомы, характерные для других заболеваний и патологий – это обстоятельство способствует развитию заболевания. В дальнейшем же гастропатия проявит себя тяжестью в желудке, изжогой, отрыжкой, тошнотой, иногда рвотой, метеоризмом.
В грудном и детском возрасте гастропатия чаще всего проявляет себя в острой форме и характеризуется внезапным появлением и быстрым течением. «Спусковым крючком» для развития заболевания может стать переход на искусственное вскармливание, воздействие пищевых аллергенов, лекарственные препараты, испорченные продукты и молочные смеси. Заболевание проявляется общим недомоганием, беспокойством, болями в области желудка и пупка, отсутствием аппетита, тошнотой, рвотой, поносом. Острая стадия может перейти в хроническую, для которой характерны «голодные» боли, чувство распирания и переполнения желудка. Хроническая стадия может стать сопровождать ребёнка продолжительный отрезок его жизни.
В зависимости от того, насколько повреждены эпителиальные клетки внутренней поверхности желудка, от того как негативные факторы повлияли на ткани желудка, различают следующие виды заболевания, из которых чаще всего встречаются:
Помимо перечисленных существует еще более десятка вида гастропатий: атрофическая, антральная, катаральная, гиперпластическая, гипертрофическая, диффузная, рефлюкс-гастропатия, портальная, ассоциированная, экссудативная (болезнь Менетрие), зернистая, лимфоидная, рекативная, язвенная, уремическая, индуцированная.
Встречается и смешанная гастропатия, возникающая в результате развития сразу нескольких ее форм.
При диагностике гастропатий, медики используют несколько классификаций заболевания. Как уже упоминалось ранее, гастропатия может иметь острую и хроническую формы. По степени развития гастропатию классифицируют по степеням, где:
Стадии заболевания определяются характером протекания, длительностью болезни, эффективностью лечения, состоянием внутренней поверхности желудка:
Несвоевременно выявленая гастропатий, позднее начало ее леченияможет вызвать целую группу осложнений, выражающихся в нарушении пищеварения из-за недостаточной выработки желудочного сока и пепсина, застойных явлений в антральном отделе желудка. Последствиями может стать развитие В12-дефицитной анемии вследствие нарушения всасывания желудком полезных веществ, образование опухолей, вплоть до злокачественных, желудочное кровотечение.
Диагностика гастропатии проводится гастроэнтерологом.
При подозрении на гастропатию проводят гистологический анализ путём исследование взятого образца ткани (биоптата). Для этого с участков видимых повреждений и здоровых, соседствующих с ними, отдельно берётся материал. Такой анализ позволяет определить некоторые виды хронического гастрита или установить характер новообразований. Для определения состояния слизистой применяются два вида теста: на кислотность (внутрижелудочная РН-метрия) и на соотношение пепсиногена I и пепсиногена II в плазме – проферментов, вырабатываемых фундальными железами желудка. Также проводится анализ на наличие бактерии хеликобактер пилори, возможно и биохимическое генетическое исследование. Стандартной является процедура проведение общего и биохимического анализа крови, анализ мочи (для определение уровня уропепсина) и кала (копрограмма).
При диагностике гастроскопии также выполняют УЗИ органов брюшной полости.
Напоминаем: поставить точный диагноз, назначить лечение может только квалифицированный специалист!
Записаться на прием к гастроэнтерологу в Профессорскую клинику (ул Дружбы, 15а) можно по единому телефону в Перми 206-07-67, или воспользовавшись сервисом «Запись на прием» на нашем сайте. При необходимости, специалист назначит необходимые лабораторные и инструментальные диагностические процедуры, большинство из которых можно также выполнить в Профессорской клинике
Эрозивный гастрит
Эрозивный гастрит – это заболевание воспалительного характера. Оно поражает слизистую желудка, вызывает образование на ней эрозий разного размера. Эти образования не проникают глубоко в стенки желудка и после заживления не оставляют следов.
Именно глубина проникновения в стенку желудка отличает эрозивный гастрит от язвы. Последнее заболевание способно поражать не только внутреннюю поверхность, но и более глубокие ткани и даже мышечный слой.
Эрозивный гастрит опасен осложнениями. Как показывает статистика, пятая часть желудочных кровотечений связана именно с эрозиями на слизистой. Поэтому в современной гастроэнтерологии все чаще эту форму заболевания именуют как «геморрагическая гастропатия или гастрит» и «папулезная гастропатия».
Эрозивный гастрит – распространенная патология. Четверть обследований по поводу изжоги, боли в животе, тошноте заканчивается постановкой этого диагноза. Болезнь поражает как мужчин, так и женщин. Заболевание может развиться в любом возрасте. Правда, у маленьких детей диагноз ставят гораздо реже.
Проведенные исследования показывают, что в последние годы участилась случаи диагностики эрозивного гастрита. По данным некоторых исследований, частота заболеваний возросла в десять раз. Ученые связывают это с ростом количества стрессов, нарушением режима и качества питания. Так же это может быть связано с совершенствованием методов диагностики. При проведении профилактических осмотров болезнь удается установить на начальной стадии даже при отсутствии жалоб.
Причины эрозивного гастрита
В подавляющем большинстве случаев развитие заболевания вызывает Helicobacter pylori. Однако, медики склонны полагать, что одного наличия бактерии в желудке недостаточно. Для появления болезни необходимо сочетание нескольких факторов.
Бактерия Helicobacter pylori была выделена в 1981 году. Она устойчива к кислотной среде и способна выделять ферменты, ослабляющие защитную среду стенок желудка. Размножаясь, этот микроорганизм вызывает местное воспаление и формирование эрозий. Helicobacter pylori довольно устойчив к антибактериальным препаратам, что затрудняет лечение.
Как показывают исследования, в мире более 70% населения планеты инфицировано Helicobacter pylori. На данный момент, это самая распространенная инфекция. Однако, в силу разны причин в большинстве случае наличие бактерии в организме не вызывает развитие заболевания и инфицированность протекает незаметно.
Кроме наличия в желудке болезнетворных микроорганизмов развитие эрозивного гастрита могут спровоцировать и иные причины:
Сочетание инфицированности болезнетворным микроорганизмами с провоцирующими факторами снижает защитную функцию организма. Происходит выброс желчи, повышенная выработка пепсина и кислоты. Это значительно ухудшает способность эпителия к регенерации, производству защитной слизи и ведет к появлению дефектов слизистой желудка и формированию эрозивного гастрита.
Классификация форм эрозивного гастрита
По виду и форме образований на слизистой выделяют следующие виды:
Симптомы эрозивного гастрита
Больные, страдающие эрозивным гастритом, могут предъявлять много разнообразных жалоб, как специфического, так и неспецифического характера:
Так же больные могут жаловаться на повышенную сонливость и утомляемость, снижение переносимости привычных нагрузок, появление отдышки и тахикардии. Такие симптомы могут говорить о наличии скрытого кровотечения.
Перечисленные выше симптомы патологии говорят о том, что заболевание может иметь симптомы желудочного кровотечения и наличия дефектов слизистой.
Как ставят диагноз эрозивного гастрита?
Эрозивный гастрит имеет симптомы, схожие с иными болезнями ЖКТ. Поэтому для уточнения диагноза назначают дополнительное обследование. Чаще всего врачи рекомендуют следующие лабораторные и инструментальные исследования:
Лечение эрозивного гастрита
Для лечения патологии обычно выбирают консервативную тактику. Очень редко требуется хирургическое вмешательство.
Основа успешного лечения: это диета и регулярный прием лекарственных препаратов. Обычно врачи назначают комплекс таблеток для уничтожения Helicobacter pylori, снятие симптомов заболевания и стимуляцию заживления слизистой.
При наличии кровотечения кроме приема лекарств врач может рекомендовать термо- или электрокоагуляцию слизистой, воздействие лазером, наложение скоб или эндоскопическое прошивание.
Во время лечения патологии больному стоит придерживаться дробной схемы питания. В день должно быть не менее 5 приемов пищи маленькими порциями. Чтобы снизить вероятность механического повреждения слизистой во время заживления, стоит употреблять перетертую пищу или приготовленную с помощью пара. Так же необходимо исключить прием слишком горячих или холодных блюд, отказаться от употребления соленых, жареных, жирных и острых продуктов. Недопустимы газировки, крепкий кофе, чай и алкогольные напитки.
Осложнения
Эрозивный гастрит хорошо поддается терапии. Однако, если диагноз не был поставлен вовремя, и не было начато лечение заболевания, возможно появление следующих осложнений:
Профилактика
Предотвратить появление болезни можно, соблюдая меры личной гигиены, поддерживая режим питания, отказавшись от курения и употребления алкогольных напитков. При работе на вредном производстве стоит соблюдать меры предосторожности. При диагностике заболеваний, проводить своевременное их лечение. Так же стоит избегать стрессовых ситуаций.