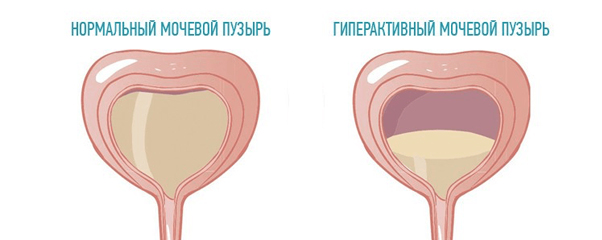
Гиперактивный мочевой пузырь (ГМП)
Гиперактивный мочевой пузырь (ГМП) — это симптомокомплекс, сопровождающийся ургентностью, ноктурией (частое мочеиспускание по ночам) с недержанием мочи или без такового и учащенным мочеиспусканием при отсутствии доказанной инфекции мочевых путей или другой очевидной патологии нижнего отдела мочевых путей.
Императивное (ургентное) недержание мочи — это периодические неконтролируемые подтекания мочи на фоне внезапного позыва к мочеиспусканию. Этот позыв является столь категоричным (императивным), что человек просто не успевает дойти до туалета. Практически сразу после позыва начинается выделение мочи.
ГМП — широко распространенный синдром. По данным Международного общества по удержанию мочи, его симптомы есть у 17 % взрослого населения Европы. Необходимо отметить, что ГМП без недержания мочи («сухой ГМП») отмечается у 7,6 % женщин, а ГМП в сочетании с ургентным недержанием мочи — у 9,3 %. В настоящее время наблюдается тенденция к увеличению случаев ГМП с недержанием мочи у женщин от 12 % в возрасте до 60 лет до 20 % в возрасте 65 лет и старше. В целом это более выражено у женщин после 44 лет, а у мужчин — после 64 лет. Однозначных данных по распространенности ГМП в России нет, однако принято считать, что она аналогична таковой в европейских странах.
Несмотря на то, что ГМП чаще диагностируют в пожилом возрасте, его симптомы встречаются и в других возрастных группах. Наибольшее число больных отмечено в возрасте старше 40 лет. У мужчин старше 60 лет четко прослеживается тенденция к увеличению заболеваемости, а у женщин — к снижению. Таким образом, ГМП является достаточно распространенным клиническим синдромом, встречающимся в различных возрастных группах и приводящим к физической и социальной дезадаптации.
Основной причиной ургентного и учащенного мочеиспускания служат особые изменения в детрузоре (мышечная оболочка мочевого пузыря), приводящие к его непроизвольным сокращениям. У пациентов с ГМП нервные окончания, расположенные в мочевом пузыре, находятся в состоянии хронического раздражения, хаотично передают сигналы в головной мозг. Это не позволяет мочевому пузырю адекватно накапливать мочу и приводит к его непроизвольным сокращениям во время наполнения, что проявляется ургентным недержанием.
Значимость проблемы ГМП заключается в выраженном негативном влиянии на качество жизни пациентов. ГМП становится причиной социальной дезадаптации и серьезных психологических проблем, приводит к отказу от привычного образа жизни, например, из-за существенного влияния на профессиональную деятельность.
Пациентам требуется базовое обследование для исключения урологических и других заболеваний, способных вызвать ургентное и учащенное мочеиспускание. Диагностика ГМП может быть успешно проведена амбулаторно и в большинстве случаев не требует специальных методов обследования.
Как правило, пациентам с учащенным и ургентным мочеиспусканием, с целью исключения других заболеваний проводят оценку частоты мочеиспускания, анализы мочи, УЗИ почек, мочевого пузыря, простаты, определяют объем остаточной мочи.
Данные дневника мочеиспусканий также имеют важное значение и позволяют распознать гиперактивный мочевой пузырь.
Подходы к лечению ГМП
Лечение ГМП начинают с немедикаментозных методов.
Поведенческая терапия при лечении ГМП направлена на формирование новой модели мочеиспускания или восстановлении прежней, при которой этот процесс вновь становится контролируемым для пациента.
Анализируя данные дневника мочеиспусканий вместе, врач должен обратить внимание на эпизоды с наиболее продолжительным промежутком времени между мочеиспусканиями и максимальным объемом выделенной мочи. Совместно с врачом вы сможете определить минимальный промежуток времени, который необходимо соблюдать между мочеиспусканиями, например, каждые 2 часа, не раньше. Такой режим соблюдается в течение 2 недель, далее при успешном выполнении этого условия промежуток между мочеиспусканиями удлиняется каждую неделю на 15 минут, пока не будет достигнут 3- или 4-часовой интервал.
Коррекция питьевого режима
Страдая недержанием мочи и/или учащенным мочеиспусканием, вы сами часто ограничиваете количество принимаемой жидкости, стараясь таким образом уменьшить непроизвольную потерю мочи. Для уменьшения частоты мочеиспусканий в ночное время необходимо ограничить прием жидкости как минимум за 4 часа до сна. Характер принимаемой жидкости является важным фактором, увеличивающим интенсивность ургентных позывов и количество образуемой мочи. Так, кофеинсодержащие жидкости (кофе, чай, кока-кола и др.) не только обладают слабым диуретическим действием, но и учащают мочеиспускание. Прием подобных напитков должен быть ограничен 1–2 чашками в день.
Таблетированные препараты, как правило, врач назначает в начале лечения, но следует уточнить у врача о возможных побочных эффектах такой терапии.
Применение ботулинического нейропротеина при лечении урологических заболеваний позволяет успешно справляться с симптомами ГМП, коррекция которых ранее считалась неэффективной и даже невозможной. Механизм действия ботулотоксина типа А (БТА) заключается в блокировании выброса медиатора — ацетилхолина, что приводит к расслаблению детрузора и увеличению объема мочевого пузыря. Инъекции БТА проводят внутридетрузоро (внутрипузырно). Для сохранения стойкого положительного эффекта важно и необходимо с момента постановки диагноза соблюдать принцип непрерывного лечения ГМП.
В клинических исследованиях было показано, что однократное внутрипузырное введение БТА является эффективным, снижает выраженность симптомов ургентного недержания мочи, улучшая качество жизни. Лечение в среднем проводят каждые 4–8 месяцев.
При обсуждении вопроса о проведении ботулинотерапии следует иметь в виду, что в России существует только один оригинальный токсин, официально разрешенный к применению в урологии и имеющий безупречную доказательную базу, подтверждающую его эффективность, безопасность и переносимость.
Прежде чем обратиться к специалисту, ответьте на следующие вопросы
Если вы ответили положительно на 2 или более вопроса, вам следует обратиться к специалисту.
Гиперактивный мочевой пузырь: как справиться с деликатной проблемой
Гиперактивный мочевой пузырь (гиперрефлекторный, ГАМП или ГМП) – форма нейрогенного мочевого пузыря (НМП), при котором у человека появляются проблемы с произвольным сознательным контролем мочеиспускания. Эта форма НМП встречается чаще, чем гипорефлекторная. Основной симптом – частое мочеиспускание, которое может сопровождаться увеличением объема мочи. ГАМП – серьезная проблема, поскольку по распространенности сравним с гипертонией, хроническим бронхитом, астмой и заболеваниями сердца.
Из-за чего может развиться гиперактивный мочевой пузырь
Гиперактивный мочевой пузырь у женщин встречается чаще, чем у мужчин – 60% против 40%. Основной причиной выступают нарушения в работе нервной системы, вызванные:
Еще ГАМП развивается на фоне сахарного диабета, отравления организма алкоголем или химическими веществами. Также расстройство может быть врожденным из-за аномалий в строении мочевыделительного канала.
У мужчин ГАМП может вызывать аденома простаты, из-за которой сужается мочеиспускательный канал. У женщин синдром гиперактивного мочевого пузыря имеет факторы риска, которые увеличивают вероятность столкнуться с таким заболеваниям. В список таких факторов включают:
Еще с ГАМП можно столкнуться в период климакса, когда организму недостает гормонов эстрогенов. Чувствительность детрузора (его сокращение приводит к мочеиспусканию) может повышаться при заместительной гормонотерапии при раке молочной железы. Не меньшее значение в развитии ГАМП имеют стрессовые ситуации и вредные условия труда.
Признаки гиперактивного мочевого пузыря
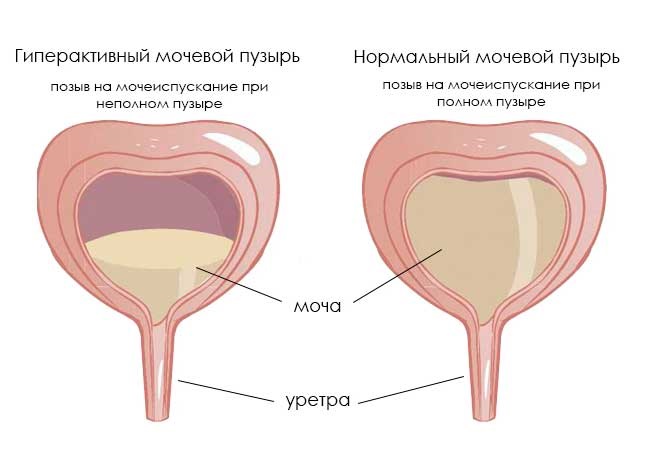
Нейрогенный гиперактивный мочевой пузырь проявляется в частом мочеиспускании (поллакиурии), причем малыми порциями при незаполненном пузыре. На его фоне может наблюдаться полиурия – увеличенное количество мочи, свыше 1800-2000 мл при норме 1000-1500 мл. В ряде случаев за сутки может выделяться более 3 л мочи. Причем желание помочиться может вызывать звук льющейся воды.
Еще при ГМП возможно недержание мочи, иногда возникающее даже от любого напряжения брюшных мышц. Чаще всего это ургентное недержание, при котором резко появляется желание помочиться, после чего происходит непроизвольное выделение мочи. Другой характерный признак – ноктурия. Это необходимость просыпаться ночью для мочеиспускания более 1-2 раз. Ноктурия, поллакиурия и полиурия могут возникать как одновременно, так и изолировано.
Нередко ГМП сопровождается симптомами, которые указывают на расстройство вегетативной нервной системы. К таким признакам относятся повышение артериального давления и гипергидроз (усиленное потоотделение). Еще ГАМП влияет на социализацию. Человек постоянно боится не успеть в туалет, переживает из-за неприятного запаха. Из-за произвольного выделения мочи может развиваться экзема или мочевой дерматит.
Как лечат ГАМП
Лечение гиперактивного мочевого пузыря у мужчин и женщин производится по одним и тем же принципам. Но терапия не имеет единой схемы. Она носит, в основном, паллиативный характер, т. е. проводится для улучшения качества жизни пациента. Можно сказать одно – лечение гиперактивного мочевого пузыря всегда сложное и комплексное. К основным методам относятся:
В самых сложных случаях, когда не помогают режим и лекарства, прибегают к малоинвазивным операциям. Но решение об их проведении принимает врач. При ГАМП необходимо обратиться к урологу. В Государственном центре урологии вы можете получить квалифицированную медицинскую помощь в рамках ОМС. Для этого вам необходимо записаться на прием к урологу, воспользовавшись формой на сайте или нашим контактным номером.
Гиперактивный мочевой пузырь у женщин ( ГАМП )
Гиперактивный мочевой пузырь у женщин – это синдром, характеризующийся внезапной потребностью помочиться, непроизвольным выделением урины, частыми позывами на мочевыделение, в том числе, ночью (ноктурия). Иногда симптомы встречаются изолированно. Диагностика опирается на данные УЗИ мочевого пузыря, почек, цистоскопии, уродинамических исследований; для исключения инфекционно-воспалительного процесса назначают ОАМ, бакпосев. Лечение базируется на изменении поведенческих реакций, использовании фармакологических средств, реже – проведении хирургических вмешательств.
МКБ-10
Общие сведения
Гиперактивный мочевой пузырь (ГАМП, гиперактивность/гиперрефлексия детрузора) у женщин – расстройство мочеиспускания, нарушающее качество жизни, препятствующее социализации. Патология встречается у миллионов пациенток во всем мире, вне зависимости от расы. Распространенность увеличивается с возрастом, однако императивные позывы, частое мочеотделение, ноктурия не являются нормальными признаками старения. Женщины старше 75 лет сталкиваются с везикальной гиперактивностью в 30-50%. Доказано, что чем выше индекс массы тела, тем больше риск развития синдрома.
Причины ГАМП
Гиперактивный мочевой пузырь – нервно-мышечная дисфункция, при которой детрузор избыточно сокращается во время фазы наполнения при малом объеме урины. Идиопатическую форму устанавливают в отсутствие основных неврологических, метаболических или урологических причин, которые могут имитировать диагноз, например, при раке, цистите или обструкции уретры. Гиперактивный ответ наиболее часто вызывают:
Факторы риска
К факторам риска развития гиперактивного пузыря относят:
У некоторых женщин характерные симптомы развиваются в климактерический период, что связано с дефицитом эстрогенов. С другой стороны, заместительная гормонотерапия при раке молочной железы у молодых пациенток увеличивает риск появления детрузорной гиперчувствительности.
Патогенез
Кора головного мозга, мост, спинальные центры с периферической автономной, соматической, афферентной и эфферентной иннервацией обеспечивают нормальное функционирование мочевых путей за счет скоординированности ряда процессов. Изменения (функциональные или морфологические) на любом уровне провоцируют нарушения мочевыделения.
Данная патология – многофакторное расстройство, как по этиологии, так и по патофизиологии. В основе лежит сверхчувствительность детрузора нейрогенно-мышечного, миогенного или идиопатического генеза, в результате которой возникают императивные позывы и/или недержание. Определенная роль в развитии гиперактивного детрузора на фоне обструкции и повреждения спинного мозга принадлежит М-2 рецепторам.
Взаимодействие ацетилхолина с рецептором М-3 активирует фосфолипазу С посредством связывания с белками G. Это вызывает высвобождение кальция, сокращение гладких мышц. Повышенная чувствительность к стимуляции мускариновых рецепторов обусловливает гиперрефлексию. Ацетилхолин способствует сокращению детрузора, активации сенсорных афферентных волокон, вследствие чего развивается гиперактивный ответ в виде поллакиурии, ноктурии, срочности мочевыделения.
Классификация
В клинической урологии выделяют «сухой» гиперактивный мочевой пузырь и «мокрый», сопровождающийся инконтиненцией на фоне ургентных позывов. Гиперрефлексия протекает изолированно или сочетается со стрессовым недержанием. Также патологию систематизируют с помощью оценки выраженности симптоматики, для этого пациенты предварительно заполняют специальную анкету, где отмечают особенности мочевыделения в течение трех суток. Согласно полученным данным устанавливают:
Симптомы ГАМП у женщин
Клинические проявления коррелируют с тяжестью процесса. Основные признаки включают учащенное мочеиспускание при незаполненном мочевом пузыре малыми порциями, императивные позывы (внезапно возникшее, непреодолимое желание на мочевыделение), ургентное недержание урины. Часто есть необходимость ночного посещения туалета более чем 2 раза (ноктурия).
Желание помочиться провоцирует звук льющейся воды, в легких случаях теряется несколько капель жидкости, в тяжелых – весь объем. Поллакиурия и ноктурия могут присутствовать изолированно, без проявления инконтиненции. Иногда после мочевыделения сохраняется ощущение дискомфорта в промежности.
Осложнения
ГАМП приводит к нарушению социализации. Постоянный страх не успеть в туалет, подтекание урины во время сексуального контакта, сопровождающий инконтиненцию неприятный запах инициируют развитие депрессивного состояния. Неконтролируемое мочевыделение провоцирует мочевой дерматит, экзему.
Постоянное присутствие патогенной микрофлоры способствует рецидивирующим инфекциям мочевыводящей системы. Мочевой пузырь часто утрачивает нормальный объем, т.е. формируется микроцист, что в самых серьезных случаях может привести к органоуносящей операции, инвалидизации.
Диагностика
Диагноз «гиперактивный мочевой пузырь» устанавливает врач-уролог на основании данных физикального осмотра, анамнеза, лабораторно-инструментального обследования. Женщине предлагается заполнить анкету (дневник мочеиспусканий). В некоторых случаях обоснована консультация невролога, гинеколога. Алгоритм исследований включает:
Дифференциацию выполняют с другими формами недержания, опухолевым процессом, циститом, атрофическим вагинитом на фоне снижения уровня эстрогена. Сходные симптомы регистрируют при пролапсе матки, пузырно-влагалищном свище.
Лечение гиперактивного мочевого пузыря у женщин
Если определена конкретная причина патологии, все меры направлены на ее устранение. Например, лечение инфекции мочевыводящих путей подразумевает назначение антибиотиков, при атрофическом уретрите используют крем, содержащий эстрогены. Для идиопатической формы существует три основных терапевтических подхода: изменение поведенческих реакций, прием препаратов, хирургическое вмешательство. Лечение зависит от серьезности симптомов, их влияния на образ жизни.
Консервативная терапия
При легкой и средней степени возможно проведение консервативных мероприятий. Их варианты:
Медикаментозное лечение гиперактивного мочевого пузыря у женщин относят ко второй линии. В рамках лекарственной терапии назначают:
Хирургическое лечение
Хирургические вмешательства зарезервированы для самых сложных случаев, устойчивых к консервативной терапии, или если есть противопоказания к приему лекарств. Цистэктомию в настоящее время выполняют редко. Операции и манипуляции при ГАМП:
Прогноз и профилактика
При своевременном обращении и прохождении диагностики возможно избежать осложнений. Гиперактивный мочевой пузырь оказывает влияние на качество жизни женщин. Комбинированный подход эффективен у 92%, синдром рассматривают как хроническое расстройство, требующее длительного приема лекарств.
Профилактика включает активный образ жизни, отказ от никотина и алкоголя, контроль уровня сахара, сбалансированное питание. Препараты, которые могут спровоцировать симптомы гиперактивного расстройства мочеиспускания у женщины, должен назначать врач. Своевременная консультация специалиста при первом появлении урологических жалоб, выявление причины, адекватное лечение — значимые факторы для благоприятного прогноза.
Гиперактивный мочевой пузырь (ГАМП)
Преходящими и, как правило, обратимыми причинами недержания мочи является избыточное употребление алкоголя, кофеина, ограниченная подвижность и применение некоторых лекарственных препаратов. Недержание мочи может возникать как следствие хронической задержки мочи на фоне инфравезикальной обструкции (ГПЖ). Недержание вследствие хронической задержки мочи часто обозначается, как недержание переполнения может встречаться у пациентов с нарушениями иннервации мочевого пузыря.
Исследование функции и возможной дисфункции НМП определяется как уродинамика. Уродинамика может быть как простое выяснение симптомов посредством заполнения дневника мочеиспускания или в виде аппаратного исследования. Как правило, заполнение дневника мочеиспускания и объективизация симптомов нарушения мочеиспускания адекватный метод диагностики ГАМП. Другими способами оценки дисфункции НМП являются урофлоуметрия и исследование давление/поток, цистометрия исследование профиля уретрального давления. С помощью цистометрии можно уточнить ёмкость мочевого пузыря, внутрипузырное давление в фазу наполнения и при каком объёме мочевого пузыря возникает чувство ургентности. Центры располагающие соответствующим оборудованием могут помочь врачам общей практики в случаях, когда недостаточно только симптоматической диагностики.
Патофизиология ГАМП
Понимание патофизиологии ГАМП способствует эффективному лечению этого синдрома. Как уже упоминалось ранее, нормальная функция НМП складывается из сложного скоординированного взаимодействия между корой головного мозга, мостом, спинальными центрами (с периферической автономной, соматической, сенсорной афферентной и эфферентной иннервацией НМП) и анатомическим компонентов нижних мочевых путей. Возникновение дисфункции НМП может быть связано с функциональными или морфологическими изменениями на любом уровне этой сложной цепи.
Как правило, ГАМП можно классифицировать в соответствие с этиологическими причинами: нейрогенными (заболевания и повреждения позвоночника и спинного мозга), миогенными (обструкция на фоне гиперплазии предстательной железы), воспалительными (интерстициальный цистит) или идиопатическими.
Независимо от этиологической причины ГАМП проявляется характерным комплексом признаков. К ним относятся внезапное повышение внутрипузырного давления при небольшом объёме мочевого пузыря, повышение спонтанной миогенной активности, изменением ответа на стимуляцию, тетанические сокращения детрузора и характерные изменения ультраструктуры гладкой мускулатуры детрузора.
Морфологические изменения детрузора
У пациентов с ГАМП могут наблюдаться разнообразные морфологические изменения детрузорной мышцы. Они заключаются в неоднородной денервации, увеличении плотности сенсорных нейронов, усилении активности спинального рефлекса мочеиспускания (возвращение к детскому типу опорожнения мочевого пузыря).
Детрузор представлен пучками гладкомышечных клеток. Эти пучки не имеет хорошей связи между собой в плане электрической активности. Поэтому мочевой пузырь имеет плотную сеть нервных волокон и терминалей, которые позволяют ему сокращаться при стимуляции парасимпатической нервной системой и расслабляться при стимуляции симпатической нервной системой. Слабые электрические связи между пучками гладкой мускулатуры обеспечивают уникальное свойство мочевого пузыря «игнорировать» несоответствующие электрические импульсы, которые вызвали бы неадекватное по своим характеристикам сокращение детрузора и соответственно опорожнение мочевого пузыря.
Неоднородная денервация гладкомышечных пучков детрузора отмечена в биопсийных материалах стенки мочевого пузыря у пациентов с ГАМП. Полученные данные свидетельствуют об увеличении количества соединительной ткани между пучками гладкой мускулатуры детрузора. В конечном итоге повышение количества соединительной ткани приводит к полной денервации, гипертрофии гладкомышечных клеток и нарушению опорожнения мочевого пузыря
Нестабильность мочевого пузыря характеризуется усилением связей между клетками гладкой мускулатуры детрузора. Это ведет к усилению возбудимости гладкомышечных клеток и возникновению ургентности и сокращению детрузора даже при незначительной эфферентной стимуляции. Описанные морфологические изменения встречаются у пожилых пациентов, пациентов с повреждением позвоночника и инфравезикальной обструкцией.
Неврологические нарушения
Некоторые общие заболевания (например, ишемия тазовых органов) может быть причиной повреждения периферической нервной системы относящейся к НМП и нарушать функцию и морфологические характеристики мочевого пузыря. Ишемия мочевого пузыря часто наблюдается у пациентов с сосудистыми заболеваниями, гиперплазией предстательной железы и обструкцией, стриктурах уретры, детрузорно-сфинктерной диссинергией, диабетической нейропатией. Все перечисленные заболевания вызывают тяжелую степень обструкции снижение скорости потока мочи и гибель нейронов. Ишемия мочевого пузыря и сопутствующая неврологическая патология вызывают гиперактивность детрузора с нарушением сократительной способности детрузора, нестабильными сокращениями при отсутствии чувства ургентности
Вероятным молекулярным фактором, вызывающим повышение рефлекса мочеиспускания и ГАМП действующим на уровне афферентных нервных волокон мочевого пузыря или синаптической передачи в ЦНС является нейральный фактор роста. Этот фактор является «естественно» существующей молекулой, которая стимулирует рост и дифференцировку симпатических и части сенсорных нервов. Он также принимает участие в нейральной регенерации после повреждений спинного мозга. У пациентов с ГАМП, ДГПЖ, и интерстициальным циститом может наблюдаться повышение уровня нейрального фактора роста в мочевом пузыре.
Дисфункции НМП связанные с возрастом
ГАМП у пожилых может быть связана с возрастными заболеваниями, которые косвенно нарушают функцию НМП. Метаболические, дегенеративные или неврологические заболевания как отмечено выше нарушают функцию НМП. Инсульт, болезнь Альцгеймера, инфаркты, деменция, рассеянный склероз, болезнь Паркинсона приводят к нарушению коркового контроля мочеиспускания, что, в конечном счете, проявляется симптомами нейрогенной ГАМП. Диабет с неконтролируемым повышением уровня глюкозы крови проявляется осмотическим диурезом и полиурией. Нарушения анатомии тазового дна как, например тазовый пролапс ведет к снижению уретральной резистентности и вторичным нарушением функции НМП в фазу наполнения.
Другие причины ГАМП
Считается, что симптомы ГАМП более часто возникают у пациентов с депрессией и тревожными состояния, чем в общей популяции. Эти психотические расстройства связаны с нарушением метаболических процессов в головном мозге с участием специфического нейромедиаторов и особенно серотонина (5-hydroxytryptamine, или 5-HT). Действие 5-HT очень сложное; однако, по некоторым данным известно, что он способствует опорожнению мочевого пузыря посредством модуляции афферентных проводящих нервных путей, влияет на пороговый объём и улучшает сократительную способность детрузора.
Диагноз и оценка ГАМП
Физикальное обследование необходимая часть диагностического процесса. Пальпация живота позволяет выявить признаки наличия объёмного образования в малом тазу или переполненный мочевой пузырь. При влагалищном исследовании оценивается эстрогеновая насыщенность тканей, тазовый пролапс, инфекция наружных гениталий. Сила сокращений мышц тазового дна может быть оценена с помощью влагалищного исследования. Проведение проб Вальсальвы и кашлевого теста помогает уточнить наличие и тип недержания мочи. Неврологическое обследование сфокусировано на оценке сакральных отделов позвоночника S2 и S4, которые обеспечивают иннервацию нижних мочевых путей. Оцениваются периферические рефлексы и чувствительность промежности
Анализ и посев мочи позволяют выявить наличие бактериурии, пиурии, гематурии. Перед началом лечения задачей клинициста является оценка тяжести симптомов ГАМП и степень их влияния на качество жизни.
Заключение
Нормальный акт мочеиспускания заключается в накоплении/удержании мочи в течение фазы наполнения и адекватном опорожнении мочевого пузыря. Этот акт является уникальным сочетанием и взаимодействием рефлекторных процессов, которые осуществляются между ЦНС и нижними мочевыми путями. Функциональные нарушения в обеих стадиях цикла мочеиспускания или структурные изменения НМП могут приводить к симптомам ГАМП. Потенциальные причины возникновения ГАМП крайне вариабельны. Поэтому в основе правильной диагностики ГАМП лежит тщательно собранный анамнез, физикальное, неврологическое и специальное ориентированное на объективизацию расстройств мочеиспускания обследование. Эффективное лечение симптомов ГАМП вполне возможно и на амбулаторном этапе медицинской помощи, однако для достижения положительных результатов требуется мультимодальный подход к проводимой терапии. Таким образом, современные тенденции терапии ГАМП подразумевают применение сочетания препаратов различных групп и в ряде случаев не фармакологического консервативного лечения.
Факторы риска развития гиперактивного мочевого пузыря
В настоящее время обсуждается роль ряда факторов в развитии синдрома гиперактивности мочевого пузыря.
Факторы риска развития гиперактивного мочевого пузыря
Данные масштабных эпидемиологических исследований, посвященных распространенности гиперактивного мочевого пузыря, являются неоднозначными в отношении гендерного распределения синдрома ГАМП. Результаты ряда исследований свидетельствуют о значительно большей частоте этого синдрома среди женского населения. Так, по данным Temml et al. (2005) частота синдрома ГАМП у женщин составляет 16,8% против 10,2% у мужчин. По данным других исследований распространенность синдрома ГАМП у мужчин и женщин примерно одинакова. Некоторые исследования, по большей части проведенные в странах Азии и Японии, содержат информацию о большей частоте синдрома ГАМП у мужчин.
По-видимому, подобная неоднозначность эпидемиологических данных связана по большому счету с культурологическими и социальными особенностями индивидов. По данным исследований, проведенных в азиатских странах, частота обращаемости к врачу в среднем была в 6 раз меньше у женщин в сравнении с мужчинами. Подобная тенденция наблюдалась и в результатах исследований, проведенных в европейских странах, однако, в значительно меньшей степени.
При оценке распространенности синдрома ГАМПс потерей мочи можно утверждать о значительно большей его частоте у женщин.
Возраст
Ультраструктурный анализ биоптатов мочевого пузыря мужчин (без ИВО) и женщин, страдающих ГАМП, показал наличие характерных признаков дизъюнкции мышечных клеток: увеличение межклеточных промежутков, признаки гипертрофии и денервации, и, что важно, наличие патологических клеточных контактов, ответственных за локальное неконтролируемое распространение возбуждения. Подобные изменения характерны и для стареющего мочевого пузыря, что закономерно увеличивает риск ГАМП.
Несомненной для развития ГАМП у пожилых является роль сопутствующих заболеваний с нейрогенным и сосудистым компонентом, таких как сахарный диабет, цереброваскулярная патология, атеросклероз крупных сосудов, и другие, которые могут вызывать или усугублять нарушения сократимости детрузора.
Таким образом, о возрасте пациента, страдающего ГАМП, следует говорить в свете непрерывного процесса старения как организма в целом, так и мочевого пузыря в отдельности. При этом возраст является фактором декомпенсации и причинным фактором ГАМП в большей степени, чем лишь фактором риска, предрасполагающим к увеличению риска развития данной патологии.
Генетический фактор
Достаточно трудно оценивать роль генетического фактора в патогенезе ГАМП, учитывая мультифакториальность данного синдрома. Для объективной оценки роли наследственности в развитии гиперактивного мочевого пузыря необходимо наблюдение родственных индивидов в условиях сходного окружения и образа жизни, что редко возможно. Тем не менее, некоторые эпидемиологические исследования свидетельствуют о присутствии зависимости между наличием семейной истории по заболеваниям мочевых путей и вероятностью появления симптомов гиперактивного мочевого пузыря у потомков. По данным Moorthy P. et al. (2004) генетический фактор является определяющим в патогенезе синдрома гиперактивного мочевого пузыря в 19% случаев.
Кроме того, у мужчин фактором риска развития синдрома ГАМП является наличие семейного анамнеза по заболеваниям предстательной железы.
Культурологические особенности
В литературе описываются результаты эпидемиологических исследований, посвященных синдрому ГАМП, проведенные в разных странах: США, Западная и Восточная Европа, Азия. При этом имеются значимые различия в распространенности гиперактивного мочевого пузыря среди популяций разных стран. С одной стороны, это обусловлено социальными причинами, к примеру, японские женщины более терпимы к имеющимся у них симптомам гиперактивного мочевого пузыря и обращаются к врачу гораздо реже в сравнении с женщинами в Европе и Америке. С другой стороны, ряд исследований показал, что распространенность синдрома ГАМП может зависеть от культурологических причин, в частности, от особенностей образа жизни и употребляемых в пищу продуктов.
По данным почтового опроса 7046 женщин в возрасте 40 лет и старше, проживающих в Англии, проведенного Dallosso et al. (2003), ряд факторов, имеющих отношение к образу жизни и питанию, могут быть ассоциированы с повышенным риском развития синдрома гиперактивного мочевого пузыря.
Влияние питания и образа жизни на вероятность развития синдрома ГАМП (Dallosso HM et al., 2003)