Грибковая пневмония
Грибковая пневмония: описание заболевания
Воспалительный процесс, протекающий в лёгочных тканях и являющийся следствием патогенной деятельности грибковых микроорганизмов, называется грибковой пневмонией. Возбудителями патологического процесса могут стать как условно-патогенные грибки микрофлоры организма человека, так и занесённые извне болезнетворные грибки. Патологический процесс может быть первичным, развивающимся в следствие непосредственного поражения микроорганизмами тканей лёгких, и вторичным, возникающим на фоне других заболеваний, например, абсцесса лёгкого, бронхоэктатической болезни, обструктивного бронхита.
Данный вид воспаления лёгочных тканей считается наиболее тяжёлым и опасным среди всех типов пневмоний. Наиболее вероятными возбудителями грибковой пневмонии являются грибки аспергиллы, активно обитающие в окружающей нас среде. Данные грибки обитают в плесени, поэтому длительное нахождение в помещение с повышенной влажностью представляет опасность для лёгочных тканей.
Активизации деятельности микроорганизмов способствует ослабленный иммунитет. В качестве других грибковых микроорганизмов, провоцирующих развитие патологического процесса, необходимо указать кандиды, пневмоцисты, гистоплазмы, бластомы. В случае развития патологического процесса в следствие деятельности грибков нескольких типов отмечают тяжелое течение грибковой пневмонии и более продолжительное лечение.
Факторы развития грибковой пневмонии
В качестве способствующих развитию заболевания факторов стоит упомянуть сахарный диабет, туберкулёз, ВИЧ-инфекцию, апластическую анемию. Данные патологические процессы максимально снижают иммунный ответ организма человека на любые патологические процессы. Начальная стадия развития грибковой пневмонии характеризуется отсутствием выраженной симптоматики. Признаки патологического процесса проявляются более чем умеренно. Наблюдается эпизодическое повышение температуры тела, сухой непродолжительный кашель, общая слабость. Разрыв очагов нагноения ведёт к появлению гнойной мокроты при кашле, что делает воспалительный процесс очевидным.
Симптомы грибковой пневмонии
В процессе развития патологии наблюдается тяжёлая интоксикация организма, скачки температуры, повышенное потоотделение, озноб, приступы удушья, мокрота имеет характерный цвет и резкий неприятный запах, возможно наличие примесей крови в мокроте.
Отсутствие лечения грибковой пневмонии ведёт к развитию целого ряда осложнений, среди которых смертельно опасными являются дыхательная и сердечная недостаточность.
В зависимости от типа микроорганизма-возбудителя, грибковая пневмония может иметь специфические проявления. Например, патологический процесс, возникший в следствие активной деятельности аспергилл, может включать молниеносные формы развития и зачастую схож по проявлениям с абсцедирующей пневмонией. В воспалительный процесс вовлекаются плевра и лимфатические узлы. Гнойная мокрота отличается обильностью, наблюдаются боли в грудной клетке, сильная одышка, порой переходящая в приступы удушья, серьёзная потеря веса, иногда приводящая к анорексии.
Диагностика пневмонии в Центре медицины
Диагностика грибковой пневмонии требует тщательного подхода со стороны практикующего специалиста (врача-пульмонолога) в связи с особенностями микотических инфекционных процессов. Наиболее информативным методом инструментальной диагностики заболевания является рентгенография. Провести полноценную диагностику позволяют микроскопическое, культаральное и серологическое исследование мокроты, выделяемой при кашле. Одним из наиболее информативных методов лабораторных исследований является полимеразная цепная реакция.
Как проводится лечение грибковой пневмонии?
Основываясь на результатах диагностики, специалист назначает максимально эффективное в конкретном случае лечение. Основу консервативного лечения при грибковой пневмонии составляют антимикотические препараты, позволяющие подавить активную деятельность микроорганизмов-возбудителей. В процессе терапии активно применяют иммуностимулирующие средства и поливитаминный комплексы. В случае присоединения к инфекционному процессу бактерий, а это устанавливается в процессе диагностики, проводят короткий курс антибактериальной терапии. Своевременно начатое лечение позволяет добиться необходимых результатов. После проведения терапии пациенту рекомендуют санаторно-курортное лечение.
Споры со смертью: органы пациентов с COVID-19 на ИВЛ поражает грибок
К бактериальным осложнениям при COVID-19 добавились грибковые инфекции. Они поражают легкие больных, в результате умирают от 16 до 25% пациентов в отделениях реанимации и интенсивной терапии (ОРИТ), выяснили ученые. Чаще всего пневмония, вызванная микозом, возникает на фоне снижения иммунитета и приема часто назначаемых при тяжелой форме COVID-19 препаратов — дексаметазона, тоцилизумаба и других. Главная опасность грибковой пневмонии в том, что ее сложнее выявить, чем вирусную или бактериальную, предупреждают специалисты. Международные микологические организации подготовили инструкцию для врачей в ковидных стационарах, в которой описаны основные принципы диагностики смертоносного грибка.
Вирус vs грибок
О заражениях пациентов с COVID-19 грибком, поражающим внутренние органы, сообщил международный коллектив исследователей. В группу вошли специалисты Научно-исследовательского института наук о жизни и здоровье Университета Минью в Португалии, медики отделения внутренней медицины Медицинского центра Университета Радбоуд (Нидерланды) и другие.
Грибок был обнаружен у пациентов, которые находились в ОРИТ, говорится в опубликованной учеными статье. Как ни парадоксально, активация противовирусного иммунитета может вносить вклад в развитие такой формы воспаления, которая способствует грибковому патогенезу. Тяжелая форма болезни приводит к повреждению легочного эпителия, что может стать предрасполагающим фактором риска легочного аспергиллеза — недуга, вызванного грибами рода Aspergillus.
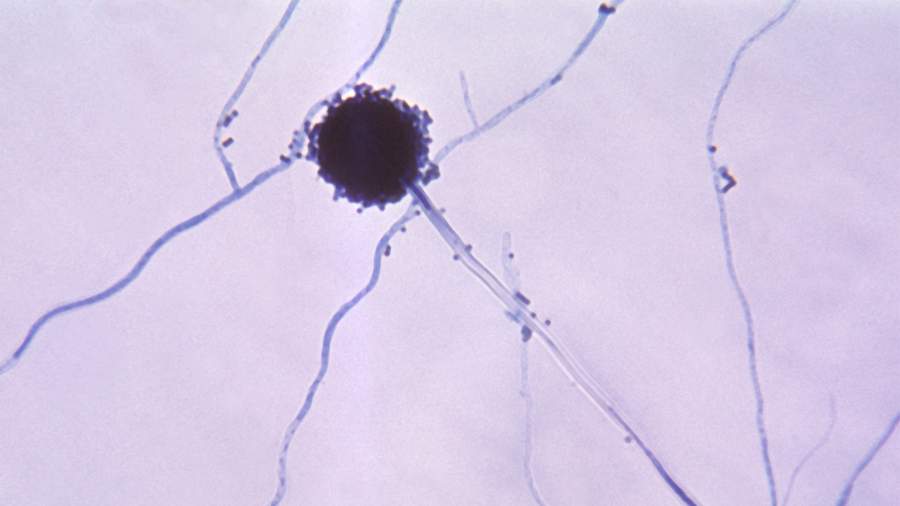
Микрофотография головки грибка Aspergillus
У 60 из 257 пациентов с COVID-19 (23,3%) образцы мазка из горла дали положительный результат на Aspergillus, то есть у них возникла коинфекция, сказано в статье со ссылкой на исследование, проведенное в провинции Цзянсу в Китае. В других работах число больных на ИВЛ, зараженных Aspergillus, в районе 20%. Грибок повышает летальность пациентов в ОРИТ на 16–25%, сообщил «Известиям» в рамках XXIII Кашкинских чтений заведующий кафедрой клинической микологии, аллергологии и иммунологии СЗГМУ имени И.И. Мечникова Николай Климко.
Две беды
Есть два основных варианта инвазивных микозов у больных коронавирусной инфекцией в ОРИТ, рассказал Николай Климко. Первый — это грибковый сепсис, обусловленный грибами Candida. Однако здесь нет специфических факторов риска для больных COVID-19, это общая проблема всех пациентов, которые длительно находятся в ОРИТ с центральным венозным катетером, получают антибиотики и парентеральное питание (с помощью капельницы).
— Вероятность развития грибкового сепсиса в таком случае составляет около 1–2%. Летальность составляет около 50%, то есть каждый второй умирает, — рассказал профессор.
Второй вариант инвазивных микозов — грибковая пневмония, вызванная грибами рода Aspergillus. И здесь есть специфические факторы риска именно для COVID-19, считает Николай Климко. Таким отягчающим фактором является сама коронавирусная инфекция, которая может приводить к значительному нарушению местных и системных механизмов иммунной защиты.
Еще одной причиной развития грибковой патологии у коронавирусных больных ученый назвал применение определенных препаратов — глюкокортикостероидов (дексаметазон и другие) и биологических иммуносупрессоров (тоцилизумаб и прочие). Эти лекарства действительно могут спасти жизни части больных, но их применение сопровождается вынужденным снижением количества иммунологически активных клеток.
Часто грибковая инфекция в ОРИТ идет дополнением к бактериальной: сначала у человека развиваются бактериальные осложнения, которые лечат антибиотиками, а уже следом присоединяются инвазивные микозы, сообщил «Известиям» профессор кафедры госпитальной терапии Сеченовского университета, президент Альянса клинических химиотерапевтов и микробиологов России Сергей Яковлев.
— Это непростая проблема, которая пока является новой для врачебного сообщества и мало изученной, — рассказал Сергей Яковлев. — Но это уже стало известной проблемой для скоропомощных стационаров. И действительно, во время всемирной эпидемии свиного гриппа было показано, что у тяжелых больных вирусной инфекцией риск вторичного заражения инвазивными микозами увеличивается.
Тогда же было замечено, что часть больных умирали непосредственно от вирусного поражения легких, часть — от бактериальных суперинфекций (когда бактерии нечувствительны к антибиотикам), еще часть — от грибков, в частности аспергиллеза.
Дело — трубка
Сама по себе грибковая инфекция хорошо лечится: есть препараты, раннее применение которых позволяет спасти большинство больных. Основная сложность в том, что грибковую пневмонию часто не могут обнаружить вовремя, подчеркнул Николай Климко.
— Сейчас больным CОVID-19 в ОРИТ обычно не проводят необходимую диагностическую процедуру — бронхоскопию (позволяет осмотреть легкие и воздухоносные пути изнутри. — «Известия»). Во время бронхоскопии тоненькая трубка (бронхоскоп) проводится через нос или рот и далее через горло в легкие, — пояснил ученый.
Отмена этой процедуры может быть связана с тяжестью состояния пациентов, считает Николай Климко. Кроме того, считается, что бронхоскопия повышает риск заражения врачей. А другие методы диагностики недостаточно эффективны. Чтобы начать своевременное лечение грибковой инфекции, нужны бронхоскопия и специфические лабораторные тесты. В России недостаточно таких лаборантов, добавил он.
Наиболее достоверные результаты действительно можно получить при бронхоскопии, которая бывает противопоказана при развитии дыхательной недостаточности, сообщил «Известиям» доцент кафедры инфекционных болезней с курсами эпидемиологии и фтизиатрии РУДН (вуз — участник проекта повышения конкурентоспособности образования «5–100») Сергей Вознесенский. Поэтому необходимы микроскопическое исследование и высев с определением свойств чистой культуры возбудителя.
— Аспергилез — это грибковое заболевание, развивается при иммунодефиците, — сказал профессор. — Прогноз выживаемости у таких пациентов неблагоприятный.
Пандемия COVID-19 преподнесла много разноплановых уроков национальным системам здравоохранения во всем мире, отметил заведующий лабораторией химии гликоконъюгатов Института органической химии имени Н.Д. Зелинского РАН Николай Нифантьев. И один из них — то, что за высокую смертность часто ответственны микологические ко-инфекции.
— Это еще раз подчеркивает приоритетность широкого изучения механизмов всех этапов развития грибковых заболеваний, особенно коморбидных, развивающихся на фоне других. В последнее время оперативно инициированы программы по исследованию COVID-19, но такие же программы необходимы для адресных грибковых исследований, в которых бы были объединены специалисты в самых разных областях естественных наук и медицины, — подчеркнул профессор. — Только такие работы позволят создать действительно эффективные методы обнаружения и лечения грибковых поражений.
Чтобы рассказать врачам в коронавирусных ОРИТ о том, как правильно выявлять инвазивный аспергиллез, международные микологические организации (The European Confederation for Medical Mycology и International Society for Human and Animal Mycology) инициировали разработку рекомендаций по диагностике и лечению инвазивного аспергиллеза легких у больных COVID-19. Их создала группа экспертов, в которую входит в том числе Николай Климко. Эти рекомендации приняты для публикации в медицинском журнале The Lancet.
Что значит грибок в мокроте
Проблемы медицинской микологии.-2005.-Т.7, №3.-С.25-29.
Лабораторная диагностика грибковых инфекций легких у больных туберкулезом
Кулько А.Б., Митрохин С.Д.
Московский научно-практический центр борьбы с туберкулезом Департамента здравоохранения города Москвы, Россия
© Кулько А.Б., Митрохин С.Д., 2005
В статье проанализированы результаты микологических обследований больных туберкулезом органов дыхания, полученные за два года исследований в клинике туберкулеза. Описана схема лабораторной диагностики грибковых инфекций легких и критерии интерпретации результатов исследования. К группе риска развития легочного микоза отнесено 42,6% обследованных больных. Выявлено большое видовое разнообразие дрожжевых и плесневых грибов, колонизирующих нижние отделы дыхательных путей, а также вегетирующих в полостях легких и плевральных полостях у больных туберкулезом.
LABORATORY DIAGNOSIS OF FUNGAL PULMONARY INFECTIONS IN PATIENTS WITH TUBERCULOSIS
Kulko A.B., Mitrokhin S.D.
Scientific and Clinical Antituberculosis Center of Moscow Government Health Department, Russia
Key words: fungal pulmonary infection, opportunistic fungi, pulmonary tuberculosis
Введение
В связи с этим, представляет интерес разработка алгоритма лабораторной диагностики грибковых инфекций нижних дыхательных путей у больных туберкулезом, приемлемого для рутинных исследований во фтизиатрической клинике. Изложенные ниже схема диагностики и критерии интерпретации полученных результатов основываются на собственных исследованиях, проведенных в микробиологической лаборатории Московского научно-практического центра борьбы с туберкулезом (МНПЦБТ) и данных, приведенных в ряде руководств по диагностике и лечению микозов [1, 4, 5-9].
Методы лабораторной диагностики
Сегодня общепризнанно, что для диагностики микозов органов дыхания более специфичны и предпочтительны микробиологические исследования клинических материалов, полученных инвазивным методом: биоптатов, смывов с бронхов и др. Однако следует учитывать, что чувствительность метода посева ограничена и, в частности, при развитии инвазивного легочного микоза не всегда удается выделить культуру возбудителя из образца ткани или бронхиального смыва. Нередко единственным лабораторным подтверждением микоза является обнаружение клеток и структур гриба при микроскопии биоматериала [4, 5].
Во фтизиатрических стационарах лабораторные исследования клинического материала от больного при подозрении на пневмомикоз ограничиваются, как правило, менее специфичным исследованием образца мокроты. Информативность данного исследования возрастает при двух- и трехкратном заборе материала.
В МНПЦБТ применяют несколько распространенных методик прямой микроскопии. Препараты для микроскопии из образцов мокроты и бронхиальных смывов (осадок после центрифугирования пробы) окрашивают по Граму. Препараты из биоптатов ткани, резекционного материала, аспиратов содержимого полостей легких и плевральных полостей готовят с добавлением 10% раствора щелочи ( KOH ) – с обработкой калькофлюором белым (люминесцентная микроскопия) или неокрашенными [4]. С нашей точки зрения, метод микроскопии со щелочью, применяемый с различными модификациями окраски, доступен и достаточно информативен при работе с биоптатом и материалом, полученным после резекции легких. Внедрение в практику микробиологической лаборатории фтизиатрической клиники специального гистологического исследования при микроскопии образцов легочной ткани ограничено организационными и методическими трудностями [12].
К сожалению, стандартные методы определения чувствительности различных плесневых грибов к настоящему времени еще не разработаны в полном объеме. Кроме того, недостаточно сведений о клиническом значении тестирования чувствительности плесневых грибов, выделенных в качестве этиологических агентов при микозах легких, в частности, у больных туберкулезом. Учитывая вышесказанное, включать данное исследование в практику микробиологической лаборатории во фтизиатрической клинике представляется нецелесообразным [4, 11].
Интерпретация результатов лабораторных исследований
Обнаружение дрожжевого или плесневого гриба в биоптате легочной ткани, в норме стерильной – микроскопически и/или культурально-диагностически значимый критерий грибковой инфекции, подтверждающий диагноз инвазивного легочного микоза [4, 9, 10].
Наличие грибковой инфекции у больных туберкулезом (сочетанная инфекция, микоз) подтверждается выделением культуры гриба из материала, полученного из полостного образования легких (каверна, туберкулема) или из плевральной полости. Очевидно, что данные больные входят в группу риска развития инвазивного легочного/диссеминированного микоза. При дифференциальной диагностике «вероятной» инвазии в лаборатории МНПЦБТ проводят дополнительные микробиологические исследования мокроты и бронхиального смыва, а в случае выделения из полости грибов Aspergillus или Candida – специальное иммунологическое исследование на присутствие антигенов в сыворотке крови.
Выделение условно-патогенного гриба из бронхиального смыва или мокроты относят к критериям «вероятного» легочного микоза, поскольку результат исследования не позволяет дифференцировать микоз от колонизации [4, 5, 9, 13].
К признакам «вероятного» инвазивного/диссеминированного микоза относят обнаружение в сыворотке крови антигена грибов Aspergillus или Candida [9, 10].
Таким образом, представляется целесообразным проведение специального клинико-лабораторного обследования больных туберкулезом из группы высокого риска развития микоза органов дыхания, у которых выявлены следующие лабораторные признаки инфекции:
— обнаружение дрожжевого или плесневого гриба при микроскопии и/или посеве биоптата легочной ткани;
— выделение гриба при посеве материала из полостного образования легких или плевральной полости (аспираты, резекционный материал, биоптаты);
— колонизация нижних отделов дыхательных путей условно-патогенными плесневыми грибами, известными как возбудители оппортунистических бронхиальных и легочных инфекций, обладающих выраженными аллергенными и/или токсигеннными свойствами (исследования бронхиальных смывов и мокроты) ;
— антигенемия (обнаружение в сыворотке крови антигена Aspergillus или Candida ).
Результаты лабораторных обследований больных туберкулезом
Группа больных туберкулезом с риском развития микоза органов дыхания, выделенная по результатам лабораторных исследований (критерии отбора перечислены выше), составила 42,6 % от числа обследованных.
Заключение
По данным лабораторных исследований, проведенных во фтизиатрической клинике в течение двух лет, группа больных туберкулезом легких с риском развития микоза органов дыхания составила 42,6% от числа обследованных. Выявлено большое родовое и видовое разнообразие условно-патогенных дрожжевых и плесневых грибов, колонизирующих нижние отделы дыхательных путей, а также вегетирующих в полостях легких и плевральных полостях у больных туберкулезом.
1. Дорожкова И.Р. Методы комплексной лабораторной диагностики воспалительных и аллергических грибковых поражений легких / Пособие для врачей. – М., 1997. – 17 с.
2. Кулько А.Б. Лабораторная диагностика микозов при туберкулезе // Лабораторная диагностика туберкулеза. – М.: Изд-во Медицина и жизнь, 2001. – С 59-66.
4. Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. – М.: Изд-во Бином, 2003. – 439 с.
6. Кашкин П.Н., Лисин В.В. Практическое руководство по медицинской микологии. – Л.: Изд-во Медицина, 1983. – 191 с.
8. Сергеев А.Ю., Сергеев Ю.В. Кандидоз: природа инфекции, механизмы агрессии и защиты, диагностика и лечение. – М.: Изд-во Триада-Х, 2001. – 472 с.
10. Елинов Н.П. Candida species и кандидемия. Состояние проблемы. (Обзор) // Проблемы медицинской микологии. – 2001. – Т.3, № 1. – С. 4-15.
11. Саттон Д., Фотергилл А., Ринальди М. Определитель патогенных и условно- патогенных грибов. – М.: Изд-во Мир, 2001. – 468 с.
16. Wuytack C., Van Looveren K., Swinne D. Evaluation of antifungal susceptibility testing of yeasts by Fungitest and Neo-Sensitabs comparison with NCCLS M27–T reference technique // Laborama. – 1999. – №. 6. – P. 28-29.
18. Рунке М. Грибковые инфекции у иммунокомпрометированных пациентов (эпидемиология, диагностика, терапия, профилактика) // Проблемы медицинской микологии. – 2000. – Т.2, № 1. – С. 4-16.
Грибковая пневмония
Грибковая пневмония – это воспаление легочной ткани, вызванное грибами. Также эту группу заболеваний называют пневмомикозы и микозные пневмонии.
Пневмонию чаще всего вызывает три типа грибов:
– гистоплазма капсулатум (Histoplasma capsulatum) – вызывает гистоплазмоз;
– кокцидиоидес иммитис (Coccidioides immitis) – вызывает кокцидиоидомикоз;
– бластомицес дерматитидис (Blastomyces dermatitidis) – вызывает бластомикоз.
У большинства инфицированных людей проявляются лишь незначительные симптомы, и больные, как правило, не знают, что инфицированы. В редких случаях развивается тяжелое заболевание. Опасны грибковые пнев
Гистоплазмоз встречается во всем мире, но наиболее распространен в речных долинах в умеренном и тропическом климате.
Другие микозы (криптококкоз, аспергиллез, кандидоз, мукормикоз) возникают прежде всего у людей с подавленной иммунной системой. Криптококкоз – наиболее широко распространенный из них – может развиваться у здорового человека, но тяжело протекает только у людей с заболеваниями иммунной системы, например СПИДом. Криптококкоз может распространяться на другие органы, особенно мягкие оболочки мозга, в результате развивается криптококковый менингит. Аспергиллюс вызывает воспаление органов дыхательной системы у людей, больных СПИДом или перенесших трансплантацию какого-либо органа. Редкое заболевание – легочный кандидоз – возникает чаще всего у пациентов с низким количеством лейкоцитов, например, больных лейкозом, которые получают химиотерапию. Мукормикоз, относительно редкий микоз, встречается у людей с тяжелым сахарным диабетом или лейкозом.
В крови определяется лейкоцитоз, эозинофилия, СОЭ увеличена.
Рентгенологическое исследование показывает очаги затемнения в легких разных размеров – от точечных до крупных инфильтратов без четких границ, а также увеличенные лимфоузлы у корня легкого.
Диагноз устанавливают, идентифицируя тип гриба в мокроте или на основании анализа крови, который позволяет выявить антитела к возбудителю.
Лечение заключается в назначении противогрибковых препаратов, например итраконазола (орунгала) или амфотерицина В.
Кроме того назначается общеукрепляющая терапия: витаминные препараты, иммуномодулирующие средства, общеоздоровительные процедуры. Антибактериальная терапия при грибковой пневмонии не проводится.
Запущенный актиномикоз легких может потребовать оперативного лечения.
Лечение больных СПИДом и другими заболеваниями иммунной системы от грибковых пневмоний редко бывает успешным.
3 КОММЕНТАРИЯ
Дочке 31 год, у нее бронхиальная астма, положили в больницу с приступом, начали лечить различными антибиотиками, “перекормили” ими настолько что начался кандидоз легких, с каждым днем ей становится хуже, никакого эффективного лечения нет, началась одышка, утомляемость, дойти до двери палаты ей тяжело из-за сильной одышки. Подскажите как помочь ей, очень тяжело смотреть на нее, голос с каждым днем всё слабее, ей даже разговаривать трудно.
Кандидоз питается глюкозой. Можно пить соду натощак (чайная ложка, залить водой 90 градусов) чтобы помочь почкам и поджелудочной. Попутно вы выравниваете водородный показатель лимфы и крови (pH). Обязательно принимать мультивитамины + йод (можно йодид калия, но лучше “келп” — это водоросли богатые йодом и минералами) + селен. Не помешает и Омега-3 для укрепления сосудов. Не сидеть/лежать сутками а двигаться по возможности. Лёгкое голодание с приёмом крутого бульона, кость вывариваем по 5-8 часов на медленном огне. Потом переходим на нежирное мясо и побольше овощей. Особенно зелени укроп петрушка лук — с куриным яйцом довольно хорошее и полезное блюдо. Постепенно восстановитесь.