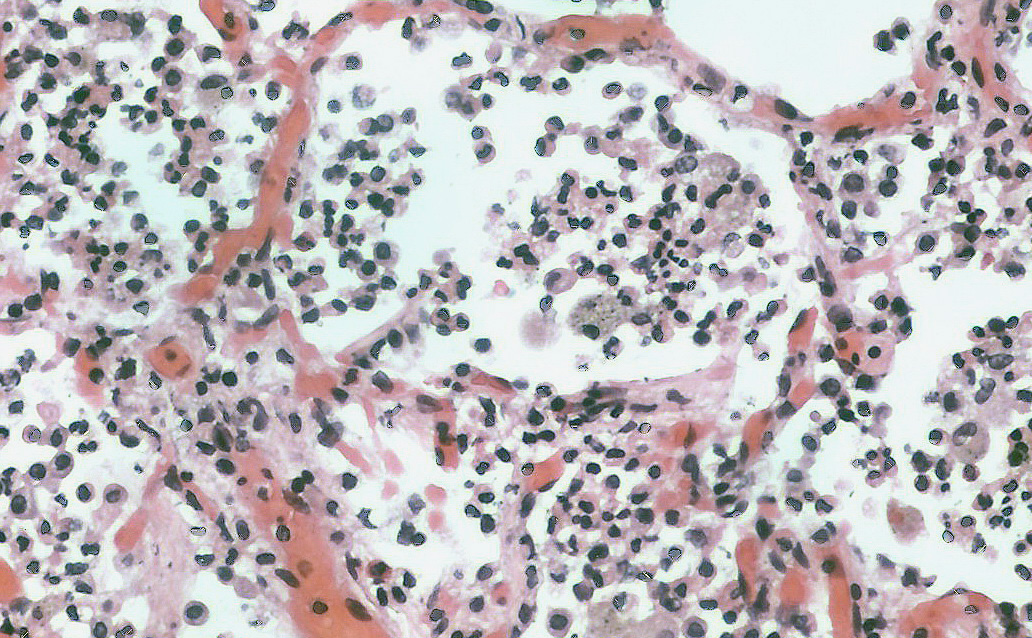
Химический пневмонит
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Что такое химический пневмонит?
Химический пневмонит — это воспаление легких, вызванное аспирацией или вдыханием раздражителей. Иногда ее называют «химической пневмонией», хотя она не заразна. Существует два основных типа химического пневмонита: острый и хронический.
Раздражители, способные вызвать химический пневмонит, включают рвотные массы, барии, используемые при визуализации желудочно-кишечного тракта, газообразный хлор (среди других легочных агентов), проглоченный бензин или другие нефтяные дистилляты, проглоченные или абсорбированные через кожу пестициды, газы от гальваники, дым и другие. Заболевание также может быть вызвано использованием ингалянтов. Синдром Мендельсона — разновидность химического пневмонита.
Минеральное масло не следует давать внутрь маленьким детям, домашним животным или людям с кашлем, грыжей пищеводного отверстия диафрагмы или ночным рефлюксом, поскольку оно может вызвать такие осложнения, как липоидная пневмония. Из-за своей низкой плотности он легко всасывается в легкие, откуда не может быть удален организмом. У детей при аспирации масло может препятствовать нормальному дыханию, что приводит к гибели клеток мозга и необратимому параличу и/или повреждению мозга.
Признак и симптомы
Симптомы хронического химического пневмонита могут присутствовать, а могут и отсутствовать, и могут потребоваться месяцы или годы, прежде чем они станут заметными.
Причины и факторы риска
Химический пневмонит возникает при вдыхании (аспирации) вещества, являющегося токсичным для легких. Проблема — результат раздражения, а не инфекции. Наиболее распространенным из аспирируемых токсичных веществ является желудочный сок, в связи с чем химический пневмонит может возникнуть у человека всякий раз, когда он аспирирует рвотные массы. Ингаляция рвотных масс может произойти, если рвота случается у человека, который еще не полностью пришел в сознание, как, например, после эпилептического припадка либо передозировки препаратами/наркотиков или алкоголя, или когда человек приходит в себя после наркоза.
Химический пневмонит может также быть вызван аспирацией масляных слабительных (например, минерального, касторового и парафинового масла) и углеводородов (например, бензина, керосина и нефтепродуктов).
Есть два типа пневмонита:
Диагностика
Диагноз химического пневмонита врачам обычно ясен из последовательности событий, если информация о них доступна. В постановке диагноза могут помочь рентгенологическое исследование органов грудной клетки и измерение количества кислорода и углекислого газа в образце крови.
Первоначальная рентгенограмма грудной клетки может оставаться нормальной в течение 48 часов, поэтому отсроченные рентгенограммы важны при значительном облучении. Наиболее распространенной рентгенологической картиной является отек легких, хотя сообщалось о различных рентгенологических помутнениях.
Лечение и профилактика
Лечение химического пневмонита состоит из оксигенотерапии и при необходимости временной искусственной вентиляции легких с помощью дыхательного аппарата через трубку, введенную в горло. Для удаления выделений и аспирированных частиц пищи из дыхательных путей возможно проведение процедуры отсасывания через дыхательное горло (трахею). Для достижения этой цели может использоваться бронхоскопия (визуальный осмотр дыхательных путей через гибкий зонд с оптической системой).
Несмотря на то, что при этом заболевании антибиотики обычно неэффективны, их часто назначают, так как врачи не могут однозначно отличить химический пневмонит от бактериальной аспирационной пневмонии, при этом часто бактериальная пневмония может развиться как осложнение химического пневмонита.
Чтобы способствовать профилактике химического пневмонита у людей, находящихся в группе риска, врачи могут рекомендовать различные тактики. Они включают отмену или уменьшение дозы успокоительных лекарственных препаратов. Они могут также предложить слегка поднимать изголовье кровати, чтобы предотвратить попадание пищи, жидкости или кислоты из желудка в горло, а затем вниз в легкие. Для снижения риска аспирации пациентам может потребоваться употреблять пищу только определенной консистенции или пить сгущенные жидкости. Логопед может обучить людей специфической технике глотания (например, глотание во время прижимания подбородка к грудной клетке) для снижения риска попадания пищи и жидкости в легкие.
Прогноз
В оригинальной серии работ Кёртиса Лестера Мендельсона в 1946 году, Мендельсон описал 61 пациентов акушерского стационара, у которых аспирировали желудочную кислоту во время анестезии, и все они полностью клинически выздоровели в течение 24-36 часов. В последующих исследованиях, в которых участвовали более пожилые пациенты, от химической пневмонии сообщалось о смертности от 30 до 62%, потому что химическая пневмония часто приводит к острому респираторному дистресс-синдрому (ОРДС). Смертность от тяжелого химического пневмонита (синдром Мендельсона) может достигать 70%.
Осложнения
Острые осложнения включают вторичную пневмонию. Долгосрочные осложнения включают, острый респираторный дистресс-синдром, бронхоэктазы, облитерирующий бронхиолит и разрушение легких.
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Врач-терапевт, гастроэнтеролог, гепатолог, инфекционист. Провожу профилактические мероприятия осложнений со стороны пищеварительной системы после долгой терапии НПВП и кроворазжижающими препаратами.
Химическая пневмония
Дата публикации 3 октября 2018
Что такое?
Химическая пневмония представляет собой раздражение легких, вызванное вдыханием химических веществ, пыли или паров. Подобная травма наиболее распространена среди рабочих промышленных предприятий, но может случиться с каждым, кому приходится дышать цементной пылью или бытовой химией. Также подобная проблема может стать следствием вдыхания содержимого желудка, так называемая аспирационная пневмония.
Химическая пневмония проявляется:
Иногда заболевание протекает легко, тогда как в других случаях нуждается в госпитализации.
Чего ожидать?
Реакция на химическую пневмонию может быть слабой или сильной, в зависимости от токсичности попавшего в дыхательные пути вещества, а также от его количества.
В ряде эпизодов проведение терапии не требуется. В более тяжелых случаях может оказаться необходимым лечение в стационаре. Чем серьезнее симптомы, тем выше риск долгосрочных проблем со здоровьем.
Распространенность
До 5% от всех случаев ожогов составляют химические.
Лечение
Лечение химической пневмонии может включать:
Что можно предпринять самому?
Химическая пневмония требует лечения под наблюдением врача.
Чем усугубляется?
Продолжение воздействия химического вещества усугубляет проявление патологии.
Когда обращаться к врачу?
При контакте с любым химическим веществом, пылью или паром с потенциальной токсичностью следует обратиться к врачу.
Чрезвычайная помощь требуется в случае развития после контакта с химикатом болей в груди, затрудненного дыхания, рвоты, отека во рту или/и в горле или любых других серьезных симптомов.
О чем спросить врача?
Постановка диагноза
При диагностике химической пневмонии врач изучает историю болезни, проводит физикальный осмотр. Также могут потребоваться рентгенография грудной клетки, анализы крови, КТ или МРТ.
Факторы риска
Более высокий риск химической пневмонии имеется в случае профессиональной деятельности, предполагающей взаимодействие с химическими веществами.
Из-за чего развивается пневмонит?
Что такое пневмонит?
Патологический процесс воспалительного характера, развивающееся в альвеолах или плевральных тканях, называется пневмонитом. В подавляющем большинстве случаев заболевание развивается без присоединения инфекционного процесса. В отдельных источниках встречаются другие названия данного заболевания: альвеолит или пульмонит.
Из-за чего развивается пневмонит?
Необходимо отметить, что на сегодняшний день точные причины развития патологического процесса полностью не изучены, а в качестве сопутствующих развитию заболевания факторов следует выделить повышенную интоксикацию организма, побочное воздействие ряда лекарственных препаратов, аллергические реакции организма, патогенную деятельность ряда микроорганизмов и в частности вирусов, курение, генетическую предрасположенность, агрессивное воздействие окружающей среды, хронические заболевания, прежде всего, органов дыхания, воздействие ионизирующего излучения.
Обязательным условием развития патологического процесса при вышеописанных сопутствующих факторах, в любом случае, является слабый иммунный ответ организма. В зависимости от причин, спровоцировавших развитие патологического процесса, пневмонит подразделяют на токсический, идиопатический, аллергический, постлучевой, вирусный, деструктивный, аспирационный, обтурационный, обструктивный. В зависимости от скорости развития патологического процесса и нарастания симптоматики выделяют три основных типа возникновения пневмонита: острый, подострый и хронический. Выраженность проявлений напрямую зависит от характера течения и скорости развития патологического процесса. Необходимо заметить, что начальная стадия пневмонита может развиваться бессимптомно.
Симптомы пневмонита
Наиболее характерными проявлениями острой и подострой форм пневмонита являются кашель, сопровождающийся незначительными выделениями мокроты; озноб; лихорадочное состояние; болевые ощущения в области груди; удушье, проявляющееся выраженными приступами, протекающими обычно в ночное время; синюшный оттенок отдельных участков кожных покровов, например, носогубного треугольника. При острой форме патологического процесса симптоматика возникает спустя примерно двенадцать часов после начала развития пневмонита. Продолжительность заболевания в острой его форме составляет около месяца. Симптомы, возникающие в процессе развития подострой стадии, схожи с проявлениями острого пневмонита с той лишь разницей, что нарастание симптомов происходит постепенно, а сам патологический процесс может длиться от месяца до четырёх. Хроническая форма пневмонита в большинстве случаев становится следствием невылеченных острой и подострой форм заболевания и характеризуется продолжительностью более четырёх месяцев.
Стоит особое внимание обратить на постлучевой и аллергический пневмонит. Постлучевой пневмонит становится следствием низкой сопротивляемости тканей лёгких к ионизирующему излучению, зачастую возникающей после проведения сеансов радиолучевой терапии. Данная форма патологического процесса протекает в самой тяжёлой форме и часто ведёт к летальному исходу. Особенностью аллергического пневмонита являются фиброзные изменения, происходящие в структурах легочной ткани при хронической форме патологии.
Диагностические мероприятия
Диагностические мероприятия по выявлению заболевания находятся в области практики врача-пульмонолога. При появлении первых симптомов необходимо как можно быстрее обратиться к врачу. Своевременно начатое лечение практически всегда гарантирует требуемый результат. Диагностика начинается с физикального осмотра пациента и ознакомления с историей его болезней. Установить максимально информативную клиническую картину позволяет проведение ряда инструментальных и лабораторных диагностических процедур. К лабораторным исследованиям относят общий и биохимический анализ крови, оценка газового состава крови, микроскопию и культуральное исследование мокроты. К числу наиболее информативных инструментальных методов диагностики стоит отнести рентгенографию лёгких, бронхоскопическое исследование, компьютерную и магнитно-резонансную томографии грудной клетки. При необходимости в процессе проведения бронхоскопии получают фрагмент альвеолярных лёгочных тканей методом биопсии, а, соответственно, и перечень лабораторных исследований дополняется изучением полученного биоптата. Основываясь на результатах диагностики и учитывая индивидуальные особенности организма пациента, врач определяет максимально эффективное лечение для каждого конкретного случая.
Как проходит лечение пневмонита?
Основу комплексных мероприятий по лечению заболевания составляют методы консервативной терапии. Первоочередными задачами медикаментозной терапии являются устранение причины развития заболевания и подавление воспалительного процесса. Медикаментозная терапия включает применение глюкокортикостероидов, цитостатиков и иммуностимулирующих препаратов. В качестве сопутствующего медикаментозной терапии лечения стоит отметить диетотерапию, физиотерапию, применение кислородных ингаляций и витаминотерапию.
Первые признаки пневмонии: симптомы и причины
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
Другие факторы риска включают в себя:
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Комментарий эксперта
Какие особенности у коронавирусной пневмонии?
Бактериальная пневмония отличается от пневмонии, вызванной коронавирусной инфекцией. Ковидная возникает после контакта с больным COVID-19, бактериальная развивается как осложнение заболевания, например, в результате переохлаждения, ОРВИ. Бактериальная обычно односторонняя, а коронавирусная – чаще всего двухсторонняя. Для ковидной пневмонии характерна высокая температура, быстрое нарастание дыхательной недостаточности часто при отсутствии кашля, в то время как бактериальная обычно протекает с невысокой температурой и сильным кашлем с мокротой. Коронавирусную пневмонию выявляют по характерному КТ-феномену – наличию в периферических отделах легких затемнений по типу матового стекла.
Профилактика пневмонии
Чтобы помочь предотвратить пневмонию:
Забота о здоровье
Александр Григорьевич, понятно ли уже, что изменило свойства привычных нам сезонных коронавирусов?
А понятно ли ученым, что происходит в организме человека после заражения, как развивается тяжелая пневмония?
А в чем заключается эта стратегия?
Александр Чучалин: Маркером химического пневмонита является белок ферритин, содержащий большое количество молекул железа, которое он и несет внутрь клеток. Уровень ферритина является признаком развития цитокинового шторма, или окислительного стресса.
А есть ли лекарства, которые способны не пропустить вирус в клетки легкого?
Публиковалась информация, что при коронавирусной пневмонии возникают аутоиммунные реакции, когда организм начинает уничтожать сам себя. Это правда?
Какие уроки ученые, врачи, да и все мы должны, на ваш взгляд, вынести из нынешней пандемии?
Как это можно сделать? Врачи постоянно предупреждают, что «усилить» иммунитет невозможно, не надо принимать для этого всевозможные иммуностимуляторы, которые нам подчас навязывают.
Александр Чучалин: Первыми встречают любой антиген, будь то бактерии, вирусы или яды, слизистые оболочки органов человека, через них в организм проникает до 90 процентов возбудителей. Именно наши ученые-иммунологи создали концепцию мукозального (барьерного) иммунитета, который связан с состоянием слизистых оболочек дыхательных путей, желудочно-кишечного и урогенитального трактов, органов зрения и т.д. Более того, академик Борис Федорович Семенов создал несколько кандидатных вакцин, которые позволяют повышать активность этого самого барьерного иммунитета. Это достижение не нашло тогда необходимой поддержки, а сейчас такая вакцина очень пригодилась бы.
А каковы перспективы создания специфических вакцин от коронавируса нового типа?
Ваш прогноз: когда будет достигнут пик пандемии и когда она завершится?
Есть ли связь между перенесенной коронавирусной инфекцией или пневмонией и появлением хронических заболеваний органов дыхания после них?
Повышает ли риск заражения коронавирусом бронхиальная астма?
Надежды мы возлагаем на создание вакцины от коронавируса. А защищают ли он него, например, прививки от гриппа, хотя бы частично?
Александр Чучалин: Такой информации я не имею. Но вот 13-валентная пневмококковая вакцина такой способностью обладает. Смотрите, из Швейцарии информации о массовой заболеваемости нет, там есть лишь отдельные случаи. Довольно умеренно протекает пандемия в Германии. А это две страны в Европе, которые стали широко применять пневмококковую вакцину. Она не только формирует специфический иммунитет, но влияет и на врожденный, активизируя иммунную систему. Прошла информация, что эту вакцину ввели Ангеле Меркель, защищая ее от риска пневмонии.
А почему ситуация так плоха в Италии и США? Там эту вакцину не применяют?
Есть ли у наших ученых инновационные технологии, которые могут быть перспективны в лечении коронавирусной пневмонии?
Как вы оцениваете уровень организации нашего здравоохранения в эти дни?
Александр Чучалин: В Москве сейчас ежедневно в стационары поступает более 2,5 тысячи больных. Я работаю в 7-этажном корпусе, который рассчитан на 300 коек. Значит, каждый день надо иметь 8 таких корпусов. Здравоохранение столицы проходит довольно жесткое испытание. И мне не нравятся недоброжелательные высказывания о нем, потому что в этой ситуации система работает четко и предельно собранно. Не могу не сказать о некоторых врачах, которые сегодня работают просто героически.