Поверхностный гастрит
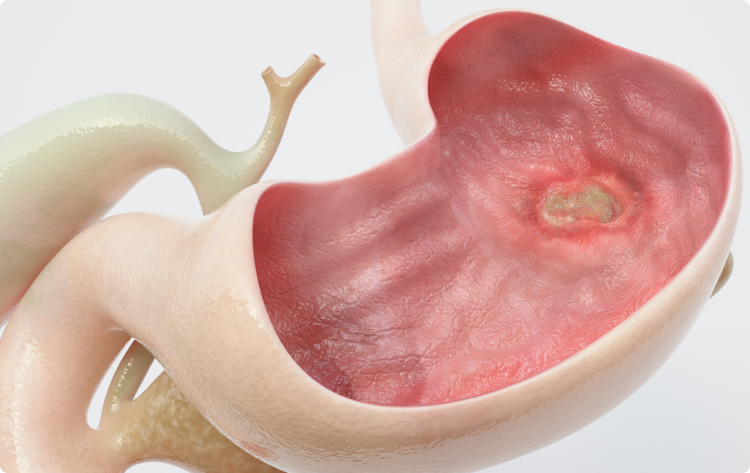
Поверхностный гастрит — это воспаление слизистой желудка, вызванное нарушением секреторной функции желудка. На данный момент это заболевание достаточно распространено и наблюдается практически у половины населения планеты. Поверхностный гастрит не является сложным заболеванием, поэтому, если вовремя спохватиться, вылечить его можно в короткие сроки, однако, если он принял запущенную форму, то лечение может затянуться, а само воспаление приведет к более тяжелым формам заболевания.
Причины возникновения поверхностного гастрита
Одной из самых вероятных причин появления и развития поверхностного гастрита является бактерия Helicobacter pylori, которая поражает стенки желудка и в запущенной стадии может привести к язве и даже раку желудка. Однако если после сдачи теста эту причину исключили, есть также следующие:
Симптомы поверхностного гастрита
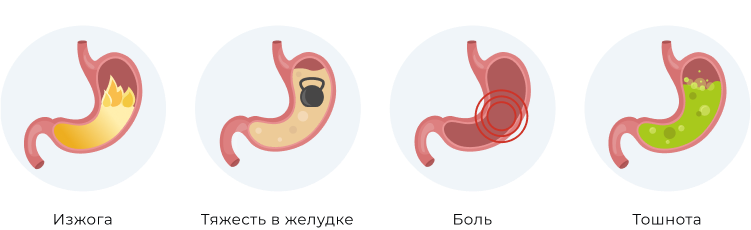
Зачастую поверхностный гастрит может сильно себя не проявлять. Он развивается постепенно и порой не всегда на начальной стадии можно определить именно это заболевание. Безусловно, самостоятельно понять, есть ли поверхностный гастрит, невозможно — это может определить только гастроэнтеролог после ознакомления с анализами. Однако есть несколько симптомов, которые возникают при появлении поверхностного гастрита и свидетельствуют о том, что пора обращаться за помощью к специалисту. Среди таких симптомов наиболее частыми являются следующие:
Каждый из этих симптомов может также свидетельствовать о наличии другого заболевания, поэтому если такие сигналы стали появляться слишком часто, лучше обратиться к врачу.
Лечение и профилактика
Лечение поверхностного гастрита включает в себя прием медикаментозных средств и строгую диету. В зависимости от причины, которой было вызвано воспаление, необходимо в первую очередь избавиться от нее, а затем приступать к лечению самого заболевания.
Медикаментозное лечение должно быть назначено только специалистом и включает комплекс средств, обволакивающих желудок и снимающих воспаление.
Что касается диеты, об этом также лучше проконсультироваться с врачом. Чаще всего при поверхностном гастрите рекомендуется полное исключение алкоголя, кофе, жирной молочной продукции, слишком жареных, соленых и острых блюд. Предпочтение в еде лучше отдавать супам, кашам, отварным мясу и рыбе, а также перетертым овощам, прошедшим термическую обработку.
Поверхностный гастрит — не настолько страшен, однако самое главное, как и в любом заболевании, вовремя обратиться к врачу, чтобы избежать возможных осложнений.
Эффективное лечение поверхностного гастрита
Виды поверхностного гастрита
Поверхностный гастрит — острое или хроническое воспаление желудка, которое поражает верхний слой эпителия и не ухудшает секреторную функцию. Может проходить без последствий для организма. У мужчин патология встречается чаще, чем у женщин.
Основные причины возникновения
Симптомы поверхностного гастрита
Симптоматика заболевания зависит от выраженности и длительности процесса. Самые главные признаки — тупая ноющая боль в эпигастрии или «под ложечкой», иногда в правом подреберье. Боль усиливается после приема пищи. Поначалу она может не беспокоить, но по мере нарастания воспалительной реакции слизистой желудка она становится сильнее.
Больного может беспокоить отрыжка, отсутствие аппетита, запор или диарея. Он чувствует тяжесть в желудке, его распирание. В некоторых случаях повышается температура, возникает утомляемость и вялость. Изо рта появляется неприятный запах, отдающий кислым.
Поверхностный гастрит нередко сопровождается тошнотой, иногда — рвотой. Последний симптом может указывать, что заболевание перешло в хроническую форму.
Диагностика поверхностного гастрита
В диагностике заболевания используется сбор анамнеза, осмотр, лабораторные и инструментальные исследования.
Консультативный прием
Диагностика начинается с опроса больного. Врач-гастроэнтеролог выясняет локализацию и характер болевых ощущений, изменения аппетита, наличие привкуса во рту, отрыжку или изжогу и другую симптоматику.
После этого врач переходит к осмотру. Отмечает цвет и состояние кожных покровов, пальпирует живот в области желудка, расспрашивает об изменении характера боли при надавливании.
Осмотр и сбор анамнеза могут дать лишь предположительный ответ о заболевании. Чтобы поставить окончательный диагноз, необходимо лабораторная и инструментальная диагностика.
Лабораторная диагностика
Среди лабораторной диагностики к самым информативным методам относятся клинический (общий) и биохимический анализ крови. Высокое содержание лейкоцитов со смещением в сторону эозинофилов может свидетельствовать о воспалительном характере заболевания.
К минимуму биохимических показателей по стандарту относится общий белок, альбумин, билирубин, глюкоза и амилаза, а также холестерин. При выявлении анемии определяют белок ферритин и уровень сывороточного железа, назначают анализ кала на наличие скрытой крови.
Иногда для уточнения диагноза назначают специфическое исследование крови, определения специфических антител к париетальным клеткам для выявления аутоиммунной реакции. Определяют уровень пепсиногенов I и II и гастрина-17, чтобы установить тип и выраженность гастрита.
Инструментальная диагностика
К самому информативному методу диагностики относится эзофагогастродуоденоскопия (ЭГДС), или просто гастроскопия. Для этого используется гибкий зонд-гастроскоп из стекловолокна с камерой на концевом участке. После введения зонда врач-эндоскопист видит слизистую оболочку, локализацию очагов воспаления. Такая процедура дает возможность вести видеозапись или делать снимки.
ЭГДС дает возможность дифференцировать гастрит с язвой, исключить эрозивный гастрит.
Гастроскопия позволяет брать пробы желудочного сока, слизистой для проведения pH-метрии и биопсии. Это безопасная и безболезненная процедура проводится без анестезии, образцы ткани забираются с поверхностного слоя без боли.
О наличии воспаления может свидетельствовать интрагастральная pH-метрия, определяющая кислотность желудочного сока. Эндоскопическая pH-метрия проводится при ЭГДС, при этом pH-зонд вводится внутрь трубки гастроскопа. Перед этой процедурой пациент принимает пробный завтрак для стимуляции секреции желудочного сока. Анализ помогает не только выявить воспаление, но и частично его причину. Например, высокий уровень гастрина укажет на наличие Helicobacter pylori.
На эту бактерию могут указать и другие исследования: пробы слизистой желудка (биоптата), кровь на антитела к возбудителю, респираторный тест, микробиологический анализ кала.
При респираторном тесте пациент выпивает сок с растворенным карбамидом, содержащий меченый атом углерода. Helicobacter pylori быстро расщепляет карбамид с образованием углекислоты, которую выдыхает больной.
Ко второму по информативности методу диагностики относится рентгенография. Она назначается при противопоказании к гастроскопии. За 12 часов до процедуры пациент не принимает пищу, а непосредственно перед исследованием глотает рентгеноконтрастное вещество. Снимки выполняются несколько раз в разных проекциях, поэтому пациент под рентгеновским аппаратом несколько раз меняет положение тела. На рентгеновском снимке виден рельеф слизистой желудка, можно оценить тонус органа, дифференцировать опухоли, язву и гастрит. О гастрите свидетельствует изменение рельефа.
Как дополнительный метод, для оценки состояния близлежащих органов, может быть назначено ультразвуковое исследование.
Медикаментозное лечение поверхностного гастрита
В лечении используется медикаментозная терапия, которая делится на этиологическую и симптоматическую. Этиологическое лечение направлено на устранение первопричины, вызвавшее воспаление. Например, если основная причина связана со стрессом, то назначаются лекарственные средства, направленные на борьбу с тревожным состоянием, при нарушении обменных процессов выявляются и устраняются эндокринные проблемы.
Так как в 80% случаев поверхностный гастрит вызывает Хеликобактор пилори, то в комплексное лечения обязательно входят препараты, направленные на уничтожение этой бактерии. Helicobacter pylori очень устойчива к лекарственным средствам и кислотной среде. В процессе размножения она выделяет ферменты, вызывающие воспалительную реакцию и истончающие стенки желудка. Поэтому поверхностный гастрит при обнаружении этого микроорганизма лечится сразу несколькими антибактериальными препаратами.
Комплекс лекарств и их дозировка определяется лечащим врачом по результатам инструментальных и лабораторных исследований.
Антибактериальные препараты
Хороший результат дают противопротозойные средства, обладающие антибактериальной активностью. Назначают также антибиотики тетрациклинового, пенициллинового ряда, макролиды на курс 10-14 дней.
Препараты с висмут трикалия дицитрата
Эти лекарственные средства обладают тройным воздействием: противовоспалительным, антибактериальным и вяжущим. В желудке образуют нерастворимый коллоид висмута цитрат и оксихлорид, а также соединения с белковым субстратом, создающие защитную пленку.
Антацидные средства
Препараты с двойным воздействием: снижают кислотность желудочного сока, устраняя тем самым основной раздражитель для воспаленного желудка, обволакивают слизистую, создавая защитный барьер и устраняя болевые ощущения. Относятся к средствам симптоматического лечения с мгновенным результатом.
Противоязвенные ингибиторы ИПП
Назначаются для снижения секреторной активности желудка, в том числе выработки соляной кислоты и выделения пепсина. Препараты относятся к пролекарствам, то есть образуют активные соединения под воздействием кислоты в канальцах париетальных клеток желудка, превращаясь в активный метаболит сульфенамин. Именно поэтому эти ингибиторы не дают мгновенного эффекта, а обладают пролонгированным, то есть длительным воздействием, способствуя заживлению слизистой.
Так как ингибиторы ИПП подавляют ионы кальция, рекомендуется препараты Са+ включать в комплексную терапию.
Гастрит поверхностный
Гастрит делится на несколько стадий, по мере своего развития и отсутствия лечения, он перетекает из одной формы в другую.
Симптомы
Диагностика
При диагностике важно определить не только форму, но и тип гастрита: атрофический, гипертрофический, гастрит с пониженным уровнем кислотности или с повышенным. Это помогает понять предположительный сценарий развития гастрита в дальнейшем. Так, гастрит с низким уровнем кислоты считается первым сигналом к возможному развитию рака.
Внешне болезнетворный процесс протекает лишь в пределах слизистой самого желудка. Важно определить причину появления поверхностного гастрита, остановить заболевание на этой стадии. Причиной появления болезни могут стать: нарушение питания, прием лекарственных препаратов, работа на вредном производстве, стрессы (временные и постоянные), такая инфекция как Helicobacterpylori.
Поверхностный гастрит обычно проявляется весьма классически, а в некоторых случаях вообще протекает без выраженных симптомов. Чаще он обнаруживается случайно, например, при плановом осмотре.
Лечение
Как лечить поверхностный гастрит? Прежде всего, нужно убрать полностью из рациона питания жирную и острую еду, бросить курить, минимизировать спиртное, исключить питание всухомятку. Желательно забыть про кофе, крепкие чаи. Если нервы сильно расшатаны, нужно обратиться к психоневрологу. Это необходимо для выздоровления, поскольку желудок может отказаться вообще работать при постоянных стрессах и моральных перегрузках.
Необходимо кушать небольшими порциями, побольше двигаться после еды, чтобы обеспечить улучшение моторики желудка.
При этом любое лечение гастрита должен контролировать врач. Даже если не требуется на данном этапе терапии и медикаментозного вмешательства, необходимо консультироваться со специалистом, в противном случае самолечение усугубит состояние и осложнит картину заболевания.
Запись в детские клиники
по WhatsApp +7 919 600-14-42
© 2001-2021 Профилактическая медицина
Уважаемый посетитель! ООО «ММЦ «Профилактическая медицина», ООО «ММЦ «Клиника аллергологии и педиатрии» предоставляют медицинскую помощь в соответствии с территориальной программой государственных гарантий оказания гражданам бесплатной медицинской помощи в ограниченном объеме. Более подробно по телефону справочной службы +7 (347) 246-30-03.
ООО «МЦ «Профилактическая медицина», ООО «КНЦ» не предоставляют медицинскую помощь в соответствии с территориальной программой государственных гарантий оказания гражданам бесплатной медицинской помощи.
Данный сайт носит исключительно информационный характер и предназначен для образовательных целей, посетители сайта не должны использовать материалы, размещенные на сайте, в качестве медицинских рекомендаций. ООО «ММЦ «Профилактическая медицина», ООО «МЦ «Профилактическая медицина», ООО «ММЦ «Клиника аллергологии и педиатрии», ООО «КНЦ» не несут ответственности за возможные последствия, возникшие в результате использования информации, размещенной на сайте. Материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями статьи 437 Гражданского кодекса Российской Федерации. Цены на сайте могут отличаться от фактически действующих, стоимость услуг необходимо уточнять в контакт-центре по тел. +7 (347) 246-30-03. Граждане имеют право на получение бесплатной медицинской помощи по территориальной программе государственных гарантий оказания гражданам бесплатной медицинской помощи в поликлинике по месту жительства (по полису ОМС). Предоставление услуг осуществляется платно на основании договора об оказании медицинских услуг. Просьба перед получением услуги уточнять цены по телефону справочной службы +7 (347) 246-30-03 или в регистратурах клиник. © Права защищены.
ХРОНИЧЕСКИЙ ГАСТРИТ
Какие классификации гастрита существуют в настоящее время? Каковы схемы лечения хронического гастрита? Понятие Термин «гастрит» обозначает воспаление слизистой оболочки. Подобным определением характеризуется острый гастрит. В то же время относитель
Какие классификации гастрита существуют в настоящее время?
Каковы схемы лечения хронического гастрита?
Понятие

В РФ статистических данных относительно распространенности хронического гастрита нет. В странах с развитой статистикой хронический гастрит фиксируется у 80—90% больных, причем атрофический гастрит встречается в 5% случаев — у лиц моложе 30 лет, в 30% случаев у лиц в возрасте от 31 до 50 лет и в 50—70% случаев — у лиц старше 50 лет.
Согласно выводам ленинградской школы гастроэнтерологов, этиологические факторы развития первичного (или собственного) хронического гастрита носят экзогенный характер (Helicobacter pylori (НР), желчные кислоты и лизолецитин в желудочном содержимом, погрешности в диете, курение и злоупотребление алкоголем, длительный нервно-психический стресс, продолжительный прием лекарственных средств, повреждающих слизистую оболочку, профессиональные вредности: металлическая и хлопковая пыль, пары концентрированных щелочей и кислот и т. д. (их около 30)) и эндогенный характер (наследственная предрасположенность, хронические инфекции, аутоимммунные заболевания, патология эндокринной системы, болезни обмена веществ, хроническая пищевая аллергия; хронические заболевания сердца, протекающие с декомпенсацией по большому кругу кровообращения и последующей тканевой гипоксией слизистой оболочки желудка и т. д. (их около 45)).
Патогенез хронического гастрита представлен бактериальными, иммунологическими и нейрогуморальными нарушениями, проявляющимися на уровне слизистой оболочки желудка в виде поверхностного и атрофического гастрита. Учитывая, что патогенез хронического гастрита для каждой формы и типа заболевания имеет свои особенности, необходимо рассмотреть классификацию хронического гастрита и в первую очередь остановиться на морфологической классификации. Согласно последней, выделяют острый, хронический, а также особые формы хронического гастрита.
Острый гастрит, как правило, является следствием острой инфекции и острого повреждения слизистой оболочки желудка химическими и токсическими факторами (концентрированными щелочами и кислотами, большими дозами алкоголя и т. д.). Эти формы гастрита нередко протекают с тяжелыми осложнениями, в связи с чем лечением острого гастрита занимаются не гастроэнтерологи, а инфекционисты, наркологи, хирурги.
К основным формам хронического гастрита относят поверхностный и атрофический. Впервые термины «поверхностный гастрит» и «атрофический гастрит» были предложены немецким хирургом R. Schindler в 1948 г. на основании данных эндоскопического исследования слизистой оболочки желудка. Эти термины получили всеобщее признание и использовались авторами всех классификаций хронического гастрита. Достоинством данной классификации является заложенный в ее основу важный принцип: сохранность или утрата нормальных желез, что имеет очевидное функциональное и прогностическое значение. В ряд классификаций включена и промежуточная (между поверхностным и атрофическим гастритом) форма гастрита, которую обозначают как поверхностный гастрит с начинающейся атрофией или гастрит с поражением желез без атрофии [1]. Однако последующие исследования показали, что от термина «гастрит с поражением желез без атрофии» все же следует отказаться, и подобные изменения желез следует считать атрофией. Поверхностный гастрит характеризуется дистрофическими (с уплощением апикальных отделов клеток, где содержатся секреторные гранулы с нейтральными мукополисахаридами, и их трансформацией из цилиндрической формы в кубическую) и дисрегенераторными изменениями клеток поверхностного эпителия, наличием воспалительной инфильтрации собственной пластинки слизистой оболочки. Для оценки степени выраженности воспаления слизистой оболочки желудка используют визуально-аналоговую шкалу [1]. В зависимости от степени распространенности дистрофически измененных клеток среди «нормальных» клеток поверхностного эпителия в поле зрения, а также глубины проникновения воспалительной инфильтрации в толщину слизистой оболочки выделяют слабо выраженный (первая стадия воспалительной активности), умеренно выраженный (вторая стадия воспалительной активности) и сильно выраженный (третья стадия воспалительной активности) поверхностные гастриты. При слабо, умеренно и сильно выраженном поверхностном гастрите дистрофически измененные клетки среди «нормальных» клеток поверхностного эпителия занимают разный процент в поле зрения слизистой оболочки; при этом воспалительная инфильтрация проникает в глубь собственной пластинки слизистой оболочки на уровне желудочковых ямок (слабо выраженная), на уровне верхних и средних отделов желез (умеренно выраженная) и до мышечной пластинки слизистой оболочки (сильно выраженная). Атрофический гастрит характеризуется дистрофическими и дисрегенераторными изменениями клеток поверхностного эпителия, сплошной воспалительной инфильтрацией слизистой оболочки желудка (как при сильно выраженном поверхностном гастрите) и уменьшением числа (атрофией) нормальных желез. В зависимости от уменьшения количества желез в собственной пластинке слизистой оболочки выделяют умеренную и выраженную степени атрофии (менее 50% поля зрения и более 50% поля зрения окуляра микроскопа). Клетки эпителия сохранившихся желез желудка подвергаются дисрегенераторным изменениям, например с появлением в эпителии фундальных желез среди главных и париетальных клеток — клеток, содержащих в секреторных гранулах нейтральные мукополисахариды (феномен «мукоидизации желез»), клеток-гибридов (клетка содержит признаки двух разных клеток), кишечных ферментов (щелочная фосфатаза и сукцинатдегидрогеназа). В 50% случаев атрофический гастрит сочетается с элементами «структурной перестройки» слизистой оболочки (кишечная метаплазия, пилорическая метаплазия фундальных желез, ворсинчатая метаплазия, панкреатическая метаплазия, дисплазия или неоплазия эпителия).
Элементы «структурной перестройки» есть результат «качественной» дисрегенерации недифференцированных клеток, при этом недифференцированные клетки эпителия желез относят к стволовым клеткам — родоначальникам всех прочих видов клеток поверхностного и железистого эпителия [1]. Среди них наиболее часто встречается кишечная метаплазия, впервые обнаруженная Купфером более 100 лет назад. Выделяют тонкокишечную (или полную), незрелую и зрелую толстокишечную метаплазию, при этом зафиксировано, что переход одного вида кишечной метаплазии в другой происходит в среднем через пять-шесть лет. Как известно, рак обычно обнаруживается в слизистой оболочке желудка и толстой кишки. В связи с этим зрелую толстокишечную метаплазию относят к предраковым изменениям, однако рак возникает не в метаплазированном эпителии, а на участках с дисплазией, которая часто обнаруживается в слизистой оболочке с толстокишечной метаплазией.
Пилорическая метаплазия фундальных желез внешне напоминает пилорические железы желудка. Однако имеется и различие — отсутствие шеечных отделов желез, высокая устойчивость к атрофии, G-клетки встречаются крайне редко, на порядок больше суммарного белка. Пилорическую метаплазию обнаруживают, как правило, при атрофическом гастрите на месте зажившей эрозии или язвы. Реснитчатая метаплазия — это скопления клеток поверхностного или железистого эпителия, имеющего длинные и тонкие реснички. Впервые она была описана профессором Шивасаки в 1986 г. Эту метаплазию часто обнаруживают на участках с кишечной метаплазией, однако ее связь с раком желудка не подтверждена.
В 1993 г. профессор C. Doglioni с соавт. впервые описал панкреатическую метаплазию слизистой оболочки желудка. Клетки панкреатической метаплазии похожи на ацинарные клетки поджелудочной железы. В подслизистом слое и мышечной оболочке желудка часто обнаруживают гетеротопическую ткань поджелудочной железы, которую обозначают как хористома. Хористома и панкреатическая метаплазия клеток поверхностного эпителия представляют собой разные структуры. Связи панкреатической метаплазии с опухолями желудка не установлено.
Истинным предраковым изменением слизистой оболочки желудка считается дисплазия эпителия, при этом выделяют три степени дисплазии [1]: слабую, умеренную и выраженную (или тяжелую). Наиболее опасной в плане трансформации в рак желудка считается тяжелая дисплазия эпителия. Слабая и умеренная дисплазии эпителия трудно отличимы от воспалительной дисплазии, обнаруживаемой в краях эрозий и язв (при воспалительной дисплазии, в отличие от истинной, в эпителии обнаруживаются многочисленные лейкоциты). При заживлении эрозий и язв воспалительная дисплазия исчезает, а истинная всегда остается. Проспективное мультицентровое изучение дисплазии [4] дало основание для объединения слабой и умеренной дисплазии в одну группу.
В классификации оставлены только две степени — слабая и тяжелая. При слабой дисплазии, выявленной у больных старше 60 лет на фоне выраженного гастрита, рекомендуется проведение повторных ЭГДС и биопсий каждые 6—12 месяцев [1]. Тактика ведения больных с тяжелой дисплазией определена в монографии Л. И. Аруина и соавт. [1]. При обнаружении тяжелой дисплазии больному необходимо в течение 10 дней повторить ЭГДС одним и тем же эндоскопистом со взятием множественных биопсий. При определении тяжелой дисплазии вновь рекомендовано каждые три месяца в течение года делать ЭГДС со взятием многочисленных биопсий. Если при одном из иследований в биопсиях тяжелой дисплазии не обнаружено, динамическое наблюдение с трехмесячным проведением ЭГДС в течение года тем не менее следует продолжить. Ибо известно, что тяжелая дисплазия эпителия трансформируется в рак in situ в сроки от трех месяцев до 20—30 лет [1]. Существует другая классификация дисплазий эпителия, в которой выделяют дисплазию низкой степени и дисплазию высокой степени [1]. Известно, что дисплазия — это истинная неоплазия, только без признаков инвазии.
В 2000 г. появилась новая классификация дисплазий слизистой оболочки желудка — согласованная Международная (Венская) классификация эпителиальных неоплазий пищеварительного тракта [2].
Атрофически-гиперпластический гастрит (согласно современной классификации — мультифокальный атрофический гастрит с очаговыми гиперплазиями) характеризуется сочетанием участков атрофии с участками гиперплазий, возникающих из недиференцированных клеток генеративной зоны желудка (ее локализация — дно желудочковых ямок и шейка желез). Очаговую гиперплазию слизистой оболочки желудка в настоящее время рассматривают как «раннюю» форму полипа (доброкачественная опухоль железистой природы). Общепринятой в настоящее время считают классификацию полипов желудка, предложенную Л. И. Аруином в 1981 г. [1]. Выделяют: 1. очаговую фовеолярную гиперплазию; 2. гиперплазиогенный (гиперпластический) полип; 3. высокодифференцированную аденому (промежуточная форма); 4. аденоматозный полип; 5. пролиферирующий аденоматозный полип (пограничное состояние); 6. прочие формы: эозинофильная гранулема, хористома (абберантная поджелудочная железа в желудке), фолликулярная гиперплазия и т. д. Эта классификация удобна тем, что позволяет выделить наиболее «ранние» формы полипа — очаговая гиперплазия — и разделить полипы по степени зрелости. Предраковым состоянием считаются аденоматозные полипы желудка, и на их долю приходится 4% от всех форм полипов.
Гипертрофический гастрит — утолщение слизистой оболочки желудка за счет клеточной гиперплазии собственной пластинки (интерстициальная форма), либо за счет гиперплазии желудочковых ямок и шейки желез (пролиферативная форма), либо же за счет гиперплазии самих желез (гландулярная форма). Крайней формой этого гастрита является гигантский гипертрофический гастрит (болезнь Менетрие, или «эксудативная гастропатия»).
Лимфоцитарный гастрит возникает на фоне аутоиммунного хронического гастрита тела желудка (или смешанного хронического пангастрита) и характеризуется многочисленными интраэпителиальными лимфоцитами, которые обнаруживаются среди клеток поверхностного эпителия (на 100 эпителиальных клеток фиксируется 30 и более лимфоцитов, в норме они не определяются). Патогенез этой формы гастрита до конца неясен. Полагают, что это особая иммунологическая реакция на НР, который в слизистой оболочке желудка не обнаруживается.
Гранулематозный гастрит характеризуется наличием мелких гранулем в собственной пластинке слизистой оболочки желудка на фоне поверхностного или атрофического гастрита. Чаще всего речь идет о болезни Крона, саркоидозе, болезни Вегенера желудочной локализации. Аналогичную картину могут дать паразиты или инородные тела желудка.
Эозинофильный гастрит возникает на фоне поверхностного или атрофического гастрита и характеризуется очаговыми и/или диффузными скоплениями эозинофилов в собственной пластинке слизистой оболочки желудка. Этот гастрит встречается, как правило, при аллергических заболеваниях и аллергозах. Нередко в качестве причинного фактора выступают пищевые аллергены или паразиты.
Инфекционный гастрит характеризуется очаговыми и/или диффузными скоплениями бактерий (гастроспириллы), вирусов (цитомегаловирусы), грибов (типа Candida) и моноцитарной реакцией на них в собственной пластинке слизистой оболочки желудка.
С 1968 г. отечественные гастроэнтерологи при постановке диагноза берут на вооружение клинико-морфологический подход, предполагающий выделение хронического гастрита с сохраненной, повышенной функцией желудка (в теле желудка — неизмененная слизистая оболочка, поверхностный гастрит), с умеренной или выраженной секреторной недостаточностью (в теле желудка — мультифокальный или очаговый, диффузный атрофический гастрит).
Зарубежные гастроэнтерологи используют топографическую классификацию хронического гастрита, впервые предложенную в 1972 г. группой австралийских исследователей во главе с профессорами R. C. Strickland и I. R. MacKay. Они предложили выделять хронический гастрит типа А (или «иммунологический») и хронический гастрит типа В (или «простой»). При хроническом гастрите типа А обнаружен очаговый или диффузный атрофический гастрит тела желудка, в антруме желудка — неизмененная слизистая оболочка или поверхностный гастрит. В то же время при хроническом гастрите типа В определяется очаговый или диффузный атрофический гастрит антрального отдела желудка с неизмененной слизистой оболочкой или поверхностным гастритом тела желудка. В 1975 г. профессор Гласс выделил хронический гастрит типа АВ, при котором очаговый или диффузный атрофический гастрит обнаруживался в антруме и в теле желудка. Немецкие исследователи M. Stolte и K. Heilmann в 1987 г. включили в классификацию новый тип гастрита — хронический гастрит типа С (или щелочной хронический рефлюкс-гастрит). Подобное деление ознаменовало собой начало нового принципиально важного этапа не только в классификации, но и в изучении патогенеза хронического гастрита.
В 1990 г. на 9-м Международном конгрессе гастроэнтерологов была представлена классификация гастритов, получившая название Сиднеевской. Морфологическая ее часть состояла из трех разделов: этиологического (префикс), топографического (корень) и гистологического (суффикс). Благодаря синтезу этиологии, топографии и гистологических характеристик, классификация не только содержала достаточно полное описание гастрита, но и приближала диагноз к нозологическому. Из Сиднеевской классификации были исключены ранее широко распространенные термины, такие, как поверхностный и атрофический гастрит, а также буквенные обозначения гастритов (А, В, АВ и С). Вместо терминов «поверхностный гастрит» и «атрофический гастрит» появились их морфологические элементы (воспаление, активность, атрофия, кишечная метаплазия, Helicobacter pylori) с оценкой степени тяжести (отсутствует, легкая, умеренная и тяжелая), а также морфологические элементы без оценки степени тяжести (неспецифические — отек, гемморрагии, эрозии, фиброз, уплощение клеток эпителия и специфические — гранулемы, радиационное поражение и т. д.). В соответствии с этиологией были выделены аутоиммунный хронический гастрит тела желудка (вместо хронического гастрита типа А), Helicobacter pylori, ассоциированный хронический гастрит антрума желудка (вместо хронического гастрита типа В), смешанный хронический пангастрит (вместо хронического гастрита типа АВ) и химико-токсикоиндуцированный хронический рефлюкс-гастрит (вместо хронического гастрита типа С). Были расширены понятия, касающиеся особых форм хронического гастрита: лимфоцитарный, гранулематозный, коллагеновый, эозинофильный, инфекционный (помимо Helicobacter pylori, ассоциированного).
Для оценки Сиднеевской классификации в конце 1994 г. в Хьюстоне (США) была выделена рабочая группа, в которую вошли 20 ведущих морфологов-гастроэнтерологов, специализирующихся в области изучения патологии желудка. В результате Сиднеевская классификация была принята в качестве основной. Дополнения же сводились к следующему:
Согласно предложенным классификационным дополнениям, в качестве основной формы хронического гастрита выделяют аутоиммунный хронический гастрит тела желудка, который характеризуется очаговым или диффузным атрофическим гастритом тела желудка и неизмененной слизистой оболочкой или поверхностным гастритом антрума желудка (НР-негативный). У этой группы больных определяются: аутоантитела типа IgG к париетальным клеткам (в 95% случаев), аутоантитела типа IgG к ферменту К/Na-АТФазе в париетальной клетке (в 70% случаев) с развитием умеренной или выраженной секреторной недостаточности; аутоантитела типа IgG к внутреннему фактору Кастла
(в 50% случаев) с развитием через пять-шесть лет гиперхромной В-12-дефицитной анемии, к которой через пять-шесть лет при отсутствии лечения анемии присоединяется фуникулярный миелоз спинного мозга с развитием пернициозной злокачественной анемии; гипопепсиногенемия 1, гипергастринемия с последующей гиперплазией антральных G-клеток. Возможно развитие злокачественного карциноида из ECL-клеток тела желудка, вследствие гипергастринемии, которая приводит к очаговой гиперплазии ECL-клеток тела желудка. Эти же изменения могут служить основой для развития рака желудка (гипергастринемия в сочетании с секреторной недостаточностью желудка — в условиях анацидности желудок заселяется кишечными бактериями, которые переводят нитраты в нитриты — потенциальные канцерогены первого порядка); возникает «диффузная» форма рака желудка. При Helicobacter pylori, ассоциированном хроническом гастрите антрума желудка, обнаруживают мультифокальный или диффузный атрофический гастрит с частым развитием кишечной метаплазии (тонококишечная, незрелая и зрелая толстокишечная метаплазия) в антруме желудка, неизмененная слизистая оболочка или поверхностный гастрит в теле желудка; Helicobacter pylori обнаруживается в 95% случаев; фиксируется сохраненная или повышенная секреторная функция желудка; нормопепсиногенемия 1 или гиперпепсиногенемия 1; нормогастринемия или гипогастринемия при нормальном числе или гипоплазии антральных G-клеток в зависимости от степени выраженности атрофического гастрита; аутоантитела типа IgG к G-клеткам обнаруживаются в 10—15% случаев. Эти изменения могут трансформироваться в «кишечную» форму рака желудка. Смешанный хронический пангастрит характеризуется мультифокальным и реже диффузным атрофическим гастритом антрума и тела желудка; Helicobacter pylori обнаруживается в 70% случаев. Эта форма гастрита характеризуется сохраненной или чаще умеренной секреторной недостаточностью; нормопепсиногенемией 1, реже гипопепсиногенемией 1, нормогастринемией, или реже гипогастринемия при нормальном числе, или реже гипоплазией антральных G-клеток. Эти изменения слизистой оболочки могут служить основой для развития «кишечной» формы рака желудка. Химико-токсикоиндуцированный хронический рефлюкс-гастрит развивается у оперированных больных по Бильрот-2 и у больных с многолетним дуоденогастральным рефлюксом (желчные кислоты и лизолецетин). Характеризуется мультифокальным или реже диффузным атрофическим гастритом с частой кишечной метаплазией; НР-негативный; функционально определяется умеренная или выраженная секреторная недостаточность; нормопепсиногенемия 1 или гипопепсиногенемия 1; гипогастринемия. Подобная форма гастрита служит основой для развития метаплазий, дисплазий и «кишечной» формы рака желудка.
Клинические проявления хронического гастрита
Клиническая картина хронического гастрита характеризуется как местными, так и общими расстройствами, как правило, появляющимися в периоды обострений. Местные признаки характеризуются симптомами желудочной диспепсии (тяжесть и чувство давления, полноты в подложечковой области, появляющиеся или усиливающиеся во время еды или вскоре после еды; отрыжка, срыгивание, тошнота, неприятный привкус во рту, жжение в эпигастрии, нередко изжога, свидетельствующая о нарушении эвакуации из желудка и забросе желудочного содержимого в пищевод). Эти проявления чаще возникают при определенных формах хронического антрального гастрита, которые ведут к нарушению эвакуации из желудка, повышению внутрижелудочкового давления, усилению желудочно-пищеводного рефлюкса и обострению всей перечисленной симптоматики.
При хроническом гастрите тела желудка проявления встречаются нечасто и сводятся преимущественно к тяжести в эпигастральной области, возникающей во время или вскоре после еды.
У больных с НР-ассоциированном хроническом гастритом, долгое время протекающим с повышением секреторной функцией желудка, могут появиться признаки «кишечной» диспепсии в виде расстройств дефекации (запоры, послабление, неустойчивый стул, урчание, вздутие живота). Часто они носят эпизодический характер и нередко становятся основой для формирования синдрома раздраженного кишечника (желудочно-тонкокишечный, желудочно-толстокишечный рефлюкс).
Из общих расстройств может фиксироваться: астеноневротический синдром (слабость, раздражительность, нарушения со стороны сердечно-сосудистой системы — кардиалгии, аритмии, артериальной неустойчивости с наклонностью к гипотонии). При атрофических формах хронического гастрита в стадии секреторной недостаточности у больных может развиться симптомокомплекс, схожий с демпинг-синдромом (внезапная слабость, бледность, потливость, сонливость, возникающие вскоре после еды). Иногда эти проявления сочетаются с кишечными расстройствами, с императивным позывом к стулу. У больных хроническим гастритом тела и развитием В-12-дефицитной анемии появляются слабость, повышенная утомляемость, сонливость, наблюдается снижение жизненного тонуса и утрата интереса к жизни; возникают боли и жжение во рту, языке; симметричные парестезии в нижних и верхних конечностях. У больных хроническим антральным, НР-ассоциированным гастритом в стадии секреторной гиперфункции может развиться «язвенно-подобный» симптомокомплекс, нередко свидетельствующий о предъязвенном состоянии.
Все эти проявления могут служить основой для диагностики хронического гастрита либо оценки стадии болезни или ее осложнений.
Диагностика хронического гастрита включает:
Примеры формулировки диагноза
Принципы лечения хронического гастрита
Учитывая наличие клинически и морфологически различающихся форм хронического гастрита, способы лечения также варьируют в зависимости от этиологии, морфологии, стадии болезни.
Диетические мероприятия должны включать в себя: назначение щадящей диеты в период обострения заболевания, подразумевающей механические, химические, объемные ограничения. Эти ограничения действуют только в период обострения; по мере его купирования питание должно становиться полноценным с соблюдением стимулирующего принципа в период ремиссии у больных с подавленной или с пониженной кислотной продукцией.
Лечение отдельных форм хронического гастрита
Аутоиммунный фундальный атрофический гастрит (тип А)
Условно выделяют следующие стадии болезни:
Если диагноз аутоиммунного фундального гастрита подтвержден и фиксируется начальная стадия болезни с сохраненной секреторной функцией желудка при серьезном нарушении иммунных процессов, может быть предпринята попытка лечения глюкокортикоидными гормонами (короткими курсами, средними дозами, не превышающими 30 мг преднизолона в сутки при условии проведения иммунных тестов). При отсутствии эффекта проведения повторного курса такой терапии нецелесообразно, так как повторное или продолжительное лечение глюкокортикоидными гормонами индуцирует атрофию слизистой оболочки желудка [3].
Подобная возможность лечения сохраняется и в прогрессирующей стадии болезни, а также у больных с сохраненной секреторной функцией желудка.
На стадии стабилизации процесса, при отсутствии клинических проявлений, больные в лечении не нуждаются.
При развитии осложнений при нарушенном желудочном пищеварении может быть назначен желудочный сок по одной столовой ложке на полстакана воды, небольшими глотками во время еды в сочетании с полиферментными препаратами (лучше креон или панцитрат).
При нарушении моторики — она становится или непрерывной, или «стремительной», так как привратник постоянно открыт — нарушен его «запирательный механизм», иногда оказывается достаточно назначение желудочного сока или в сочетании с препаратами, влияющими на моторику выходного отдела (мотилак, мотилиум курсом с переходом на поддерживающие дозы, длительно — перманентно; может быть использован лингвальный вариант препарата при эпизодическом расстройстве желудочной эвакуации).
При развитии В12-дефицитной анемии проводится лечение витамином В12 (начальный курс по 2000 мкг, восемь—десять инъекций ежедневно). Эта норма, по существу, покрывает годовую потребность в витамине В12. При анемии с явлениями фуникулярного миелоза ежедневная доза увеличивается до 400—500 мкг. В периоде ремиссии проводится поддерживающая терапия по 100 мкг два раза в неделю. Спустя четыре—шесть месяцев от начала лечения витамином В12 может развиться или проявиться дефицит железа, в этом случае в комплекс терапевтических мер необходимо ввести препараты железа (короткими курсами).
При установлении факта гиперфункции и гиперплазии антральных G-клеток необходимо фиксировать внимание на очаговых фовеолярных гиперплазиях слизистой оболочки желудка и, при обнаружении карциноидных опухолей — удалить их (способ удаления должен соответствовать локализации, размерам, активности и распространенности в толщу стенки).
Хронический антральный гастрит, НР-ассоциированный (тип В)
Основным принципом лечения данного типа хронического гастрита должно быть уничтожение в слизистой оболочке желудка бактерий НР, а также меры по стабилизации состояния больного и продление периода ремиссии. Согласно рекомендации Европейской ассоциации гастроэнтерологов — Маастрихт I (1996 г.), эрадикации подлежали все формы активного хронического гастрита, а в соответствии с рекомендациями Маастрихт II (2000 г.) — только атрофические гастриты. Однако в эту же группу попадают пациенты, страдающие НР-ассоциированной язвенной болезнью, лица после резекции желудка по поводу рака и язвенной болезни, а также больные, которым должно быть проведено лечение «по требованию». Так что в целом это достаточно обширная группа больных, а если учесть, что часть пациентов с активными формами хронического гастрита имеют те или иные клинические проявления, связанные с нарушением эвакуации из желудка, а также с сочетанием хронического антрального гастрита с рефлюкс-эзофагитом, то показания к лечению заметно расширяются.
Перед началом лечения должен быть установлен статус НР, включающий информацию о степени инфицированности (высокая, умеренная, малая), активности уреазного теста, активности воспаления. В зависимости от полученных результатов определяется продолжительность лечения — от семи до 14 дней, либо доза антибактериальных препаратов. Используемая комбинация первой линии лечения включает: ингибитор «протонной помпы» в полной суточной дозе (40 мг) либо два антибиотика: клацид (кларитромицин) — 1000 мг в сутки; амоксициллин — 2000 мг в сутки, либо кларитромицин в сочетании с фуразолидоном — 400 мг в сутки. У больных с резко пониженной секреторной функцией вместо ингибиторов кислотной секреции должен быть использован висмут (препарат де-нол 240 мг два раза в сутки). Оценку эффективности эрадикационного лечения следует проводить через четыре—шесть недель после окончания лечения. Если эрадикация не достигнута, то необходимо комбинированное лечение с включением четырех препаратов (на основе либо блокаторов секреции, либо де-нола) с использованием тетрациклина до 2000 мг в сутки, амоксициллина до 2000 мг в сутки, фуразолидона до 400 мг в сутки, либо с применением антибиотиков после определения чувствительности к ним НР. Продолжительность лечения определяется НР-статусом.
Хронический химико-токсикоиндуцированный или желчный рефлюкс-гастрит (тип С)
Этот диагноз объединяет большую группу больных, включающую пациентов с резецированным желудком, людей, получавших нестероидные противовоспалительные препараты, а также пациентов с рефлюксом дуоденального содержимого, страдающих алкогольной болезнью. Терапия зависит от основного причинного фактора. Так как желчные кислоты и лизолецитин оказывают повреждающее действие только при наличии соляной кислоты, то, в зависимости от выраженности клинических проявлений, могут быть использованы блокаторы кислотной секреции (выбор которых зависит от кислотной продукции). При рефлюкс-гастрите препаратом выбора является магалфил 800 (в суточной дозе 3200—4800 мг или четыре—шесть таблеток); полные лечебные дозы больной получает до фиксации стадии ремиссии, затем необходимо продолжить прием препарата в поддерживающих дозах: одну-две таблетки в сутки (связывающая способность препарата желчных кислот не уступает холестирамину). Следовательно, в данной ситуации магалфил 800 является препаратом выбора. Если решается вопрос о целесообразности длительного лечения НПВС и обнаруживается НР-ассоциированный, антральный гастрит, то следует провести эрадикационное лечение — это уменьшает количество осложнений, либо проводить данную терапию на фоне блокаторов кислотной продукции. Симптоматическая терапия проводится по обычным принципам и включает как диетические мероприятия, так и прием прокинетиков (мотилак, мотилиум), нормализацию пассажа химуса по кишечнику, использование препаратов поглощающих газ (кремний-содержащих), нормализацию дисбиоза и стула при наклонности к запору.
Прочие формы хронического гастрита
Больные часто нуждаются в симптоматическом лечении, в зависимости от ведущего симптомокомплекса. При эозинофильном гастрите необходимо уточнение его патогенеза. Если он является симптомом «эозинофильной болезни», то следует лечить эту болезнь; если налицо симптоматический вариант — необходимо искать причину развития заболевания и устранить ее. Особые формы хронического гастрита, как правило, не имеют клинических проявлений и не нуждаются в симптоматическом лечении, а скорее требуют выработки определенной тактики наблюдения, кратности осмотра и морфологической динамики, в конечном итоге определяющей тактику ведения больных.
Литература.
О. Н. Минушкин, доктор медицинских наук, профессор
И. В. Зверков,
УНЦ МЦ УД Президента РФ, Москва