Что значит опорожнить желудок
а) Опорожнение желудка. Опорожнение желудка происходит благодаря интенсивным перистальтическим сокращениям антрального отдела. В то же время опорожнению противостоит разная степень сопротивления привратника.
б) Интенсивные перистальтические сокращения в антральной части желудка во время его опорожнения. Насос привратника. Большую часть времени слабые ритмические сокращения желудка работают в основном для перемешивания пищи с желудочным секретом. Тем не менее, около 20% времени, пока пища находится в желудке, сокращения становятся более выраженными, начинаясь в средней части желудка и распространяясь по направлению к его нижней части.
При этом сокращения уже не такие слабые, как при перемешивании, а представляют собой стойкие перистальтические волны с сильными круговыми сокращениями, способными вызвать опорожнение желудка. По мере того как желудок постепенно становится все более пустым, эти сокращения перемещаются дальше вверх по телу желудка, поэтапно сдавливая пищу и добавляя эту пищу к химусу антральной части. Такие интенсивные перистальтические сокращения обычно создают давление, равное 50-70 см вод. ст., которое в 6 раз эффективнее обычного типа смешивающих перистальтических волн.
Если тонус привратника нормальный, то каждая стойкая перистальтическая волна выталкивает несколько миллилитров химуса в двенадцатиперстную кишку. Таким образом, перистальтические волны помимо перемешивания желудочного содержимого также обеспечивают насосные действия, называемые насосом привратника.
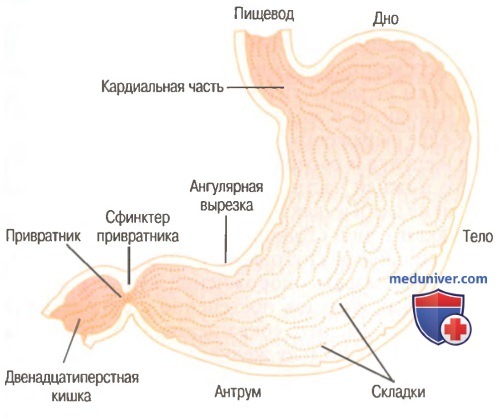
в) Роль привратника в контроле за опорожнением желудка. Дистальным отверстием желудка является привратник. Круговой мышечный слой здесь становится на 50-100% толще, чем в предшествующих частях антрума, и он практически все время находится в слегка сокращенном состоянии, поэтому круговую мышцу привратника называют пилорическим сфинктером.
Несмотря на тоническое сокращение пилорического сфинктера, привратник обычно достаточно открыт для воды и другой жидкости, которые с легкостью переходят из желудка в двенадцатиперстную кишку. И наоборот, его сокращение обычно предотвращает прохождение частиц пищи, пока они не перемешаются с химусом до жидкой консистенции. Степень сокращения привратника повышается или снижается под влиянием нервных, рефлекторных и гуморальных сигналов, идущих от желудка и двенадцатиперстной кишки.
г) Регуляция опорожнения желудка. Частота опорожнения желудка регулируется сигналами из желудка и двенадцатиперстной кишки. Хотя сигналы, контролирующие переход химуса в двенадцатиперстную кишку, — более значимые, по частоте они не превышают ритм, при котором химус может перевариваться и всасываться в тонком кишечнике.
д) Желудочные факторы, вызывающие опорожнение. Эффект объема желудочного содержимого на частоту опорожнения. Увеличение объема пищи в желудке вызывает возрастание частоты его опорожнения. Но это возрастание происходит не по тем причинам, которые можно было бы ожидать. Это не повышение накопительного давления из-за увеличения объема пищи в желудке, поскольку при обычном колебании объема его повышение не вызовет значительного увеличения давления.
Тем не менее, растяжение стенки желудка вызывает местный миоэнтеральный рефлекс, что значительно активирует пилорическую помпу и в то же время расслабляет мышцы привратника.
е) Влияние гормона гастрина на опорожнение желудка. В отдельной статье на сайте (просим вас пользоваться формой поиска выше) мы расскажем, что растяжение стенки желудка и наличие конкретных видов пищи в желудке, в особенности продуктов переваривания мяса, вызывает высвобождение из слизистой оболочки антрального отдела гормона, называемого гастрином. Это имеет потенциирущий эффект, обусловливающий секрецию желудочными железами высококислотного желудочного сока. Гастрин также обладает легким стимулирующим эффектом на моторную активность тела желудка. Наиболее важным представляется увеличение активности пилорической помпы. Таким образом, он также, вероятно, содействует и опорожнению желудка.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Заболевания желудочно-кишечного тракта
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
Место локализации боли может свидетельствовать о следующих проблемах 2 :
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
Как устранить несварение и нормализовать работу ЖКТ
Клинические проявления расстройства пищеварения или диспепсии наблюдаются у каждого 2 человека. Это состояние объединяет в себе целый симптомокомплекс, возникающий по причине структурно-функциональных изменений со стороны органов ЖКТ. Максимальная распространенность этой проблемы наблюдается в развитых странах. Среди женщин данное состояние встречается в 1,5 раза чаще. Пиком заболеваемости считается возрастной диапазон от 17 до 35 лет.
Причины развития
Чаще всего, диспепсии рассматривается как психосоциальное заболевание, развивающиеся при частом воздействии стрессового фактора на организм человека. Первостепенно, под влиянием стресса нарушается функциональное состояние желудка, после чего в процесс вовлекаются все структуры ЖКТ. Кроме психоэмоционального фактора, приводить к функциональной диспепсии могут такие факторы, как нерациональное питание, скудный однообразный рацион, приём отдельных групп лекарственных препаратов (антибиотики, нестероидные противовоспалительные препараты), гиперсекреция желудочного сока, ферментативная недостаточность, а также инфицирование бактерией Хеликобактер Пилори.
К другим причинам развития диспепсии, можно отнести:
Разновидности
Диспепсия условно подразделяется на органическую и функциональную. Функциональный тип расстройства протекает без структурных изменений во внутренних органах. Эта разновидность несварения желудка, классифицируется на такие виды:
Клинические симптомы
Говорить о развитии диспепсии можно при появлении таких характерных симптомов несварения:
О более серьезном диагнозе, не имеющем ничего общего с расстройством желудка, можно говорить при наличии таких симптомов, как появление крови в кале, повышение температуры тела, анемия и снижение массы тела.
Диагностика
При появлении характерных симптомов несварения у взрослого или ребенка, рекомендована консультация гастроэнтеролога. Для определения первопричины развития характерной клинической симптоматики, назначаются такие варианты обследования:
Лечение
Комплексное лечение функциональной диспепсии направлено на уменьшение степени выраженности и полное устранение симптомов расстройства. Как правило, терапия проводится амбулаторно, а госпитализация показана только при органической диспепсии или для проведения комплексного обследования. Важным условием успешного лечения диспепсии желудка, является полное исключение ситуаций, которые провоцировали бы стресс. Далее, проводится коррекция питания. Пищу необходимо принимать дробно, средними порциями, 4- 5 раз в день. Из меню следует исключить жаренную и жирную пищу, острые приправы, соусы, специи, полуфабрикаты, фастфуд, алкоголь. Также, рекомендовано отказаться от табакокурения. Дополнительно для лечения гастрита и диспепсии может быть назначена медикаментозная терапия, которая включает прием антацидных препаратов, ингибиторов протонной помпы, Н2 гистаминовых блокаторов, обволакивающих средств, прокинетиков и седативных средств.
При лечении тяжелой желудочной или кишечной диспепсии, обусловленной психогенными факторами, могут назначаться антидепрессанты. Для того чтобы эффективно вылечить диспепсию, важно позаботиться о восстановлении нормального баланса микрофлоры желудка и кишечника. С этой целью рекомендовано использовать метапребиотик Стимбифид Плюс, которые в отличие от пробиотиков и пребиотиков восстанавливает естественную микрофлору ЖКТ, а не подселяет ее извне. Стимбифид Плюс помогает устранить такие симптомы диспепсии, как метеоризм, отрыжка, боль и дискомфорт в желудке, расстройства стула.
Кроме эффекта восстановления баланса микрофлоры, метапребиотик помогает уменьшить проявления воспалительного процесса в ЖКТ, ускорить восстановление поврежденной слизистой оболочки и нормализовать функциональное состояние пищеварительной системы. Средство можно принимать в любом возрасте, независимо от состояния здоровья, как с лечебной, так и с профилактической целью.
Для устранения клинических симптомов расстройства желудка и нормализации общего состояния, достаточно пройти полный курс приема метапребиотика Стимбифид Плюс. Начинать приём средства необходимо с первого дня появления тревожных симптомов. Стимбифид Плюс эффективно справляется с функциональной диспепсией, вызванной пищевым отравлением и другими факторами.
Прогнозы и профилактика
Диспепсия существенно портит качество жизни человека, доставляя ему дискомфорт, влияя на работоспособность и общее состояние. Своевременное и правильное лечение делает прогнозы относительно выздоровления и восстановления организма благоприятными. Для функционального несварения ЖКТ характерно рецидивирование, поэтому после исчезновения симптомов диспепсии, рекомендовано соблюдать правильный режим питания, отказаться от вредных привычек и 1 раз в 6 месяцев проходить курс профилактики расстройства пищеварения с использованием метапребиотика Стимбифид Плюс.
Основы питания и диета при запоре и нерегулярном стуле
Такие неприятные симптомы, как дискомфорт, чувство тяжести, метеоризм, раздражение и общее ухудшение самочувствия – лишь верхушка айсберга под названием «запор». Когда у человека возникает серьезная задержка стула, думать о другом становится практически невозможно, и возникает лишь одно желание – решить проблему как можно скорее.
Основные правила здорового питания при запоре
При появлении проблемы нерегулярного стула и запора изменение рациона должно стать одним из способов нормализации работы кишечника. Само собой, строгая диета подходит далеко не всем, ведь при современном ритме жизни достаточно проблематично ее соблюдать. Однако общим рекомендациям может следовать любой человек, что уже станет значительным вкладом в решение проблемы запора. К подобным рекомендациям относятся 4 :
Далее следует разобраться с тем, какие именно продукты можно употреблять, а от каких желательно полностью отказаться.
Рекомендуемые продукты при запоре и нерегулярном стуле
Большинство продуктов, рекомендованных при проблеме нерегулярного стула и запора, будут содержать клетчатку и иметь послабляющий эффект. Также пища должна быть разнообразна, богата витаминами и микроэлементами. Различные кисломолочные продукты способствуют росту здоровой микрофлоры кишечника, что тоже полезно при задержке стула. Растительный или животный жир помогает содержимому легче продвигаться по кишечнику, однако продукты с излишним содержанием жира следует исключить.
Следующие продукты можно употреблять при нерегулярном стуле и запоре 4,5 :
Вредные продукты при нерегулярном стуле и запоре
Не следует употреблять продукты, которые обладают закрепляющим эффектом и усугубляют ситуацию. Также нежелательны продукты, вызывающие метеоризм, вздутие, брожение и в целом раздражающие кишечник.
Продукты, от которых следует отказаться 4,5 :
Диета при нарушении стула и запоре
Раньше при запоре чаще всего назначался диетический стол №3 по Певзнеру. Данная диета специально разработана для решения проблем со стулом. Ключевые особенности диеты №3 – дробное питание по 5-6 раз в день, потребление большого количества воды, овощей и фруктов, минимальное количество соли, общая калорийность за день
Примерное меню диеты при запорах на неделю 5,8 :
Помощь во время запора
К преимуществам Дюфалак ® можно отнести:
Подробнее с проблемой запора можно ознакомиться в статье Почему возникает запор. Как лечить?.
Материал разработан при поддержке компании Эбботт в целях повышения осведомленности пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к врачу.
Когда необходимо промывание желудка?
Тошнота и следующая за ней рвота является защитной реакцией организма. С помощью этого механизма желудок освобождается от вещества, которое он воспринимает, как потенциально опасное. Несвежая пища, большая доза алкоголя, токсические продукты – все это не поступает в кишечник, а блокируется в желудке и впоследствии «эвакуируется» через пищевод при помощи рвотного рефлекса.
Как правило, данный механизм хорошо отлажен и не дает сбоев, однако в некоторых случаях требуется некоторое вмешательство. Искусственное очищение желудка называют промыванием.
Существует три вида промывания: «ресторанный» метод – без использования зонда, промывание с толстым или тонким зондом. Причем, в домашних условиях возможно применение только первого метода.
При пищевом или алкогольном отравлении необходимо действовать незамедлительно. Если промыть желудок до приезда скорой, можно существенно улучшить прогноз для пациента. Для домашнего промывания необходимо подготовить пять литров воды, желательно кипяченой. Температура воды должна быть около 26-28 градусов. Более горячая спровоцирует проникновение токсинов в кровь, а холодная вызовет спазм. Для большего эффекта в воду можно добавить 2 ст.л. соли.
На первом этапе необходимо быстро выпить два стакана воды, после это должен возникнуть рвотный рефлекс. Если ничего не произошло, можно стимулировать рвоту, раздражая корень языка. Для того, чтобы качественно промыть желудок, придется выпить и «вылить» все пять литров воды.
В том случае, если отравление вызвано кислотными жидкостями, такое промывание категорически запрещено, так как оно вызовет вторичный ожег пищевода.
Промывание через зонд может быть проведено только в медицинском учреждении. Для взрослых пациентов чаще всего используют толстый зонд, который вводят через пищевод в желудок. Свободный конец зонда снабжен воронкой, через которую вливают в желудок физраствор. Как только жидкость из воронки перестает стекать, ее наклоняют и сливают. Манипуляция повторяется до тех пор, пока в растворе не останется никаких примесей.
Промывание тонким зондом организовано несколько сложнее, так как он вводится через носовые ходы. Зато в процессе данной процедуры человек имеет возможность разговаривать.








