Преждевременное старение плаценты
Плацента — это уникальный орган, который существует только во время беременности, начинает формироваться одновременно с малышом, питает и защищает его, и рождается после того, как малыш уже увидел этот мир. И у плаценты есть свой «срок годности». Акушеры-гинекологи ЦТА Елена Ивановна Дементьева и Галина Владимировна Овсянникова объясняют, почему созревает плацента и почему она может «состариться» раньше срока.
ЧТО ТАКОЕ ПЛАЦЕНТА
Формируется плацента к 15-16-й неделе беременности. С 22 по 36 неделю масса её растет, и полностью функционально зрелой она считается к 36 неделям. Прикрепиться плацента может к любой стенке матки, главное, чтобы к родам она была выше внутреннего зева шейки матки на 6 см. Иначе в родах есть риск кровотечения.
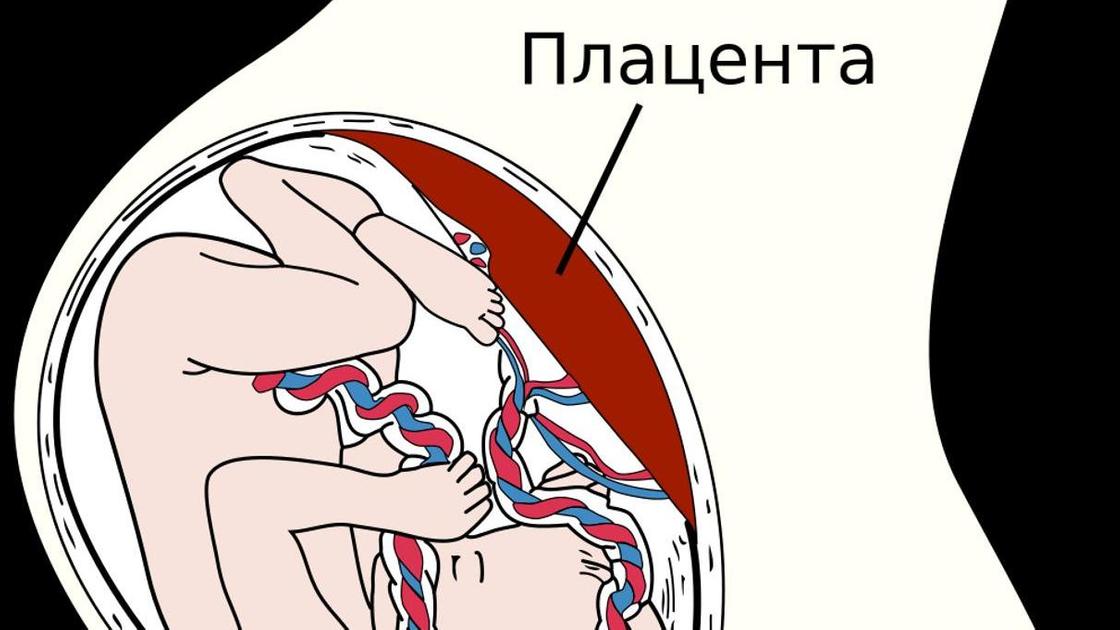
Выглядит плацента, как круглый плоский диск. Ее масса составляет 500-600 г, диаметр — 15-18 см, толщина — 2-3 см. В ней различают две поверхности — материнскую (прилегает к стенке матки) и противоположную (плодовую).
У плаценты есть несколько функций:
Обеспечение питательными веществами и кислородом.
Освобождение малыша от продуктов своей жизнедеятельности;
Иммунологическая защита —задерживает клетки иммунной системы мамы, которые могли бы воспринять плод инородным телом и запустить реакции его отторжения, а также пропускает материнские антитела, способные защитить ребенка от инфекций;
Гормональная регуляция —выполняет функции железы внутренней секреции и вырабатывает гормоны (хорионический гонадотропин человека (ХГЧ), плацентарный лактоген, пролактин и т.д.), которые нужны для сохранения беременности, роста и развития плода.
СОЗРЕВАНИЕ ПЛАЦЕНТЫ
У плаценты есть «срок годности» и со временем наступает её физиологическое старение. Некоторые участки выключаются и перестают выполнять свою функцию. Образуются так называемые «кальцинаты», которые видно только во время УЗИ.
Выделяют несколько причин преждевременного старения плаценты:
тяжелый токсикоз на ранних сроках беременности, а также во второй половине беременности;
эндокринные заболевания матери (например, проблемы со щитовидной железой или сахарный диабет);
вредные привычки (алкоголь, курение, употребление наркотиков);
ранее проведенные аборты;
тяжелые роды, которые произошли менее чем 5 лет назад;
поздний гестоз (осложнение беременности, которое может либо не проявляться, либо проявляться отеками, повышением давления, потерей белка с мочой, судорогами);
хронические заболевания мочеполовой и сердечно-сосудистой систем будущей мамы;
резус-конфликт мамы и ее ребенка;
влияние на организм женщины токсических веществ.
Подтвердить, что всё в порядке и более точно определить состояние малыша, можно, посмотрев кровотоки (доплерометрия), оценив насколько ребенок соответствует нормам эмбрионального возраста, какой характер и частота сердцебиения А ещё можно сдать кровь на плацентарные белки( трофобластический бета-глобулин и плацентарный лактоген.) Если нет снижения данных показателей, то функция плаценты сохранена.
Распознать преждевременное старение плаценты самостоятельно не получится. Именно поэтому важно регулярно посещать врача, проходить все положенные по сроку обследования, сдавать анализы и делать УЗИ. А если движения малыша стали резкими, причиняют маме выраженную боль, или малыш необычно затихает, то об этом обязательно стоит сказать своему врачу, чтобы он провёл дополнительное обследование.
При своевременной диагностике и грамотном лечении в большинстве случаев удаётся доносить беременность до 40 недель и родить здорового малыша.
Степени зрелости плаценты
Плацента – уникальный по функциональности орган, который в период беременности является проводником между матерью и ребенком. Именно детское место отвечает за рост и развитие эмбриона, поэтому при диагностике ему уделяется особое значение. Плановые УЗИ-скрининги позволяют изучить структуру плацентарных тканей, обнаружить патологические включения и определить, соответствует ли степень старения плаценты норме по неделям беременности.
Что такое плацента?
Это единственный орган, который формируется только во время беременности и выводится из материнского организма сразу после рождения ребенка. В функции плаценты входит обеспечение плода кислородом и питательными веществами, вывод углекислого газа и продуктов метаболизма, защита от инфекций, а также выделение гормонов, необходимых для нормального протекания беременности и последующих родов. От функциональности детского места зависит развитие эмбриона, поэтому даже незначительные нарушения его работы могут привести к серьезным перинатальным осложнениям.
Как происходит созревание?
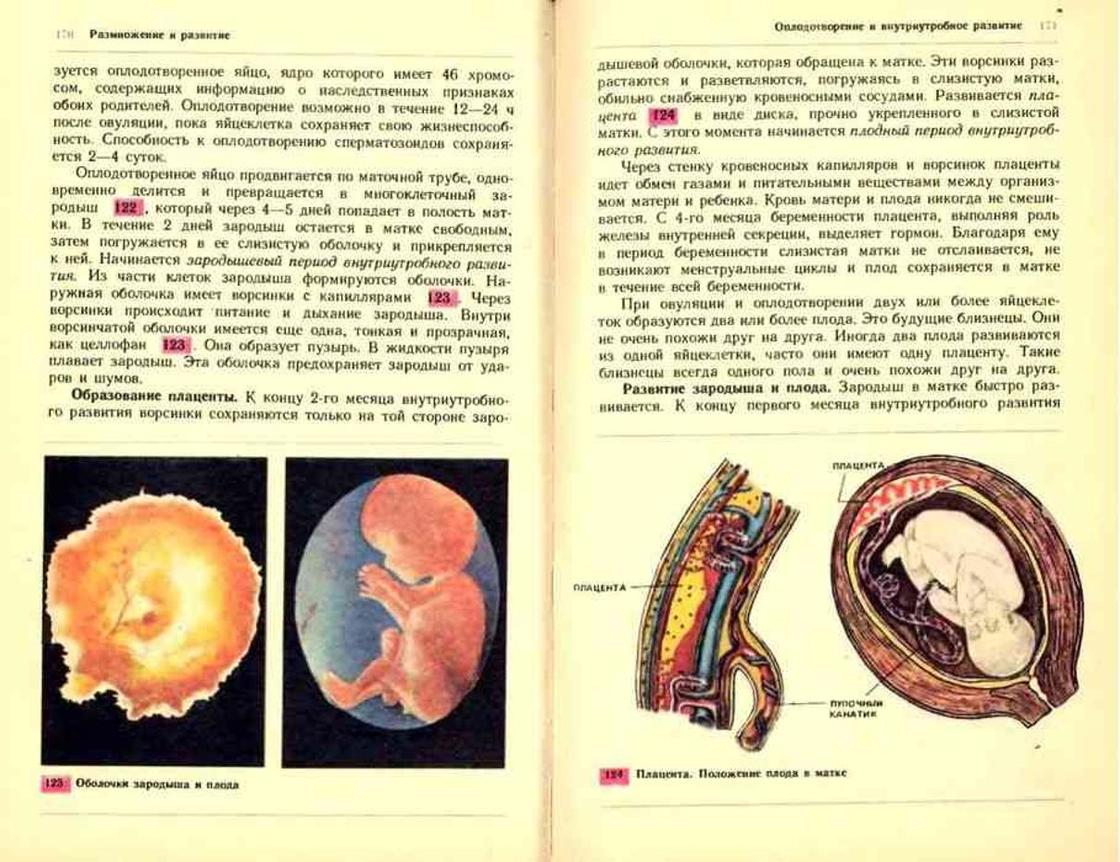
Формирование органа начинается на 6-8 день после зачатия, когда оплодотворенная яйцеклетка прикрепляется к стенке матки и ворсинки хориона врастают в ткани эндометрия. В норме процесс плацентации занимает около 12-14 недель. Окончательную форму детское место принимает ближе к 20 неделе гестации и с этого момента оно полностью обеспечивает обмен веществ между матерью и ребенком.
Активный рост плацентарных тканей наблюдается всю первую половину беременности. В этот период в них формируется множество кровеносных сосудов, а сам орган утолщается. Начиная с середины II триместра развитие детского места прекращается, его структура становится более плотной из-за появления солевых отложений. В норме орган достигает зрелости к 36 неделе гестации, после чего его функции постепенно угасают.
Нормы старения плаценты по неделям
Степень зрелости плаценты – это параметр, применяемый в УЗИ-диагностике. При обследовании врач определяет толщину, вес и локализацию детского места, а также изучает структуру его тканей на наличие патологических включений. Сколько степеней старения плаценты существует и как узнать, на какой стадии развития она находится? Специалисты выделяют четыре стадии зрелости, каждая из которых в норме соответствует определенной неделе беременности.
0 степень или стадия формирования
Длится со 2 по 30 неделю гестации. На этом этапе происходит формирование детского места, оно увеличивается в размерах и приобретает округлые очертания. В норме структура тканей однородна, без посторонних включений, хориальная пластина имеет гладкую поверхность. Орган работает в полную силу, обеспечивая эмбрион кислородом и полезными веществами.
1 степень или стадия роста
Активный рост органа обычно наблюдается с 30 по 34 неделю гестации. На этой стадии в его структуре происходят незначительные изменения, которые не отражаются на функциональности. Ткани уплотняются, в них возникают небольшие эхогенные включения, поверхность хориальной мембраны становится слегка волнообразной.
2 степень или стадия зрелости
В норме эта стадия зрелости сохраняется с 35 по 39 неделю. Хориальная пластина становится более волнистой, количество патологических включений в плацентарных тканях увеличивается, появляются отдельные гиперэхогенные зоны. Функциональность начинает ухудшаться.
3 степень или стадия старения
Это заключительная фаза зрелости, которая наступает после 37 недели гестации. В этот период плацента приобретает дольчатое строение, хорошо заметное при УЗИ-диагностике. Патологические включения разрастаются, объединяясь в крупные зоны, появляются кисты. Функции органа угасают.
Существуют и так называемые промежуточные стадии старения детского места. По результатам диагностики врач может поставить в заключении степень зрелости 0-1, 1-2 или 2-3. Это говорит о том, что при обследовании были выявлены признаки перехода одной стадии зрелости в другую, однако процесс еще не окончен полностью.
Ниже представлена таблица старения плаценты с нормами показателей в зависимости от срока гестации.
| Срок беременности | Степень зрелости |
| 12-30 | 0 |
| 29-30 | 0-1 |
| 30-32 | 1 |
| 32-34 | 1-2 |
| 34-40 | 2 |
| 35-40 | 2-3 |
| 38-40 (41-43) | 3 |
Если стадия зрелости детского места соответствует нормам, значит орган развивается и функционирует без отклонений. В случае, когда созревание происходит раньше положенного срока, беременной требуется особый врачебный контроль для наблюдения за состоянием плода. Преждевременная зрелость, как и позднее старение плаценты, часто приводит к плацентарной недостаточности, которая влечет за собой внутриутробную гипоксию и задержку развития эмбриона.
Причины преждевременного старения
На раннее созревание детского места влияет множество этиологических факторов. Это может быть плохая экологическая обстановка, несбалансированное питание, несоблюдение норм сна и бодрствования, дефицит массы тела или, наоборот, наличие лишнего веса у будущей матери. В группу повышенного риска входят женщины, у которых присутствуют различные патологические зависимости: тяга к курению, употреблению наркотиков или алкоголя.
Также преждевременное старение провоцируют следующие причины:
Под влиянием неблагоприятных факторов орган активизирует свои защитные функции, что приводит к его ускоренному развитию и преждевременной выработке ресурса. В результате старения тканей развивается фетоплацентарная недостаточность, которая приводит к перинатальным осложнениям различной степени тяжести.
Вне зависимости от этиологии патология требует тщательного врачебного наблюдения и разработки индивидуальной акушерской тактики. Вероятность выносить и родить здорового ребенка повышается при условии своевременного выявления нарушения, прохождения курса терапии и соблюдения рекомендаций акушер-гинеколога.
Степень зрелости плаценты в зависимости от срока беременности
Многие женщины осведомлены о том, что во время беременности кроху в утробе защищает плацента. Однако детально о ее функциях знают не многие. Недоумение вызывает и термин «степень зрелости плаценты». Попробуем детально рассмотреть вопросы и ответить на них обывательским языком.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Что такое плацента
Прежде чем приступать к обсуждению вопроса зрелости, узнаем, что такое плацента. Возможно, вам о чем-то скажет название «послед». Также можете встретить термин «детское место».
Практика показывает, что, несмотря на обилие источников информации, не все женщины осведомлены о плаценте и ее функциях. Я лично не раз наблюдала, как удивляются будущие мамочки, узнав о том, что такое на самом деле послед.
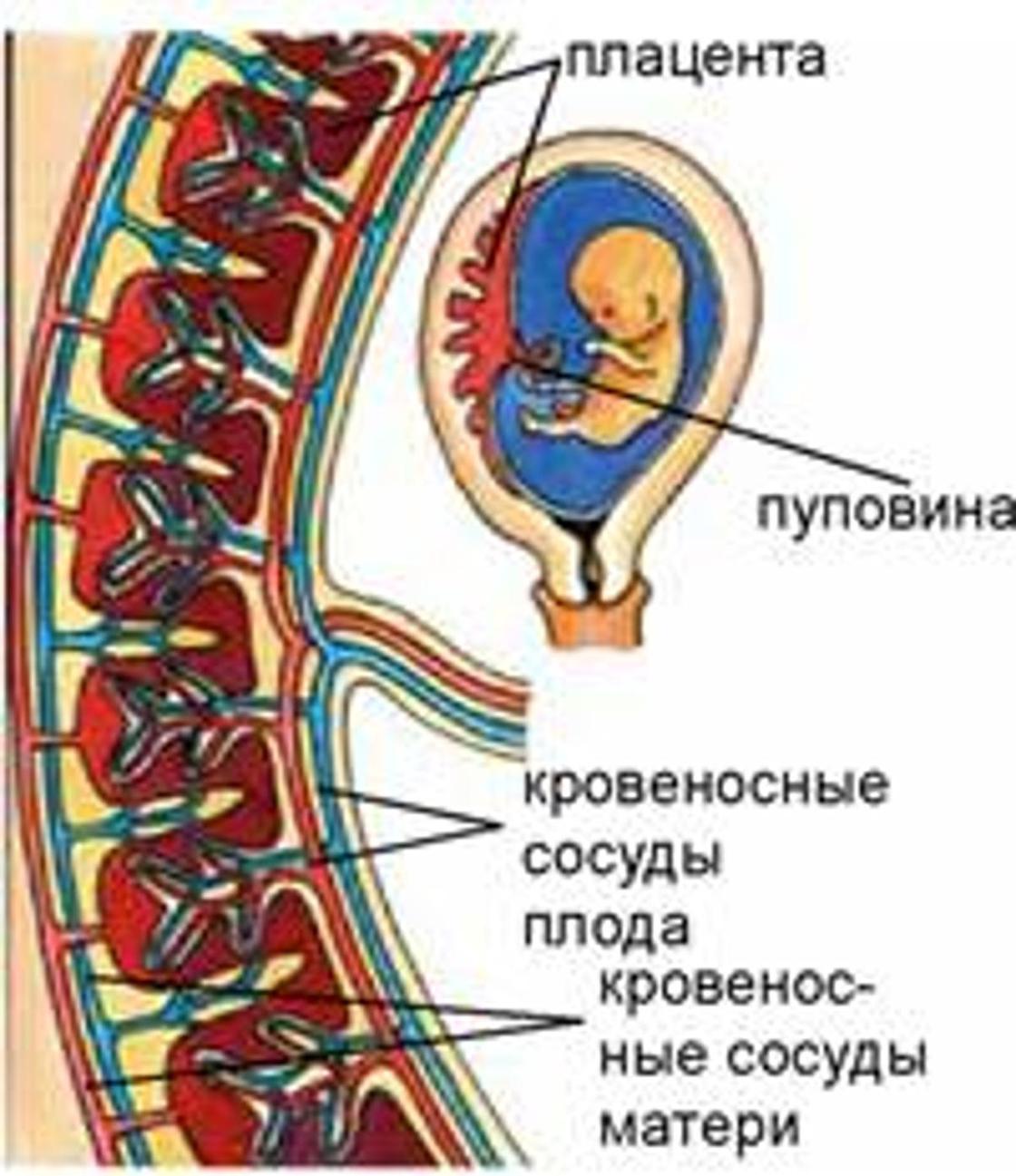
Плацента — это орган, который находится непосредственно в матке. Это связующее звено между организмами матери и ребенка. Плацента есть не только у людей, но и также у некоторых животных.
Внешне плацента похожа на большую лепешку, пронизанную кровеносными сосудами. От нее отходит небольшой хвостик — пуповина. Циркуляция крови между матерью и ребенком проходит исключительно через этот отросток. Благодаря барьеру кровь малыша и матери никогда не соединяется.
Детское место формируется из ворсинок, которые потом превращаются в клетки и оболочки. Со стороны ребенка плацента гладкая, а со стороны женщины — бугристая. Изначально толщина органа составляет всего около 10 мм, а затем в процессе беременности он утолщается до 33 мм.
Фото: Цузмер А.М., Петришина О.Л. Биология. Человек и его здоровье. 9 класс. — 19-е изд., перераб. — М.: Просвещение, 1990. — 239 с.: UGC
Плацента, фото которой выглядит не очень эстетично, выполняет сразу несколько функций. Среди них:
Женщины, которые уже рожали, знают, что плацента выходит из организма после малыша. Иногда процедура доставляет не слишком приятные ощущения.
Меня часто спрашивают: зачем врачи обязательно детально рассматривают плаценту? Доктора анализируют структуру, цвет последа. Это позволяет узнать, не страдал ли ребенок в матке, не было ли у него гипоксии и других отклонений в развитии. Также врачи проверяют, не остались ли кусочки последа в матке.
Фото: Матяш Н.Ю. Биология. 8 класс. — К.: Наука, 2016. — 288 с.: UGC
Таким образом, понятно, что один из самых важных органов, которые формируются во время беременности, — это плацента. Строение органа позволяет ему выполнять все необходимые функции. Отклонение в деятельности, размере или структуре детского места могут привести к серьезным последствиям.
Степень зрелости плаценты: что это такое
Плацента формируется, меняется и растет вместе с крохой. Однако она защищает малыша далеко не сразу и не возникает при зачатии. Когда образуется плацента? Это происходит приблизительно на двенадцатой неделе беременности.
Созревание плаценты происходит в несколько этапов. Всего их четыре. Обозначаются степени цифрами, однако отсчет начинается не с единицы, а с ноля. Чем выше цифра, тем больше зрелость плаценты. Толщина плаценты по неделям также увеличивается в прогрессии. Определить степень зрелости плаценты по неделям можно с помощью ультразвукового исследования.
Рассмотрим каждую стадию подробнее, основываясь на статье моей коллеги Татьяны Смирновой:
Нулевая
Период зрелости плаценты с 12 по 30 неделю оценивается цифрой ноль. В степени зрелости эта цифра означает, что структура органа однородная, гладкая. В этот период еще пока тонкая плацента выполняет все свои функции.
Первая
С тридцатой недели развитие плаценты переходит в первую стадию. Структура последа начинает немного видоизменяться. На плаценте можно увидеть небольшие образования кальция, она приобретает волнистые очертания. Первая степень длится примерно до 34-й недели развития плода.
Вторая
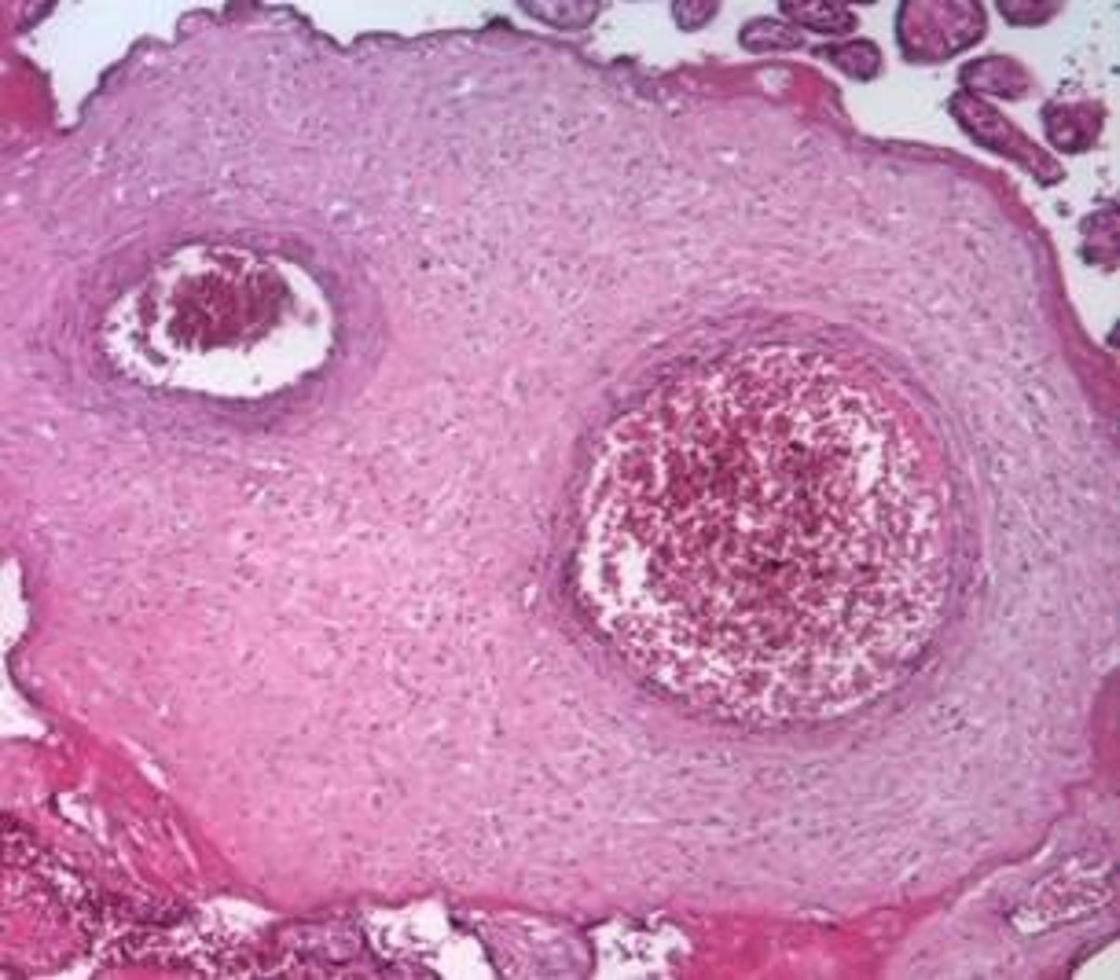
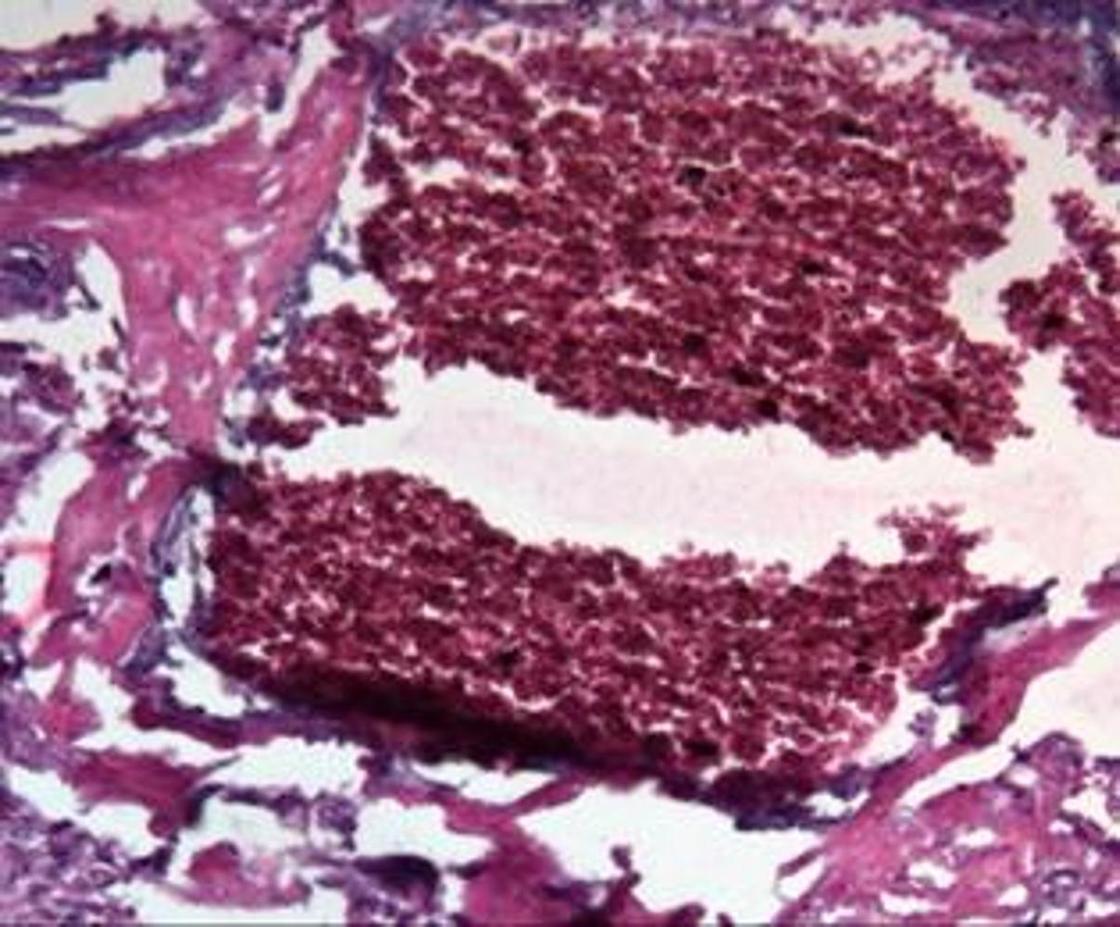
На УЗИ можно увидеть, что структура плаценты стала еще более волнистой и плотной. На последе проявляются углубления, становятся заметнее кальциевые отложения и извилистые мембраны. Степень зрелости плаценты 2 может длиться до 37–39-й недели вынашивания малыша.
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации / Современные проблемы науки и образования. – 2019. – №6.: UGC
Третья
Приблизительно с 38-й недели начинается старение плаценты. Это естественный процесс. Период 3 степень зрелости плаценты продолжается до самых родов. В этот момент можно наблюдать крупную волнистость структуры последа, множество отложений, углублений. Толщина плаценты достигает максимума.
Такие сроки и структура плаценты по степеням считается нормой. В этом случае никакой опасности для женщины и малыша нет. Однако если плацента стареет раньше, чем положено, это несет серьезную угрозу здоровью крохи.
Чем опасно преждевременное старение плаценты
В моей практике бывало немало случаев, когда во время ультразвукового исследования врачи диагностировали у будущей мамы преждевременное старение плаценты. Обычно эта формулировка очень пугает женщину.
Действительно, ничего хорошего в таком диагнозе нет. Однако современная медицина умеет бороться и с такими случаями. Поэтому, если столкнулись с тем, что планета постарела раньше, не паникуйте.
Чем опасно преждевременное старение плаценты? Вы уже знаете, какие функции выполняет детское место. Поэтому при преждевременном старении плацента уже не может должным образом защищать ребенка, вырабатывает меньше гормонов.
Также в организм крохи поступает мало витаминов и питательных веществ. Однако главная опасность, которую несет в себе преждевременное старение, — это гипоксия плода. Если малышу не будет хватать воздуха, его развитие может быть нарушено.
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации /Современные проблемы науки и образования. – 2019. – №6.: UGC
Важно вовремя заметить старение плаценты и начать действовать. В противном случае в самых тяжелых случаях малыш может даже погибнуть. Поэтому не пускайте ситуацию на самотек.
Почему наблюдается раннее старение плаценты? Исследуя данную тему, ученые Э. Айламазян, Е.Лапина и И.Кветной говорят о том, что наиболее важный аспект — это образ жизни будущей мамы. Если у женщины:
Провоцируют развитие отклонений предыдущие аборты, вирусные инфекции, различные заболевания, диабет и поздний токсикоз беременных.
Не волнуйтесь, если отклонения от нормы составляют период около двух недель. Например, вторая степень зрелости на сроке в 32 недели считается не такой страшной. Обязательно стоит пройти доплерометрию, чтобы убедиться в нормальном функционировании кровеносной системы матери и малыша.
Фото: Савельева Г.М., Кулаков В.И. Акушерство. — М.: Медицина, 2000: UGC
Научный опыт моих коллег показывает, что наиболее опасным становится раннее старение плаценты третьей степени. В таком случае будущей маме стоит обязательно наблюдаться в стационаре. Часто последняя стадия развития плаценты на 36-й неделе беременности и позже вынуждает врачей идти на кесарево сечение.
Я настоятельно рекомендую будущим мамам не пропускать процедуры обязательного ультразвукового исследования. Это никоим образом не вредит будущему малышу. Напротив, с помощью УЗИ можно выявить ряд проблем, в том числе и преждевременное старение плаценты.
Вы узнали, когда формируется плацента, какие важные функции выполняет орган и чем опасно его раннее старение. Внимательно следите за своим состоянием и регулярно посещайте врача. Будьте здоровы!
Читайте также: Беременность: ранние признаки, этапы, правила и запреты
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам без предварительной консультации с врачом.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Узнавайте обо всем первыми
Подпишитесь и узнавайте о свежих новостях Казахстана, фото, видео и других эксклюзивах.
Фетоплацентарная недостаточность: проблема современного акушерства
Фетоплацентарная недостаточность (ФПН) представляет собой симптомокомплекс, при котором возникают различные нарушения, как со стороны плаценты, так и со стороны плода, вследствие различных заболеваний и акушерских осложнений.
Фетоплацентарная недостаточность (ФПН) представляет собой симптомокомплекс, при котором возникают различные нарушения, как со стороны плаценты, так и со стороны плода, вследствие различных заболеваний и акушерских осложнений. Разнообразие вариантов проявления ФПН, частота и тяжесть осложнений для беременной и плода, преобладающее нарушение той или иной функции плаценты зависят от срока беременности, силы, длительности и характера воздействия повреждающих факторов, а также от стадии развития плода и плаценты, степени выраженности компенсаторно-приспособительных возможностей системы «мать–плацента–плод».
Причины возникновения ФПН
ФПН может развиваться под влиянием различных причин. Нарушения формирования и функции плаценты могут быть обусловлены заболеваниями сердца и сосудистой системы беременной (пороки сердца, недостаточность кровообращения, артериальная гипертензия и гипотензия), патологией почек, печени, легких, крови, хронической инфекцией, заболеваниями нейроэндокринной системы (сахарный диабет, гипо- и гиперфункция щитовидной железы, патология гипоталамуса и надпочечников) и целым рядом других патологических состояний. ФПН при анемии обусловлена снижением уровня железа как в материнской крови, так и в самой плаценте, что приводит к угнетению активности дыхательных ферментов и транспорта железа к плоду. При сахарном диабете нарушается метаболизм, выявляются гормональные расстройства и изменения иммунного статуса. Склеротическое поражение сосудов приводит к уменьшению поступления артериальной крови к плаценте. Важную роль в развитии ФПН играют различные инфекционные заболевания, особенно протекающие в острой форме или обостряющиеся во время беременности. Плацента может быть поражена бактериями, вирусами, простейшими и другими возбудителями инфекции.
Немаловажное значение в формировании ФПН имеет патология матки: эндометриоз, гипоплазия миометрия, пороки развития матки (седловидная, двурогая). Фактором риска ФПН следует считать миому матки. Однако риск ФПН у беременных с миомой матки различен. К группе с высоким риском относят первородящих в возрасте 35 лет и старше с преимущественно межмышечным расположением миоматозных узлов больших размеров, особенно при локализации плаценты в области расположения опухоли. Группу с низким риском ФПН составляют молодые женщины до 30 лет без тяжелых экстрагенитальных заболеваний, с небольшими миоматозными узлами преимущественно подбрюшинного расположения в дне и теле матки.
Среди осложнений беременности, наиболее часто сопутствующих ФПН, ведущее место занимает гестоз. Угрозу прерывания беременности следует одновременно рассматривать и как причину, и как следствие ФПН. В связи с различной этиологией ФПН при угрозе прерывания беременности патогенез этого осложнения имеет различные варианты, а прогноз для плода зависит от степени развития защитно-приспособительных реакций. При низком расположении или предлежании плаценты васкуляризация субплацентарной зоны снижена. Более тонкая стенка нижнего сегмента матки не обеспечивает необходимых условий для достаточной васкуляризации плацентарного ложа и его нормального функционирования.
Относительно часто при данной патологии происходит отслойка плаценты, сопровождающаяся кровопотерей. Многоплодная беременность представляет естественную модель ФПН в результате неадекватного обеспечения потребностей двух и более плодов. В основе ФПН при изосерологической несовместимости крови матери и плода чаще всего лежат процессы нарушения созревания плаценты. У плода развивается анемия и гипоксия, возникает задержка развития из-за нарушений процессов синтеза белка и снижения активности ферментов. Функциональное состояние плаценты во многом обусловлено степенью ее развития в соответствии с гестационным сроком и сохранностью защитно-приспособительных механизмов. Соответствие зрелости плаценты гестационному сроку является одним из наиболее важных условий обеспечения адекватного развития плода и его защиты. Несомненно, что поздний возраст беременной (старше 35 лет) или, наоборот, юный возраст (до 17 лет), отягощенный анамнез (аборты, воспалительные заболевания), вредные привычки, воздействие неблагоприятных факторов окружающей среды, плохое питание, социальная незащищенность и бытовая неустроенность также способствуют осложненному формированию плаценты и нарушению ее функции [1].
Клиническая практика и результаты научных исследований свидетельствуют о многофакторной природе ФПН. В связи с этим практически невозможно выделить какой-либо единственный фактор развития данного осложнения. Перечисленные патологические состояния не в одинаковой мере оказывают влияние на развитие ФПН. Чаще всего в развитии этой патологии участвуют несколько этиологических факторов, один из которых может быть ведущим. Патологические изменения, которые происходят при ФПН, приводят к уменьшению маточно-плацентарного и фетоплацентарного кровотока; снижению артериального кровоснабжения плаценты и плода; ограничению газообмена и метаболизма в фетоплацентарном комплексе; нарушению процессов созревания плаценты; снижению синтеза и дисбалансу гормонов плаценты. Все эти изменения подавляют компенсаторно-приспособительные возможности системы «мать–плацента–плод», замедляют рост и развитие плода, обусловливают осложненное течение беременности и родов (угроза преждевременного прерывания беременности, гестоз, преждевременные и запоздалые роды, аномалии родовой деятельности, преждевременная отслойка плаценты и др.) [5].
В результате воздействия повреждающих факторов и реализации патогенетических механизмов, приводящих к ФПН, закономерно развивается гипоксия плода. На начальных ее этапах у плода активизируются вазопрессорные факторы, повышается тонус периферических сосудов, отмечается тахикардия, увеличивается частота дыхательных движений, повышается двигательная активность, возрастает минутный объем сердца.
Дальнейшее прогрессирование гипоксии приводит к смене тахикардии брадикардией, появляется аритмия, уменьшается минутный объем сердца. Адаптационной реакцией на гипоксию является перераспределение крови в пользу мозга, сердца и надпочечников с одновременным уменьшением кровоснабжения остальных органов. Параллельно угнетается двигательная и дыхательная активность плода [5].
Классификация ФПН
ФПН целесообразно классифицировать с учетом состояния защитно-приспособительных реакций на компенсированную, субкомпенсированную, декомпенсированную [3].
Компенсированная форма ФПН характеризуется начальными проявлениями патологического процесса в фетоплацентарном комплексе. Защитно-приспособительные механизмы активизируются и испытывают определенное напряжение, что создает условия для дальнейшего развития плода и прогрессирования беременности. При адекватной терапии и ведении родов возможно рождение здорового ребенка.
Субкомпенсированная форма ФПН характеризуется усугублением тяжести осложнения. Защитно-приспособительные механизмы испытывают предельное напряжение (возможности фетоплацентарного комплекса при этом практически исчерпаны), что не позволяет обеспечить их реализацию в достаточной степени для адекватного течения беременности и развития плода. Увеличивается риск возникновения осложнений для плода и новорожденного.
При декомпенсированной форме ФПН имеет место перенапряжение и срыв компенсаторно-приспособительных механизмов, которые уже не обеспечивают необходимых условий для дальнейшего нормального прогрессирования беременности. В фетоплацентарной системе происходят необратимые морфофункциональные нарушения. Существенно возрастает риск развития тяжелых осложнений для плода и новорожденного (включая их гибель). Клиническая картина ФПН проявляется в нарушениях основных функций плаценты.
Задержка внутриутробного развития плода
Об изменении дыхательной функции плаценты свидетельствуют в основном симптомы гипоксии плода. При этом вначале беременная обращает внимание на повышенную (беспорядочную) двигательную активность плода, затем на ее уменьшение или полное отсутствие. Наиболее характерным признаком хронической ФПН является задержка внутриутробного развития плода. Клиническим проявлением задержки внутриутробного развития плода является уменьшение размеров живота беременной (окружность живота, высота стояния дна матки) по сравнению с нормативными показателями, характерными для данного срока беременности.
При симметричной форме задержки внутриутробного развития, которая развивается с ранних сроков беременности, отмечается пропорциональное отставание длины и массы тела плода. При этом количественные показатели фетометрии имеют более низкие значения по сравнению с индивидуальными колебаниями, характерными для данного срока беременности.
Асимметричная форма задержки внутриутробного развития характеризуется непропорциональным развитием плода. Эта форма чаще всего возникает во II или в III триместре беременности и проявляется отставанием массы тела плода при нормальной его длине. Преимущественно уменьшаются размеры живота и грудной клетки плода, что связано с отставанием развития паренхиматозных органов (в первую очередь печени) и подкожной жировой клетчатки. Размеры головы и конечностей плода соответствуют показателям, характерным для данного срока беременности.
Нарушения функций плаценты
Отражением нарушений защитной функции плаценты при ослаблении плацентарного барьера является внутриутробное инфицирование плода под действием проникающих через плаценту патогенных микроорганизмов. Возможно также проникновение через плацентарный барьер различных токсичных веществ, также оказывающих повреждающее действие на плод.
Изменение синтетической функции плаценты сопровождается дисбалансом уровня вырабатываемых ею гормонов и снижением синтеза белков, что проявляется задержкой внутриутробного развития плода, гипоксией, патологией сократительной активности матки при беременности и в родах (длительная угроза преждевременного прерывания беременности, преждевременные роды, аномалии родовой деятельности).
Длительное и частое повышение тонуса миометрия приводит к снижению артериального притока крови к плаценте и вызывает венозный застой. Гемодинамические нарушения снижают газообмен между организмом матери и плода, что затрудняет поступление к плоду кислорода, питательных веществ, выведение продуктов метаболизма, способствует нарастанию гипоксии плода.
Нарушение эндокринной функции плаценты может приводить и к перенашиванию беременности. Снижение гормональной активности плаценты вызывает нарушение функции влагалищного эпителия, создавая благоприятные условия для развития инфекции, обострения или возникновения воспалительных заболеваний урогенитального тракта. На фоне расстройства выделительной функции плаценты и околоплодных оболочек отмечается патологическое количество околоплодных вод — чаще всего маловодие, а при некоторых патологических состояниях (сахарный диабет, отечная форма гемолитической болезни плода, внутриутробное инфицирование и др.) — многоводие.
Диагностика ФПН
На начальном этапе развития ФПН перечисленные клинические признаки могут быть выражены слабо или отсутствовать. В связи с этим существенное значение приобретают методы лабораторного и инструментального динамического контроля за состоянием фетоплацентарного комплекса в группе высокого риска по развитию ФПН. Доминирующее положение в клинической картине могут занимать признаки основного заболевания или осложнения, при котором развилась ФПН. Степень выраженности ФПН и нарушения компенсаторно-приспособительных механизмов находятся в прямой зависимости от тяжести основного заболевания и длительности его течения. Наиболее тяжелое течение ФПН приобретает при появлении патологических признаков в срок беременности до 30 недель и ранее. Таким образом, наиболее полную информацию о форме, характере, степени тяжести ФПН и выраженности компенсаторно-приспособительных реакций позволяют получить данные комплексной динамической диагностики [2].
С учетом многофакторной этиологии и патогенеза ФПН ее диагностика должна быть основана на комплексном обследовании пациентки. Для установления диагноза ФПН и выявления причин этого осложнения значительное внимание следует уделять правильному сбору анамнеза. При опросе оценивают возраст пациентки (поздний или юный возраст первородящей женщины), особенности ее здоровья, перенесенные экстрагенитальные, нейроэндокринные и гинекологические заболевания, хирургические вмешательства, наличие вредных привычек, выясняют профессию, условия и образ жизни.
Большое значение имеет информация об особенностях менструальной функции, периоде ее становления, количестве и течении предшествующих беременностей. Нарушения менструальной функции являются отражением патологии нейроэндокринной регуляции репродуктивной функции. Важно оценить течение настоящей беременности, характер акушерских осложнений и, главное, наличие заболеваний, на фоне которых развивается беременность (артериальная гипертензия или гипотония, патология почек, печени, сахарный диабет, анемия и др.). Следует обратить внимание на жалобы беременной: увеличение или угнетение двигательной активности плода, боли внизу живота, повышение тонуса матки, появление нетипичных выделений из половых путей, которые могут сопровождаться неприятным запахом и зудом.
При объективном исследовании пальпаторно оценивают состояние тонуса матки. Измеряют высоту стояния дна матки и окружности живота, сопоставляют их с массой тела и ростом беременной, а также уточненным сроком беременности. Такие измерения являются важными и в то же время наиболее простыми показателями для диагностики задержки внутриутробного развития плода, маловодия и многоводия. При наружном осмотре половых органов и при исследовании с помощью зеркал необходимо обратить внимание на наличие признаков воспаления, характер выделений из половых путей, взять материал со стенки влагалища, из цервикального канала и из уретры для микробиологического и цитологического исследования [2].
При эхографическом исследовании определяют размеры плода (размеры головы, туловища и конечностей) и сопоставляют их с нормативными показателями, характерными для предполагаемого гестационного срока. Основой ультразвуковой диагностики для уточнения соответствия размеров плода предполагаемому сроку беременности и выявления задержки внутриутробного развития плода является сопоставление фетометрических показателей с нормативными данными. Непременным условием является оценка анатомических структур плода для выявления аномалий его развития. Эхографическое исследование включает в себя и плацентографию. При этом определяют локализацию плаценты, толщину плаценты, расстояние плаценты от внутреннего зева, соответствие степени зрелости плаценты гестационному сроку, патологические включения в структуре плаценты, расположение плаценты по отношению к миоматозным узлам или рубцу на матке. В процессе исследования проводят оценку объема околоплодных вод, строения пуповины и расположения петель пуповины [4].
Допплерография представляет собой высокоинформативный, относительно простой и безопасный метод диагностики, который можно использовать для комплексного динамического наблюдения за состоянием кровообращения в системе «мать–плацента–плод» после 18–19 недель беременности, так как к этому времени завершается вторая волна инвазии цитотрофобласта. Характер гемодинамики в артериях пуповины позволяет судить о состоянии фетоплацентарного кровотока и о микроциркуляции в плодовой части плаценты. Для диагностики нарушения маточно-плацентарного кровотока проводят исследования в маточных артериях с двух сторон [4].
Важной составной частью комплексной оценки состояния плода является кардиотокография (КТГ), которая представляет собой метод функциональной оценки состояния плода на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода. КТГ значительно расширяет возможности антенатальной диагностики, позволяя решать вопросы рациональной тактики ведения беременности.
Окончательная тактика ведения пациентки должна быть выработана не только на основе оценки отдельных показателей состояния фетоплацентарного комплекса, но и с учетом индивидуальных особенностей конкретного клинического наблюдения (срок и осложнения беременности, сопутствующая соматическая патология, результаты дополнительного комплексного обследования, состояние и готовность организма к родам и т. д.).
Лечение беременных с ФПН
При выявлении ФПН беременную целесообразно госпитализировать в стационар для углубленного обследования и лечения. Исключение могут составлять беременные с компенсированной формой ФПН при условии, что начатое лечение дает положительный эффект и имеются необходимые условия для динамического клинического и инструментального контроля за характером течения беременности и эффективностью проводимой терапии. Ведущее место в проведении лечебных мероприятий занимает лечение основного заболевания или осложнения, при котором возникла ФПН. В настоящее время, к сожалению, не представляется возможным полностью избавить беременную от ФПН какими-либо лечебными воздействиями. Применяемые средства терапии могут способствовать только стабилизации имеющегося патологического процесса и поддержанию компенсаторно-приспособительных механизмов на уровне, позволяющем обеспечить продолжение беременности до возможного оптимального срока родоразрешения.
Основу терапии плацентарной недостаточности составляют мероприятия, направленные на улучшение маточно-плацентарного и фетоплацентарного кровотока. Препараты, применяемые с этой целью, расширяют сосуды, расслабляют мускулатуру матки, улучшают реологические свойства крови в системе «мать–плацента–плод» [2].
Лечение ФПН должно быть направлено на улучшение маточно-плацентарного и фетоплацентарного кровотока; интенсификацию газообмена; коррекцию реологических и коагуляционных свойств крови; устранение гиповолемии и гипопротеинемии; нормализацию сосудистого тонуса и сократительной активности матки; усиление антиоксидантной защиты; оптимизацию метаболических и обменных процессов. Стандартной схемы лечения ФПН существовать не может вследствие индивидуального сочетания этиологических факторов и патогенетических механизмов развития данного осложнения. Подбор препаратов следует проводить индивидуально и дифференцированно в каждом конкретном наблюдении с учетом степени тяжести и длительности осложнения, этиологических факторов и патогенетических механизмов, лежащих в основе этой патологии. Индивидуального подхода требуют дозировка препаратов и продолжительность их применения. Следует обращать внимание на коррекцию побочного действия некоторых лекарственных средств.
В патогенезе плацентарной недостаточности, также как и при гестозе, основным является дисфункция эндотелия. При этом имеется три эндотелиальные системы: матери, плаценты и плода. Поэтому процессы, происходящие в сосудисто-тромбоцитарном звене при плацентарной недостаточности, сходны с теми, которые имеют место при гестозе. А это приводит к метаболическим нарушениям в системе «мать–плацента–плод» и к гипотрофии плода.
Потребность в магнии при беременности возрастает в 2–3 раза за счет роста и развития плода и плаценты. Магний, участвующий в более чем 300 ферментативных реакциях, необходим для роста плода. Ионы магния задействованы в синтезе ДНК и РНК. Удачно сочетание магния с пиридоксином, который обеспечивает белковый обмен, являясь катионом более 50 ферментативных реакций, участвуя в синтезе и всасывании аминокислот, способствует образованию гемоглобина в эритроцитах, что особенно важно для растущего эмбриона и плода. Поэтому при наличии плацентарной недостаточности и гипотрофии плода наиболее целесообразно применять препараты магния.
Магний (Магне B6® форте) оказывает положительное действие на маточно-плацентарное кровообращение, поэтому показано его назначение для лечения плацентарной недостаточности и гипотрофии плода. Установлен параллелизм между концентрацией магния в сыворотке крови, в миометрии, в плаценте.
Магне В6® форте хорошо сочетается также с ангиопротекторами, ангиоактивными средствами (Трентал, Курантил, Милдронат, Актовегин и др.), с антиоксидантами — витаминами Е, С, группы В и т. д.
При лечении угрозы прерывания беременности и плацентарной недостаточности магнезиальная терапия может сочетаться с применением витамина Е и других антиоксидантов, с Милдронатом, Актовегином, с блокаторами кальциевых каналов (верапамилом), Эуфиллином, Папаверином, Дибазолом, Но-шпой, антигистаминными препаратами, физиотерапевтическими методами лечения (центральная электроаналгезия, индуктотерапия околопочечной области, гидроионизация и др.).
Лечение ФПН начинают и проводят в стационаре не менее 4 недель с последующим ее продолжением в женской консультации. Общая длительность лечения составляет не менее 6–8 недель. Для оценки эффективности проводимой терапии осуществляют динамический контроль с помощью клинических, лабораторных и инструментальных методов исследования. Важным условием успешного лечения ФПН является соблюдение беременной соответствующего режима: полноценный отдых не менее 10–12 часов в сутки, устранение физических и эмоциональных нагрузок, рациональное сбалансированное питание.
Одним из ведущих патогенетических механизмов развития ФПН являются нарушения маточно-плацентарного и фетоплацентарного кровотока, сопровождающиеся повышением вязкости крови, гиперагрегацией эритроцитов и тромбоцитов, расстройством микроциркуляции и сосудистого тонуса, недостаточностью артериального кровообращения. Поэтому важное место в лечении ФПН занимают препараты антиагрегантного и антикоагулянтного действия, а также лекарственные средства, нормализующие сосудистый тонус.
Следует принимать во внимание, что периодическое и длительное повышение тонуса матки способствует нарушению кровообращения в межворсинчатом пространстве вследствие снижения венозного оттока. В связи с этим в курсе терапии ФПН у пациенток с явлениями угрозы прерывания беременности оправдано назначение препаратов токолитического действия.
Таким образом, плацентарная недостаточность развивается при осложненной беременности, что требует проведения лечебно-профилактических мероприятий, направленных на снижение акушерской патологии. Проблема лечения плацентарной недостаточности остается пока до конца не решенной, поэтому коррекция нарушений должна быть начата лучше до наступления беременности, что может позволить снизить частоту осложнений беременности, плода и новорожденного.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор