Что значит проба на скрытую коронарную недостаточность положительная
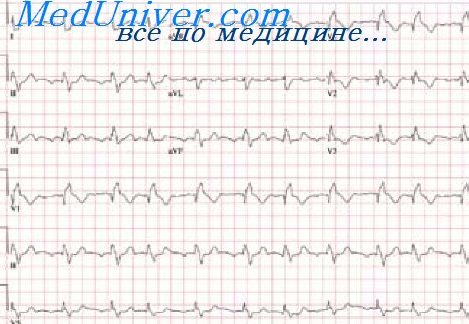
Для выявления коронарной недостаточности особенно важно наблюдение за ЭКГ в динамике. Иногда изменения на ней настолько незначительны, что их трудно оценить, однако при повторных исследованиях в ближайшие дни обнарз/живаются те или иные электрокардиографические сдвиги по сравнению с исходной ЭКГ. Динамика этих изменений при соответствующей клинической картине позволяет связать их с наличием коронарной недостаточности.
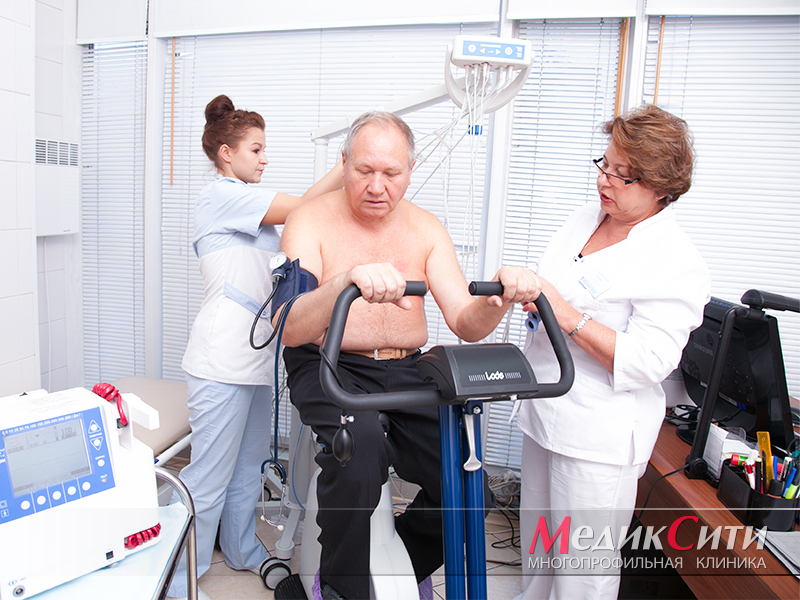
Стенокардия лишь у половины больных сопровождается соответствующими изменениями на ЭКГ в покое. Приблизительно у 60% больных, у которых на ЭКГ покоя не обнаруживается этих изменений, их можно вызвать физической нагрузкой. Для выявления признаков коронарной недостаточности на ЭКГ предложены функциональные пробы с физической нагрузкой: проба Мастера, велоэргометрическая и др.
Двухступенчатая проба Мастера. При проведении этой пробы больной ходит по двухступенчатой лесенке. Высота каждой ступеньки 25 см, ширина 35—40 см. Исследуемый поднимается по ступенькам с одной стороны, спускается с другой, затем поворачивается и поднимается вновь. Число подъемов индивидуально, определяется в зависимости от пола, возраста и массы обследуемого по таблице Мастера. Продолжительность пробы 1,5 мин. Проводящий пробу врач заранее рассчитывает, какое время должен затрачивать обследуемый на каждое восхождение и, глядя на секундомер, предлагает ускорять или замедлять темп движения.
Пробу проводят натощак или не ранее чем через 3 ч после еды. Обследуемого следует оградить от посторонних нагрузок, физических или эмоциональных. ЭКГ снимают перед и сразу после пробы, затем каждые 1 — 2 мин в течение 10 мин. Если во время пробы у больного развился приступ стенокардии, то нагрузку прекрашают, сразу снимают ЭКГ и далее с интервалом 2 мин.
Если одинарная проба отрицательная, то при хорошей переносимости нагрузки выполняют двойную пробу в течение 3 мин. Проба Мастера проводится в тех случаях, когда нет велоэргометра. При оценке результатов этой пробы следует иметь в виду, что при одинарной пробе отмечаются ложноотрицательные результаты в 80% случаев, а при двойной — в 40%.
В связи с возможностью опасных осложнений (провокация стенокардии) целесообразность проведения пробы в каждом отдельном случае должна быть тщательно обдумана.
Показания к проведению пробы: стенокардия при отсутствии изменений на ЭКГ, снятой в покое; наличие незначительных изменений на ЭКГ покоя неясного характера.
Противопоказания: частые приступы стенокардии с четкой клинической картиной, сердечная декомпенсация, выраженная гипертензия, острый миокардит, некоторые тяжелые нарушения ритма, острый инфаркт миокарда, острые лихорадочные заболевания.
Недостатком пробы является то, что эмоциональные моменты, играющие у многих больных главную роль в возникновении приступа стенокардии, в ней не «дозируются»: настроение больного, обстановка, присутствие врача могут иметь в этом отношении положительное или отрицательное влияние. Не учитывается также тренированность сердца, характер предыдущей деятельности больного (умственная или физическая), его образ жизни.
Наибольшую информацию дают ЭКГ, снятые после привычной для обследуемого профессиональной или спортивной нагрузки или во время ее. Практически же это представляет большие трудности.
Что значит проба на скрытую коронарную недостаточность положительная
Функциональные электрокардиографические пробы с физической нагрузкой применяются прежде всего для улучшения диагностики ишемической болезни сердца у больных с болями в области сердца, а также для уточнения тяжести стенокардии и оценки толерантности пациента к физической нагрузке (определение коронарного резерва). Физическая нагрузка, вызывая тахикардию, повышение артериального давления, увеличение работы сердца, повышает потребность миокарда в кислороде и в условиях выраженного коронаросклероза ведет к развитию субэндокардиальной, а иногда и трансмуральной ишемии, т. е. такая проба создает модель стенокардии.
Клиническими проявлениями в части случаев проведения пробы являются стенокардия или аритмия, иногда сопровождающиеся общей слабостью, снижением артериального давления, реже возникает одышка.
Наблюдение и регистрация этих клинических и электрокардиографических проявлений ишемии миокарда с разной степенью специфичности вносят существенный вклад в диагностику ИБС и оценку тяжести атеросклеротического поражения коронарного русла.
Применявшиеся ранее пробы с нечетко дозированной физической нагрузкой, в том числе двухступенчатая проба Мастера, позволяли относительно редко получить электрокардиографические сведения о возникновении ишемии, т. к. нагрузка была невелика и, главное, регистрация ЭКГ проводилась только перед нагрузкой и после окончания нагрузки.
Специфическими (диагностическими) клиническими и электрокардиографическими критериями положительной пробы с физической нагрузкой, при появлении которых следует прекратить нагрузку, являются:
Пробы с физической нагрузкой в кардиологии
Савелий Баргеро о диагностических возможностях проб с физическими нагрузками
Электрокардиография (ЭКГ) — основной и самый распространенный инструментальный метод диагностики ишемической болезни сердца (ИБС). Депрессия или элевация сегмента ST на ЭКГ, инверсия и другие альтерации зубца Т, особенно связанные с физическим или психоэмоциональным напряжением, достоверно указывают на патологию коронарных сосудов.
практикующий кардиолог, кандидат медицинских наук, город Москва. В 1980‑е годы одним из первых ученых в СССР разрабатывал методику диагностической чреспищеводной электрокардиостимуляции. Автор руководств по кардиологии и электрокардиографии. Его перу принадлежит несколько популярных книг, посвященных разным проблемам современной медицины.
Разнообразие клинических проявлений ИБС, распространенности и локализации поражений коронарных артерий в сочетании с низкой специфичностью изменений сегмента ST и зубца Т обусловливают трудности диагностики коронарной патологии. Связь ангинозного приступа при ИБС с физическим напряжением позволяет применять нагрузочные пробы: характерные изменения ЭКГ при физической нагрузке почти однозначно связаны с патологией коронарных артерий.
При снятии пробы с физической нагрузкой выполняются приседания, ходьба или бег на месте, наклоны или отжимания, выполняемые с разной интенсивностью и в разном темпе, что не позволяет унифицировать и стандартизировать диагностические физические нагрузки.
Применяемые сегодня велоэргометрия (ВЭМ) и проба на бегущей дорожке (тредмил-тест) дают возможность дозировать физическую нагрузку в килограммометрах (кг*м), джоулях (дж) или в единицах МЕТ (метаболический эквивалент, 1 МЕТ соответствует уровню основного обмена: 3,5 мл кислорода на 1 кг массы тела за минуту). Уровень потребления кислорода отражает функциональное состояние организма, прежде всего — состояние сердечно-сосудистой системы. Высокое потребление кислорода при физической нагрузке характерно для тренированных людей, снижение этого показателя свидетельствует об истощенных резервах сердечной мышцы.
Врачи-клиницисты (кардиологи и терапевты) должны знать диагностические возможности метода, показания и противопоказания к нему, некоторые ограничения его применения, накладываемые чувствительностью и специфичностью методики. Нагрузочные пробы назначаются:
Диагностическая нагрузочная проба
Пациентам с кардиалгией для верификации диагноза ИБС проводится проба с физической нагрузкой на велоэргометре или на тредмиле. Выбор методики исследования зависит от технических возможностей лаборатории, от предпочтений и в меньшей степени — от физического состояния пациента.
Кому‑то из пациентов легче выполнить упражнение на велоэргометре, другим удобнее воспользоваться бегущей дорожкой. Людям с избыточной массой тела (более 100–110 кг) предлагается тредмил, как и пациентам с сопутствующей патологией нижних конечностей (болезни суставов, сосудистая патология), которым бывает тяжело выполнить упражнение на велоэргометре.
Женщинам предпочтительно назначать бегущую дорожку, при прочих равных условиях они на тредмиле выполняют большую по мощности нагрузку, соответственно, достигается большее значение ЧСС. При выполнении пробы на велоэргометре женщины и пациенты старшего возраста прекращают нагрузку до достижения субмаксимальной ЧСС по экстракардиальным причинам (усталость, боли в ногах и т. п.), соответственно, проба оказывается незавершенной и диагностически незначимой.
Диагностическая проба с физической нагрузкой назначается пациентам с исходно неизмененной ЭКГ, на которой сегмент ST располагается на изолинии. Связано это прежде всего с тем, что положительная нагрузочная проба предполагает в классическом случае депрессию сегмента ST более 1 мм (0,1мВ) или его элевацию более 2 мм (0,2 мВ).
Прием бета-блокаторов и коронаролитиков, а также сосудорасширяющих лекарственных препаратов отменяется за 1–2 суток до исследования. Если по клиническим причинам отменить прием этих препаратов невозможно (загрудинные боли на фоне отмены медикаментов), интерпретация результатов исследования будет крайне затруднена, а сама проба будет лишена диагностического смысла.
Особый случай
Среди противопоказаний к проведению нагрузочных проб отсутствует депрессия сегмента ST и отрицательный зубец Т (имеются в виду отведения, где зубец Т облигатно положительный). В то же время к назначению нагрузочной пробы у таких пациентов необходимо подходить с осторожностью, а специалистам функциональной диагностики учитывать некоторые особенности при проведении исследования и оценке его результатов.
Проба с физической нагрузкой у пациентов с исходно измененной ЭКГ (депрессия ST и инверсия Т) проводится с сугубой осторожностью. Если при минимальных нагрузках (25 и 50 вт) с увеличением ЧСС сегмент ST возвращается к изолинии, то такую динамику ЭКГ следует расценивать как признак отрицательной пробы, отвергающей поражение коронарных артерий у пациента.
Положительная проба
Критерии положительной пробы: появление типичного ангинозного приступа, развитие во время пробы нарушения ритма или проводимости (мерцательной аритмии, атриовентрикулярной блокады, частых экстрасистол и др., депрессия сегмента ST более 2 мм при проведении пробы, инверсия зубца Т в отрицательную фазу). При положительной пробе следует отметить ЧСС, при которой появились указанные признаки, двойное произведение, максимальную мощность нагрузки или величину МЕТ при появлении критериев прекращения пробы.
Отрицательная проба
Заключение об отрицательной пробе формируется при отсутствии клинических и ЭКГ-признаков нарушения коронарного кровообращения. При этом следует обратить внимание на достижение пациентом субмаксимальной ЧСС (75–85 % от максимальной для его возраста ЧСС) и выполнение им нагрузки не менее 150 вт (12 МЕТ). Например, достижение ЧСС 150 мин-1 при нагрузке 125 вт не позволяет сделать вывод об отрицательности пробы, поскольку субмаксимальная ЧСС достигнута при нагрузке менее 150 вт. Если же при нагрузке 150 вт достигнута ЧСС 130 мин-1, что составляет менее 75 % максимальной ЧСС — пробу все же следует расценивать как отрицательную. Собственный опыт и данные медицинской литературы позволяют утверждать, что больные ИБС не способны выполнить нагрузку 150 вт с ЧСС менее субмаксимальной.
Сомнительная проба
Неинформативная проба
Проба может быть прекращена из‑за выраженной одышки, болей в суставах или в голенях до достижения пациентом субмаксимальной ЧСС при выполнении им нагрузки малой или средней мощности (менее 150 вт), при этом клинических и электрокардиографических критериев прекращения пробы не отмечается. Как правило, пациенты в этих случаях не достигают субмаксимальной ЧСС. Результаты таких проб расцениваются как неинформативные.
При физической нагрузке артериальное давление повышается. При исходном систолическом АД 160 мм рт. ст. и более от проведения теста следует отказаться, если в процессе выполнения пробы АД повышается до 230 мм рт. ст., пробу следует прекратить. Оценка результатов пробы проводится по общепринятым критериям, дополнительно оценивается тип реакции кровообращения на нагрузку как гипертензивный (неадекватный прирост АД на каждой ступени нагрузки).
Определение толерантности к физической нагрузке
Толерантность к физической нагрузке — это важный показатель у больных ИБС, в частности, после перенесенного инфаркта миокарда, стентирования коронарных сосудов, операции аортокоронарного шунтирования. Толерантность к физической нагрузке позволяет оценить эффективность проводимого лечения и реабилитационных мероприятий.
Для определения толерантности используется, как правило, методика ступенчато возрастающих нагрузок на велоэргометре с шагом 25–30 вт, длительность каждой ступени нагрузки не менее 3 минут (время, за которое развивается состояние steady state, — стабильный уровень потребления кислорода миокардом). При выполнении пробы на тредмиле мощность нагрузки задается скоростью движения ленты и углом ее наклона к горизонту, оценка толерантности осуществляется в единицах МЕТ.
Следует отметить, что количество ступеней нагрузки должно быть не более четырех, физическая детренированность, усталость, другие экстракардиальные причины ограничивают физическую работоспособность и повлияют на оценку результатов. Пробу не следует проводить излишне долго. Критериями прекращения пробы служат общепринятые клинические и электрокардиографические критерии (возникновение ангинозного приступа, динамика сегмента ST и зубца Т на ЭКГ, достижение субмаксимальной ЧСС). Мощность физической нагрузки, соответствующая толерантности, или величина МЕТ определяется по предыдущей выполненной ступени нагрузки. Так, если тест прекращен при выполнении нагрузки 100 вт, толерантность определяется как 75 вт. Если субмаксимальная ЧСС была достигнута при нагрузке 8 МЕТ, а предыдущая ступень тредмила была 6 МЕТ — толерантность определяется как 6 МЕТ.
Соответствие МЕТ основным видам деятельности
| МЕТ | Виды деятельности |
| 1 | Отдых |
| 2 | Ходьба по ровной местности в спокойном темпе |
| 4 | Быстрая ходьба |
| 7 | Прием душа |
| 10 | Подъем по лестнице до 5-го этажа в среднем темпе (без остановок) |
| 13 | Выполнение физической работы средней интенсивности (вскапывание огорода) |
| 18 | Занятия спортом |
Практическое значение имеет соотношение МЕТ различным видам деятельности, приведенным в таблице.
Клиницист (кардиолог или терапевт), должен знать показания и противопоказания к проведению пробы с физической нагрузкой, должен четко сформулировать задачу перед врачом функциональной диагностики, знать основные методические принципы проведения нагрузочных тестов, чтобы адекватно и критично оценить их результаты и практическое значение.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Велоэргометрия (ВЭМ)
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
«Кардиопрофи идеальное»
Диагностика сердечно-сосудистых заболеваний
«Доктор знает», ТВ-программа, телеканал «Открытый мир» (октябрь 2019г.)
Существуют заболевания сердца и сосудов, которые достаточно трудно диагностировать на ранней стадии. Происходит это из-за того, что некоторые недуги наиболее ярко проявляются в периоды физической активности.
Велоэргометрия в диагностике ССЗ
ВЭМ. Принцип методики
Как известно, физическая нагрузка вызывает увеличение частоты сердечных сокращений, а значит, сердцу требуется больше кислорода и питательных веществ.
Если у пациента имеются проблемы с коронарными артериями (сосудами сердечной мышцы), пороки сердца (врожденные или приобретенные), рубцы после инфарктов и другие изменения, сердце не справляется с нагрузкой, возникает ишемия (или кислородное голодание) сердечной мышцы. Это явление сразу же отражается в данных велоэргометрии: регистрируется характер нагрузки и время появления начальных признаков кислородного голодания (ишемии).
Визуально аппарат, используемый при тестировании, напоминает велотренажер. Помимо записи электрокардиограммы, в процессе «тренировки» идет непрерывная регистрация показателей частоты сокращений сердца и артериального давления (ЭКГ, ЧСС, АД).
Врач, проводящий велоэргометрию, следит также за дыханием и общим состоянием пациента. При очевидных признаках непереносимости процедуры, а также при чрезмерном увеличении ЧСС, тестирование останавливают.
Записанные в ходе велоэргометрии показания полезны не только для диагностики заболеваний сердца. ВЭМ-проба помогает, например, определить готовность человека к спортивным занятиям или иной, требующей выносливости, активной деятельности.
Данное исследование необходимо проводить всем, кто занимается спортом.
Аналогом этого тестирования является нагрузочный тредмил-тест.
Показания для проведения ВЭМ
Также показаниями к ВЭМ могут явиться жалобы на одышку. В качестве профилактического обследования велоэргометрия рекомендуется мужчинам с 40 лет и женщинам с 50 лет.
Велоэргометрия в «МедикСити»
ЭКГ с нагрузкой в «МедикСити»
ВЭМ при заболеваниях сердца
Кому нельзя проходить ВЭМ
Список противопоказаний к велоэргометрии достаточно обширен. В обследовании может быть отказано при таких болезнях и состояниях, как:
Проведение ВЭМ
Специально готовиться к процедуре не требуется, однако придется воздержаться от курения, приема содержащих кофеин напитков, спиртного. Последний прием пищи должен состояться не позднее, чем за 3 часа до тестирования.
Если пациент постоянно принимает лекарства, это следует сообщить врачу, чтобы специалист дал свои рекомендации.
В среднем, диагностика длится 10-15 минут. Начинается она со снятия у пациента электрокардиограммы и измерения АД в состоянии покоя.
Нагрузка повышается через равные промежутки времени (3 минуты). При этом все изменения сердечного ритма и давления крови фиксируются в протоколе.
Процедуру останавливают, если пациент жалуется на боль в грудной клетке, у него отмечается одышка, повысилось АД или на кардиограмме видны явные признаки ИБС.
Если же пациент чувствует себя хорошо и показатели не внушают опасений, тест прекращается, когда ЧСС достигает 85% от максимально допустимых значений.
Далее пациента отпускают, а врач анализирует полученные данные.
Расшифровка результатов ВЭМ
Аппаратные данные включают такие параметры, как:
После интерпретации данных больному выдают заключение.
Существует 4 основные формы заключения:
Отрицательная проба ВЭМ — при достижении максимальной нагрузки сохранились нормальные физиологические показатели. ИБС при этом в большинстве случаев исключается.
При всей информативности велоэргометрии для большинства пациентов, неопределенность результатов конкретной пробы может потребовать назначения дополнительных исследований.
Расшифровка тредмил-теста практически не отличается от расшифровки результатов ВЭМ. Нормальными показателями для тредмил-теста, так же, как и ВЭМ-пробы, являются отрицательные показатели.
Велоэргометрия. Цена
Не знаете, где пройти велоэргометрию в Москве? Приглашаем вас сделать это в нашей многопрофильной клинике!
Публикации в СМИ
Cтенокардия напряжения стабильная
Стабильная стенокардия напряжения — одно из основных проявлений ИБС. Главное и наиболее типичное проявление стенокардии напряжения — загрудинная боль, возникающая при физической нагрузке, эмоциональном стрессе, при выходе на холод, ходьбе против ветра, в покое после обильного приёма пищи.
Статистические данные. В год стенокардию напряжения фиксируют у 0,2–0,6% населения с преобладанием её у мужчин в возрасте 55–64 года (0,8% случаев). Она возникает у 30 000–40 000 взрослых на 1 млн населения в год, причём распространённость её зависит от пола и возраста • В возрастной группе населения 45–54 года стенокардию напряжения наблюдают у 2–5% мужчин и 0,5–1% женщин, в группе 65–74 года — у 11–20% мужчин и 10–14% женщин (в связи с уменьшением защитного действия эстрогенов в менопаузе) • До ИМ стенокардию напряжения отмечают у 20% пациентов, после ИМ — у 50% больных.
Этиология • В большинстве случаев стенокардия напряжения возникает из-за атеросклероза венечных (коронарных) артерий. Хотя между степенью атеросклеротического сужения, его протяжённостью и выраженностью клинических проявлений стенокрадии корреляция незначительна, считают, что венечные артерии должны быть сужены не менее чем на 50–75% прежде чем проявится несоответствие между потребностью миокарда в кислороде и его доставкой и возникнет клиническая картина заболевания • Другие причины (относительная недостаточность коронарного кровообращения) •• Стеноз устья аорты •• Гипертрофическая кардиомиопатия •• Первичная лёгочная артериальная гипертензия •• Тяжёлая артериальная гипертензия •• Недостаточность аортального клапана.
Патогенез • В результате несоответствия (дисбаланса) между потребностью миокарда в кислороде и его доставкой по венечным артериям вследствие атеросклеротического сужения просвета венечных артерий возникают: •• Ишемия миокарда (клинически проявляется болью за грудиной) •• Нарушения сократительной функции соответствующего участка сердечной мышцы •• Изменения биохимических и электрических процессов в сердечной мышце. При отсутствии достаточного количества кислорода клетки переходят на анаэробный тип окисления: глюкоза распадается до лактата, уменьшается внутриклеточный pH и истощается энергетический запас в кардиомиоцитах • В первую очередь страдают субэндокардиальные слои • Нарушается функция мембран кардиомиоцитов, что приводит к уменьшению внутриклеточной концентрации ионов калия и увеличению внутриклеточной концентрации ионов натрия • В зависимости от продолжительности ишемии миокарда изменения могут быть обратимыми или необратимыми (некроз миокарда, т.е. инфаркт) • Последовательности патологических изменений при ишемии миокарда: нарушение расслабления миокарда (нарушение диастолической функции) — нарушение сокращения миокарда (нарушение систолической функции) — изменения ЭКГ — болевой синдром.
Классификация Канадского сердечно-сосудистого общества (1976) • Класс I — «обычная физическая нагрузка не вызывает приступа стенокардии». Боли не возникают при ходьбе или подъёме по лестнице. Приступы появляются при сильном, быстром или продолжительном напряжении в работе • Класс II — «лёгкое ограничение обычной активности». Боли возникают при ходьбе или быстром подъёме по лестнице, ходьбе в гору, ходьбе или подъёме по лестнице после еды, в холод, против ветра, при эмоциональном стрессе или в течение нескольких часов после пробуждения. Ходьба на расстояние более 100–200 м по ровной местности или подъем более 1 лестничного пролёта по лестнице нормальным шагом и в нормальных условиях • Класс III — «значительное ограничение обычной физической активности». Ходьба по ровной местности или подъём на 1 лестничный пролёт лестницы нормальным шагом в нормальных условиях провоцируют возникновение приступа стенокардии • Класс IV — «невозможность любой физической нагрузки без дискомфорта». Возникновение приступов возможно в покое
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Жалобы. Характеристика болевого синдрома • Локализация боли — загрудинная • Условия возникновения боли — физическая нагрузка, сильные эмоции, обильный приём пищи, холод, ходьба против ветра, курение. У молодых людей нередко имеется так называемый феномен «прохождения через боль» (феномен «разминки») — уменьшение или исчезновение боли при увеличении или сохранении нагрузки (вслествие открытия сосудистых коллатералей) • Продолжительность боли — от 1 до 15 мин, имеет нарастающий характер («крещендо»). Если боль продолжается более 15 мин, следует предположить развитие ИМ • Условия прекращения боли — прекращение физической нагрузки, приём нитроглицерина • Характер боли при стенокардии (сжимающая, давящая, распирающая и т.д.), а также страх смерти носят весьма субъективный характер и не имеют серьёзного диагностического значения, поскольку во многом зависят от физического и интеллектуального восприятия пациента • Иррадиация боли — как в левые, так и в правые отделы грудной клетки и шеи. Классическая иррадиация — в левую руку, нижнюю челюсть.
Сопутствующие симптомы — тошнота, рвота, повышенная потливость, быстрая утомляемость, одышка, учащение ритма сердца, повышение (иногда снижение) АД.
Эквиваленты стенокардии: одышка (из-за нарушения диастолического расслабления) и резкая утомляемость при нагрузке (из-за снижения сердечного выброса при нарушении систолической функции миокарда с недостаточным снабжением скелетных мышц кислородом). Симптомы в любом случае должны уменьшаться при прекращении воздействия провоцирующего фактора (физической нагрузки, переохлаждения, курения) или приёме нитроглицерина.
Физикальные данные • При приступе стенокардии — бледность кожных покровов, обездвиженность (пациенты «замирают» в одном положении, поскольку любое движение усиливает боль), потливость, тахикардия (реже брадикардия), повышение АД (реже его снижение) • Могут выслушиваться экстрасистолы, «ритм галопа», систолический шум, возникающий из-за недостаточности митрального клапана в результате дисфункции сосочковых мышц • На записанной во время приступа стенокардии ЭКГ можно обнаружить изменения конечной части желудочкового комплекса (зубца T и сегмента ST), а также нарушения ритма сердца.
Лабораторные данные — вспомогательное значение; позволяют определить лишь наличие дислипидемии, выявить сопутствующие заболевания и ряд факторов риска (СД) либо исключить другие причины болевого синдрома (воспалительные заболевания, болезни крови, болезни щитовидной железы).
Инструментальные данные
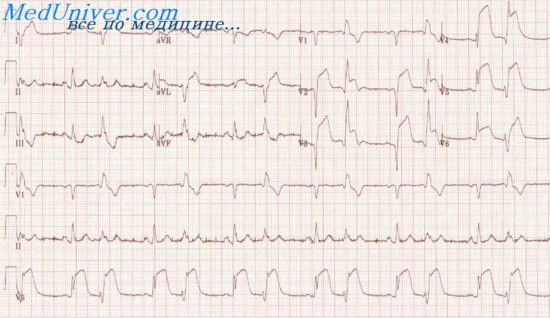
• ЭКГ во время приступа стенокардии: нарушения реполяризации в виде изменения зубцов Т и смещения сегмента ST вверх (субэндокардиальная ишемия) или вниз от изолинии (трансмуральная ишемия) либо нарушения ритма сердца.
• Суточное мониторирование ЭКГ позволяет выявить наличие болевых и безболевых эпизодов ишемии миокарда в привычных для больных условиях, а также возможные нарушения ритма сердца на протяжении суток.
• Велоэргометрия или тредмил (нагрузочная проба с одновременной регистрацией ЭКГ и АД). Чувствительность — 50–80%, специфичность — 80–95%. Критерий положительной нагрузочной пробы при велоэргометрии — изменения ЭКГ в виде горизонтальной депрессии сегмента ST более 1 мм продолжительностью более 0,08 с. Кроме того, при нагрузочных пробах можно выявить признаки, ассоциирующиеся с неблагоприятным прогнозом для больных со стенокардией напряжения: •• типичный болевой синдром •• депрессия сегмента ST более 2 мм •• сохранение депрессии сегмента ST более 6 мин после прекращения нагрузки •• появление депрессии сегмента ST при частоте сердечной системы (ЧСС) менее 120 в минуту •• наличие депрессии ST в нескольких отведениях, подъём сегмента ST во всех отведениях, за исключением aVR •• отсутствие подъёма АД или его снижение в ответ на физическую нагрузку •• возникновение аритмий сердца (особенно желудочковой тахикардии).
• ЭхоКГ в покое позволяет определить сократительную способность миокарда и провести дифференциальную диагностику болевого синдрома (пороки сердца, лёгочная гипертензия, кардиомиопатии, перикардиты, пролапс митрального клапана, гипертрофия левого желудочка при артериальной гипертензии).
• Стресс-ЭхоКГ (ЭхоКГ-оценка подвижности сегментов левого желудочка при увеличении ЧСС в результате введения добутамина, чреспищеводной ЭКС или под влиянием физической нагрузки) — более точный метод выявления недостаточности венечных артерий. Изменения локальной сократимости миокарда предшествуют другим проявлениям ишемии (изменениям ЭКГ, болевому синдрому). Чувствительность метода — 65–90%, специфичность — 90–95%. В отличие от велоэргометрии, стресс-ЭхоКГ позволяет выявить недостаточность венечных артерий при поражении одного сосуда. Показаниями для стресс-ЭхоКГ служат: •• атипичная стенокардия напряжения (наличие эквивалентов стенокардии или нечёткое описание пациентом болевого синдрома) •• трудность или невозможность выполнения нагрузочных проб •• неинформативность велоэргометрии при типичной клинике стенокардии •• отсутствие изменений на ЭКГ при нагрузочных пробах из-за блокады ножек пучка Хиса, признаков гипертрофии левого желудочка, признаков синдрома Вольффа–Паркинсона–Уайта при типичной клинике стенокардии напряжения •• положительная нагрузочная проба при велоэргометрии у молодых женщин (т.к. вероятность ИБС низка).
• Коронарная ангиография — «золотой стандарт» в диагностике ИБС, поскольку позволяет выявить наличие, локализацию и степень сужения венечных артерий. Показания (рекомендации Европейского общества кардиологов; 1997): •• стенокардия напряжения выше III функционального класса при отсутствии эффекта лекарственной терапии •• стенокардия напряжения I–II функционального класса после ИМ •• стенокардия напряжения с блокадой ножек пучка Хиса в сочетании с признаками ишемии по данным сцинтиграфии миокарда •• тяжёлые желудочковые аритмии •• стабильная стенокардия у больных, которым предстоит операция на сосудах (аорта, бедренные, сонные артерии) •• реваскуляризация миокарда (баллонная дилатация, аортокоронарное шунтирование) •• уточнение диагноза по клиническим или профессиональным (например, у лётчиков) соображениям.
• Сцинтиграфия миокарда — метод визуализации миокарда, позволяющий выявить участки ишемии. Метод весьма информативен при невозможности оценки ЭКГ в связи с блокадами ножек пучка Хиса.
Диагностика. В типичных случаях стабильную стенокардию напряжения диагностируют на основании детального сбора анамнеза, подробного физикального обследования пациента, записи ЭКГ в состоянии покоя и последующего критического анализа полученных данных. Считают, что эти виды обследования (анамнез, осмотр, аускультация, ЭКГ) достаточны для диагностики стенокардии напряжения при её классическом проявлении в 75% случаев. При сомнениях в диагнозе последовательно проводят суточное мониторирование ЭКГ, нагрузочные пробы (велоэргометрия, стресс-ЭхоКГ), при наличии соответствующих условий — сцинтиграфию миокарда. На заключительном этапе диагностики необходима коронарная ангиография.
Дифференциальная диагностика. Следует иметь ввиду, что синдром боли в грудной клетке может быть проявлением ряда заболеваний. Не следует забывать, что одновременно может быть несколько причин боли в грудной клетке • Заболевания ССС •• ИМ •• Стенокардия •• Прочие причины ••• возможно ишемического происхождения: стеноз устья аорты, недостаточность аортального клапана, гипертрофическая кардиомиопатия, артериальная гипертензия, лёгочная гипертензия, выраженная анемия ••• неишемические: расслоение аорты, перикардиты, пролапс митрального клапана • Заболевания ЖКТ •• Болезни пищевода — спазм пищевода, пищеводный рефлюкс, разрыв пищевода •• Болезни желудка — язвенная болезнь • Заболевания грудной стенки и позвоночника •• Синдром передней грудной стенки •• Синдром передней лестничной мышцы •• Хондрит рёберный (синдром Титце) •• Повреждения рёбер •• Опоясывающий лишай • Заболевания лёгких •• Пневмоторакс •• Пневмония с вовлечением плевры •• ТЭЛА с наличием инфаркта лёгкого или без него • Заболевания плевры.
ЛЕЧЕНИЕ. Цели — улучшение прогноза (профилактика ИМ и внезапной сердечной смерти) и уменьшение выраженности (устранение) симптомов заболевания. Применяют немедикаментозные, медикаментозные (лекарственные) и хирургические методы лечения.
• Немедикаментозное лечение — воздействие на факторы риска ИБС: диетические мероприятия с целью уменьшения дислипидемии и снижения массы тела, прекращение курения, достаточная физическая активность при отсутствии противопоказаний. Также необходимы нормализация уровня АД и коррекция нарушений углеводного обмена.
Нитраты. При введении нитратов происходит системная венодилатация, приводящая к уменьшению притока крови к сердцу (уменьшению преднагрузки), снижению давления в камерах сердца и уменьшению напряжения миокарда. Нитраты также вызывают снижение АД, уменьшают сопротивление току крови и постнагрузку. Кроме того, имеет значение расширение крупных венечных артерий и увеличение коллатерального кровотока. Эту группу препаратов подразделяют на нитраты короткого действия (нитроглицерин) и нитраты пролонгированного действия (изосорбид динитрат и изосорбид мононитрат).
• Для купирования приступа стенокардии применяют нитроглицерин (таблетированные формы сублингвально в дозе 0,3–0,6 мг и аэрозольные формы — спрей — применяют в дозе 0,4 мг также сублингвально). Нитраты короткого действия купируют боли через 1–5 мин. Повторные дозы нитроглицерина для купирования приступа стенокардии можно использовать с 5-минутным интервалом. Нитроглицерин в таблетках для сублингвального применения теряет свою активность через 2 мес с момента открытия пробирки в связи с летучестью нитроглицерина, поэтому необходима регулярная замена препарата.
• Для предупреждения приступов стенокардии, возникающих чаще 1 р/нед, используют нитраты длительного действия (изосорбид динитрат и изосорбид мононитрат) • Изосорбид динитрат в дозе 10–20 мг 2–4 р/сут (иногда до 6) за 30–40 мин до предполагаемой физической нагрузки. Ретардные формы изосорбида динитрата — в дозе 40–120 мг 1–2 р/сут до предполагаемой физической нагрузки • Изосорбид мононитрат в дозе 10–40 мг 2–4 р/сут, а ретардные формы — в дозе 40–120 мг 1–2 р/сут также за 30–40 мин до предполагаемой физической нагрузки.
• Толерантность к нитратам (потеря чувствительности, привыкание). Регулярное ежедневное применение нитратов в течение 1–2 нед и более может привести к уменьшению или исчезновению антиангинального эффекта •• Причина — уменьшение образования оксида азота, ускорение его инактивации из-за повышения активности фосфодиэстераз и повышение образования эндотелина-1, обладающего сосудосуживающим действием •• Профилактика — асимметричное (эксцентричное) назначение нитратов (например, 8 ч утра и 15 ч дня для изосорбида динитрата либо только 8 ч утра для изосорбида мононитрата). Таким образом обеспечивают безнитратный период длительностью более 6–8 ч для восстановления чувствительности ГМК сосудистой стенки к действию нитратов. Как правило, безнитратный период рекомендуют пациентам на время минимальной физической активности и минимального количества болевых приступов (в каждом случае индивидуально) •• Из других приёмов профилактики толерантности к нитратам используется назначение донаторов сульфгидрильных групп (ацетилцистеин, метионин), ингибиторов АПФ (каптоприл и др.), блокаторов рецепторов ангиотензина II, диуретиков, гидралазина, однако частота появления толерантности к нитратам на фоне их применения уменьшается в незначительной степени.
Молсидомин — близок по действию к нитратам (нитросодержащий вазодилататор). После всасывания молсидомин превращается в активное вещество, преобразующееся в оксид азота, что в конечном итоге приводит к расслаблению гладких мышц сосудов. Молсидомин применяют в дозе 2–4 мг 2–3 р/сут либо 8 мг 1–2 р/сут (пролонгированные формы).
Блокаторы медленных кальциевых каналов. Антиангинальный эффект заключается в умеренной вазодилатации (в т.ч. и венечных артерий), снижении потребности миокарда в кислороде (у представителей подгрупп верапамила и дилтиазема). Применяются: верапамил — 80–120 мг 2–3 р/сут, дилтиазем — 30–90 мг 2–3 р/сут.
Профилактика ИМ и внезапной сердечной смерти
• Клиническими исследованиями показано, что применение ацетилсалициловой кислоты в дозе 75–325 мг/сут значительно снижает риск развития ИМ и внезапной сердечной смерти. Больным стенокардией следует назначать ацетилсалициловую кислоту при отсутствии противопоказаний — язвенной болезни, болезней печени, повышенной кровоточивости, непереносимости препарата.
• Положительно на прогноз больных стабильной стенокардией напряжения влияет также снижение концентрации общего холестерина и холестерина ЛПНП с помощью гиполипидемических средств (симвастатина, правастатина). В настоящее время оптимальными уровнями считаются для общего холестерина не более 5 ммоль/л (190 мг%), для холестерина ЛПНП не более 3 ммоль/л (115 мг%).
Хирургическое лечение. При определении тактики хирургического лечения стабильной стенокардии напряжения необходимо учитывать ряд факторов: количество поражённых венечных артерий, фракцию выброса левого желудочка, наличие сопутствующего СД. Так, при одно-двухсосудистом поражении с нормальной фракцией выброса левого желудочка обычно начинают реваскуляризацию миокарда с чрескожной транслюминальной коронарной ангиопластики и стентирования. При наличии двух–трёхсосудистого поражения и снижении фракции выброса левого желудочка менее 45% или наличии сопутствующего СД целесообразнее проводить аортокоронарное шунтирование (см. также Атеросклероз коронарных артерий).
• Чрескожная ангиопластика (баллонная дилатация) — расширение суженного атеросклеротическим процессом участка венечной артерии миниатюрным баллоном под большим давлением при визуальном контроле во время ангиографии. Успех процедуры достигается в 95% случаев. При проведении ангиопластики возможны осложнения: •• смертность составляет 0,2% при однососудистом поражении и 0,5% при многососудистом поражении, ИМ возникает в 1% случаев, необходимость в аортокоронарном шунтировании появляется в 1% случаев; •• к поздним осложнениям относят рестенозы (у 35–40% больных в течение 6 мес после дилатации), а также появление стенокардии (у 25% пациентов в течение 6–12 мес).
• Параллельно с расширением просвета венечной артерии в последнее время применяют стентирование — имплантацию в место сужения стентов (тончайших проволочных каркасов, предотвращающих рестеноз).
• Коронарное шунтирование — создание анастомоза между аортой (или внутренней грудной артерией) и венечной артерией ниже (дистальнее) места сужения для восстановления эффективного кровоснабжения миокарда. В качестве трансплантата используют участок подкожной вены бедра, левую и правую внутренние грудные артерии, правую желудочно-сальниковую артерию, нижнюю надчревную артерию. Показания для коронарного шунтирования (рекомендации Европейского общества кардиологов; 1997) •• Фракция выброса левого желудочка менее 30% •• Поражение ствола левой венечной артерии •• Единственная непоражённая венечная артерия •• Дисфункция левого желудочка в сочетании с трёхсосудистым поражением, особенно при поражении передней межжелудочковой ветви левой венечной артерии в проксимальном отделе •• При проведении коронарного шунтирования также возможны осложнения — ИМ в 4–5% случаев (до 10%). Смертность составляет 1% при однососудистом поражении и 4–5% при многососудистом поражении. К поздним осложнениям аортокоронарного шунтирования относят рестенозирование (при использовании венозных трансплантатов в 10–20% случаев в течение первого года и по 2% каждый год в течение 5–7 лет). При использовании артериальных трансплантатов шунты остаются открытыми у 90% пациентов в течение 10 лет. В течение 3 лет стенокардия возобновляется у 25% пациентов.
Прогноз стабильной стенокардии напряжения при адекватной терапии и наблюдении за больными относительно благоприятный: смертность составляет 2–3% в год, фатальный ИМ развивается у 2–3% больных. Менее благоприятный прогноз имеют пациенты со снижением фракции выброса левого желудочка, высоким функциональным классом стабильной стенокардии напряжения, пожилые больные, пациенты с многососудистым поражением венечных артерий, стенозом основного ствола левой венечной артерии, проксимальным стенозом передней межжелудочковой ветви левой венечной артерии.
Профилактика • Прекращение курения, диета с низким содержанием холестерина и жиров, регулярное выполнение комплекса специальных упражнений • Гиполипидемические препараты.
Синонимы • Грудная жаба • Angina pectoris • Болезнь Гебердена.
МКБ-10 • I20.8 Другие формы стенокардии
Код вставки на сайт
Cтенокардия напряжения стабильная
Стабильная стенокардия напряжения — одно из основных проявлений ИБС. Главное и наиболее типичное проявление стенокардии напряжения — загрудинная боль, возникающая при физической нагрузке, эмоциональном стрессе, при выходе на холод, ходьбе против ветра, в покое после обильного приёма пищи.
Статистические данные. В год стенокардию напряжения фиксируют у 0,2–0,6% населения с преобладанием её у мужчин в возрасте 55–64 года (0,8% случаев). Она возникает у 30 000–40 000 взрослых на 1 млн населения в год, причём распространённость её зависит от пола и возраста • В возрастной группе населения 45–54 года стенокардию напряжения наблюдают у 2–5% мужчин и 0,5–1% женщин, в группе 65–74 года — у 11–20% мужчин и 10–14% женщин (в связи с уменьшением защитного действия эстрогенов в менопаузе) • До ИМ стенокардию напряжения отмечают у 20% пациентов, после ИМ — у 50% больных.
Этиология • В большинстве случаев стенокардия напряжения возникает из-за атеросклероза венечных (коронарных) артерий. Хотя между степенью атеросклеротического сужения, его протяжённостью и выраженностью клинических проявлений стенокрадии корреляция незначительна, считают, что венечные артерии должны быть сужены не менее чем на 50–75% прежде чем проявится несоответствие между потребностью миокарда в кислороде и его доставкой и возникнет клиническая картина заболевания • Другие причины (относительная недостаточность коронарного кровообращения) •• Стеноз устья аорты •• Гипертрофическая кардиомиопатия •• Первичная лёгочная артериальная гипертензия •• Тяжёлая артериальная гипертензия •• Недостаточность аортального клапана.
Патогенез • В результате несоответствия (дисбаланса) между потребностью миокарда в кислороде и его доставкой по венечным артериям вследствие атеросклеротического сужения просвета венечных артерий возникают: •• Ишемия миокарда (клинически проявляется болью за грудиной) •• Нарушения сократительной функции соответствующего участка сердечной мышцы •• Изменения биохимических и электрических процессов в сердечной мышце. При отсутствии достаточного количества кислорода клетки переходят на анаэробный тип окисления: глюкоза распадается до лактата, уменьшается внутриклеточный pH и истощается энергетический запас в кардиомиоцитах • В первую очередь страдают субэндокардиальные слои • Нарушается функция мембран кардиомиоцитов, что приводит к уменьшению внутриклеточной концентрации ионов калия и увеличению внутриклеточной концентрации ионов натрия • В зависимости от продолжительности ишемии миокарда изменения могут быть обратимыми или необратимыми (некроз миокарда, т.е. инфаркт) • Последовательности патологических изменений при ишемии миокарда: нарушение расслабления миокарда (нарушение диастолической функции) — нарушение сокращения миокарда (нарушение систолической функции) — изменения ЭКГ — болевой синдром.
Классификация Канадского сердечно-сосудистого общества (1976) • Класс I — «обычная физическая нагрузка не вызывает приступа стенокардии». Боли не возникают при ходьбе или подъёме по лестнице. Приступы появляются при сильном, быстром или продолжительном напряжении в работе • Класс II — «лёгкое ограничение обычной активности». Боли возникают при ходьбе или быстром подъёме по лестнице, ходьбе в гору, ходьбе или подъёме по лестнице после еды, в холод, против ветра, при эмоциональном стрессе или в течение нескольких часов после пробуждения. Ходьба на расстояние более 100–200 м по ровной местности или подъем более 1 лестничного пролёта по лестнице нормальным шагом и в нормальных условиях • Класс III — «значительное ограничение обычной физической активности». Ходьба по ровной местности или подъём на 1 лестничный пролёт лестницы нормальным шагом в нормальных условиях провоцируют возникновение приступа стенокардии • Класс IV — «невозможность любой физической нагрузки без дискомфорта». Возникновение приступов возможно в покое
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Жалобы. Характеристика болевого синдрома • Локализация боли — загрудинная • Условия возникновения боли — физическая нагрузка, сильные эмоции, обильный приём пищи, холод, ходьба против ветра, курение. У молодых людей нередко имеется так называемый феномен «прохождения через боль» (феномен «разминки») — уменьшение или исчезновение боли при увеличении или сохранении нагрузки (вслествие открытия сосудистых коллатералей) • Продолжительность боли — от 1 до 15 мин, имеет нарастающий характер («крещендо»). Если боль продолжается более 15 мин, следует предположить развитие ИМ • Условия прекращения боли — прекращение физической нагрузки, приём нитроглицерина • Характер боли при стенокардии (сжимающая, давящая, распирающая и т.д.), а также страх смерти носят весьма субъективный характер и не имеют серьёзного диагностического значения, поскольку во многом зависят от физического и интеллектуального восприятия пациента • Иррадиация боли — как в левые, так и в правые отделы грудной клетки и шеи. Классическая иррадиация — в левую руку, нижнюю челюсть.
Сопутствующие симптомы — тошнота, рвота, повышенная потливость, быстрая утомляемость, одышка, учащение ритма сердца, повышение (иногда снижение) АД.
Эквиваленты стенокардии: одышка (из-за нарушения диастолического расслабления) и резкая утомляемость при нагрузке (из-за снижения сердечного выброса при нарушении систолической функции миокарда с недостаточным снабжением скелетных мышц кислородом). Симптомы в любом случае должны уменьшаться при прекращении воздействия провоцирующего фактора (физической нагрузки, переохлаждения, курения) или приёме нитроглицерина.
Физикальные данные • При приступе стенокардии — бледность кожных покровов, обездвиженность (пациенты «замирают» в одном положении, поскольку любое движение усиливает боль), потливость, тахикардия (реже брадикардия), повышение АД (реже его снижение) • Могут выслушиваться экстрасистолы, «ритм галопа», систолический шум, возникающий из-за недостаточности митрального клапана в результате дисфункции сосочковых мышц • На записанной во время приступа стенокардии ЭКГ можно обнаружить изменения конечной части желудочкового комплекса (зубца T и сегмента ST), а также нарушения ритма сердца.
Лабораторные данные — вспомогательное значение; позволяют определить лишь наличие дислипидемии, выявить сопутствующие заболевания и ряд факторов риска (СД) либо исключить другие причины болевого синдрома (воспалительные заболевания, болезни крови, болезни щитовидной железы).
Инструментальные данные
• ЭКГ во время приступа стенокардии: нарушения реполяризации в виде изменения зубцов Т и смещения сегмента ST вверх (субэндокардиальная ишемия) или вниз от изолинии (трансмуральная ишемия) либо нарушения ритма сердца.
• Суточное мониторирование ЭКГ позволяет выявить наличие болевых и безболевых эпизодов ишемии миокарда в привычных для больных условиях, а также возможные нарушения ритма сердца на протяжении суток.
• Велоэргометрия или тредмил (нагрузочная проба с одновременной регистрацией ЭКГ и АД). Чувствительность — 50–80%, специфичность — 80–95%. Критерий положительной нагрузочной пробы при велоэргометрии — изменения ЭКГ в виде горизонтальной депрессии сегмента ST более 1 мм продолжительностью более 0,08 с. Кроме того, при нагрузочных пробах можно выявить признаки, ассоциирующиеся с неблагоприятным прогнозом для больных со стенокардией напряжения: •• типичный болевой синдром •• депрессия сегмента ST более 2 мм •• сохранение депрессии сегмента ST более 6 мин после прекращения нагрузки •• появление депрессии сегмента ST при частоте сердечной системы (ЧСС) менее 120 в минуту •• наличие депрессии ST в нескольких отведениях, подъём сегмента ST во всех отведениях, за исключением aVR •• отсутствие подъёма АД или его снижение в ответ на физическую нагрузку •• возникновение аритмий сердца (особенно желудочковой тахикардии).
• ЭхоКГ в покое позволяет определить сократительную способность миокарда и провести дифференциальную диагностику болевого синдрома (пороки сердца, лёгочная гипертензия, кардиомиопатии, перикардиты, пролапс митрального клапана, гипертрофия левого желудочка при артериальной гипертензии).
• Стресс-ЭхоКГ (ЭхоКГ-оценка подвижности сегментов левого желудочка при увеличении ЧСС в результате введения добутамина, чреспищеводной ЭКС или под влиянием физической нагрузки) — более точный метод выявления недостаточности венечных артерий. Изменения локальной сократимости миокарда предшествуют другим проявлениям ишемии (изменениям ЭКГ, болевому синдрому). Чувствительность метода — 65–90%, специфичность — 90–95%. В отличие от велоэргометрии, стресс-ЭхоКГ позволяет выявить недостаточность венечных артерий при поражении одного сосуда. Показаниями для стресс-ЭхоКГ служат: •• атипичная стенокардия напряжения (наличие эквивалентов стенокардии или нечёткое описание пациентом болевого синдрома) •• трудность или невозможность выполнения нагрузочных проб •• неинформативность велоэргометрии при типичной клинике стенокардии •• отсутствие изменений на ЭКГ при нагрузочных пробах из-за блокады ножек пучка Хиса, признаков гипертрофии левого желудочка, признаков синдрома Вольффа–Паркинсона–Уайта при типичной клинике стенокардии напряжения •• положительная нагрузочная проба при велоэргометрии у молодых женщин (т.к. вероятность ИБС низка).
• Коронарная ангиография — «золотой стандарт» в диагностике ИБС, поскольку позволяет выявить наличие, локализацию и степень сужения венечных артерий. Показания (рекомендации Европейского общества кардиологов; 1997): •• стенокардия напряжения выше III функционального класса при отсутствии эффекта лекарственной терапии •• стенокардия напряжения I–II функционального класса после ИМ •• стенокардия напряжения с блокадой ножек пучка Хиса в сочетании с признаками ишемии по данным сцинтиграфии миокарда •• тяжёлые желудочковые аритмии •• стабильная стенокардия у больных, которым предстоит операция на сосудах (аорта, бедренные, сонные артерии) •• реваскуляризация миокарда (баллонная дилатация, аортокоронарное шунтирование) •• уточнение диагноза по клиническим или профессиональным (например, у лётчиков) соображениям.
• Сцинтиграфия миокарда — метод визуализации миокарда, позволяющий выявить участки ишемии. Метод весьма информативен при невозможности оценки ЭКГ в связи с блокадами ножек пучка Хиса.
Диагностика. В типичных случаях стабильную стенокардию напряжения диагностируют на основании детального сбора анамнеза, подробного физикального обследования пациента, записи ЭКГ в состоянии покоя и последующего критического анализа полученных данных. Считают, что эти виды обследования (анамнез, осмотр, аускультация, ЭКГ) достаточны для диагностики стенокардии напряжения при её классическом проявлении в 75% случаев. При сомнениях в диагнозе последовательно проводят суточное мониторирование ЭКГ, нагрузочные пробы (велоэргометрия, стресс-ЭхоКГ), при наличии соответствующих условий — сцинтиграфию миокарда. На заключительном этапе диагностики необходима коронарная ангиография.
Дифференциальная диагностика. Следует иметь ввиду, что синдром боли в грудной клетке может быть проявлением ряда заболеваний. Не следует забывать, что одновременно может быть несколько причин боли в грудной клетке • Заболевания ССС •• ИМ •• Стенокардия •• Прочие причины ••• возможно ишемического происхождения: стеноз устья аорты, недостаточность аортального клапана, гипертрофическая кардиомиопатия, артериальная гипертензия, лёгочная гипертензия, выраженная анемия ••• неишемические: расслоение аорты, перикардиты, пролапс митрального клапана • Заболевания ЖКТ •• Болезни пищевода — спазм пищевода, пищеводный рефлюкс, разрыв пищевода •• Болезни желудка — язвенная болезнь • Заболевания грудной стенки и позвоночника •• Синдром передней грудной стенки •• Синдром передней лестничной мышцы •• Хондрит рёберный (синдром Титце) •• Повреждения рёбер •• Опоясывающий лишай • Заболевания лёгких •• Пневмоторакс •• Пневмония с вовлечением плевры •• ТЭЛА с наличием инфаркта лёгкого или без него • Заболевания плевры.
ЛЕЧЕНИЕ. Цели — улучшение прогноза (профилактика ИМ и внезапной сердечной смерти) и уменьшение выраженности (устранение) симптомов заболевания. Применяют немедикаментозные, медикаментозные (лекарственные) и хирургические методы лечения.
• Немедикаментозное лечение — воздействие на факторы риска ИБС: диетические мероприятия с целью уменьшения дислипидемии и снижения массы тела, прекращение курения, достаточная физическая активность при отсутствии противопоказаний. Также необходимы нормализация уровня АД и коррекция нарушений углеводного обмена.
Нитраты. При введении нитратов происходит системная венодилатация, приводящая к уменьшению притока крови к сердцу (уменьшению преднагрузки), снижению давления в камерах сердца и уменьшению напряжения миокарда. Нитраты также вызывают снижение АД, уменьшают сопротивление току крови и постнагрузку. Кроме того, имеет значение расширение крупных венечных артерий и увеличение коллатерального кровотока. Эту группу препаратов подразделяют на нитраты короткого действия (нитроглицерин) и нитраты пролонгированного действия (изосорбид динитрат и изосорбид мононитрат).
• Для купирования приступа стенокардии применяют нитроглицерин (таблетированные формы сублингвально в дозе 0,3–0,6 мг и аэрозольные формы — спрей — применяют в дозе 0,4 мг также сублингвально). Нитраты короткого действия купируют боли через 1–5 мин. Повторные дозы нитроглицерина для купирования приступа стенокардии можно использовать с 5-минутным интервалом. Нитроглицерин в таблетках для сублингвального применения теряет свою активность через 2 мес с момента открытия пробирки в связи с летучестью нитроглицерина, поэтому необходима регулярная замена препарата.
• Для предупреждения приступов стенокардии, возникающих чаще 1 р/нед, используют нитраты длительного действия (изосорбид динитрат и изосорбид мононитрат) • Изосорбид динитрат в дозе 10–20 мг 2–4 р/сут (иногда до 6) за 30–40 мин до предполагаемой физической нагрузки. Ретардные формы изосорбида динитрата — в дозе 40–120 мг 1–2 р/сут до предполагаемой физической нагрузки • Изосорбид мононитрат в дозе 10–40 мг 2–4 р/сут, а ретардные формы — в дозе 40–120 мг 1–2 р/сут также за 30–40 мин до предполагаемой физической нагрузки.
• Толерантность к нитратам (потеря чувствительности, привыкание). Регулярное ежедневное применение нитратов в течение 1–2 нед и более может привести к уменьшению или исчезновению антиангинального эффекта •• Причина — уменьшение образования оксида азота, ускорение его инактивации из-за повышения активности фосфодиэстераз и повышение образования эндотелина-1, обладающего сосудосуживающим действием •• Профилактика — асимметричное (эксцентричное) назначение нитратов (например, 8 ч утра и 15 ч дня для изосорбида динитрата либо только 8 ч утра для изосорбида мононитрата). Таким образом обеспечивают безнитратный период длительностью более 6–8 ч для восстановления чувствительности ГМК сосудистой стенки к действию нитратов. Как правило, безнитратный период рекомендуют пациентам на время минимальной физической активности и минимального количества болевых приступов (в каждом случае индивидуально) •• Из других приёмов профилактики толерантности к нитратам используется назначение донаторов сульфгидрильных групп (ацетилцистеин, метионин), ингибиторов АПФ (каптоприл и др.), блокаторов рецепторов ангиотензина II, диуретиков, гидралазина, однако частота появления толерантности к нитратам на фоне их применения уменьшается в незначительной степени.
Молсидомин — близок по действию к нитратам (нитросодержащий вазодилататор). После всасывания молсидомин превращается в активное вещество, преобразующееся в оксид азота, что в конечном итоге приводит к расслаблению гладких мышц сосудов. Молсидомин применяют в дозе 2–4 мг 2–3 р/сут либо 8 мг 1–2 р/сут (пролонгированные формы).
Блокаторы медленных кальциевых каналов. Антиангинальный эффект заключается в умеренной вазодилатации (в т.ч. и венечных артерий), снижении потребности миокарда в кислороде (у представителей подгрупп верапамила и дилтиазема). Применяются: верапамил — 80–120 мг 2–3 р/сут, дилтиазем — 30–90 мг 2–3 р/сут.
Профилактика ИМ и внезапной сердечной смерти
• Клиническими исследованиями показано, что применение ацетилсалициловой кислоты в дозе 75–325 мг/сут значительно снижает риск развития ИМ и внезапной сердечной смерти. Больным стенокардией следует назначать ацетилсалициловую кислоту при отсутствии противопоказаний — язвенной болезни, болезней печени, повышенной кровоточивости, непереносимости препарата.
• Положительно на прогноз больных стабильной стенокардией напряжения влияет также снижение концентрации общего холестерина и холестерина ЛПНП с помощью гиполипидемических средств (симвастатина, правастатина). В настоящее время оптимальными уровнями считаются для общего холестерина не более 5 ммоль/л (190 мг%), для холестерина ЛПНП не более 3 ммоль/л (115 мг%).
Хирургическое лечение. При определении тактики хирургического лечения стабильной стенокардии напряжения необходимо учитывать ряд факторов: количество поражённых венечных артерий, фракцию выброса левого желудочка, наличие сопутствующего СД. Так, при одно-двухсосудистом поражении с нормальной фракцией выброса левого желудочка обычно начинают реваскуляризацию миокарда с чрескожной транслюминальной коронарной ангиопластики и стентирования. При наличии двух–трёхсосудистого поражения и снижении фракции выброса левого желудочка менее 45% или наличии сопутствующего СД целесообразнее проводить аортокоронарное шунтирование (см. также Атеросклероз коронарных артерий).
• Чрескожная ангиопластика (баллонная дилатация) — расширение суженного атеросклеротическим процессом участка венечной артерии миниатюрным баллоном под большим давлением при визуальном контроле во время ангиографии. Успех процедуры достигается в 95% случаев. При проведении ангиопластики возможны осложнения: •• смертность составляет 0,2% при однососудистом поражении и 0,5% при многососудистом поражении, ИМ возникает в 1% случаев, необходимость в аортокоронарном шунтировании появляется в 1% случаев; •• к поздним осложнениям относят рестенозы (у 35–40% больных в течение 6 мес после дилатации), а также появление стенокардии (у 25% пациентов в течение 6–12 мес).
• Параллельно с расширением просвета венечной артерии в последнее время применяют стентирование — имплантацию в место сужения стентов (тончайших проволочных каркасов, предотвращающих рестеноз).
• Коронарное шунтирование — создание анастомоза между аортой (или внутренней грудной артерией) и венечной артерией ниже (дистальнее) места сужения для восстановления эффективного кровоснабжения миокарда. В качестве трансплантата используют участок подкожной вены бедра, левую и правую внутренние грудные артерии, правую желудочно-сальниковую артерию, нижнюю надчревную артерию. Показания для коронарного шунтирования (рекомендации Европейского общества кардиологов; 1997) •• Фракция выброса левого желудочка менее 30% •• Поражение ствола левой венечной артерии •• Единственная непоражённая венечная артерия •• Дисфункция левого желудочка в сочетании с трёхсосудистым поражением, особенно при поражении передней межжелудочковой ветви левой венечной артерии в проксимальном отделе •• При проведении коронарного шунтирования также возможны осложнения — ИМ в 4–5% случаев (до 10%). Смертность составляет 1% при однососудистом поражении и 4–5% при многососудистом поражении. К поздним осложнениям аортокоронарного шунтирования относят рестенозирование (при использовании венозных трансплантатов в 10–20% случаев в течение первого года и по 2% каждый год в течение 5–7 лет). При использовании артериальных трансплантатов шунты остаются открытыми у 90% пациентов в течение 10 лет. В течение 3 лет стенокардия возобновляется у 25% пациентов.
Прогноз стабильной стенокардии напряжения при адекватной терапии и наблюдении за больными относительно благоприятный: смертность составляет 2–3% в год, фатальный ИМ развивается у 2–3% больных. Менее благоприятный прогноз имеют пациенты со снижением фракции выброса левого желудочка, высоким функциональным классом стабильной стенокардии напряжения, пожилые больные, пациенты с многососудистым поражением венечных артерий, стенозом основного ствола левой венечной артерии, проксимальным стенозом передней межжелудочковой ветви левой венечной артерии.
Профилактика • Прекращение курения, диета с низким содержанием холестерина и жиров, регулярное выполнение комплекса специальных упражнений • Гиполипидемические препараты.
Синонимы • Грудная жаба • Angina pectoris • Болезнь Гебердена.
МКБ-10 • I20.8 Другие формы стенокардии