Торпидность мышления. Осциллирующее мышление
Торпидность мышления (от англ. torpidus — вялый, неактивный, оцепенелый, бесчувственный) обозначается также терминами вязкость мышления, инертность мышления, прилипчивость мышления. Характеризуется снижением подвижности процессов мышления, замедленным переключением мышления с одного целевого представления на другое. Развивая одну какую-то тему, пациенты как бы увязают в ней, топчутся на одном месте, продвигаются вперёд очень медленно и не могут перевести внимание на другую тему, даже если вполне исчерпали предыдущую.
 | При патологиях мышления у кого-то из близких Вы можете записаться на консультацию в нашей клинике онлайн или позвонить нам |
Нередко, отвечая на следующий вопрос, они неоднократно возвращаются к уже сказанному, по несколько раз повторяются. Попытки собеседника ускорить темп сообщений часто встречают со стороны пациента реакцию недовольства, обиды на то, что их не хотят слушать или не придают их высказываниям должного значения. Торпидность мышления обычно сочетается с брадифренией, чрезмерной детализацией, громоздкими и тяжеловесными построениями фраз. Типичные проявления расстройства встречаются у пациентов с эпилепсией, паркинсонизмом, травматическими повреждениями височных отделов головного мозга.
Осциллирующее мышление. Осциллирующее мышление (от лат. oscillum — качание, колебание) есть особенность мыслительной активности, выражающаяся в неравномерности темпа мышления, в резких колебаниях скорости мышления. Темп мышления не остаётся всегда неизменным и в норме, он постоянно меняется в зависимости от разных обстоятельств. Когда эти колебания принимают болезненный характер, можно видеть, как в ходе беседы пациенты говорят то быстро, громко и много, словно куда-то спешат, то вдруг замедляют речь, ограничиваются отдельными высказываниями, говорят тихо, будто для себя, они вроде бы отключаются от беседы и думают о чём-то своём. Затем следует период нового оживления, который сменяется очередным спадом, и так далее.
Длительность периодов оживления и затухания активности мышления ограничивается несколькими минутами. Сами пациенты этого обычно не замечают и никак не объясняют столь заметных колебаний своей психической активности. Данный феномен иногда касается не только обычного, но и бредового мышления. Описан, например, осциллирующий бред — нестойкие, то появляющиеся, то исчезающие бредовые идеи. У маниакальных пациентов выявлена флуктуация внимания — неустойчивость внимания с его переходами с одного объекта на другой. К.Ясперс упоминает о флуктуации сознания — колебаниях ясности сознания, «которые иногда переходят в его полное отсутствие». Он сообщает о пациенте, у которого такие флуктуации происходили в течение одной минуты. Автор подчёркивает, что у пациентов с эпилепсией «нормальное сознание, измеряемое реакцией на едва заметные стимулы, выказывает значительно более высокую меру флуктуации, чем у здоровых людей».
Торпидность мышления. Осциллирующее мышление
Торпидность мышления (от англ. torpidus — вялый, неактивный, оцепенелый, бесчувственный) обозначается также терминами вязкость мышления, инертность мышления, прилипчивость мышления. Характеризуется снижением подвижности процессов мышления, замедленным переключением мышления с одного целевого представления на другое. Развивая одну какую-то тему, пациенты как бы увязают в ней, топчутся на одном месте, продвигаются вперёд очень медленно и не могут перевести внимание на другую тему, даже если вполне исчерпали предыдущую.
 | При патологиях мышления у кого-то из близких Вы можете записаться на консультацию в нашей клинике онлайн или позвонить нам |
Нередко, отвечая на следующий вопрос, они неоднократно возвращаются к уже сказанному, по несколько раз повторяются. Попытки собеседника ускорить темп сообщений часто встречают со стороны пациента реакцию недовольства, обиды на то, что их не хотят слушать или не придают их высказываниям должного значения. Торпидность мышления обычно сочетается с брадифренией, чрезмерной детализацией, громоздкими и тяжеловесными построениями фраз. Типичные проявления расстройства встречаются у пациентов с эпилепсией, паркинсонизмом, травматическими повреждениями височных отделов головного мозга.
Осциллирующее мышление. Осциллирующее мышление (от лат. oscillum — качание, колебание) есть особенность мыслительной активности, выражающаяся в неравномерности темпа мышления, в резких колебаниях скорости мышления. Темп мышления не остаётся всегда неизменным и в норме, он постоянно меняется в зависимости от разных обстоятельств. Когда эти колебания принимают болезненный характер, можно видеть, как в ходе беседы пациенты говорят то быстро, громко и много, словно куда-то спешат, то вдруг замедляют речь, ограничиваются отдельными высказываниями, говорят тихо, будто для себя, они вроде бы отключаются от беседы и думают о чём-то своём. Затем следует период нового оживления, который сменяется очередным спадом, и так далее.
Длительность периодов оживления и затухания активности мышления ограничивается несколькими минутами. Сами пациенты этого обычно не замечают и никак не объясняют столь заметных колебаний своей психической активности. Данный феномен иногда касается не только обычного, но и бредового мышления. Описан, например, осциллирующий бред — нестойкие, то появляющиеся, то исчезающие бредовые идеи. У маниакальных пациентов выявлена флуктуация внимания — неустойчивость внимания с его переходами с одного объекта на другой. К.Ясперс упоминает о флуктуации сознания — колебаниях ясности сознания, «которые иногда переходят в его полное отсутствие». Он сообщает о пациенте, у которого такие флуктуации происходили в течение одной минуты. Автор подчёркивает, что у пациентов с эпилепсией «нормальное сознание, измеряемое реакцией на едва заметные стимулы, выказывает значительно более высокую меру флуктуации, чем у здоровых людей».
ТОРПИДНЫЙ
Смотреть что такое «ТОРПИДНЫЙ» в других словарях:
ТОРПИДНЫЙ — (лат., от torpere столбенеть). В медицине: бесчувственный, оцепенелый, вялый. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. ТОРПИДНЫЙ в медицине торпидным состоянием назыв. общее слабосилие. Словарь иностранных… … Словарь иностранных слов русского языка
торпидный — бесчувственный, неактивный, оцепенелый, вялый Словарь русских синонимов. торпидный прил., кол во синонимов: 4 • бесчувственный (44) • … Словарь синонимов
торпидный — (лат. torpidus оцепеневший, бесчувственный) вялый, неактивный (о течении болезни) … Большой медицинский словарь
торпидный — торп идный … Русский орфографический словарь
ТОРПИДНЫЙ — [от лат. torpidus] мед. оцепенелый, бесчувственный, вялый, не реагирующий (напр., Т. течение болезни) … Психомоторика: cловарь-справочник
Артериовенозная мальформация — МКБ 10 Q27.327.3, Q28.028.0, Q28.228.2 … Википедия
ТОРПИДНОСТЬ — (этим. см. торпидный). Болезненно ослабевшая возбуждаемость организма, общее слабосилие, вялость. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. ТОРПИДНОСТЬ этимологию см. торпидный. Онемение, оцепенение, вялость … Словарь иностранных слов русского языка
бесчувственный — См. бесстрастный, неблагодарный … Словарь синонимов
вялый — Безжизненный, бесстрастный, апатичный, инертный, дряблый, медлительный, мешкотный, неповоротливый, неподвижный, нерасторопный, сонливый, сонный, флегматический, тяжелый на подъем; ворона, мямля, разиня, соня, байбак, мокрая курица. Прот. слабый.… … Словарь синонимов
неактивный — безынициативный, инертный, торпидный, недеятельный, бездейственный, полупассивный, малоактивный, созерцательный, бездеятельный, пассивный, малодеятельный Словарь русских синонимов. неактивный прил., кол во синонимов: 12 • бездейственный … Словарь синонимов
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашиков Д. В., уролога со стажем в 19 лет.
Определение болезни. Причины заболевания
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины заболевания
Чаще всего уретрит вызывают инфекции, передающиеся половым путём, и условно-патогенные микроорганизмы: гоноккоки, хламидии, микоплазма, менингококки, вирус герпеса, аденовирус, бледная трепонема, уреплазма. Вероятность развития заболевания напрямую связана с образом жизни: количеством незащищенных половых актов, снижением иммунитета и несоблюдением гигиенических мероприятий. В зоне риска находятся мужчины и женщины 18-35 лет, ведущие активную половую жизнь и не использующие барьерный метод контрацепции.
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
Симптомы уретрита
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно «склеивание» и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков заболевания.
Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют (преимущественно у мужчин):
По клиническому течению выделяют уретриты:
Осложнения уретрита
Диагностика уретрита
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
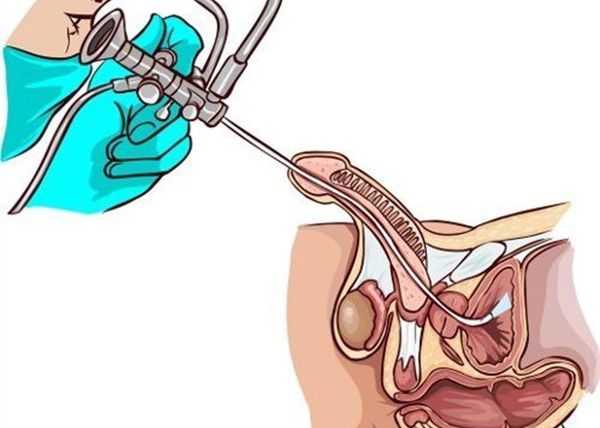
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
С целью эвакуации возбудителя из мочевых путей и восстановления применяют местную терапию, включающую в себя инстилляции водного раствора хлоргекседина, колларгола, уропротекторов.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
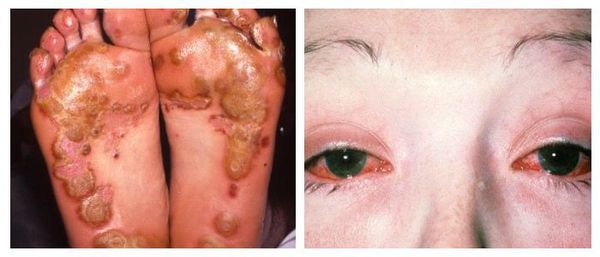
Что значит торпидное течение болезни
Российский научный центр рентгенорадиологии МЗ РФ, Москва
Российский научный центр рентгенорадиологии МЗ РФ, Москва
ФБГУ «Российский научный центр рентгенорадиологии» Минздрава России, Москва, Россия
Редкое наблюдение торпидного течения рецидивирующей тимомы
Журнал: Онкология. Журнал им. П.А. Герцена. 2019;8(1): 45-47
Чхиквадзе В. Д., Колесников П. Г., Ковбасюк Д. А. Редкое наблюдение торпидного течения рецидивирующей тимомы. Онкология. Журнал им. П.А. Герцена. 2019;8(1):45-47.
Chkhikvadze V D, Kolesnikov P G, Kovbasyuk D A. A rare case of torpid recurrent thymoma. P.A. Herzen Journal of Oncology. 2019;8(1):45-47.
https://doi.org/10.17116/onkolog2019801145
Российский научный центр рентгенорадиологии МЗ РФ, Москва
Тимомы относятся к редким опухолям человека, отличаются разнообразием гистологических типов, клинического проявления и непредсказуемым прогнозом. Опыт диагностики и лечения тимом, накопленный на протяжении нескольких десятков лет, даже в ведущих специализированных торакальных клиниках невелик и составляет от одного до нескольких сотен наблюдений. Соответственно до настоящего времени нет единого мнения по различным вопросам лечения этого заболевания, в том числе по тактике лечения рецидивов тимом с применением хирургического метода. Представлено наблюдение больной 48 лет, которой по поводу местно-распространенной тимомы было проведено комбинированное лечение более 10 лет назад — тимомэктомия с резекцией перикарда, медиастинальной плевры, легкого и диафрагмального нерва справа c дополнительной послеоперационной лучевой терапией. Больная регулярно обследовалась после лечения, в результате которого через 46, 84, 96, 109 и 116 мес после лечения первичной опухоли выявлены рецидивы тимомы, которые всегда локализовались в различных участках париетальной, медиастинальной и висцеральной плевры справа. Выявленные рецидивы в те же сроки удаляли хирургическим путем, во всех случаях гистологический тип тимомы был В1. Больная через 10 лет и 9 мес после лечения жива без клинических проявлений прогрессирования опухоли. При хирургическом и комбинированном лечении местно-распространенных тимом с прорастанием плевры, очевидно, следует выполнять более широкое иссечение париетальной плевры, вплоть до тотальной плеврэктомии, а при планировании лучевой терапии — учесть высокую вероятность развития метастазов по париетальной плевре и по возможности увеличить поля облучения.
Российский научный центр рентгенорадиологии МЗ РФ, Москва
Российский научный центр рентгенорадиологии МЗ РФ, Москва
ФБГУ «Российский научный центр рентгенорадиологии» Минздрава России, Москва, Россия
Тимомы относятся к редким опухолям человека, отличаются разнообразием гистологических типов, клинических проявлений и непредсказуемым прогнозом. В США заболеваемость тимомой составляет 0,13 случая на 100 000 населения [1]. В Клинических рекомендациях по диагностике и лечению больных с опухолями средостения и вилочковой железы Российской ассоциации онкологов указывается, что частота опухолей средостения составляет 1% от всех онкологических заболеваний, 20% из которых тимомы [2], а для опухолей переднего средостения этот процент достигает 50. Тимомы развиваются из эпителиальных клеток вилочковой железы, чаще всего встречаются в возрасте от 40 до 60 лет и не зависят от половой принадлежности [3]. По гистологической классификации, предложенной ВОЗ в 1999 г. и пересмотренной в 2004 г., выделяют 6 типов тимом: А, АВ, В1, В2, В3, С по мере нарастания степени злокачественности. Наиболее часто (92%) у больных рецидив возникает и распространяется по плевре, а локальный рецидив составляет 5%. Общая выживаемость через 5 и 10 лет после рецидива 37 и 16% соответственно. Опыт диагностики и лечения тимом, накопленный на протяжении нескольких десятков лет, даже в ведущих специализированных торакальных клиниках невелик и составляет от одного до нескольких сотен наблюдений. До настоящего времени нет единого мнения по различным вопросам лечения этого заболевания, в том числе по тактике лечения рецидивов тимомы с применением хирургического метода [3—6].
Представляем наблюдение больной с относительно благоприятной формой тимомы типа В1, которую после комбинированного лечения многократно (5 раз) оперировали по поводу рецидива заболевания (метастазы опухоли в плевре) в течение 10 лет.
Больная А., 48 лет, поступила в РНЦРР 30.01.08 для проведения адъювантной лучевой терапии после хирургического лечения 16.01.08 в одной из клиник Москвы по поводу местно-распространенной тимомы переднего средостения. Комбинированная тимомэктомия с краевой резекцией верхней и средней доли правого легкого, перикарда и диафрагмального нерва произведена боковым торакотомным доступом справа. При пересмотре гистологических препаратов удаленной опухоли в РНЦРР выявлены участки тимомы типа В1. Рентгенологическое исследование легких и средостения, КТ органов грудной клетки с болюсным контрастным усилением, УЗИ органов брюшной полости и забрюшинного пространства, лимфатических узлов шеи, над-, подключичной и аксиллярных областей прогрессирования опухоли не выявили. С 04.02.08 по 07.03.08 проведена послеоперационная дистанционная лучевая терапия на область средостения с 2 полей 6×8 и 6×8 см, под углами 50° и 315°, с клином 30°, РОД 2 Гр, СОД 50 Гр. Лечение перенесла удовлетворительно.
В последующем больная находилась под регулярным динамическим наблюдением в РНЦРР с контрольными обследованиями преимущественно через каждые 6 мес, которые включали МСКТ органов грудной клетки и брюшной полости с болюсным контрастным усилением. Спустя 3 года и 10 мес после лечения при очередной контрольной МСКТ на фоне релаксации правого купола диафрагмы (следствие резекции диафрагмального нерва) в заднем реберно-диафрагмальном синусе, в проекции 10-го сегмента правого легкого, на диафрагмальной плевре четко визуализировалось образование неправильной овальной формы размером 31×12 мм, с четкими, ровными контурами, на широком основании, плотностью около 58 ед.Н., которое накапливало контрастное вещество до 80 ед.Н. Оно было расценено как метастаз тимомы в плевре, и 06.12.11 произведена правосторонняя боковая торакотомия: резекция париетальной плевры и диафрагмы с опухолью с прошиванием диафрагмы аппаратом УО-40. Гистологическое исследование операционного материала подтвердило наличие метастаза тимомы типа В1. Проведение дополнительного лучевого или лекарственного лечения сочтено нецелесообразным.
Последующие контрольные обследования выявляли только послеоперационные и постлучевые изменения — локальные утолщения и деформации плевры. Однако через 7 лет после удаления тимомы и 3 года и 2 мес после удаления метастатической опухоли в париетальной диафрагмальной плевре при МСКТ выявлено прогрессирование тимомы — появление образования мягкотканной плотности снова на диафрагмальной плевре в заднем реберно-диафрагмальном синусе справа в проекции 10-го сегмента правого легкого размером 23×12 мм и рядом, латеральнее, аналогичной структуры плоский очаг размером 8×4 мм. 26.02.15 произведено хирургическое вмешательство: боковой торакотомный доступ справа, при котором удалены метастазы в заднем реберно-диафрагмальном синусе, в проекции 10-го сегмента нижней доли правого легкого. Операция была технически сложной из-за выраженных плевральных сращений после предшествующих операций и лучевой терапии. Оба узла удалены при помощи резекции диафрагмы и прилегающего небольшого участка легкого. В послеоперационном периоде отмечалась длительная негерметичность легкого. Гистологическое исследование обоих удаленных узлов выявило тимому типа В1, одна из них врастала в диафрагму, другая — в висцеральную плевру легкого. По краю резекции опухолевые клетки не отмечались.
В дальнейшем еще 3 раза через различные интервалы выявляли и удаляли метастатические узлы тимомы различных участков диафрагмальной и костальной плевры справа, все типа B1 (рис. 1): 

Заключение
Таким образом, больная, которой было проведено комбинированное лечение по поводу распространенной тимомы типа В1 с врастанием в перикард, диафрагмальный нерв, медиастинальную плевру и легкое (комбинированная тимомэктомия с резекцией перикарда, медиастинальной плевры, легкого и диафрагмального нерва с послеоперационной лучевой терапией), прожила 10 лет и 9 мес без местного рецидива в средостении, но с повторяющимся метастазированием (5 раз) на протяжении всего периода наблюдения в париетальную и висцеральную плевру справа, на стороне резецированной медиастинальной плевры, легкого и диафрагмального нерва через 3 года и 11 мес, 7 лет, 8 лет и 11 мес, 9 лет и 1 мес, 9 лет и 8 мес после первой операции. До настоящего времени эти метастазы своевременно диагностируются и удаляются. После последней операции прошло 5 мес. Очевидно, что для профилактики подобного течения болезни необходимо более широко удалять плевру при ее прорастании опухолью вилочковой железы. Послеоперационные и постлучевые плевральные сращения мешают обнаружить и удалить небольшие отсевы по плевре, пока они не достигнут размеров, которые могут быть определены при МСКТ и МРТ.
Авторы заявляют об отсутствии конфликта интересов.