Что значит векторная вакцина чем опасна
Пандемия продолжается, а мнения о вакцинации в обществе остаются неоднозначными. Многие опасаются нежелательных эффектов, хоть и отсроченных. Людей волнует, достаточно ли изучены преимущества и возможные побочные действия. Обзор зарегистрированных вакцин против COVID-19 для «МВ» сделал директор Центра экспертиз и испытаний в здравоохранении Дмитрий Гринько.
Генные, или мРНК-вакцины
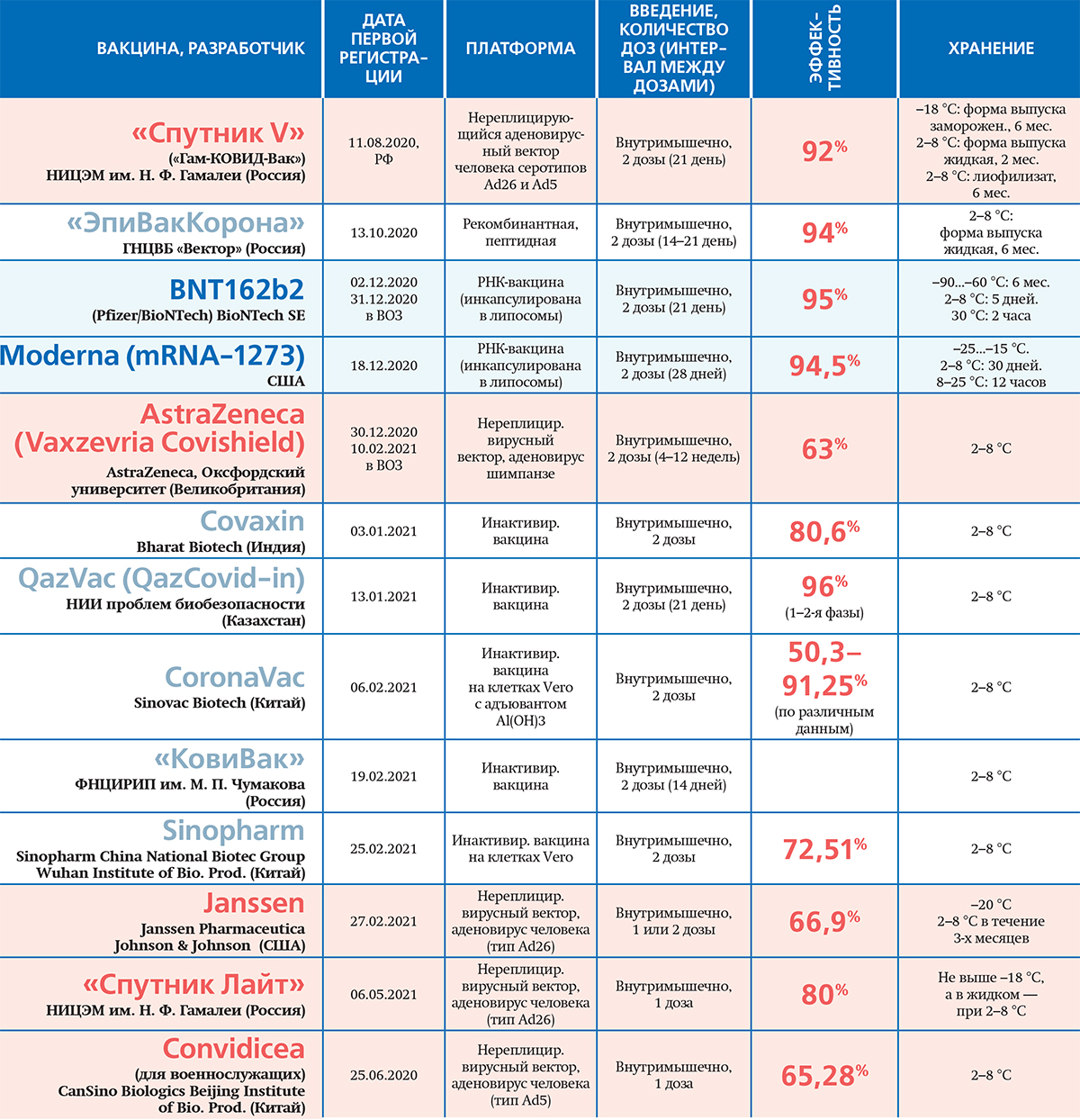
BioNTech и Pfizer. Вакцина BNT162b2 (BioNTech/Pfizer) первой была зарегистрирована в ЕС. В ее основе находится матричная РНК, кодирующая ген шпилечного (спайкового) S-белка коронавируса.
Преимуществом генных вакцин является то, что в организм человека вводится чистый препарат матричной РНК, которая сама по себе безопасна. Иммунный ответ при этом формируется именно на тот антиген (S-белок), который закодирован в эту мРНК. Он приводит к появлению как нейтрализующих антител, связывающих и подавляющих вирусные частицы, так и цитотоксических Т-лимфоцитов, уничтожающих зараженные клетки и, следовательно, препятствующих распространению вирусной инфекции.
Недостатком мРНК-вакцин можно назвать то, что ранее эта технология не использовалась в здравоохранении для массовой вакцинации. Конечно, с научной точки зрения BNT162b2 безопасна, однако требуются длительные наблюдения за ее фактической безопасностью и эффективностью. Кроме того, липидные наночастицы в составе вакцины могут служить аллергенами и обладать токсичностью, особенно при передозировке. Значительным недостатком также является сверхнизкая температура хранения (-70 °С), что существенно затрудняет ее транспортировку и применение.
Moderna. Вакцина mRNA-1273 по своему составу очень похожа на BioNTech/Pfizer. В ходе клинических исследований участники, по данным производителя и контрольных органов, хорошо переносили прививку. Поствакцинальная реакция была мягкой и непродолжительной. У 9,7 % человек, привитых mRNA-1273, отмечалась общая слабость. Небольшая часть участников исследований испытала аллергическую реакцию, а в единичных случаях — даже паралич лицевого нерва. Однако пока однозначно не доказана непосредственная связь этой реакции с прививкой.
Векторные вакцины
AstraZeneca. Вакцина AZD1222 британско-шведской компании AstraZeneca представляет собой векторную вакцину на основе аденовируса шимпанзе ChAdOx1, несущего ген S-белка коронавируса. Она вызывала у пациентов типичные реакции: болезненность на месте укола, головную и мышечную боль. При этом поствакцинальные реакции у пожилых проявлялись реже и протекали мягче.
Преимущество всех векторных вакцин — они эффективно формируют гуморальный и клеточный иммунитет, поскольку вектор, попадая в клетку, воспринимается организмом как «активный вирус».
Как и в случае мРНК-вакцин, недостаток векторных в том, что ранее эта технология не использовалась в здравоохранении для массовой вакцинации. И опять же, несмотря на продемонстрированную безопасность, необходимо дальнейшее продолжительное наблюдение. Есть вероятность, что у человека уже есть иммунитет против аденовирусов, вызывающих другие заболевания. Он может снизить эффективность вакцины или даже привести к иммунологической реакции.
Именно поэтому AstraZeneca в качестве вектора использовала аденовирус шимпанзе, отличный от аденовирусов человека, что, по мнению ученых, должно снизить риски иммунологических реакций. Вместе с тем при первой иммунизации может выработаться иммунитет против вектора, что способно снизить эффективность при ревакцинациях.
«Спутник V». Первая в мире зарегистрированная векторная вакцина на основе новой технологической платформы — аденовирусов человека Ad26 и Ad5, несущих ген S-белка коронавируса. Разработана в российском НИЦЭМ им. Н. Ф. Гамалеи.
Эффективность вакцины «Спутник V» против тяжелых случаев заболевания COVID-19 составляет 100 %.
Как и в случае с вакциной AstraZeneca, существует шанс, что у пациента уже есть иммунитет против аденовирусов человека. Именно поэтому в состав «Спутника V» входят 2 компонента на основе разных аденовирусов. И шансы на то, что иммунитет есть против обоих векторов, минимальны, а значит хотя бы один из компонентов вакцины сработает в полную силу.
Johnson&Johnson. Главное преимущество вакцины Janssen американской корпорации Johnson & Johnson — однодозное введение. Подавляющее большинство вакцин, которые сейчас разрабатываются и применяются, подразумевают 2 инъекции. Первая приводит к выработке иммунитета, а вторая «закрепляет» и усиливает его. Считается, что иммунитет против COVID-19 после вакцинации сохранится в течение одного года, но пока эти данные неточные.
Другие
«ЭпиВакКорона». Разработана ГНЦВБ «Вектор» Роспотребнадзора России. В ее состав входят 3 синтетических пептида (фрагменты белка 8 коронавируса), которые соединены с крупным белком-носителем и адсорбированы на гидроксиде алюминия (в качестве белка-носителя выступает вирусный нуклеокапсидный белок, соединенный с белком кишечной палочки, способным связывать мальтозу).
Вакцина позиционируется как ареактогенная, то есть не вызывающая сильные побочные иммунологические реакции. Может применяться для пациентов всех возрастов, в том числе страдающих аллергией, а также для реиммунизации.
Однако пептиды в составе «ЭпиВакКороны» вызывают иммунный ответ только на малую часть вируса. Причем на неструктурный белок 8, а не поверхностный шпилечный S-белок, что не приводит к образованию нейтрализующих антител.
«Ковивак». Вакцина, созданная ФНЦИРИП им. М. П. Чумакова РАН, выполнена по традиционной технологии, когда вирус выращивается в биореакторах на клетках Vero, собирается и инактивируется, чтобы он уже не мог вызывать заболевание. Клинические исследования третьей фазы на данный момент не завершены, и полных данных об эффективности и безопасности вакцины нет.
Известно, что наличие целого «убитого» вируса обеспечивает наиболее комплексный иммунный ответ на все вирусные белки. В то же время при производстве вакцины есть риски загрязнения ксеногенным материалом (остатки клеток Vero). Кроме того, из-за сложного состава вакцина может вызывать менее предсказуемый иммунный ответ, сильно отличающийся у пациентов.
Сейчас высказываются опасения, что со временем из-за мутаций изменится структура вирусных белков и они станут менее уязвимыми к антителам. Однако все перечисленные вакцины вырабатывают иммунный ответ на многие вирусные эпитопы, а значит иммунная система в любом случае узнает коронавирус. Таким образом, вакцины сохранят свою эффективность.
Классическая или векторная: оправдан ли ажиотаж вокруг вакцины «КовиВак»
В последние дни в Москве наметился ажиотажный спрос на вакцину от коронавируса «КовиВак», разработанную Центром им. Чумакова. Утром 10 июля власти сообщили, что препарат завезли в 14 павильонов — около 850 доз в каждый пункт. Москвичи выстроились в огромные очереди, и к концу дня «КовиВак» уже закончился. Это не первый случай, когда «КовиВак» заканчивается и пункты вакцинации вынуждены приостанавливать прививочную кампанию именно этим препаратом.
«Спутник», «КовиВак» и «ЭпиВакКорона» — в чем разница
В России на данный момент одобрено четыре вакцины от коронавирусной инфекции — помимо «КовиВака» это «Спутник V» Центра им. Гамалеи, его однокомпонентный вариант «Спутник Лайт» и «ЭпиВакКорона» центра «Вектор».
«КовиВак» относится к классическому типу вакцин — это цельновирионная инактивированная, она производится на основе цельного «убитого» (инактивированного) коронавируса SARS-CoV-2.
«Спутник V» — векторная вакцина, где в качестве вектора задействовано два разных типа аденовируса человека: в них встроен фрагмент гена SARS-CoV-2, который кодирует один из белков вируса, а именно S-белок. Вектор — это вирус, лишенный гена размножения, поэтому он не представляет опасности заражения для организма. Ученые используют векторы для транспортировки генетического материала из другого вируса, против которого делается вакцина, в клетку.
В случае с «ЭпиВакКороной» речь идет о пептидной платформе, состоящей из искусственно синтезированных фрагментов того же S-белка SARS-CoV-2.
Оправдан ли ажиотаж
Объективных оснований считать, что «КовиВак» лучше, чем две другие вакцины, нет. Эксперты обращают внимание на то, что нельзя только лишь на основании типа платформы той или иной вакцины говорить о силе иммунного ответа на нее. Несмотря на то что не все аспекты тех или иных защитных свойств нынешних вакцин изучены до конца, все вакцины, прошедшие клинические испытания, дают защиту от смертельной формы болезни, объясняет научный консультант лаборатории Genetico Екатерина Померанцева. Сравнивать препараты не имеет смысла, поскольку у них разный принцип действия, добавляет руководитель НИИ вирусных инфекций «Вектор» Александр Семенов.
Судя по тому, что сейчас известно про одобренные ВОЗ другие сделанные по типу классических вакцин — китайские Sinopharm и Sinovac, а также про индийскую вакцину производства Bharat Biotech, — их эффективность несколько меньше «Спутника» и лежит в диапазоне 70–80%. У Спутника — более 90%.
«Все эти вакцины, судя по всему, работают», — говорит специалист в области молекулярной биологии, профессор Сколковского института науки и технологий Константин Северинов. Еще в январе, когда Центр им. Чумакова только разрабатывал «КовиВак», эксперт высказался в пользу «Спутника». В качестве аргумента он заявил о том, что по векторной вакцине была статья в авторитетном медицинском журнале The Lancet.
В случае коронавируса и те и другие достаточно хороши — все с высокой эффективностью снижают риск тяжелого течения болезни и смерти, отмечают эксперты. Однако в отношении коронавирусной инфекции на сегодняшний день более изучены именно векторные вакцины. Про инактивированные, классические вакцины против COVID-19 существенно меньше научных публикаций.
«Есть такое понятие — эпидемиологический эффект вакцины, то есть способность предотвратить распространение заболевания. Это проверяется на огромном количестве людей. К примеру, нужно привить миллион человек и сравнить с миллионом непривитых, чтобы посмотреть, насколько снизилось распространение инфекции», — говорит глава лаборатории НИИ вирусологии им. Ивановского профессор Александр Бутенко. В качестве положительного примера эксперт привел «Спутник V», которым привиты уже несколько миллионов человек более чем в 30 странах. В случае «КовиВака», по его словам, такие выводы делать пока рано.
Страх перед побочкой
Одной из причин ажиотажного спроса на «КовиВак» эксперты называют предположение, что эта вакцина переносится легче. Однако полного отсутствия побочных эффектов «КовиВак» не гарантирует, говорит Бутенко. «Нет ни одной вакцины, у которой не было бы реакции. Она должна быть всегда. Но в очень ограниченных рамках, чтобы не вызывать проблем», — подчеркнул эксперт.
«Все вакцины от коронавируса исследованы не до конца. Другой вопрос — что такое «до конца». Если мы захотим проникнуть в головы антипрививочников, мы не сможем понять, что они подразумевают под концом. Официально уже были применены десятки тысяч доз «Спутника», и вроде как никто не умер», — говорит Северинов.
«На самом деле никакой доказанности эффективности вакцины «КовиВак» пока нет. Люди просто верят репутации», — объясняет ажиотажный спрос на «КовиВак» молекулярный биолог, доктор биологических наук, профессор, член-корреспондент РАН Сергей Нетесов. «У этой организации в России самый большой опыт разработки и производства вакцин», — объясняет эксперт.
«Этот центр [им. Чумакова] был основан, когда потребовалось срочно разработать и запустить производство вакцины против полиомиелита, и успешно с этой задачей справился. У этого центра традиционно очень высокая репутация. Эта репутация, по всей видимости, и привлекает людей к вакцине, которую разработал и производит этот центр. Хотя по уровню доказанности в научном мире эта вакцина пока что уступает вакцине «Спутник», — говорит Нетесов.
Наиболее распространенной вакциной от COVID-19 в России является «Спутник V». Она была зарегистрирована первой, и ею привито наибольшее число россиян. «КовиВак» была зарегистрирована третьей по счету, и вакцинация ею началась уже после того, как «Спутником V» несколько месяцев широко прививали россиян. Гигантские очереди могли появиться из-за ограниченного количества доз «КовиВака», не исключил Бутенко. По его словам, масштабное производство «КовиВака» пока не налажено.
Новосибирские ученые развенчали все мифы о вакцинах от коронавируса
Новосибирские ученые ответили на самые популярные вопросы о вакцине от коронавируса. Они развенчали мифы, которые тиражируют ковидотрицатели и антипрививочники.
«Наука в Сибири» задала новосибирским ученым самые популярные вопросы о вакцинации. На них ответили завлабораторией биотехнологии факультета естественных наук Новосибирского госуниверситета Сергей Нетёсов, научный сотрудник лаборатории биотехнологии ФЕН НГУ и научный сотрудник университета Миннесоты в США Маргарита Романенко, старший научный сотрудник Института молекулярной и клеточной биологии Сибирского отделения РАН Сергей Кулемзин и научный сотрудник Института химической биологии и фундаментальной медицины СО РАН Сергей Седых.
Тайга.инфо перепечатывает материал коллег.
Почему мы так легко доверяем вакцине «Спутник V», которая разработана очень быстро и ещё не прошла полного цикла клинических испытаний?
Сергей Седых: Пандемия коронавирусной инфекции показала, что даже в XXI веке нет других способов контролировать вирусную инфекцию кроме карантина, вакцины и лекарств. Про карантин и масочный режим, в принципе, всё понятно. Разработка лекарственного препарата обычно занимает 5—10 лет. Начинается все с подбора органического вещества с предположительно терапевтическими свойствами. Далее идет стадия доклинических исследований, в которой анализируют токсичность, безопасность, терапевтический эффект сначала на культурах клеток, потом — на модельных животных. Затем три фазы клинических исследований. Все это очень долго и дорого, но это цена за безопасность и эффективность.
Разработать новый противовирусный препарат в течение одного года просто невозможно и не факт, что он будет эффективен против мутирующих штаммов вируса. Внести какое-то изменение в молекулу — значить начать новый цикл исследований. Поэтому закономерно, что разработчики новых вакцин в 2020 году оказались более востребованными.
С вакцинами от коронавирусной инфекции мы увидели, что платформенные решения (при которых вакцины против разных заболеваний создаются по единому принципу — Прим. ред.) — мРНК вакцины, аденовирусные, где используются технологии рекомбинантных ДНК, — самые перспективные. Они позволяют сделать новый продукт быстро и эффективно.
Более того, именно платформенность и возможность в течение нескольких дней немного изменить ген, кодирующий белок, и через пару месяцев получить новую версию вакцины с новым антигеном позволяют таким решениям эффективно бороться с новыми штаммами. Вакцина от гриппа каждый год содержит антигены новых штаммов вируса. Возможно, то же придётся делать и для вакцин против новой коронавирусной инфекции.
Коронавирусы были известны вирусологам очень давно. Относительно недавно два вируса SARS и MERS вызывали эпидемии, конечно, не такие масштабные, как SARS-CoV-2. Ученые были хорошо подготовлены, чтобы быстро сделать вакцины «нового поколения». Хотя нельзя сказать, что мРНК вакцины или аденовирусные вакцины — это последнее слово в вакцинологии, работы с этими платформами ведутся уже десятилетия.
Вакцина Гам-КОВИД-Вак («Спутник V») разработана очень быстро именно благодаря ее платформенности. В Национальном исследовательском центре эпидемиологии и микробиологии имени уже были сделаны прототипы вакцин на основе аденовирусов 5 и 26 типа, в них просто заменили один ген на ген S-белка SARS-CoV-2 и получили работающий продукт. В условиях «военного времени» не было возможности пройти полный цикл клинических исследований. Тем не менее, результаты были опубликованы в престижном журнале Lancet. Повторю, что работоспособность и безопасность этой аденовирусной конструкции давно доказана.
Отложенные побочные эффекты «Спутника V» не изучены, так как ещё не прошло достаточно времени. Какие побочные эффекты бывают у векторных вакцин?
Сергей Седых: До середины 2020 года ни одна из аденовирусных вакцин не была разрешена для использования, хотя потенциал применения аденовирусов для генной терапии был показан еще в 1990-е годы. В основном в качестве векторов берут аденовирусы человека 5 и 26 серотипа («Спутник V» и «Johnson & Johnson»), в вакцине «AstraZeneca» использован аденовирус шимпанзе.
Аденовирусы человека могут вызывать ОРВИ, гастроэнтериты, конъюнктивит и другие инфекции. Однако вирус, используемый в вакцине, не способен к репликации в клетках человека. Он не содержит фрагментов генома, необходимых для размножения (эти гены есть в культуре клеток, в которых его нарабатывают). Зато после вакцинации в организме человека работает ген S-белка, встроенный в аденовирус. В результате синтезируется белок, необходимый для выработки нейтрализующих антител и защиты от коронавируса.
Природные аденовирусы размножаются в верхних дыхательных путях и кишечнике. Вакцинация проводится путем инъекции в мышцу, в которой аденовирус размножаться в принципе не способен. Таким образом, вирус, используемый в вакцине, не может вызывать ОРВИ и кишечные расстройства.
Но даже введение в мышцу вызывает у некоторых людей достаточно выраженную реакцию (сильную головную боль, температуру, слабость в течение нескольких дней). Пока трудно сказать, сказывается ли она положительно на иммунном ответе и выработке антител. Мы видели хорошие титры антител и у тех доноров крови, которые тяжело перенесли вакцинацию, и у тех, кто «почти ничего не заметил».
Надо сказать, что мРНК-вакцины (к которым относятся «Pfizer» и «Moderna») представляют собой матрицу для синтеза белка в липидной оболочке, то есть похожи на вирус только отдаленно. Хотя мРНК-вакцины не содержат на своей поверхности вирусных белков, они тоже часто вызывают у вакцинированных повышение температуры и плохое самочувствие. Есть мнение, что наработка антител в организме в принципе должна сопровождаться такой реакцией.
Сказать, что никаких отдаленных побочных эффектов у векторных вакцин нет и точно быть не может, на сегодняшний день нельзя. Однако такие способы иммунизации давно известны ученым и были достаточно подробно изучены, правда, в основном на лабораторных животных.
Получается, что мы все участвуем в большом эксперименте, но цена, которую мы за это платим, несопоставима с пользой. Известно, что среди тысяч пациентов ковидных отделений и палат интенсивной терапии единицы получили вакцину от коронавирусной инфекции. Вакцинация аденовирусными и мРНК-вакцинами уже спасла миллионы жизней и спасет еще больше, когда человечеству удастся справиться с пандемией. А это, как мы видим, невозможно без прививок.
Сергей Нетёсов: Все люди за свою жизнь неоднократно сталкиваются с десятками вирусов, включая коронавирусы четырех видов и аденовирусы самых разных серотипов, но мало кто задумывается о последствиях.
В вакцине Спутник V присутствуют дефектные рекомбинантные аденовирусы 26-го и 5-го серотипов, которые не могут размножаться в человеческих клетках. Таким образом, опасаться долговременных последствий не стоит, хотя для страховки эта вероятность на всякий случай изучается в рамках третьей фазы испытаний на добровольцах. Уточню, что она изучается, но не предполагается. Более чем у 70% людей старше 40 лет выявляются антитела к аденовирусу 5-го серотипа и к целому ряду других аденовирусов, которые они уже перенесли за свою жизнь.
Может ли вакцина (в частности, векторная) повлиять на геном и серьёзно изменить ДНК вакцинированного?
Маргарита Романенко: Краткий ответ: нет, не может. Никакая из тех, которые у нас сейчас есть. Мы не будем останавливаться на РНК-вакцинах «Pfizer» и «Moderna», потому что они в России не представлены, и сосредоточимся на аденовирусных, к которым относится и «Спутник V».
Надо сказать, что внести в клетку чужеродную ДНК не так-то просто. В клетке всё чётко упорядочено, и против чужой нуклеиновой кислоты предусмотрены специальные охранные меры. Поэтому некоторые семейства вирусов в ходе эволюции разработали специальные механизмы и белки, позволяющие разрезать человеческую хромосому, встроить туда свою ДНК и сшить. Самый яркий пример подобного вируса, это, конечно же, ВИЧ.
Аденовирусы по своей природе не могут встраиваться в ДНК человека, поскольку у них нет таких ферментов. В том числе поэтому они и были взяты в качестве основы для векторных вакцин. Прививка на основе аденовируса не может ни серьезно, ни слегка повлиять на ДНК, это абсолютно исключено. Работы с аденовирусами ведутся уже более 30 лет, их всесторонне изучили и применяют на людях уже более 20 лет. Учёные никогда не наблюдали их встройки в геном ни напрямую, ни по косвенным признакам.
Может ли вакцина повлиять на геном будущих детей (при условии, что они были зачаты через несколько месяцев или лет после неё)?
Маргарита Романенко: Чтобы повлиять на будущих детей, нужно чтобы какая-то чужая ДНК выстроилась в яйцеклетки или сперматозоиды.
Этого с вакцинами не происходит. Во-первых, потому что ДНК аденовируса не может встраиваться в наш геном ни в каких клетках. Во-вторых, аденовирусы попросту не доходят ни до семенников, ни до яичников, поскольку их нахождение ограничено только местом введения вакцины. Это мышцы и соседний лимфатический узел, в котором будет производиться вся последующая иммунологическая работа. Именно там сидят многие наши иммунные клетки. Поэтому при вакцинации вирус или его части доставляются туда, чтобы лимфоциты узнали патоген и выработали против него защиту.
Теоретически, при внутримышечной инъекции небольшая часть вируса может попадать в кровь. Но у человека, как и у всех млекопитающих, эволюция давно разработала специальную систему для избавления от всего лишнего в кровотоке. Эта система называется ретикулоэндотелиальной. В неё входят макрофаги, расположенные в разных органах, — они выхватывают из крови различные патогены и быстро их «переваривают», блокируя дальнейшее распространение. Особенно много таких клеток в печени, есть они и в селезенке, легких, других органах.
Даже введенный внутривенно, аденовирус не оказывает на организм никакого негативного воздействия. Так, существует специализированное лечение онкологии, основанное на внутривенном введении вируса. По всему миру тысячи человек получили инъекции больших доз аденовируса, но никаких опасных последствий учёные не обнаружили. Здесь захват клетками-чистильщиками только мешал терапевтическому эффекту.
Не важно — до или после зачатия сделана вакцина, это никак не повлияет на будущих детей. Если вы поставили прививку и обнаружили, что беременны, не стоит переживать и делать аборт. Наоборот, нужно радоваться, что теперь коронавирус если и угрожает вам, то только в легкой форме.
Может ли вакцина вызвать бесплодие?
Маргарита Романенко: Чтобы что-то приводило к бесплодию, оно должно поражать семенники или яичники. Например, есть респираторный вирус, вызывающий паротит (свинку). Он действительно влияет на эпителий семенников, что приводит к мужскому бесплодию.
Недавно я видела исследования, в которых показано, что, похоже, в семенниках может размножаться и коронавирус. Поэтому если вы боитесь бесплодия, то скорее стоит опасаться коронавируса, чем вакцины.
Вакцина не размножается в половых органах, не умеет встраиваться в геном, не влияет ни на какие системы организма таким образом, чтобы это вызывало бесплодие. Не затрагивает она и гормональную систему. Ведь чтобы воздействовать на последнюю, нужно, чтобы вирус поразил какие-то клетки, отключение которых потом повлечёт за собой гормональную перестройку у женщины или физическое повреждение половых клеток.
Даже дикие не модифицированные аденовирусы никогда не приводят к бесплодию. А вакцинный штамм сделан таким образом, что он вообще не способен размножаться в клетках человека. Аденовирус не поражает никакие из клеток, которые хоть как-то могли бы повлиять на зачатие, ни в женском, ни в мужском организме.
Может ли на компоненты вакцины внезапно развиться сильная аллергия?
Сергей Седых: Аллергия, как правило, развивается при повторной встрече с аллергеном. Известно, что лицам с выраженной аллергией на куриный белок, противопоказаны определенные вакцины от гриппа, клещевого энцефалита и некоторых других болезней. Если мы говорим о вакцинах против коронавирусной инфекции, такая реакция маловероятна.
Если у пациента после вакцинирования возникла сильная аллергическая реакция, ему противопоказано введение второго компонента. Например, если такое произошло после введения «Спутника V», лучше продолжить вакцинацию КовиВаком, в таком случае подобная реакция менее вероятна.
Стоит ли вакцинироваться аллергикам? Этот вопрос лучше задать квалифицированному лечащему врачу, но давайте подумаем, хорошо ли аллергику переболеть COVID-19? Это же справедливо для лиц с хроническими заболеваниями, беременных и кормящих женщин. Сегодня мы видим, что в России и других странах спектр лиц, которым рекомендована вакцинация, значительно расширен (по сравнению с тем, что было в начале 2021 года). Осторожное использование вакцины «Спутник V» в группах риска показало ее безопасность.
Тем не менее, вакцина действительно новая, нельзя исключить, что мы чего-то не знаем про нее. И именно поэтому всем вакцинированным рекомендуют 30 минут не покидать пункт вакцинации, чтобы врачи смогли оказать квалифицированную помощь, если вдруг что-то пойдет не так.
Насколько безопасна вакцина для пожилых людей? Ведь в первые дни после прививки возможны достаточно сильные побочные эффекты.
Сергей Кулемзин: Исследования показывают, что чем старше человек, тем легче переносится иммунизация вакцинами против SARS-CoV-2 на основе аденовирусных векторов (к таким относится «Спутник V»). У людей старшей возрастной группы побочных эффектов чаще всего нет никаких. Естественно, риски остаются, однако пользы несравнимо больше, особенно для пожилых людей.
Почему у некоторых людей после вакцинации не нарабатываются антитела (возможно ли такое, или это ошибка тестов на антитела)? Всегда ли антитела вырабатываются после болезни?
Сергей Кулемзин: Описаны нечастые случаи, когда заболевание COVID-19 или иммунизация не вызывает выработку антител. Это не ошибка тестов, а особенность формирования иммунного ответа для конкретного человека. Иногда у таких людей может присутствовать специфический Т-клеточный ответ, то есть они в какой-то степени будут защищены от инфекции.
Сейчас нет клинических рекомендаций для людей, у которых вакцинация не привела к индукции антител. Однако уже есть сообщения, что иммунизация по схеме: первая инъекция векторной; вторая — мРНК вакциной, приводит к очень хорошему иммунному ответу. Возможно в ближайшей перспективе иммунизация разными типами вакцин будет распространена для достижения наилучших результатов.
Почему некоторые люди заболевают коронавирусом после вакцинации? Значит ли это, что вакцина нерабочая?
Сергей Кулемзин: Эффективность наиболее распространенной в России вакцины «Спутник V» была исследована в обширных испытаниях и составляет более 91%. Это значит, что некоторые люди все-таки могут заболеть после вакцинации, однако вероятность этого для вакцинированных сильно ниже, чем для не привитых. Более того, если привитый человек заразится, болезнь чаще всего протекает в легкой форме.
Появляющиеся варианты вируса SARS-CoV-2 (в том числе индийский вариант) несколько отличаются от Уханьского штамма, S-белок которого был взят за основу для разработки большинства вакцин. В связи с этим, вероятнее всего, эффективность имеющихся прививок против новых вариантов будет снижена, однако иммунная система привитых людей все равно в значительной степени готова к борьбе с мутантным вирусом.
Существует мнение, что второй компонент «Спутника V» переносится тяжелее. Правда ли это?
Сергей Нетёсов: Второй компонент «Спутника V» основан на аденовирусе 5-го серотипа (Ад5), который встречается среди аденовирусных ОРВИ наиболее часто. Люди чаще всего инфицируются им уже в первые годы жизни. В китайской провинции Цинхай, например, 70% детей с 10 лет и старше имеют к нему антитела, да и в других странах цифры похожие.
Разумеется, в случае заражения Ад5 никто не делает диагностику, потому что это легкое ОРЗ (острое респираторное заболевание). Поэтому тяжелая реакция на вторую прививку Спутником встречается крайне редко. Все поствакцинальные реакции и побочные эффекты указаны в инструкции по применению вакцины «Спутник V», которую легко найти на обще-фармацевтических сайтах, например, здесь.
Может ли привитый человек быть заразным для окружающих?
Сергей Нетёсов: Это не исключено в том случае, если он заразится коронавирусом после прививки. Сама прививка не содержит коронавируса. Поэтому привитый человек, сам не зараженный коронавирусом, не может заразить других людей. Тем более, что оба компонента вакцины «Спутник V» не могут размножаться в человеческом организме. Дело в том, что у содержащихся в вакцине аденовирусов 26-го и 5-го серотипов убрана часть генов, которые ответственны за размножение в нормальных клетках человека. Не исключено, что заразившийся коронавирусом после прививки человек может выделять вирус, но это количество будет незначительным.
Люди опасаются отложенных эффектов вакцины. А насколько изучены отложенные эффекты самого коронавируса?
Сергей Нетёсов: Отложенные эффекты от заболевания самого коронавируса изучаются. Однако, он циркулирует всего лишь полтора года, поэтому мы можем основываться только на данном периоде. Уже отмечены такие возможные осложнения, как головная боль в течение нескольких месяцев после перенесенной инфекции, ослабевание умственных способностей, астения — слабость в мышцах, и другие. Это наблюдается не у всех переболевших, но у многих, и у некоторых эти эффекты продолжаются долго и проходят в тяжелых формах. И, конечно же, они намного более серьезные, чем кратковременные побочные эффекты от вакцины.