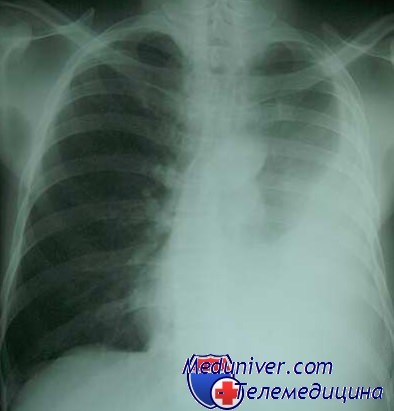
Что значит видеоассистированная операция
а) Синонимы:
• Видеоассистированная торакоскопия (ВАТС)
• Торакоскопия
б) Определение:
• Минимально инвазивное хирургическое вмешательство, выполняемое с целью диагностики и лечения заболеваний легких, средостения, плевры и грудной стенки:
о При торакоскопии для установки торакопортов используется множество разрезов длиной 2 или селективной вентиляции противоположного легкого
• Абсолютные противопоказания:
о Распространенные метастазы
о Метастазы в лимфатических узлах средостения на противоположной стороне или в надключичных лимфатических узлах
о Невозможность выполнения полной резекции (R0) вследствие отсутствия кардиопульмонального резерва
о Непереносимость пациентом вентиляции одного легкого
д) Лучевая диагностика перед выполнением процедуры:
• Для установления анатомических особенностей, возможных осложнений или противопоказаний к выполнению торакоскопического доступа выполняется КТ или КТА:
о Неоперабельное заболевание о Деформация грудной стенки
о Высокое стояние одного из куполов диафрагмы
о Близкое расположение сосудистых шунтов и области хирургического доступа
е) Техника видеоторакоскопии (ВТС). Этапы выполнения:
• Выполняется в операционной под общим наркозом
• Положение пациента лежа на здоровом боку при хирургическом вмешательстве на легких или плевре
• Положение пациента лежа на спине при хирургическом вмешательстве на переднем или среднем средостении
• Положение пациента на животе при хирургическом вмешательстве на заднем средостении
• Кровать изогнута, чтобы межреберные промежутки стали шире
• Обычно выполняется 2-5 разрезов длиной 2
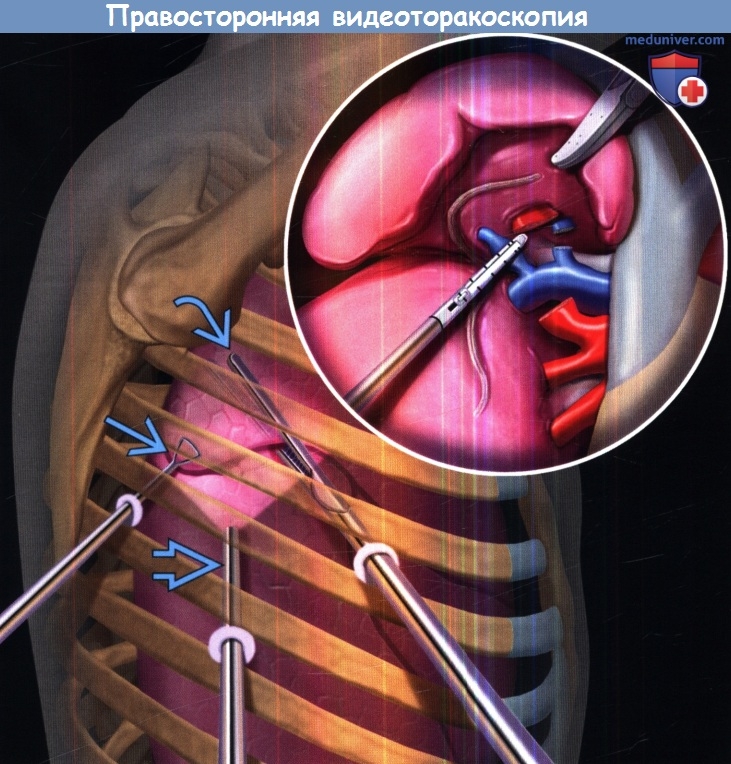
Пациент лежит на левом боку, кровать изогнута, чтобы межреберные промежутки стали шире.
Выполнено несколько небольших разрезов грудной стенки длиной
ж) Осложнения видеоторакоскопии (ВТС):
• Наиболее опасные осложнения:
о Бронхоплевральный свищ:
— Заболеваемость 2-13%, смертность 30-70%
— Чаще при правосторонней пневмонэктомии, чем при левосторонней
— Появление или изменение уровня жидкости и газа с увеличением количества последнего
о Кардиальная грыжа:
— Редкое осложнение, которое обычно возникает после интраперикардиальной пневмонэктомии
о Заворот доли легкого:
— Облитерация легочной артерии и бронха пораженной доли легкого с сужением их дистальных отделов
— Отсутствие контрастирования или гетерогенное контрастирование пораженной доли легкого
— Увеличение пораженной доли легкого
• Осложнения во время выполнения процедуры либо непосредственно после ее проведения:
о Гемоторакс:
— Быстро нарастающий плевральный выпот
— Жидкость в плевральной полости повышенной плотности о Хилоторакс:
— Быстрое заполнение жидкостью постпневмонэктомического пространства
о Отек легких:
— Развивается в течение 2-3 дней после хирургического вмешательства
о Пневмония
о Персистирующая утечка воздуха:
— Утечка воздуха на протяжении > 7 дней
• Поздние осложнения:
о Постпневмонэктомический синдром:
— Компрессия левого главного бронха структурами средостения после пневмонэктомии
о Плевроэзофагеальный свищ:
— Заболеваемость 0,2-1 % после пневмонэктомии
з) Список литературы:
1. Alpert JB et al: Imaging the post-thoracotomy patient: anatomic changes and postoperative complications. Radiol Clin North Am. 52(1):85-103, 2014
2. Demmy T: Video-Assisted Thoracic Surgery (VATS). Georgetown, TX: Landes Bioscience, 2001
Редактор: Искандер Милевски. Дата публикации: 29.1.2019
Применение видеоассистированных операций при заболеваниях щитовидной и паращитовидных желез
В статье представлен опыт проведения операций на щитовидной и паращитовидных железах при помощи видеоассистенций. С 2010 по 2012 год всего было прооперировано 9 женщин и 1 мужчина. Средняя продолжительность вмешательств составила 75 (60-95) мин. при гемитиреоидэктомии и 60 (45-70) мини при удалении аденомы паращитовидной железы. В 9 случаях был достигнут ожидаемый эффект от оперативного вмешательства. Средний послеоперационный койко-день составил 4.
Application of video assisted operations at diseases of thyroid and parathyroid glands
The article presents the experience of the operations on the thyroid and parathyroid glands using video-assisted. From 2010 to 2012 all were operated 9 women and 1 man. The average duration of the intervention was 75 (60-95) minutes at hemithyroidectomy and 60 (45-70) minutes while removing parathyroid adenoma. In 9 cases the desired effect has been achieved by surgical intervention. The average postoperative hospital stay was 4.
Сложное топографо-анатомическое положение и специфика физиологических механизмов функционирования щитовидной и паращитовидных желез вызывают значительные трудности как при обследовании, так и при лечении больных с патологией данных органов. Это в полной мере касается и оперативного вмешательства, которое в нашей стране является основным методом лечения большинства пациентов с хирургической патологией щитовидной и паращитовидных желез. Основными осложнениями при операциях на эндокринных органах шеи являются повреждения возвратного гортанного нерва и удаление паращитовидных желез. Односторонний парез голосовых связок ведет к изменению тембра голоса, а двухстороннее повреждение возвратного нерва требует выполнения сложных реконструктивных вмешательств на связочном аппарате гортани и нередко ведет к стойкой инвалидизации пациентов. Гипофункция околощитовидной железы вызывает повышение нервно-мышечной возбудимости, ухудшение сократительной способности миокарда, судороги в связи с недостатком кальция в крови.
С целью сведения к минимуму осложнений в послеоперационном периоде при операциях на щитовидной и околощитовидных железах, как правило, требуется использование достаточно широкого открытого хирургического доступа, использование бинокулярных очков [1, 2]. При этом стандартный доступ несет за собой косметический дискомфорт (особенно у молодых женщин), длительные боли, гипопаратиреоз, парестезии, ощущение инородного тела. Таким образом, минимально инвазивная хирургия была предложена в качестве менее инвазивной, альтернативой операции [3].
Метод мини-инвазивной операции с применением видеоассистенции (MIVAT) был разработан с целью уменьшения протяженности послеоперационного рубца, боли в послеоперационном периоде, снижения сроков пребывания пациента в клинике, в сравнении с традиционной методикой. Эндоскопические операции и минимально инвазивные методы на протяжении последних лет значительно эволюционировали, чтобы свести к минимуму травмы от значительного разреза при стандартном доступе [2].
В настоящее время появилась возможность точной топической диагностики аденом паращитовидных желез (экспертное ультразвуковое исследование, сцинтиграфия), в связи с чем, расширились возможности применения видеоассистированных методик, поскольку нет необходимости в ревизии всех паращитовидных желез.
Мы описываем опыт применения видеоассистированных операций при заболеваниях щитовидной и паращитовидных желез в Межрегиональном клинико-диагностическом центре (г. Казань).
Материалы и методы
С 2010 по 2012 год всего прооперированы с использованием видеоподдержки 10 больных: из них с заболеваниями щитовидной железы — 3 и с заболеваниями паращитовидных желез — 7. Для тиреоидэктомии показаниями к операции были: узловой зоб до 2,0 см в диаметре с ростом узла; при этом объем узла менее 20,0 мл; объем доли щитовидной железы
Что значит видеоассистированная операция
Опыт и условия для видеоассистированной торакоскопической хирургии сделали ее важной частью оперативных навыков хирургов, лечащих травмированных пациентов.
Видеоассистированная торакоскопическая хирургия может быть полезна для диагностической оценки и закрытия маленьких повреждений диафрагмы, оценки продолжающегося кровотечения или утечек воздуха и остановки кровотечения из межреберных сосудов, но ее главное преимущество состоит в эвакуации остаточного плеврального сгустка.
Оптимально, видеоассистированная торакоскопическая хирургия требует помещения пациентов в положение лежа на боку. Поэтому неспособность перенести положение лежа на боку является относительным противопоказанием к видеоассистированной торакоскопической хирургии.
Кроме того, хотя видеоассистированная торакоскопическая хирургия иногда может быть возможна с использованием однопросветной эндотрахеальной трубки, почти всегда требуется двухпросветная трубка, которая позволяет и очень облегчает дефляцию заинтересованного легкого. При неспособности провести двухпросветную трубку или проблеме с заменой однопросветной трубки на двухпросветную, иногда можно продвинуть однопросветную трубку в главный бронх на незатронутой стороне. Этот маневр легче всего выполнить при попытке торакоскопии в левой плевральной полости.
У большинства пациентов уже будет стоять плевральная дренажная трубка, и торакоскоп можно ввести через существующий прокол для плевральной дренажной трубки после ее удаления. В противном случае мы предпочитаем вводить эндоскоп в пятом межреберном промежутке по передней подмышечной линии.
Это дает превосходную визуализацию задней и нижней части плевральной полости, где наиболее вероятно скопится кровяной сгусток. Используя маленькие разрезы, которые позволяют вводить в плевральную полость как стандартные, так и торакоскопические инструменты, сгусток можно разбить и эвакуировать.
Использование большого торакоскопического отсасывающего инструмента или пульсирующего промывного устройства высокого давления может быть полезным для разбивания и эвакуации сгустка.
Способность видеоассистированной торакоскопической хирургии успешно санировать плевральную полость в большой мере связана с выбором времени процедуры. В общем, процедуры, выполненные через неделю, более трудны и имеют намного меньший шанс успеха. Кроме того, в некоторых случаях, когда одна только видеоассистированная торакоскопическая хирургия не может санировать плевральную полость, оказалось успешным объединение видеоассистированной торакоскопической хирургии с открытыми техниками.
В этих случаях может быть выполнена миниторакотомия с минимальным разведением ребер или без него. Используются традиционные грудные инструменты, а видеоторакоскоп может применяться для подкрепления визуального контроля. Этот подход поможет избежать некоторой ближайшей и отдаленной заболеваемости, связанной с традиционными торакотомиями.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что значит видеоассистированная операция
Кафедра общей хирургии с урологией им. А.А. Полянцева»
кафедра хирургических болезней и нейрохирургии ФУВ ГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России
ГБУЗ «Волгоградская областная клиническая больница №1», Волгоград
Кафедра общей хирургии с урологией им. А.А. Полянцева»
Видеоассистированные и торакоскопические хирургические вмешательства при первом эпизоде спонтанного пневмоторакса
Журнал: Эндоскопическая хирургия. 2015;21(1): 20-23
Полянцев А. А., Быков А. В., Котрунов В. В., Полянцев (мл.) А. А. Видеоассистированные и торакоскопические хирургические вмешательства при первом эпизоде спонтанного пневмоторакса. Эндоскопическая хирургия. 2015;21(1):20-23.
Polyantsev A A, Bykov A V, Kotrunov V V, Polyantsev Jr A A. Video-assisted and thoracoscopic surgeries in the first episode of spontaneous pneumothorax. Endoscopic Surgery. 2015;21(1):20-23.
https://doi.org/10.17116/endoskop201521120-23
Кафедра общей хирургии с урологией им. А.А. Полянцева»
В статье представлен опыт лечения 125 больных (120 мужчин и 5 женщин) с первым эпизодом спонтанного пневмоторакса, находившихся на лечении в торакальном отделении клиники общей хирургии с урологией им. А.А. Полянцева Волгоградского государственного медицинского университета за период с 2010 по 2014 г. В качестве методов лечения использовали плевральные пункции, дренирование плевральной полости с химическим плевродезом, торакотомию с удалением пораженной части легкого, видеоассистированные и торакоскопические резекции легкого с индукцией плевродеза. Продолжающийся более 48 ч сброс воздуха по дренажу служит показанием к операции. Предпочтительнее выполнение противорецидивной операции с использованием торакоскопической техники и обязательным плевродезом любым способом, при этом предпочтение следует отдавать плеврэктомии. Малоинвазивные операции позволяют сократить длительность пребывания больных в стационаре на 3—4 сут. При ожидаемых технических трудностях или в отсутствие условий для торакоскопии возможна операция из торакотомного доступа.
Кафедра общей хирургии с урологией им. А.А. Полянцева»
кафедра хирургических болезней и нейрохирургии ФУВ ГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России
ГБУЗ «Волгоградская областная клиническая больница №1», Волгоград
Кафедра общей хирургии с урологией им. А.А. Полянцева»
Безусловно, лечение спонтанного пневмоторакса (СП) — комплексная задача и для хирургов, и для пульмонологов, поскольку он чаще всего является осложнением заболевания легких, которое осталось недиагностированным. В первую очередь речь идет о буллезной трансформации легочной ткани, которая выявляется более чем у 80% больных [1].
Отдельным предметом дискуссий о тактике и методах лечения служит первый эпизод СП: следует ли предпринимать попытки консервативного лечения методом пункций или дренирования плевральной полости, или необходимо хирургическое вмешательство? Какому способу операции отдать предпочтение, и надо ли дополнять ее индукцией плевродеза?
Цель настоящей работы — изучение лечебных возможностей малоинвазивных операций в лечении первого эпизода СП, улучшение результатов его лечения и снижение числа рецидивов заболевания.
Материал и методы
В основу работы положены результаты обследования и хирургического лечения 125 больных с первым эпизодом СП, находившихся на лечении в торакальном отделении клиники общей хирургии с урологией ВолгГМУ с 2010 по 2014 г. Среди них было 120 (96%) мужчин и 5 (4%)женщин. Возраст пациентов колебался от 17 до 77 лет, причем в трудоспособном возрасте было 122 (97,6%) пациентов. Распределение больных с первым эпизодом СП по полу и возрасту представлено в табл. 1.

Всем больным после выяснения жалоб, изучения анамнеза, осмотра и лабораторного обследования выполняли стандартную рентгенографию грудной клетки в 2 проекциях. Во всех наблюдениях рентгеновское исследование позволило получить информацию, которой было вполне достаточно для правильной диагностики заболевания (табл. 2).

Причиной первого эпизода СП в 119 случаях явилась буллезная трансформация легочной ткани, в 3 — субплевральные блебы и у 3 человек при торакоскопии (ТС) не выявлено макроскопических изменений легкого. Все 85 мужчин, включенных в исследование, были курильщиками.
При анализе результатов лечения нужно учитывать, что отдельные больные были госпитализированы в клинику из других больниц города и области, где им уже оказывалась экстренная помощь в виде дренирования плевральной полости. Необходимо отметить, что ее продолжительность в общехирургических стационарах, несмотря на отсутствие аэростаза, составляла от 7 до 10 сут, что являлось прямым показанием к переводу больного в специализированное отделение для выполнения хирургического вмешательства. Такое необоснованно длительное дренирование плевральной полости приводит к ее инфицированию и формированию ригидного легкого. Тем не менее лечение всех больных с первым эпизодом СП следует начинать с дренирования по Бюлау. Использовать пункционный метод как единственный способ лечения СП мы не рекомендуем, так как, по данным литературы, частота рецидивов после его применения составляет от 10 до 50% [2, 3]. В наших наблюдениях только у 1 больного было достигнуто стойкое расправление легочной паренхимы пункционным методом, и мы не стали включать его в клинический материал данного сообщения.
В нашем исследовании мы применяли несколько методов хирургического лечения первого эпизода СП: 1) троакарное дренирование плевральной полости по Бюлау или с активной аспирацией; 2) троакарное дренирование плевральной полости с активной аспирацией и химической индукцией плевродеза 4% раствором бикарбоната натрия; 3) ТС с резекцией пораженного участка легкого и химическим плевродезом или плеврэктомией; 4) видеоассистированную торакоскопическую (ВАТС) резекцию пораженной части легочной паренхимы и химическим плевродезом или плеврэктомией; 5) торакоскопическую резекцию измененных участков легкого с химическим плевродезом или плеврэктомией. Разделение пациентов по видам примененного хирургического лечения первого эпизода спонтанного пневмоторакса было следующим: 1-я группа — 15 (12%), 2-я группа — 10 (8%), 3-я группа — 50 (20%), 4-я группа — 20 (16%) и 5-я группа 5 — 30 (24%).
Для выполнения ВАТС резекций легкого и торакоскопических оперативных вмешательств использовали эндоскопическую стойку «Karl Storz» (Германия) и инструменты фирмы «ETHICON» модель Echelonflex 60 (США).
Результаты и обсуждение
С учетом того, что после впервые возникшего СП вероятность его рецидива в течение ближайших 6 мес составляет 30—80% оптимизация хирургической тактики у больных этой категории является актуальной проблемой.
У больных 1-й группы (n=15) с коллапсом легкого на 1/3 объема осуществляли пассивное дренирование плевральной полости по Бюлау. В отсутствие стойкого аэростаза в течение 1-х суток применяли активную аспирацию аппаратом ОП-01 с режимом разряжения 20 мм вод.ст. У всех больных удалось достичь устойчивого герметизма, но через 4—6 мес 9 человек были госпитализированы повторно с рецидивом заболевания.
У 10 пациентов 2-й группы осуществляли активную аспирацию воздуха из плевральной полости с использованием химического плевродеза 4% раствором гидрокарбоната натрия. Без предварительной медикаментозной подготовки в плевральную полость вводили 400 мл указанного раствора с суммарной полипозиционной экспозицией 20 мин, затем дренаж подсоединяли к аппарату активной аспирации. Рецидив пневмоторакса возник в 2 наблюдениях.
Таким образом, несмотря на простоту и кажущуюся эффективность описанных методов лечения, частота рецидивов заболевания достаточно высокая, поэтому хирургическое лечение первого эпизода СП — самая распространенная тактика в настоящее время, хотя это и противоречит некоторым данным литературы, в основном зарубежной [4—8].
Больным 3-й группы (n=50) выполнили стандартную ТС с резекцией буллезно измененных участков легкого. Как правило, делали краевую резекцию S1, S2, S3 и S6, где чаще всего локализовались патологические изменения легочной паренхимы. Операцию дополняли плевродезом тальком или 4% раствором бикарбоната натрия, а в последние 2 года использовали париетальную плеврэктомию. Рецидив пневмоторакса в течение срока исследования (4 года) мы наблюдали у 6 больных (обычно через 6—8 мес или через 1,5—2 года), летальных исходов не было. Несмотря на хорошие результаты, существует явное противоречие между сравнительно небольшим объемом вмешательства на легком и травматичностью ТС.
Начиная с 2010 г., мы получили техническую возможность выполнять видеоассистированные и торакоскопические хирургические вмешательства (больные 4-й и 5-й групп соответственно). С появлением видеоэндоскопической техники открытые операции постепенно уступают место новым технологиям. В начале 2000-х годов к ним относились несколько сдержанно из-за необходимости иметь в своем распоряжении дорогостоящие аппаратуру и расходные материалы. Единственный аргумент, с которым приходится соглашаться и в настоящее время, — то, что во время экстренного дежурства не всегда удается обеспечить условия для применения малоинвазивных технологий.
С ростом количества оснащенных соответствующим образом хирургических стационаров видеоассистированные и торакоскопические операции уверенно вытесняют традиционную ТС. К преимуществам малоинвазивных методов следует отнести, во-первых, возможность полноценного обследования плевральной полости и оценки выраженности легочной патологии. Во-вторых, эти операции существенно легче переносятся больными по сравнению с открытым вмешательством. В-третьих, визуальный контроль установки плевральных дренажей позволяет обеспечить более полное расправление легкого и более эффективный плевродез.
Показаниями к ВАТС и ТС мы считаем негерметичность легкого при его коллапсе на 1/3 и активном дренировании более 48 ч, а при пневмотораксе большего объема или тотальном СП показания к хирургическому лечению следует ставить в течение 24 ч. В противном случае высока вероятность развития ригидного легкого.
У всех больных, которым была выполнена видеоассистированная операция (n=20) и торакоскопическое вмешательство (n=30) для профилактики рецидива заболевания, выполняли плевродез, используя для этой цели только плеврэктомию. Рецидив заболевания на стороне операции возник у 2 больных через 18 мес после хирургического вмешательства, и 2 пациента были госпитализированы повторно по поводу СП, развившегося с противоположной стороны.
Малоинвазивные способы лечения первого эпизода СП следует особенно настойчиво рекомендовать при билатеральном поражении. Мы наблюдали 6 таких пациентов, которым одномоментно было выполнено торакоскопическое вмешательство с двух сторон. Ввиду малой травматичности операционный риск был минимальным, а билатеральная ликвидация патологических изменений легочной ткани обеспечила радикальность лечения.
Существенным аргументом в пользу малоинвазивных технологий служит и то, что продолжительность послеоперационного периода сократилась с 10 дней после ТС до 7 дней при использовании торакоскопической техники. В современных условиях экономический фактор играет достаточно существенную роль, так как территориальные фонды обязательного медицинского страхования ограничивают длительность гарантированно оплаченного времени пребывания больного в стационаре.
Заключение
Плевральная пункция при первом эпизоде СП является методом оказания первой врачебной помощи в неспециализированном хирургическом стационаре, но она не обеспечивает надежного окончательного аэростаза.
Дренирование плевральной полости по Бюлау или использование активной аспирации воздуха следует сочетать с химическим плевродезом, что уменьшает вероятность развития рецидива заболевания. Повторный С.П. при использовании пункционного метода или ТС возник у 11 (44%) больных. Продолжающийся более 48 ч сброс воздуха, нерасправление легкого или развитие эмпиемы плевры служат показанием к переводу больного в специализированный стационар для выполнения операции.
Принципиальным моментом дальнейшего лечения первого эпизода СП является выполнение противорецидивных хирургических вмешательств малотравматичным способом с использованием торакоскопической техники и обязательной индукцией плевродеза химическими склерозантами через дренаж или выполнением плеврэктомии (предпочтительнее). Торакоскопические операции при первом эпизоде СП, обладая всеми присущими им преимуществами, как правило, технически достаточно просты, поскольку делаются на ранее интактной плевральной полости, в которой обычно нет спаечного процесса. Этот факт позволяет рекомендовать именно малоинвазивные технологии для больных этой группы.
Рецидив пневмоторакса в течение 6—8 мес после операции мы наблюдали у 6 больных, перенесших торакотомные вмешательства, и у 2 пациентов, которым были сделаны торакоскопические операции. Во всех 8 наблюдениях имелась выраженная буллезная трансформация легочной ткани, однако технические возможности ТС позволили выявить большее количество «слабых» участков паренхимы легкого и своевременно ликвидировать их.
При ожидаемых технических трудностях (спаечный процесс в плевральной полости, деформации грудной клетки и т. д.) или в отсутствие технических возможностей для применения ТС показана операция из торакотомного доступа.