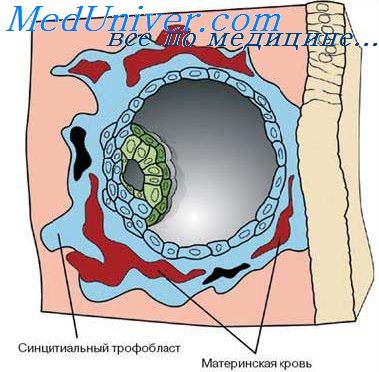
Что значит ворсистый хорион
Мезенхима стромы хориальных ворсинок васкуляризуется уже в конце третьей недели. Возникшая в ней капиллярная сеть соединяется с пуповинными сосудами. Очень скоро по обеим сторонам аллантоиса в его мезенхимной капсуле начинают образовываться пуповинные сосуды. Они сначала возникают в виде маленьких шелей между мезенхимными клетками, после чего клетки мезенхимы вокруг этих щелей дифференцируются в эндотелиальную стенку.
Две пуповинные артерии отходят затем от разветвления абдоминальной (брюшной) аорты, по ним из плода отводится лишенная кислорода кровь. Артерии пролегают в пуповине, в мезенхиме хориальных ворсинок они образуют капиллярную сеть. Кровь плода обогащается кислородом путем поглощения кислорода через стенку ворсинки из материнской крови, омывающей хориальные ворсин ки. Окисленная кровь затем приводится по пуповинной вене, пролегающей также в пуповине, в тело плода.
Пуповинная вена (vena umbilicalis) только одна, но сначала она закладывается парно.
В конце третьего месяца развитие плаценты находится в полном разгаре, однако связь васкуляризированного хориона с отпадающей оболочкой еще недостаточно устойчива и прочна. В связи с этим в данный период может произойти преждевременная отслойка развивающейся плаценты, с чем связана опасность выкидыша.
В конце пятого месяца плацента достигает максимального развития, ее функции стабилизируются. Цитотрофобластный слой (клетки Лангганса) постепенно исчезает, а ворсинки, начиная с этого периода и вплоть до конца беременности, покрываются резобционным плазмодием плазмодиотрофобласта. Постепенно стабилизируется и пролиферирующая активность плазмодиотрофобласта.
Таким путем возникает плацента, представляющая собой тесную связь между хорионом и отпадающей оболочкой в круглой ограниченной области, лежащей под первоначальной плодной камерой. В межворсинчатых пространствах между древовидно разветвленными ворсинками хориона медленно циркулирует материнская кровь, изливающаяся из зияющих артерий слизистой ткани матки.
Эта кровь омывает поверхность ворсинок, покрытых резорбционным плазмодием. Посредством резорбционного плазмодия осуществляются две главные функции плаценты, а именно: газообмен (кислорода и углекислого газа) между материнской кровью и кровью плода (дыхание плода) и всасывание питательных веществ из крови матери (питание плода). Эти процессы происходят без непосредственного контакта материнской крови с кровью плода.
Между тем размеры плода и его оболочек настолько увеличиваются, что матка начинает соответственно растягиваться, поскольку ее полость уже не в состоянии вместить увеличившийся плод с его оболочками. Хорион образует с амнионом общую оболочку (амниохорион); таким образом, амнион своей эктодермой покрывает также и внутреннюю, обращенную к плоду поверхность плаценты и окутывает всю удлиненную пуповину. Первоначальное щелевидное пространство, возникшее в свое время между капсульной и пристеночной частями отпадающей оболочки, исчезает в результате тесного смыкания и взаимного сращения обоих упомянутых слоев слизистой.
Теперь плод заполняет всю полость матки; он покрыт единой плодной оболочкой (плодным мешком), возникшей в результате сращения пристеночной отпадающей оболочки, капсулы децидуа, хориона и амниона. В этом мешке, наполненном околоплодной жидкостью, плод занимает определенное, характерное положение. С одной стороны к плодному мешку прилегает круглый диск плаценты, а к ее внутренней, обращенной к плоду поверхности прикрепляется пуповина.
Биопсия ворсин хориона
Наша команда профессионалов ответит на ваши вопросы
Данная брошюра содержит информацию о биопсии ворсин хориона (БВХ). В ней приводится информация о том, что такое БВХ, когда и как она проводится, какую информацию можно получить после проведения БВХ, какие есть преимущества у данного исследования и какие риски с ним связаны. Данная брошюра не может заменить Ваше общение с врачом, однако она может помочь вам при обсуждении интересующих Вас вопросов.
Что такое биопсия ворсин хориона?
Ворсины хориона являются частью развивающейся плаценты («детского места», или последа). При БВХ берут очень маленький кусочек этих ворсин для проведения генетического анализа во время беременности. Такое исследование Вам могут предложить по нескольким причинам.
Когда проводится БВХ?
БВХ обычно проводится между 9 и 12 неделями беременности.
Как проводится БВХ?
При биопсии берется очень маленький кусочек ткани развивающейся плаценты, которая содержит те же гены, что и будущий ребенок. Сначала проводится ультразвуковое исследование для определения положения плода и плаценты, затем берется кусочек ткани. Есть два способа забора ткани. Врач выберет наиболее подходящий способ в зависимости от положения плаценты и ребенка. Чаще всего забор происходит через брюшную стенку (трансабдоминально).
Трансабдоминальный забор материала (через брюшную стенку)
Забор ткани осуществляется с помощью введения тонкой иглы через кожу живота в брюшную полость, через стенку матки в плаценту. Для того, чтобы ввести иглу в нужное место, доктор контролирует манипуляцию с помощью ультразвука. Небольшое количество ткани засасывается через иглу и отправляется в лабораторию для исследования.
Трансвагинальный забор материала (через шейку матки)
Через шейку матки вводятся тонкие щипцы. Ощущения при этом напоминают ощущения при взятии мазка. Введение щипцов осуществляется под контролем УЗИ. Небольшой кусочек из плаценты берется либо щипцами, либо с помощью тонкого аспирационного (отсасывающего) катетера, и отправляется в лабораторию для исследования.
Болезненная ли это процедура?
Большинство женщин описывают свои ощущения скорее как неприятные, чем болезненные. Они похожи на ощущения во время месячных. Женщины, которым проводилось трансабдоминальное исследование, отмечали ощущение давления и некоторой болезненности вокруг зоны введения иглы после процедуры. Женщины, которым проводилось трансвагинальная процедура, сравнивали ощущения с процедурой взятия мазка.
Процедура занимает примерно 15-20 минут. На наш взгляд, хорошо, если рядом с Вами будет кто-то из близких, чтобы поддержать Вас во время и после процедуры. В течение нескольких дней после процедуры вам следует быть внимательнее к себе. Избегайте поднятия тяжестей и активных физических нагрузок.
Иногда после процедуры могут появиться кровянистые выделения. Если эти выделения обильные или усиливаются, Вам следует сообщить об этом врачу. Следует воздержаться от половых контактов до полного прекращения выделений.
Каковы риски БВХ?
Примерно у 1-2 женщин из 100 (1-2%) происходит прерывание беременности после проведения БВХ. Точного объяснения, почему это происходит, пока нет. Однако, 98-99 из 100 беременностей (98-99%) развиваются нормально.
Насколько надежным тестом является БВХ?
Вам следует обсудить с врачом информативность и точность предстоящего генетического исследования, так как это зависит от изменения конкретного гена или хромосомы, анализ которого необходим в Вашем случае. В очень редких случаях результаты теста неинформативны, и необходимо проведение повторной процедуры.
Позволяет ли БВХ выявлять любые генетические нарушения?
Как правило, результаты теста представляют собой информацию о том генетическом заболевании, которое подозревалось в данном случае. В некоторых случаях исследование может выявить данные, относящиеся к другим состояниям. Не существует такого исследования, которое позволило бы выявить все возможные генетические заболевания.
Когда будут готовы результаты исследования?
Время, необходимое для проведения анализа, зависит от того, в отношении какого генетического заболевания проводится исследование. В некоторых случаях это занимает всего 3 дня, для других – 2 недели. Если результат не готов в назначенные сроки, это еще не значит, что что-то не так, возможно, культура клеток, необходимая для проведения исследования, растет медленнее, чем обычно. Если в вашем случае проводится генетическое исследование в связи с каким-либо редким генетическим заболеванием, спросите врача, когда будут готовы результаты.
Когда результаты исследования будут готовы, Вас может вызвать врач для их обсуждения. Этот вопрос следует обсудить с врачом в день проведения процедуры.
Что, если результат покажет, что у плода есть мутация, приводящая к наследственному заболеванию?
Если результат покажет, что у плода есть мутация, приводящая к наследственному заболеванию, доктор обсудит с Вами, что это означает, и как заболевание может проявиться у Вашего ребенка. Врач объяснит Вам, существует ли лечение для больных с этим заболеванием. Вам расскажут, какие меры Вы можете предпринять, и, в некоторых случаях, о возможности прекращения беременности. Врач поможет Вам оценить, что будет лучше для Вас и для ребенка.
ВИЧ-инфекция (СПИД)
Если Вы ВИЧ-позитивны, существует небольшой риск того, что БВХ станет причиной инфицирования Вашего ребенка. Если Вы ВИЧ-позитивны, для Вас очень важно обсудить этот вопрос со своим акушером или врачом, какие меры можно предпринять для уменьшения риска передачи вируса Вашему ребенку во время проведения БВХ.
Принятие решения о проведении БВХ
Принятие решения о проведении БВХ во время беременности может быть нелегким. Важно помнить, что Вы не обязаны соглашаться на проведение БВХ, если не хотите этого. Вам проведут БВХ, только если Вы и Ваш партнер считаете важным получить информацию, которую может предоставить это исследование, и не считаете, что риски слишком велики, чтобы на них согласиться.
Чтобы помочь принять оптимальное для Вас решение, Вам следует обсудить с врачом следующую информацию:
Трофобластическая болезнь
Заболевание представляет собой группу редких доброкачественных и злокачественных опухолей, в основе которых лежит аномальный рост и развитие трофобласта.
Что это такое
Трофобластическая болезнь — уникальная группа опухолей женского организма, возникновение которых всегда ассоциировано с беременностью. Они могут возникнуть как во время беременности, так и после её завершения независимо от срока окончания беременности и её исхода. Это может быть благополучно протекавшая беременность, завершившаяся родами, самопроизвольный выкидыш или прерывание на любом сроке беременности. При этом сроки развития заболевания могут составлять от нескольких дней до нескольких лет.
Источником трофобластических опухолей являются трофобласты – клетки, которые окружают эмбрион и участвуют в процессе его прикрепления к стенке матки, а затем – в образовании плаценты во время беременности. При чрезмерном размножении трофобластов возникает опухоль.
Частота развития данной патологии составляет не более 1 % случаев среди всех злокачественных заболеваний женских половых органов. Наиболее склонны к заболеванию женщины, у которых беременность наступила до 21 года или после 35 лет.
Уникальной особенностью этих неоплазий является высокая частота излечения даже при наличии отдаленных метастазов, при этом у большинства пациенток после завершения лечения сохраняется репродуктивная функция.
Классификация
Трофобластическая болезнь – собирательное понятие доброкачественных и злокачественных опухолей. В число первых входит морфологическое изменение, из-за которого возникает:
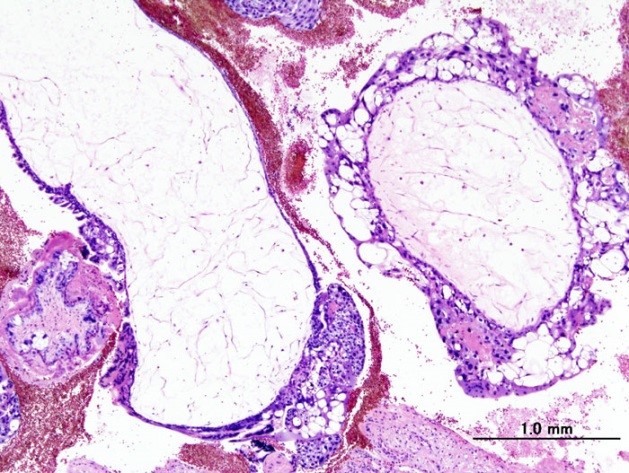
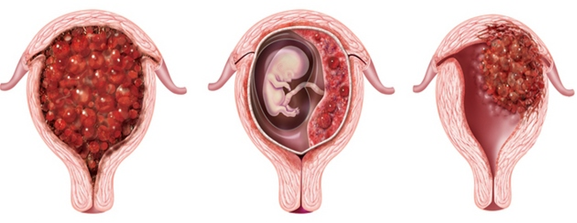
Полный пузырный занос
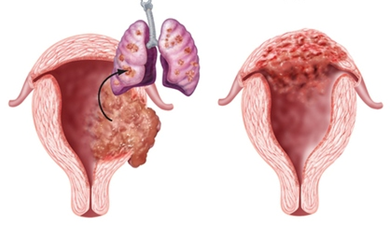
Эти доброкачественные опухоли диагностируются у 70 % больных, при этом как при полном, так и неполном пузырном заносе наблюдается только разрастание трофобластической ткани и превращение ворсинок хориона в пузырьки. Однако в 20 % случаев трофобласты приобретают способность к малигнизации и метастазированию. По мере распространения злокачественных клеток в окружающие ткани различают инвазивный пузырный занос, диссеминированный пузырный занос, хорионкарционому, трофобластическую опухоль плацентарного ложа и эпителиоидную трофобластическую опухоль.
 | ||
 | |
Стадии
В зависимости от степени распространения процесса различают 4 стадии заболевания:

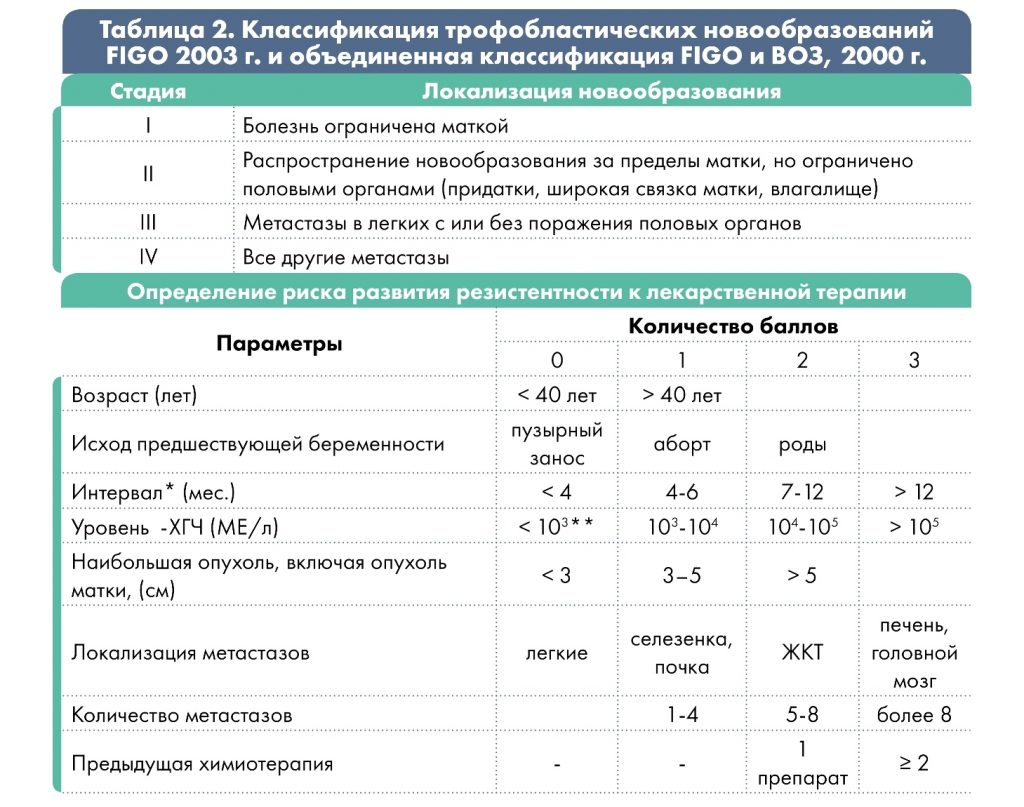
* интервал между окончанием предыдущей беременности и началом химиотерапии;
** низкий уровень β-ХГЧ может быть при трофобластической опухоли на месте плаценты.
При сумме баллов ≤ 6 – низкий риск развития резистентности опухоли; ≥ 7 баллов – высокий.
Лечение
Лечение доброкачественной опухоли невозможно без прерывания беременности. Выполняется аборт, а далее патологические ткани удаляются вакуумным аспиратором. После процедуры на протяжении месяца контролируется уровень β-ХГЧ. Женщина еженедельно сдает анализ крови, пока не получит отрицательный результат три раза подряд. Далее контрольные анализы проводятся ежемесячно в течение года. Важно после эвакуации пузырного заноса выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза.
Если анализ β-ХГЧ остаётся положительным или обнаруживается злокачественная опухоль, то пациентка нуждается в продолжении лечения. Больную следует направить в специализированный центр, имеющий опыт работы и знающий данную патологию, что крайне важно для определения прогноза и эффективности терапии.
Ведущий метод лечения – химиотерапия, которая должна быть начата в кратчайшие сроки. Основные показания для ее проведения:
Врач выбирает рекомендованную схему терапии, основываясь на особенности анамнеза и характеристики опухолевого процесса, т.е. в зависимости от группы риска резистентности опухоли к химиотерапии. Группа риска определяется по шкале FIGO (2000 г.) с учётом результатов обследования: менее 6 баллов соответствует низкому риску, 7 и более баллов – высокому риску.
Если риски рецидива заболевания минимальны, то назначается монотерапия препаратом метотрексат. При высоких рисках рецидива опухоли используется комбинация препаратов, включающих этопозид, дактиномицин, метотрексат, винкристин и циклофосафамид.
Количество циклов химиотерапии определяется индивидуально и зависит от степени снижения уровня β-ХГЧ после каждого цикла. При нормализации уровня специфического маркера дополнительно проводится 2-4 цикла химиотерапии в том же режиме для консолидации полученного эффекта.
Если опухоль приобретает резистентность и нет нормализации уровня маркера, то требуется переход к противоопухолевым препаратам второй линии, например, такие комбинации как дактиномицин, этопозид + дактиномицин + метотрексат + цисплатин или цисплатин + паклитаксел + этопозид.
В некоторых случаях прибегают к хирургическому лечению с последующим проведением адъювантной химиотерапии. Основные показания к оперативному вмешательству являются:
Лучевая терапия используется только при метастазах в головном мозге.
Прогноз
Правильное и своевременное выявление заболевания, а также адекватное лечение в настоящее время позволяют достичь 100 % ремиссии на протяжении пяти лет при простом пузырном заносе и более 90 % – при хорионкарциноме без наличия метастазов.
Повторное развитие опухоли возможно в течение первых 36 месяцев до 10 % случаев. Частота излечение рецидива составляет около 75 %.
Фертильность
После завершения лечения у большинства женщин сохраняется репродуктивная функция. Планировать повторную беременность для пациенток с I-II стадией разрешается через год после последнего цикла химиотерапии, а для больных с III-IV стадией – через полтора-два года. Такие сроки установлены с целью правильной интерпретации наступления беременности или рецидива заболевания, а также для профилактики развития аномалий плода.
Профилактика
После удаления пузырного заноса необходимо следить за уровнем β-ХГЧ, а также выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза. После завершения лечения уровень β-ХГЧ определяется каждые две недели на протяжении первых трех месяцев, затем ежемесячно в течение года. В дальнейшем контрольный анализ крови проводится раз в два месяца, а еще через год – один раз в четыре месяца.
Обязательна контрацепция в течение первого года после нормализации уровня β-ХГЧ. Специалисты рекомендуют в качестве метода контрацепции выбирать комбинированные оральные контрацептивы.
Авторская публикация:
Ульрих Е. А.
Врач высшей категории онкогинекологического отделения ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова» Минздрава России, доктор медицинских наук, профессор, профессор кафедры онкологии ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России
Под научной редакцией:
Берлев И. В.
Заведующий научным отделом онкогинекологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, заведующий кафедрой акушерства и гинекологии СЗГМУ им. И.И. Мечникова, заслуженный врач Российской Федерации, доктор медицинских наук, профессор
Под научной редакцией:
Урманчеева А. Ф.
Ведущий научный сотрудник ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова» Минздрава России, заслуженный врач Российской Федерации, доктор медицинских наук, профессор, профессор кафедры онкологии ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России
Под научной редакцией:
Проценко С. А.
Заведующая отделением химиотерапии и инновационных технологий ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, ведущий научный сотрудник научного отдела инновационных методов терапевтической онкологии и реабилитации, доктор медицинских наук, профессор
Под научной редакцией:
Телетаева Г. М.
Врач-онколог отделения химиотерапии и инновационных технологий, научный сотрудник научного отдела инновационных методов терапевтической онкологии и реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, кандидат медицинских наук
Что значит ворсистый хорион
Плацентарная недостаточность (ПН) представляет собой одну из основных проблем акушерства и неонатологии, поскольку структурная и функциональная несостоятельность последа лежит в основе невынашивания беременности, преэклампсии, перинатальной патологии и смертности [1]. К синонимам ПН относят часто употребляемый термин «фетоплацентарная недостаточность», который нельзя признать удачным, поскольку он некорректен по форме и сути [1]. С морфологических позиций термин «первичная плацентарная недостаточность», широко используемый в акушерской практике, согласно классификации М.В. Федоровой и Е.П. Калашниковой [2] представляется неточным, поскольку подразумевает события ранних сроков беременности (до 16 нед), когда плацента как орган не сформирована. А.П. Милованов [3] в классификации плацентарной недостаточности использует вместо термина «первичная» определение «ранняя эмбриоплацентарная недостаточность», отражающее роль гамето- и бластопатий, патологии имплантации и эмбриона, реализующихся в I триместре в виде самопроизвольных выкидышей. При формировании плаценты в ранние сроки беременности необходимо учитывать морфологические и функциональные особенности ворсинчатого трофобласта, компактного слоя гравидарного эндометрия и спиральных артерий, поскольку значение нарушений каждого из перечисленных формирующихся компонентов в патогенезе невынашивания, перинатальной патологии и мертворождения существенно [4—6]. В связи со значимостью проблемы ПН представляется целесообразным в ранние сроки беременности (5—12 нед) на основании изучения структурных компонентов развивающейся плаценты обосновать формы ее недостаточности при самопроизвольном прерывании беременности в I триместре.
Цель настоящего исследования — определение форм морфофункциональной недостаточности в развивающихся компонентах плаценты в ранние сроки беременности при самопроизвольных абортах и предложение их новой классификации.
Материал и методы
Проведены гистологическое исследование соскобов из полости матки, иммуногистохимический анализ сосудисто-эндотелиального (VEGF-A) и трансформирующего (TGF-β2) факторов роста в ворсинчатом хорионе и дифференцировки фибробластоподобных клеток стромы, а также иммунодиффузионный анализ содержания гликоделина в крови из полости матки в день ее опорожнения у 30 пациенток с самопроизвольным абортом (СА) в сроки беременности 5—12 нед (основная группа) и у 30 женщин при физиологически протекающей беременности, прерванной путем медицинского хирургического аборта (группа сравнения).
Комплексное морфологическое исследование материала осуществляли на различных уровнях структурной организации — органном, тканевом, клеточном и функциональном. Материал для гистологического исследования фиксировали в 10% растворе формалина, для иммуногистохимического — в забуференном формалине, для электронной микроскопии — в фиксаторе Караганова. Рассчитывали индекс васкуляризации ворсин (ИВ) согласно формуле: ИВ = ΣSсос./Sстр., где ИВ — индекс васкуляризации; ΣScос. — суммарная площадь сосудов в одной ворсине; Sстр. — площадь стромы одной ворсины. Используя базовую методику Г.Г. Автандилова [7] и автоматизированную программу ВидеоТест-Мастер Морфология 4.0, рассчитывали количество и площади плодовых капилляров, спиральных артерий, ворсин, сосудистого и интерстициального цитотрофобласта, толщину эпителиального покрова, количество клеток Кащенко—Гофбауэра (синцитиальных макрофагов ворсинчатого хориона), соотношение ворсин. Экспрессию факторов роста в срезах оценивали полуколичественным способом в 100 клетках в 10 полях зрения при увеличении ×400. Индекс экспрессии факторов рассчитывали по формуле: ИЭ = ΣР (i) · i / 100, где ИЭ — индекс экспрессии; i — интенсивность окрашивания в баллах от 0 до 3; Р (i) — процент структур, окрашенных с разной интенсивностью. При определении гликоделина использовали метод двойной иммунодиффузии в агаре по Оухтерлони в модификации Н.И. Храмковой и Г.И. Абелева с тест-системой к данному белку. Чувствительность тест-системы составила 2 мкг/мл. Тест-системы были изготовлены сотрудниками кафедры биохимии Российского национального медицинского университета им. Н.И. Пирогова М.З. Р.Ф. Полученный цифровой материал обработан стандартными статистическими методами с помощью программного обеспечения MS Office Excel и Statistica 10.0, с определением непараметрического U-критерия Манна—Уитни, с использованием метода Фишера. Для всех критериев величину достоверного уровня значимости принимали равной р 2 в 11—12 нед (р 2 в группе сравнения. В строме эндометрия, образующего базальную пластинку, в основной группе не обнаружена конечная форма дифференцировки инвазивного трофобласта в многоядерные клетки, являющиеся одним из структурных критериев завершения первой волны инвазии трофобласта [8]. Средняя площадь клеток интерстициального цитотрофобласта колебалась от 94,9±1,6 до 104,3±2,1 мкм 2 (р