Мицетома. Грибок в гайморовой пазухе. Причины, симптомы, лечение
Что из себя представляет мицетома?
Причины появления грибка в гайморовой пазухе
Есть ли какая-то предрасположенность организма к появлению мицетомы или грибок появляется только в результате внешнего воздействия?
Необходимо указать на то, что споры грибов находятся в воздухе, окружают нас постоянно. Для того, чтобы начало происходить грибковое разрастание в гайморовой пазухе, у человека должен быть снижен иммунитет, у него могут быть тяжелые формы диабета, иммунодефицит, в результате ранее проведенной лекарственной терапии у человека подавляется иммунная система – на этом фоне также может произойти появление мицетомы в гайморовой пазухе.
Необходимо также отметить, что часто стартом для появления и разрастания мицетомы, грибка, мицелия может являться применение препаратов цинка, который попадает в гайморову пазуху.
И одним из таких факторов может быть широко использующиеся в стоматологии препараты цинка.
И когда цинк попадает в гайморову пазуху, это является очень хорошей средой для появления мицетомы. И даже у людей с нормальным иммунитетом, с нормальным иммунологическим статусом может в таком случае появиться мицетома – грибковое тело в гайморовой пазухе.
Воспаление гайморовых пазух при грибке
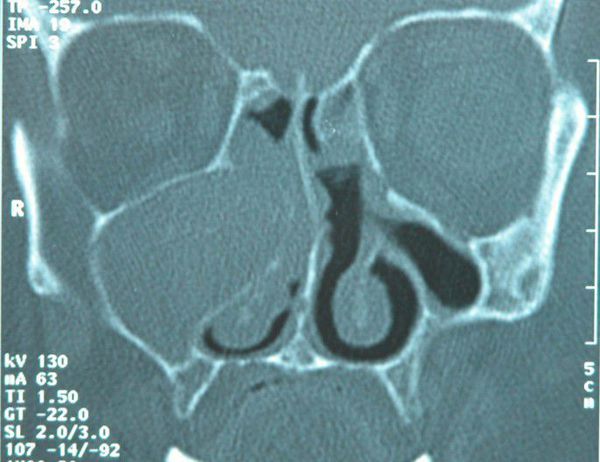
В основном пациент узнает, что у него мицетома в гайморовой пазухе при обследовании, когда он приходит к стоматологу, делает КЛКТ и лечащий доктор видит при детальном изучении снимка инородное тело, грибковое поражение.
Мицетома, грибок в гайморовой пазухе
Мицетома – грибковое заболевание, поражающее гайморовы пазухи. Иногда микоз называют грибковым телом. Встречается недуг редко. Распространяется поражение в одной из частей пазухи.
Мицетома: причины и особенности
Вероятность разрастания колоний повышается, когда в состав пломбировочного материала входит цинк, выступающий в роли катализатора размножения патогенной микрофлоры. Дополнительный фактор, повышающий вероятность заболевания, – сниженный иммунитет как результат разрушительного действия сахарного диабета или перенесенных курсов лечения сильнодействующими препаратами. Организм теряет способность нейтрализовать грибок.
Ускорить рост колонии может микрочастица обломка стоматологического инструмента, который остается после проведения процедуры пломбировки каналов стоматологом низкой квалификации или при использовании старых технологий лечения. Мицелий заполняет оболочку изнутри, не прорастая в слизистую. Сначала это образование напоминает небольшой шар, но затем увеличивается, заполоняет пространство и остается в одной из частей пазухи.
Симптомы наличия мицетомы
Ярко выраженной симптоматики при мицетоме не наблюдается. На начальных стадиях заболевание выявляется редко: диагноз ставится как сопутствующий, случайно выявленный при обследовании, назначенном с другой целью.
Если мицелий уверенно расширяет территорию обитания и его становится слишком много, то проявляются симптомы :
При наличии мицелия в пазухах пациенты жалуются на локализированные в лобных долях головные боли, головокружение. Иногда отмечается дискомфорт при движении глазного яблока – мицетома увеличивается и возникает избыточное давление. Возможен неприятный запах из носа.
Дополнительная симптоматика – боль в зубах верхней челюсти, расположенных рядом с поражением, затрудненное дыхание.
Что такое мукоцеле? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пархоменко Л. Е., ЛОРа со стажем в 31 год.
Определение болезни. Причины заболевания
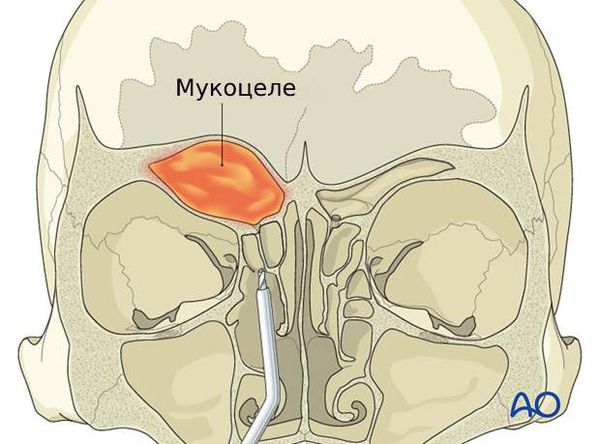
Мукоцеле ( Mucocele)— это растяжение околоносовой пазухи скопившимся в ней густым секретом желёз слизистой оболочки, что сопровождается постепенным разрушением костных стенок пазухи.
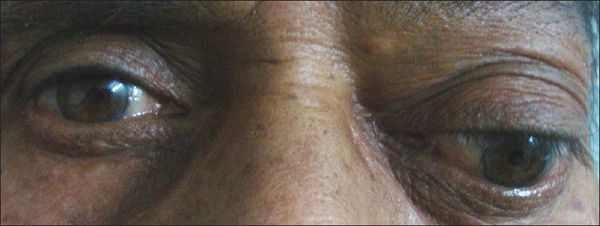
Содержимое пазух со временем выпячивается в соседние области и сдавливает находящиеся там органы. Например, из-за давления на глазное яблоко ухудшается зрение и двоится изображение. Если сдавлен слёзный мешок, возникает неконтролируемое слезотечение. Когда затронуты зрительный или тройничный нервы, появляется боль в глазнице, верхней челюсти или зубах, а также упорная головная боль. Кроме того, возникают косметические дефекты лица: выпячивание возле внутреннего угла глаза или в области лба, смещение (выпячивание) глазного яблока.
Изучением этого состояния занимались и такие выдающиеся отоларингологи, как Владимир Игнатьевич Воячек (1912 год) и Николай Дмитриевич Ходяков (1928 год). Однако из-за редкой встречаемости даже самая обстоятельная отечественная работа, посвящённая этому заболеванию — монография Андрея Гавриловича Лихачева (1948 год), обобщала результаты лечения всего 45 больных, оперированных за 50 лет. Только появление компьютерной томографии позволило улучшить выявляемость заболевания, привело к его активному изучению и разработке новых подходов к лечению.
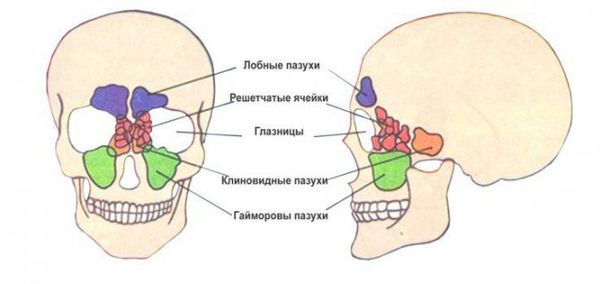
Околоносовые пазухи — это воздухоносные полости, которые с помощью отверстий и каналов сообщаются с полостью носа. В лобной кости находится лобная пазуха, в ячейках решётчатой кости — решётчатые, в костях верхней челюсти — верхнечелюстные (гайморовы), в теле клиновидной кости — клиновидная (основная).
Люди рождаются с зачатками околоносовых пазух. Решётчатые пазухи формируются первыми. После 3 лет отчетливо прослеживаются верхнечелюстные пазухи, позже — клиновидные. Последними развиваются лобные пазухи.
Причины развития мукоцеле
Внутри околоносовые пазухи выстланы слизистой оболочкой. Железы слизистой вырабатывают секрет, который в норме постоянно эвакуируется из пазухи, очищая её.
Мукоцеле развивается в том случае, если нарушается отток секрета из пазухи из-за обструкции (закупорки) выводного протока.
Причины обструкции могут быть разными:
Распространённость
Симптомы мукоцеле
Заболевание развивается медленно, до появления симптомов проходит в среднем 1–2 года, но известны случаи, когда болезнь развивалась в течение десятка лет.
Помимо боли, при мукоцеле наблюдаются:
Мукоцеле крупных размеров вызывает бессонницу и постоянное чувство усталости.
Патогенез мукоцеле
В патогенезе мукоцеле рассматривались различные теории возникновения. Сейчас известно, что болезнь развивается следующим образом:
Классификация и стадии развития мукоцеле
В Международной классификации болезней 10-го пересмотра (МКБ-10) мукоцеле относится к разделу J34 Другие болезни носа и носовых синусов.
По локализации различают:
Содержимое мукоцеле бывает вязким, желатиноподобным, желтовато-белого цвета, без запаха. Если содержимое нагнаивается, возникает осложнение — мукопиоцеле.
Развитие заболевания проходит три периода:
Осложнения мукоцеле
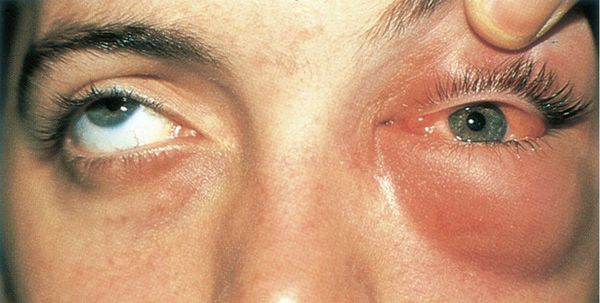
Гнойное воспаление век. Развивается, если гной прорывается из решётчатого лабиринта или верхнечелюстной пазухи. Накапливаясь и распространяясь по всему веку, гной может прорваться наружу, тогда образуется кожный свищ. Иногда он сообщается с полостью околоносовой пазухи.
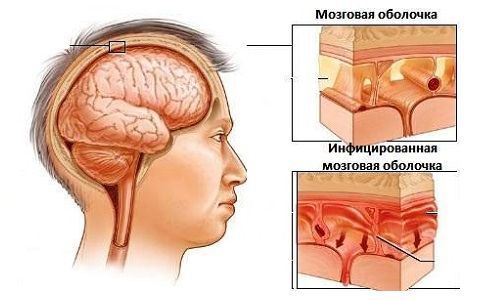
Флегмона глазницы — гнойное воспаление орбитальной клетчатки . Часто развивается через 12-24 часа после попадания гноя в ткани глазницы. Она опасна не только для зрения (снижается острота зрения, возникает стойкий паралич глазных мышц), но и для жизни больного: гнойный процесс может перейти в полость черепа, что опасно развитием абсцесса мозга, гнойного менингита, тромбоза синусов твёрдой мозговой оболочки и сепсиса.
Гнойный менингит — гнойное воспаление оболочек головного мозга. При развитии этого осложнения смертность достигает 15 – 25 % даже при начале терапии в ранние сроки.
Диагностика мукоцеле
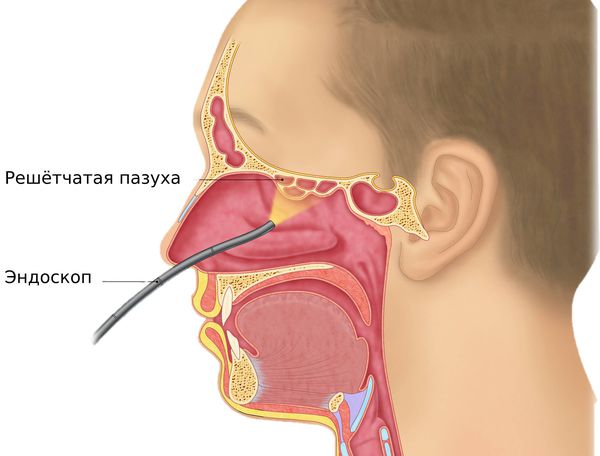
Во время осмотра врач-отоларинголог выполняет видеоэндоскопию носа, носоглотки, глотки и гортани. Исследование выполняется с помощью специального прибора (видеоэндоскопа), который представляет собой тонкую оптическую трубку с источником света и окуляром с камерой. Полученное изображение выводится на монитор.
Видеоэндоскопия не имеет абсолютных противопоказаний. Процедура занимает не более 10 – 15 минут, от пациента не требуется специальной подготовки, поэтому она проводится в день обращения. Исследование позволяет диагностировать полипы и другие образования, выявить искривление носовой перегородки, тщательно исследовать носоглотку и внутренние структуры полости носа.
При необходимости обследование дополняется магнитно-резонансной томографией с контрастированием (при подозрении на полип или опухоль), консультацией невролога или нейрохирурга.
Дифференциальная диагностика
Дифференциальную диагностику мукоцеле проводят со следующими патологиями:
Лечение мукоцеле
Лечение мукоцеле только хирургическое. Операцию нельзя откладывать, так как консервативное лечение неэффективно, а деструктивные изменения продолжаются. Кроме того, существует угроза инфицирования и развития грозных гнойных внутричерепных осложнений.
Эндоназальное вскрытие с эндоскопическим контролем проводится под местным обезболиванием. Операция не требует введения в сформированное соустье дренажной трубки, что значительно сокращает сроки пребывания в стационаре.
Благодаря современным подходам операции дают хорошие клинические и косметические результаты.
Прогноз. Профилактика
Проблема мукоцеле остаётся актуальной. Учёные продолжаются изучать это заболевание и разрабатывают новые методы его диагностики и лечения.
Киста верхнечелюстной пазухи
Записаться на прием

Причины возникновения кисты верхнечелюстной пазухи
Верхнечелюстная киста постепенно разрастается все больше, заполняя пазуху без ярко выраженных клинических симптомов. Заподозрить наличие образования можно в период обострений, которые вызываются простудами, ОРВИ, локальным переохлаждением, снижением иммунитета.
Симптомы кисты гайморовой пазухи
Киста верхней челюстной пазухи не имеет специфических симптомов на ранних стадиях, первые жалобы появляются при значительном разрастании новообразования (15 мм и более). Интенсивность роста – индивидуальный показатель для каждого пациента, как и выраженность симптоматики.
Поражение пазухи одонтогенным (то есть через зуб) путем чаще развивается в синусах с широким дном и глубокими выбуханиями альвеолярного отростка в челюсть. Важное значение имеет наполненность пазухи воздухом – при умеренной пневматизации риск формирования кисты меньше.
Врач при диагностическом исследовании выявляет отверстие в дне синуса. При обострении одонтогенного гайморита из носа выделяются резко пахнущие гнойные массы, при промывании обнаруживаются крошковато-зернистые включения белого оттенка. Рентгенограмма, как правило, подтверждает диагноз кисты гайморовой пазухи, после чего врач составляет план лечебных мероприятий.
Виды операций
При выявлении кисты верхнечелюстной пазухи ограничиться одними терапевтическими мероприятиями не удастся, однако перспектива сохранения зуба все же имеется. Лечением кист занимается стоматолог хирург, который на основании клинической картины и данных инструментального обследования выбирает методику оперативного вмешательства:

Лечение кисты верхнечелюстной пазухи
Сначала врач определяет, какой зуб стал причиной воспалительного процесса в синусе, причем пораженными могут оказаться корни сразу нескольких зубов. При помощи рентгенограмм анализируется размер пазухи, локализация кисты, подбирается вид обезболивания (обычно это местная анестезия препаратами последнего поколения). Хирург приложит все усилия, чтобы сохранить зуб, если это возможно. При неглубоком погружении в полость кисты хороший эффект показывают зубосохраняющие операции (например, резекция корня). При погружении зуба внутрь новообразования более чем на 1/3 длины показано удалить его с целью предупреждения рецидивов заболевания.
В «Факторе Улыбки» для заполнения полости верхнечелюстной кисты используются биосовместимые современные материалы, обеспечивающие ускоренную регенерацию тканей. Такая тактика позволяет восстановить кость челюсти безопасным путем, прогноз вмешательства благоприятный.
Протокол работы с придаточными пазухами также включает в себя консультацию ЛОР-врача. Лечение считается успешным при исчезновении клинических симптомов заболевания и отсутствии патологических изменений костной ткани на контрольных рентгенограммах.
Реабилитация, особенности ухода

Посещать стоматологическую клинику после проведенного лечения следует один раз в 3-4 месяца на протяжении года. Лечащий врач на осмотрах контролирует ход восстановления, предупреждая рецидивы.
Возможные осложнения

Самым грозным осложнением кисты верхнечелюстной пазухи считается распространение воспаления на оболочки головного мозга и собственно мозг, что крайне опасно для жизни пациента.
Профилактические мероприятия
Следующие меры помогут предотвратить возникновение верхнечелюстной кисты и минимизируют риск осложнений при уже существующих новообразованиях:
Врачи «Фактора Улыбки» владеют современными методиками лечения челюстных кист любых размеров. Особый акцент делается на безболезненность и безопасность вмешательства, что достигается применением проверенных препаратов и расходных материалов.
Пациент получает грамотную консультативную помощь в реабилитационном периоде, благодаря чему восстановление протекает с максимальным комфортом. Точная цена лечения кисты зуба определяется объемом работ, видом операции и другими факторами.
Наши преимущества
Личный консультант на весь период лечения
Консультация всех специалистов в одном месте
Фиксированная стоимость на весь период лечения
План лечения в распечатанном виде на руки – сразу
Лечение мицетомы гайморовой пазухи
Хирургическое лечение мицетомы во сне — без боли и стрессов
Мицетома гайморовой пазухи — грибковое новообразование шаровидной формы. На начальных стадиях никак не проявляется, но при разрастании заполняет всю полость пазухи, ухудшая качество жизни. Лечение только хирургическое. В нашем Центре проводится опытными челюстно-лицевыми хирургами с ЛОР-подготовкой. Операция выполняется по малоинвазивному ультразвуковому протоколу, в состоянии медикаментозного сна — атравматично, без боли и эмоционального напряжения.
Возбудителем мицетомы в гайморовой пазухе является грибковый мицелий рода Aspergillus. Человек постоянно вдыхает споры грибков, находящиеся в окружающем воздухе, но при нормальной работе иммунной системы они не страшны для организма. При ослаблении иммунитета мицелий способен прорастать в гайморовых пазухах. Новообразование неинвазивного характера — растет в полости верхнечелюстного синуса, но не проникает в его слизистую оболочку.
Основные причины, способствующие развитию грибкового тела:
Отдельной причиной можно выделить некачественное стоматологическое лечение, в результате которого происходит попадание инородных тел в пазуху — пломбировочного материала, обломков инструментов. Такое возможно при анатомически близком расположении верхних жевательных зубов к носовому синусу, а у некоторых людей корни и вовсе находятся в пазухе, отделяются только слизистой оболочкой.
Без предварительной диагностики, не учитывая локализацию корней, стоматолог может не рассчитать усилия, проткнуть верхушку корня инструментом и протолкнуть пломбировочный материал в пазуху. Соли цинка в составе материала играют роль катализатора, запускают механизм образования мицетомы, особенно под влиянием общих факторов, ослабляющих защитные функции организма. Ускорить разрастание грибковой колонии может обломок инструмента в канале, выведенный за пределы верхушки корня в просвет пазухи. Такое случается при проведении лечения неопытным врачом без предварительной диагностики.
Компьютерная диагностика перед лечением жевательных зубов верхней челюсти — обязательное условие. 3D-снимки позволяют оценить расположение корней и спланировать безопасную тактику лечения. В нашем Центре КТ проводится на высокоточном компьютерном томографе Sirona с настройками ЛОР-режима, позволяющими оценить состояние пазухи, локализацию зубных корней по отношению к ней.
О разрастании грибкового тела человек не подозревает неделями, месяцами, а иногда и годами, все зависит от иммунитета организма. На начальных стадиях болезнь протекает бессимптомно, зачастую обнаруживается случайно при обследовании, назначенном с другими целями.
Постепенно грибковый шар увеличивается в размерах, появляются неприятные симптомы:
Возможно ощущение распирания. Слизистая оболочка носовой полости может посинеть. Для мицетомы свойственны также выделения творожистого характера.
Новообразование при разрастании вызывает воспаление и симптоматику, схожую с гайморитом, поэтому можно встретить термин «грибковый гайморит».
Чем опасна мицетома верхнечелюстной пазухи
Если мицетому не удалить, она постепенно увеличивается в размерах, заполняя пазуху полностью. Даже незначительное количество пломбировочного материала может спровоцировать конгломерат грибковой инфекции, диаметром 3-5 сантиметров. Если инородное образование остается без внимания, качество жизни человека значительно ухудшается, иногда приводит к тяжелым последствиям:
Почему стоит доверить лечение ЛОР-отделению стоматологии
К нам часто обращаются пациенты, уставшие от бесконечного лечения у ЛОР-врачей городских медучреждений. К сожалению, в организациях государственного финансирования можно месяцами ждать своей очереди на компьютерную томографию для уточнения диагноза. Без выявления причины ЛОР-врач поликлиники назначает стандартный протокол лечения, который не приносит результатов. Или же узкая специализация попросту не позволяет отоларингологу решить проблему стоматологического характера. В результате человек безрезультатно ходит по замкнутому кругу от одного врача к другому.
Лечением осложнений на гайморовых пазухах одонтогенного (или «зубного») происхождения должен заниматься специалист, одинаково разбирающийся в стоматологии и отоларингологии. ЛОР-стоматология объединяет эти два медицинских направления для решения проблемы в комплексе.
Наш Центр уже много лет специализируется на оказании помощи пациентам с совмещенной стоматологической и ЛОР-патологией. Программы лечения проводят челюстно-лицевые хирурги с ЛОР-подготовкой, кандидаты медицинских наук. Это думающие врачи с клиническим опытом от 5 лет, отточенными мануальными навыками и глубокими знаниями анатомии челюстно-лицевой области.