Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной А. А., педиатра со стажем в 5 лет.
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
Симптомы эксфолиативного кератолиза
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к «другим эксфолиативным состояниям».
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые «медовые корочки». При этом может возникать зуд.
Диагностика эксфолиативного кератолиза
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Дифференциальную диагностику проводят со следующими заболеваниями:
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Лечение грибка между пальцами ног

— заболевания сосудов ног (21%);
— ожирение (17%);
— патология ног – узкие межпальцевые промежутки, диабетическая стопа, плоскостопие (15%);
— травматизация кожи, ногтей и пальцев из-за тесной обуви, спортивных травм, обрезного педикюра.
Любимое место возникновения микоза ног – наиболее тесные промежутки между 3, 4, 5 пальцами. Оттуда грибок поражает все межпальцевые складки, кожу подошвы с боковыми краями, тыл стопы, ногти
Как распознать микоз стопы? Симптомы грибка пальцев ног
В «спящем», стертом состоянии грибок между пальцами ног может пребывать неопределенно долго, скрывая симптомы. Но процессы будут нарастать. Постепенно кожа выглядит все более сухой, грубой, шершавой, шелушащейся, приобретает грязновато-желто-серый цвет, роговеет вплоть до омозолелостей, трескается в особенно огрубевших местах.
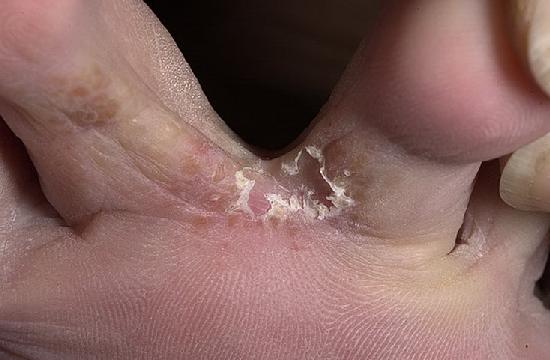
Второй путь развития грибка между пальцев более редкий (примерно в 8%). Это «мокрый», везикулярный или экссудативный грибок, при котором возникают лопающиеся пузырьки-везикулы и изъязвления после них. Такой мокрый микоз меж пальцами поражает людей при сильных стрессах, при долгих походах, ношении плохой, тесной, невентилируемой обуви, при неправильной терапии грибка, при самолечении антимикозами и кортикостероидами.
Если саботировать лечение грибка между пальцами, у 80-100% больных будут поражены ногти на ногах, у 20% — на руках. Вид печальный и отталкивающий, ноготь выглядит как рассыпающаяся труха или хозяйственное мыло. Также может приобрести вид «когтя грифа» или врасти. А вросший ноготь – это еще и болезненное лечение.
Как вылечить межпальцевый грибок?
Даже если все эти симптомы придут через долгие годы, начинать лечение грибка между пальцами нужно сразу, потому что это высокозаразная и трудноизлечимая инфекция.
Идем к дерматологу. Прежде, чем лечить, тот делает соскоб с пальцев и исследует его при помощи микроскопии, культурального посева или ДНК-анализа. При микроскопии обнаруживаются нити грибницы или споры.
Системное лечение заключается в приеме таблеток или капсул с антимикотиками. Те накапливаются в роговых тканях, поступая через кровь, и разрушают грибок долгие недели после приема препарата
Минус – системные препараты умеренно гепатоксичны (нехорошо воздействуют на слабую печень), и потому лечение нельзя применять людям с больной печенью, беременным, кормящим, маленьким и старым. Вид лекарства зависит от характера патогена. Если симптомы неясны и тип не установлен, назначают лечение препаратом широкого профиля. Применение системных лекарств – это все же риск, при запущенных стадиях ими нужно лечить долго.
Лечить можно и местными препаратами, которые накладываются на очаги поражения. Такие лекарства часто имеют широкий спектр воздействия, убивают и грибки, и бактерии. Лечение длительное и интенсивное, поэтому следует сразу сказать врачу, если ваши средства ограничены.
Домашняя терапия и профилактика грибковых инфекций. Самим лечить грибок бесполезно. Сведения позволяют говорить о его исключительной живучести и большом рецидивном потенциале.
Эффективным средством является профилактика
Дерматологи советуют также делать педикюр не реже раза в полтора месяца, удаляя омертвелые ткани. Именно в них любит поселяться грибок. Лучше остеречься, чем потом лечить.
В нашей клинике вы можете пройти осмотр и консультацию у врача-дерматовенеролога.
Вступайте в наши группы в социальных сетях:
Будьте в курсе актуальных новостей и специальных предложений клиники
Кожный кандидоз: причины появления
Поделиться:
Пациенты часто задают вопрос: почему врачи часто посылают их то на анализы, то на консультации к «смежным» специалистам. Казалось бы, чего проще: высыпало на коже — лечи кожу, но, к сожалению, не все так просто…
Есть заболевания и состояния кожи, которые помимо обременения пациента собственными симптомами еще и являются маркерами, признаками какой-то более серьезной патологии внутренних органов. Одной из таких патологий является кандидоз кожи.
Случай из практики
Молодая, слегка за 30, полноватая дама, и до того жаловавшаяся на сухость кожи рук, начала ощущать зуд между пальцами кисти. Потом к зуду присоединилось покраснение, а кожа начала отслаиваться. Поскольку ей часто приходилось стирать и мыть посуду руками, и она сама, и доктора, лечившие ее, трактовали произошедшее как «аллергию на стиральный порошок».
Однако назначенное лечение (топические кортикостероиды и антигистаминные средства) приносило только временное облегчение, до конца симптомы не проходили никогда, а прекращение лечения вызывало сильное обострение дерматоза. Не помогали и неоднократные перемены стирального порошка и моющих средств.
Назначенное противогрибковое лечение принесло быстрый эффект, а коррекция диеты скомпенсировала начальные проявления диабета. Также я рекомендовал более щадящий режим для кожи рук, смягчающие кремы… С тех пор прошло 2 года. Дерматоз больше не рецидивировал, а дама, попавшая к дерматологу, смогла вовремя предотвратить дальнейшее развитие тяжелого эндокринологического заболевания.
Откуда берется кожный кандидоз?

Грибы рода кандида есть практически повсюду: в окружающей среде, на коже, в кишечнике здоровых людей, птиц, животных… Тем не менее большинство из нас не имеют кандидоза кожи, болеют только те, кому очень уж сильно «повезло».
Чаще всего поражения кожи и ее придатков вызывает Candida albicans, который в обычных условиях может входить в состав нормальной микрофлоры кожи и кишечника человека и животных. Существенно реже возбудителями являются другие кандиды (С. stellatoidea, С. tropicalis, С. parapsilosis, С. guillermondi,C. kursei, C. pseudotropicalis и др., более 160 видов), впрочем, в последнее время они стали встречаться чаще.
Факторы, влияющие на возможность развития кожного кандидоза, можно разделить на две основные группы — внутренние и внешние.
Чаще всего эти факторы сочетаются, как в вышеприведенном примере, когда агрессивная среда (растворы стирального порошка и моющих средств для посуды), до того вызывавшая только сухость кожи, с развитием внутренней патологии послужила толчком для развития грибковой инфекции.
О том, как проявляются симптомы кандидоза кожи, насколько заразно это заболевание и что делать, если его у вас выявили, я расскажу вам в одном из следующих материалов.
Товары по теме: [product strict=»глюкометр»](глюкометр), [product strict=»ТЕСТ-ПОЛОСКИ EASY TOUCH ГЛЮКОЗА»](тест-полоски глюкометр), [product strict=»флуконазол»](флуконазол), [product strict=»ПИМАФУЦИН 2%»](пимафуцин крем), [product strict=»нистатиновая»](нистатин мазь), [product strict=»клотримазол»](клотримазол)
Эндокринные заболевания. Самодиагностика
Уходит, к сожалению, постепенно в прошлое практика ежегодных медицинских осмотров, массовая профилактика заболеваний в детских садах и школах. Помните, раньше на завтрак давали рыбий жир, препараты йода – Антистурмин и т.д. Журнал Здоровье учил людей всей страны проводить самодиагностику опухоли молочных желез, оказывать первую помощь себе и окружающим… Времена меняются, не всегда в лучшую сторону, но это отдельная тема. Девиз «нашего межвременья» – помоги себе САМ.
Сегодня я расскажу, как при осмотре собственного тела заподозрить то или иное эндокринное заболевание. Именно заподозрить, и обратиться к врачу, а не начать самостоятельно лечить!
Про это загадочное фото информация ниже 😉
Итак, начнем с КОЖИ.
Она занимает огромную поверхность площади тела, выполняет множество функций и первая реагирует на изменения в организме.
Сухость, шелушение (чешуйками) кожи лица, туловища, рук и и ног
Вот какой незначительный казалось бы симптом, а сколько информации.
Acantosis nigricans – тут могу только по латыни написать, симптом крайне важный, это появление очагов пигментации тёмного цвета (похожей на загар) в местах трения одежды: шея, подмышки, паховая область, под грудью, на локтях, признак начинающегося диабета, или преддиабета. Еще этот симптом называют признаком инсулиорезистентности (в организме нарушается обмен гормона инсулина, отвечающего за усвоение сахара из пищи). Симптом грозный, бывает и у детей, часто является признаком наследственной инсулинорезистентности.
К эндокринологу надо идти как можно раньше!
Пигментация очень широкое понятие, пятна бывают разного цвета и размера.
Бронзовый оттенок кожи всей поверхности тела, особенно нарастающий зимой, признак другого грозного заболевания – надпочечниковой недостаточности. Надо срочно сдавать кортизол и АКТГ крови.
Пигментация с неровными краями, светло-коричневого оттенка, появившаяся после родов – хлоазма, это такое проявление нарушения питания кожи. Возможно при беременности была железодефицитная анемия, надо снова проверить, нет ли недостатка железа. Если есть нарушения в окислительно-антиоксидантной системе организма(примитивно «много вредных радикалов» скопилось в организме и они повреждают кожу), надо решить вопрос с приемом альфалипоевой кислоты и проверить функцию печени.
Пигментация у женщин 55+, 60+ мелкоточечная, ярко-коричневого оттенка, которую все воспринимают как загар – признак старения кожи и дефицита половых гормонов, так же не помешает проверить наличие анемии.
Яркая коричневая пигментация нижнего века также может быть признаком анемии, реже дисфункции надпочечников.
Пигментация выраженная только на передней поверхности кожи голеней (без зуда) часто признак «скрытого повышения» сахара крови – надо искать сахарный диабет.
Появление ярко-красных пятен по телу, часто мелких 2-3 мм – «рубиновые пятна», признак нарушения функции печени (жировой гепатоз и другие заболевания).
Паппулы, не угри, на веках, лице – называются ксантомы, это мелкие жировички, понятно, что это нарушение обмена жиров и надо проверять липидограмму. Они бывает даже у 7-8 летних детей – никто наследственную дислипидемию не отменял и у ребёнка может быть холестерин 8.0 ммоль/л.
ПОВЫШЕННАЯ ПОТЛИВОСТЬ (ГИПЕРГИДРОЗ), это очень частый симптом.
Если потливость локальная – только руки или только ноги, или только подмышки, это вряд ли эндокринная патология – часто это дисфункция симпатической нервной системы. А вот потливость всего тела – может быть симптомом диффузно-токсического зоба, а усиленная потливость волосистой части головы – симптом гиповитаминоза витамина Д (по типу рахита).
ВОЛОСЫ
Истончение и выпадение волос – чаще всего первый признак анемии! Это может быть также симптомом гипотиреоза, нарушения обмена кальция и нарушения других важных для состояния волос микроэлементов: цинка, селена, марганца и меди. Выпадение волос может признаком дефицита прогестерона (при нарушении цикла у женщин). И даже снижение прогестерона у мужчин может выражаться выпадением волос.
Ранняя седина – часто первый признак…. АНЕМИИ, иногда дефицита меди.
Истончение и выпадение волос в возрасте 50+, 60+ – это чаще дефицит половых гормонов, а не их избыток (раньше у женщин этот симптом связывали с избытков андрогенов).
А вот выпадение волос у молодых женщин по мужскому типу, это наследственная андрогенная алопеция, часто является первым симптомом дебюта СПКЯ (синдрома поликистозных яичников).
У мужчин с андрогенной алопецией все проще – это чаще дефицит тестостерона, а не его избыток как считалось ранее.
Выпадение волос у детей! – это должно быть парадоксом (у растущего ребёнка не должно быть алопеции). Это или признак рахита (после 1 года жизни рахит называют остеомаляцией), или анемии, или, чаще всего, это инсулинорезистентность! Крайне редко, но бывает, что это связано с аутоиммунным заболеванием.
Очаговое выпадение волос – признак сильнейшего стресса, как у детей, так и у взрослых!
У девочек подростков выпадение волос может быть связано с дисфункцией яичников и дефицитом прогестерона.
Выпадение наружной трети бровей – чаще признак йоддефицита(классический) и гипотиреоза.
Иногда пациенты жалуются на изменение структуры волос, «были кудрявые и стали резко выпрямляться» – это не чудеса, это нарушение обмена половых гормонов, особенно если женщина длительное время принимала КОК (контрацептивы). В этом случае ее гипофиз и яичники уснули, развился дефицит эстрогенов и прогестерона.
А теперь самое интересно – берем в руки обычный сантиметр и начинаем измерять, что?
Сантиметр пока можно отложить;)
СМОТРИМСЯ В ЗЕРКАЛО
Усиление носогубных складок и появление морщин опережающее темпы возрастных изменений – это признак дефицита половых гормонов, хорошо было бы провериться у гинеколога-эндокринолога.
Нависшее, отечное верхнее веко – контролируйте артериальное давление и проверьте почки. В более редких случаях это проявление гипотиреоза. Отёчность и одновременно изменение формы глаз (взгляд крайнего удивления) – симптом нарушения функции щитовидной железы (диффузный – токсический зоб).
Обвисание овала лица и появление второго подбородка – проявление дефицита половых гормонов и начала снижения гормона роста.
НОГТИ
Ребристые ногти, тонкие и ломкие – опять все примитивно, проверяем наличие анемии и нарушение обмена кальция. А вот уплощение и побеление ногтевых пластин – проверяем сердечную мышцу.
Доза принимаемой Омега-3 будет у всех разная, минимально 2000 мг в сутки и выше! Надо отслеживать по омега-3 индексу крови. Потому я и опубликовала в начале статьи это потрясающее фото эскимосской женщины – шикарная кожа и пропорции лица, значит нет проблем с омега-3 и половыми гормонами.:
Очень хочется сказать про знаменитые «косточки» на ногах у женщин
Шелушение кожи на руках: патология или временный дискомфорт
Шелушения на руках – сигнал о том, что кожа недостаточно увлажнена. В диагностике такой признак называется «ксероз». Причины сухости и шелушения кожи рук не всегда патологические. Часто это говорит только о том, что нужно сменить бытовые привычки. Если дискомфорт долго не проходит, симптомы нарастают, нужно обратиться к дерматологу для осмотра.
Причины шелушения кожи рук
Все причины сухости и дискомфорта можно разделить на бытовые и патологические. При бытовых помогает восстановление липидного баланса кожи при помощи увлажняющих кремов, питательных масок для рук и других косметологических средств. Если причина патологическая, потребуется лечение в комплексе.
Бытовые
Причины нарушения гидролипидного баланса и шелушения кожи на ладонях, пальцах рук:
На состояние кожи рук влияют и антисептики, санитайзеры с содержанием спирта от 60%. При меньшей концентрации они малоэффективны, но такое содержание этанола разрушает липидный защитный слой эпидермиса. Регулярное применение антисептика провоцирует шелушения, покраснения, ощущения стягивания и дискомфорт.
Достаточно подобрать мыло с нейтральным рН, натуральный питательный крем и нормализовать микроклимат, чтоб избавиться от дискомфорта. А для защиты от бактерий – подобрать антисептик с пантенолом, растительными экстрактами и эфирными маслами.
Патологические
В дерматологии сухость и покраснение рук – симптом многих заболеваний кожи, но может указывать и на расстройства других систем организма:
Шелушение рук может сопровождать болезни щитовидной железы, желудочно-кишечного тракта. Отдельная категория – психосоматика покраснения и зуда кожи рук. Потому дифференциальную диагностику проводит только квалифицированный, опытный врач, способный правильно интерпретировать сигналы организма.

Обратитесь к специалисту, если проблема нарушает привычный ритм жизни, мешает спать, или состояние рук не улучшается после принятия минимальных мер. Особенно важно получить консультацию как можно скорее, если симптомы усиливаются, а сухость сопровождается краснотой, появлением язвочек, воспалений, пузырьков.
Сопутствующая симптоматика
Зачастую ксероз – временное явление, беспокоящее в холодное время года. Интенсивность проявления зависит от общего состояния организма, возраста, наличия патологических причин. О том, что состояние спровоцировано болезнью, могут сказать дополнительные симптомы:
В зависимости от патогенеза заболевания, дерматолог назначит комплексную схему лечения с процедурами и препаратами.
Лечение сильного шелушения рук
Распространенные патологии кожи на руках лечат кремами и мазями с гормональным составом. В схему терапии могут входить витамины и антибиотики.

Во время осмотра дерматолог оценит состояние кожного покрова, определит причину и порекомендует дополнительные меры, которые облегчат состояние:

Общеукрепляющие процедуры способствуют быстрому выздоровлению. Важно нормализовать режим питания и сам рацион, повышать защитные функции организма и улучшать обмен веществ. Этому способствуют физические упражнения, иглорефлексотерапия, массажи, гирудотерапия, эффективность которых доказана при кожных заболеваниях.













