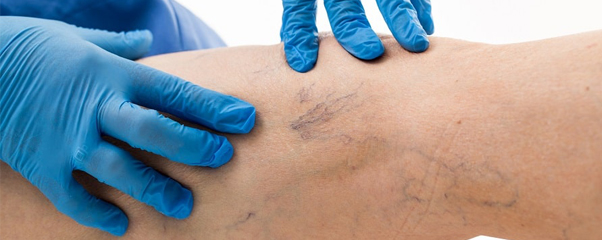
Есть ли в озере пиявки
Но далеко не все отдыхающие готовы пользоваться только такими местами отдыха. Выехав на природу, остановившись на живописном берегу озера, реки или пруда, туристы на свой страх и риск начинают покорять водное пространство.
Не каждый готов получить бесплатный сеанс гирудотерапии, отправляясь купаться. Стоит ли бояться пиявок? И что это за ужасные жители водоемов, с которыми нет-нет да и приходится встречаться в прудах и озерах? Живут пиявки в пресных водоемах и питаются кровью млекопитающих. Предпочитают тихие водоемы, без проточной воды. Но могут поселиться и в заводи реки. Они закапываются в ил и терпеливо ждут свою жертву.
Пиявки с древних времен использовались в медицине. Ибн Сина (Авиценна) использовал пиявок в своей практике. Пользовались пиявками и в косметических целях. Перед балом пара пиявок, поставленных за ушами, могла улучшить цвет кожи, добавить блеск глазам и бодрость телу. Добыча пиявок была прибыльным делом. Все мы помним продавца пиявок Дуремара из сказки “Приключения Буратино”. Благодаря европейской моде на пиявки, в царской России был налажен их экспорт, одно время по доходам сравнимый с экспортом зерна. Число пиявок резко сократилось. Позже причиной уменьшения их численности стали осушение болот и загрязнения водоемов.
Вернемся к пиявкам в водоеме, которые могут неожиданно испортить нам отдых. Не впадайте в панику, если на вас напала пиявка. Они не ядовиты и не переносят инфекцию. Если пиявка присосалась к коже — отрывать насильно ее нельзя. Ее без малого три сотни зубчиков, расположенных в три ряда, прокалывают кожу на глубину около двух миллиметров. Присосавшись, пиявка впрыскивает в место укуса анальгетик и вещество, разжижающее кровь. Чтобы пиявка отпала — она должна насытиться, а это от 5 до 15 мл крови и около 20 минут времени, либо почувствовать резкий запах. И здесь поможет тампон, смоченный спиртом, одеколоном, йодом.
Присоски у пиявки находятся с двух сторон тела, но только в головной части она прокусывает кожу. Определить, где “верх” и “низ” можно просто. Головная часть пиявки более узкая. Дергать пиявку нельзя — присоска может остаться в коже. Можно аккуратно поддеть место укуса ногтем или кусочком пластика, просовывая его под присоску и отделяя пиявку от кожи.
Если вы не из пугливых, то позвольте пиявке насытиться кровью и отпасть естественным образом. Аллергия на пиявок — крайне редко встречается. Но полностью не исключена. Помогает вовремя принятый антигистаминный препарат.
Не нужно прижигать пиявку, посыпать солью, мазать шампунем или средством от насекомых, использовать другие жестокие способы. Пиявка срыгнет кровь обратно, что может вызвать инфицирование раны.
После того, как пиявка отпала, кровотечение из ранки продолжится — это естественная реакция на полученную дозу антикоагулянта, мешающего крови сворачиваться. Наложите стерильную повязку, как и при любом другом повреждении кожи. Этого будет достаточно.
Какие еще признаки, кроме обитающих пиявок, свидетельствуют о чистоте водоема?
Лилии — эти растения первыми гибнут при загрязнении воды. Наличие у берегов зарослей этих растений — показатель чистоты водоема.
Раки — санитары водоема. Грязная вода и раки — понятия несовместимые. Для своего обитания эта группа членистоногих выбирает только чистые водоемы. В отличие от лягушек, которые могут выжить в любой луже.
Пиявки — неприятные, но вполне безобидные для здоровья, обитатели водоемов.
Мифы и факты о варикозе
Миф 1. Капсулы и таблетки могут избавить от варикоза.
Современные препараты помогают снять симптомы болезни, но не направлены на избавление от самого заболевания. Вены, пораженные варикозом, не исчезают а, с течением времени, станут лишь больше и заметнее. Более того, при наличии варикозных вен, резко возрастает риск тромбоза вены.
Миф 2. Мази и гели помогут вылечить варикоз.
Совершенно непонятно, как гелями и мазями можно вылечить варикозную болезнь. В телевизионной рекламе женщина наносит мазь на варикозную вену, и, чудесным образом, вена тает на глазах! За такую чудо-мазь многие пациенты отдали бы все что угодно! Однако, втирание всех «чудодейственных» мазей и гелей оказывает лишь легкое массажное действие на больные ноги, а ментол, содержащийся в них, придает охлаждающий эффект.
Миф 3. Вылечить варикоз можно с помощью пиявок.
Миф 4. Грязевые ванны способны избавить от варикоза.
На самом деле, застой крови в венах удаляется только с удалением самой вены. При пребывании на курорте возможно улучшение общего самочувствия за счет более мягкого климата, прогулок пешком и свежего воздуха. За счет всего этого может наблюдаться снятие отечности и усталости в ногах. Но помните — грязевое лечение при наличии варикоза может быть даже опасно, так как способно спровоцировать острый тромбофлебит.
Миф 5. Компрессионный трикотаж способен избавить от варикоза.
В настоящее время лечение варикоза действительно связано с ношением компрессионного трикотажа. А при тромбозах глубоких вен нижних конечностей это вообще одна из основных врачебных рекомендаций.
После удаления варикозно расширенных вен ношение специального трикотажа необходимо, однако это все же не главная составляющая лечения. Ношение эластического трикотажа способно снять такие признаки варикоза, как отечность, чувство усталости и тяжести в ногах. Кроме того, применение компрессии способно затормозить развитие существующего варикоза.
Миф 6. Апитерапия (лечение пчелами) избавит от варикоза.
Очень давно известны целительные свойства пчелиного яда, способного активировать физиологические процессы в человеческом организме. Специалисты-пчеловоды утверждают, что компоненты пчелиного яда, в частности, гирудин, способны растворить тромбы в венах, избавить от боли и венозной сетки. На самом деле, в результате укуса пчелы в места расположения варикозных узлов можно запросто повредить стенки вен и заполучить тромбофлебит. Поэтому, задумав лечиться с помощью апитерапии, семь раз отмерьте!
Миф 7. Варикоз можно вылечить раз и навсегда.
Застраховаться от варикоза на всю жизнь не получится даже при использовании основных средств профилактики. На венах ног лежит очень большая задача — доставка крови к сердцу против силы тяготения, поэтому, в основном, именно они и расширяются. Дефицит белка в стенке вены приводит к ее растяжению. Удаление больной вены избавит от проблемы и от возможных осложнений, но ни один флеболог не даст гарантии, что в течение жизни у вас не появятся новые варикозно расширенные вены.
Миф 8. Сколько вены не удаляй — они появятся снова.
Если после удаления варикозных вен пациент в течение многих лет не наблюдался у врача-флеболога, в других местах действительно может снова развиться варикоз. Причина этого — лишь дальнейшее развитие хронической варикозной болезни. Однако, при регулярном посещении флеболога, хотя бы раз в год, и выполнении всех его рекомендаций, процесс развития болезни можно существенно затормозить.
Миф 9. Лечение варикоза — затяжной мучительный процесс.
С появлением таких методов избавления от варикоза, как радиочастотная облитерация, лазерная коагуляция и микропенная склеротерапия, лечение требует одной процедуры и не доставляет пациенту болезненных ощущений. Эти вмешательства длятся не более часа и не требуют никакой продолжительной реабилитации.
Миф 10. Операции по лечению варикозной болезни оставляют некрасивые рубцы и шрамы.
Раньше действительно вены удалялись при помощи разрезов. В итоге на ноге могло оставаться до двадцати-тридцати рубцов. В настоящее время оперативное лечение варикоза проводится с учётом принципов эстетической хирургии, без швов и шрамов.
Миф 12. После удаления больных вен возрастет нагрузка на здоровые.
При продолжительном течении болезни варикозно расширенные вены перестают участвовать в кровотоке, их функция переходит к глубокой венозной системе, которая отлично выполняет работу по оттоку венозной крови в сторону сердца.
После удаления больных вен кровоток в здоровых венах даже улучшается, так как устраняется заброс крови и застой в расширенных венах.
Миф 13. Операция по удалению варикозных вен подразумевает долгий стационарный период.
На самом деле, в настоящее время лечение варикоза подразумевает однодневную, либо амбулаторную хирургию. Вмешательства выполняются под регионарной либо местной анестезией, поэтому длительное пребывание в клинике нецелесообразно. Уже через сутки после операции пациент может покинуть клинику в отличном состоянии и на здоровых ногах.
Миф 14. Летом лечение варикоза следует отложить до осени.
Почему-то именно в России бытует мнение, что не стоит лечиться в летний период. В жарких же странах придерживаются того мнения, что если проблема появилась — затягивать с ее лечением не стоит.
Действительно, кто-то решает для себя оперироваться в более комфортный прохладный период. Но тут каждый делает выбор сам — отложить решение проблемы, опасной возможными осложнениями, или избавиться от заболевания за несколько дней и наслаждаться летом без варикоза. На самом деле, современная флебология не зависит от времен года.
Миф 15. После операции необходимо на долгое время ограничить себя в занятиях спортом.
Многие люди считают, что варикоз и занятия спортом — вещи несовместимые. На самом же деле, даже при наличии варикозной болезни, дозированные нагрузки на ноги очень желательны. Просто необходимо использовать компрессионный трикотаж и строго контролировать величину нагрузки. Правильные занятия спортом способны улучшить кровообращение в пораженных варикозом венах. После удаления вен, как правило, физические упражнения начинают с минимальных нагрузок с их постепенным наращиванием.
Миф 16. Варикоз — болезнь пожилых людей.
На самом деле, варикоз молодеет. Помимо наслественного фактора, ожирение, малоактивный образ жизни, неудобная обувь и каблуки, частые стрессы — все это приводит к тому, что у молодых людей все чаще обнаруживаются признаки варикоза. Поэтому и в случае варикоза, необходимо беречь ноги смолоду!
Хотите узнать больше о лечении и профилактике варикозной болезни? Обращайтесь к нашим врачам-флебологам. Они ответят на все ваши вопросы и назначат современное, эффективно лечение.
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва