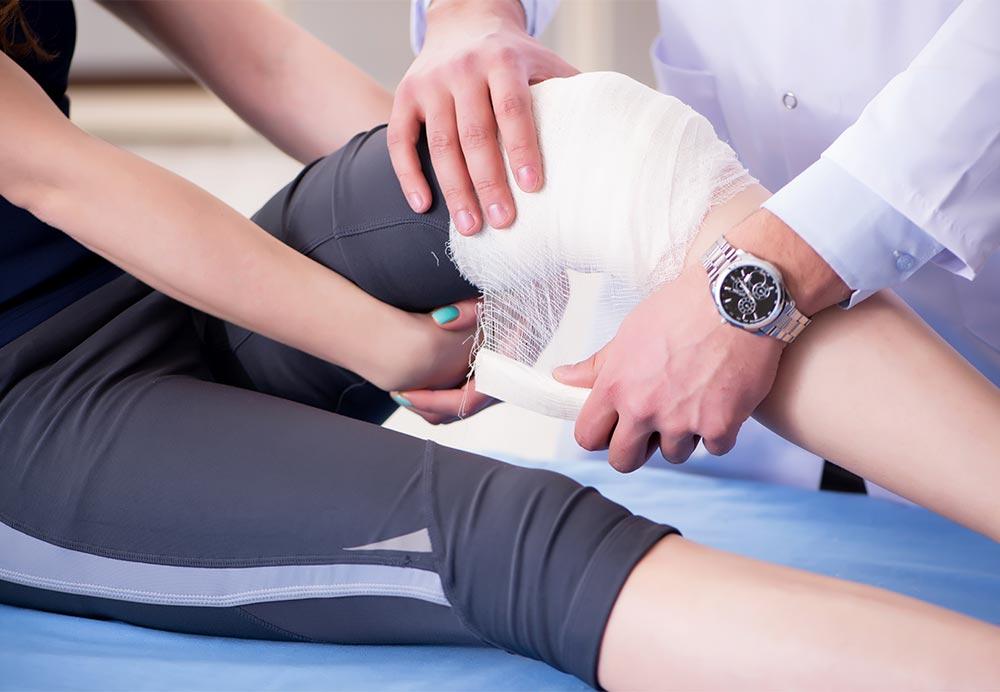
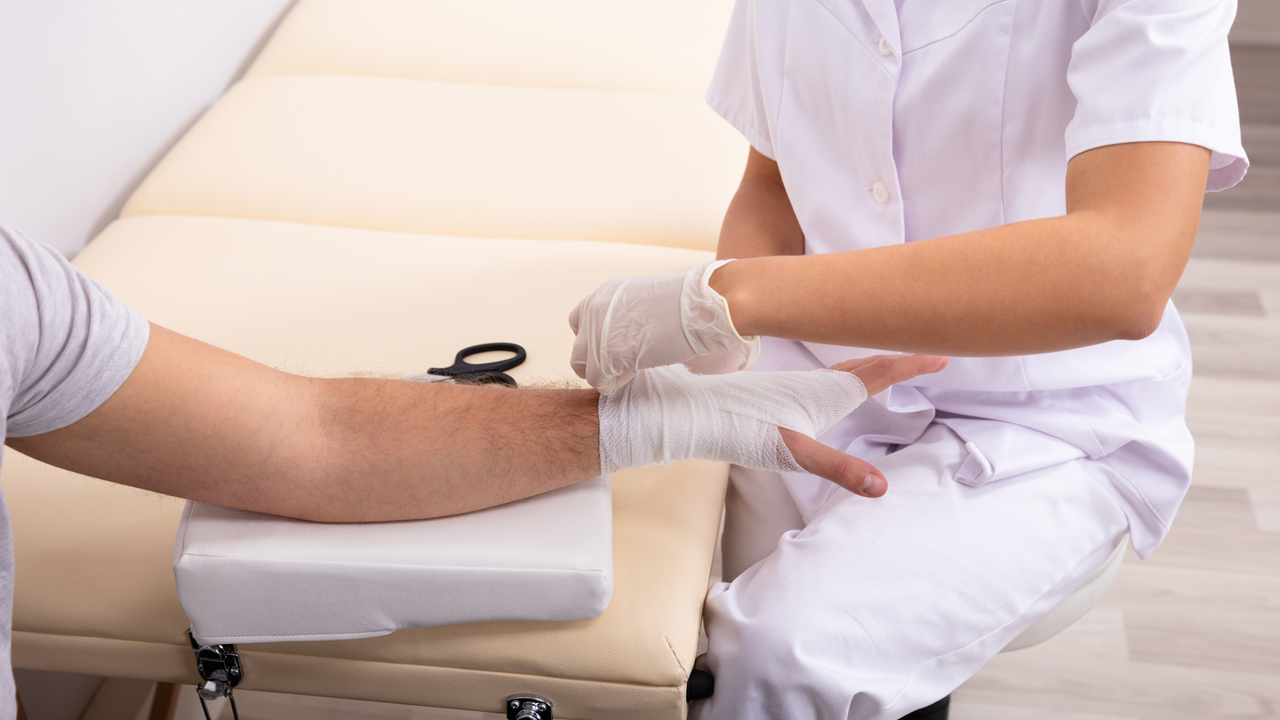
Что такое рана
Что происходит после повреждения
Как и любая травма, ранение, сопровождается:
Какие раны бывают?
Инфицирование раны значительно осложняет раневой процесс, удлиняет его сроки. К «случайным» ранам, относят травматические раны различного происхождения:
Признаки инфицирования раны
Признаки инфицирования раны включают в себя традиционные признаки воспаления – отечность, боль, покраснение, местное повышение температуры (ощущается как тепло над раной), а также появление отделяемого из раны.
Лечение инфицированных ран
При выборе лечения ран специалист определяет тип и состояние раны, учитывает процессы, подберёт препараты, ускоряющие заживление раны.
В некоторых случаях для лечения инфицированных ран специалист может назначить антибактериальную и/или обезболивающую терапию. Для подбора терапии необходимо обратиться за консультацией к специалисту.
Список литературы:
2. Галимзянов Ф.В. Лечение инфицированных ран и раневой инфекции. Учебное пособие. Екатеринбург: УГМА, 2012. – 88 с.
3. Согласно инструкции по медицинскому применению препарата МестаМидин-Сенс®.
Ожоги: что делать и как лечить
Ожоги нередко выбивает человека из привычного ритма жизни. В этом материале мы собрали пять проверенных советов. Они помогут вам не растеряться и оперативно начать заживление ожоговых ран, полученных после контакта с раскалёнными поверхностями, горячей водой, паром или агрессивными химическими веществами.
Лечение грибка стоп и ногтей
Грибковые болезни могут поражать кожу стоп. Существует также грибок ногтей, который называют «онихомикозом». Симптомы грибковой инфекции различны. Грибок кожи может проявляться шелушением, покраснением, сухостью кожи или, наоборот, мокнутием, наличием мелких трещинок, зудом, болезненностью и отечностью. Поражение ногтей может сопровождаться изменением их цвета, утолщением или истончением ногтевой пластинки. Микоз стоп проявляется различными симптомами, которые зависят от типа грибка и локализации поражения.
Всё, что нужно знать о ЗППП
Согласно сводкам ВОЗ, половым путем могут передаваться более 30 различных бактерий, вирусов и паразитов. Какие ИППП (инфекции, передаваемые половым путём, которые также сокращаются как ЗППП) наиболее распространены? Это сифилис, гонорея, хламидиоз, трихомониаз, гепатит B, вирус простого герпеса, ВИЧ и вирус папилломы человека (ВПЧ).
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Средства для обработки ран: как выбрать?
Раны являются одними из наиболее распространенных видов повреждения, особенно в детском возрасте. Раной называют любое механическое повреждение организма, которое сопровождается нарушением целостности кожи или слизистых оболочек. Очень важно помнить, что при получении раны возможно повреждение и глубжележащих органов и тканей. Поэтому любое повреждение требует от себя пристального внимания.
Основные проявления ран
Боль
В данном случае боль возникает из-за повреждения нервных окончаний, которые находились в месте нанесения повреждения. С течением времени, может усиливаться отек, что также приводит к усилению боли. Выраженность и степень проявления болевого синдрома зависит от таких факторов, как:
По сути, боль является приспособительной защитной реакцией организма.
Кровотечение
Если небольшая ссадина сопровождается длительным и обильным кровотечением, то необходимо проконсультироваться с гематологом.
Зияние
Данное явление связано с сокращением эластических волокон кожи. Вследствие чего происходит расхождение кожных краев повреждения. Многие хирурги знают, что такое лангеровские линии. Они указывают ход и направление волокнистых структур кожи. С этой целью разрезы выполняют вдоль этих линий, что приводит к быстрому заживлению разрезов и уменьшению зияния. Соответственно, при возникновении дефекта перпендикулярно указанным линиям, развивается широкое расхождение краев дефекта.
Виды ран
Они могут быть:
В зависимости от характера и условий повреждения выделяют раны:
У детей преобладают резаные, колотые, укушенные, смешанные, а также поверхностные (ссадины, царапины и прочее). Особое внимание уделяется укушенным, которые появляются в результате укуса животного или человека (например, другим ребенком), так как они наиболее инфицированные. Это связано с большим количеством вредных бактерий в ротовой полости. Они чаще всего осложняются инфекцией.
По степени инфицированности бывают:
Заживление раны и факторы, влияющие на этот процесс
Процесс заживления ран может нарушать множество факторов.
Заживление представляет собой процесс восстановления поврежденных тканей с восстановлением их целостности. В процессе заживления происходят определенные процессы. Более подробно на них мы останавливаться не будем, а лишь укажем те факторы, которые могут нарушать процесс заживления:
Осложнения заживления
Средства для обработки ран у детей
Ниже перечислим наиболее популярные и доступные средства для обработки поверхностных ран у детей:
Антисептик позволяет профилактировать нагноение.
Для ускорения заживления могут использоваться такие мази и крема, как:
Первая помощь ребенку при поверхностных ранах
При возникновении подобной ситуации родители задаются вопросами: «Чем обработать рану? Как правильно обработать рану? Какое лучшее средство для обработки раны?».
Перед оказанием помощи ребенку, родителям нужно вымыть руки с мылом и обработать антисептиком. Далее в такой последовательности необходимо выполнить ряд указаний и действий:
В случае возникновения более глубоких дефектов, обильного кровотечения, укушенной и загрязненной землей или старым металлом ран необходимо в срочном порядке обратиться к хирургу.
Раны являются довольно распространенным явлением, особенно у детей раннего возраста. Задачей родителей является своевременное оказание помощи ребенку с целью профилактики инфицирования. В аптечке необходимо иметь минимальный набор для оказания первой помощи. Не занимайтесь самолечением и, при возникновении угрожающих повреждений, обращайтесь к врачу.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ РАНЕВОЙ ИНФЕКЦИИ НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ
© Коллектив авторов, 2008
Поступила 01.04.2008 г.
А.Н. КАРАЛИН, В.А. ТЕРЕНТЬЕВ, Л.Г. МУРЗАЕВА
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ РАНЕВОЙ ИНФЕКЦИИ
НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ
Чувашский государственный университет им. И.Н. Ульянова, Чебоксары
Для профилактики раневой инфекции на этапах медицинской эвакуации (ЭМЭ) большое значение имеют как медицинские, так и организационные мероприятия. Рассмотрены основные принципы профилактики и лечения раневой инфекции на различных ЭМЭ в зависимости от сроков поступления раненого, а также профилактика местной и общей инфекции.
Любая огнестрельная рана является первично инфицированной. Это связано с тем, что в момент ранения с ранящим снарядом в рану заносятся микроорганизмы, находящиеся на одежде, коже. При несвоевременном оказании помощи в рану могут поступать микроорганизмы из окружающей среды. Такое микробное загрязнение называется вторичным инфицированием. И в первом, и во втором случаях этот путь микробной контаминации раны называется экзогенным, или инвазивным (микробная инвазия).
Более опасной является инвазия госпитальной флоры, устойчивой даже к современным бактериальным средствам. Она проникает через верхние дыхательные пути – в процессе ИВЛ и санационных мероприятий, через мочевые пути в процессе катетеризации, а также через кожный покров в ходе выполнения многочисленных инвазивных лечебных и диагностических манипуляций. Инфекционный процесс, вызванный госпитальной микрофлорой, получил название госпитальной или нозокомиальной инфекции.
Кроме того, у больных с огнестрельными ранениями на фоне развития травматической болезни возможны и другие пути попадания микроорганизмов в рану. Это так называемый эндогенный путь. Как указывает Е.К. Гуманенко [1], первым этиологическим фактором возникновения таких осложнений выступает эндогенная микрофлора. Причем могут развиваться не только местные, но и висцеральные и генерализованные инфекционные осложнения. Источником эндогенной инфекции является кишечная микрофлора, проникающая в систему кровообращения, так как при травматической болезни и нарушении микроциркуляции, в частности кишечника, стенка кишечных капилляров становится проницаемой для микроорганизмов: энтеробактерий, протея, кишечной палочки и других. Поступая в кровь, эти условно патогенные микроорганизмы попадают в поврежденные ткани, где обретают новую среду обитания. И если новая среда благоприятствует их существованию и развитию, то формируется новый метастатический патологический очаг раневой инфекции. Очень важным фактором его формирования является не только поступление эндогенной микробной флоры в зону раны (так называемая генерализованная транслокация (по Е.К. Гуманенко), но и состояние раны (объем первичного и вторичного некроза, степень нарушения кровообращения) и эффективность первичной хирургической обработки (удаление некротических тканей, восстановление кровообращения).
Местная и общая раневая инфекция – распространенное осложнение огнестрельных ранений. Качественная профилактика и лечение ее возможны только при четком и последовательном выполнении на каждом этапе алгоритма поставленных задач (таблица).
Алгоритм профилактики и лечения инфекционных осложнений огнестрельных ранений
Профилактика
и лечение
Профилактика раневой инфекции на этапе первой медицинской помощи (на поле боя)
Здесь нет никакой этиологической дифференциации в способе профилактики. Осуществляются, главным образом, организационные и медицинские мероприятия.
Организационные: быстрый и щадящий вынос раненого с поля боя.
Медицинские: асептическая повязка на рану, прием пероральных антибиотиков из АИ – 1, транспортная иммобилизация.
Профилактика раневой инфекции на этапе доврачебной помощи (МПБ)
На данном этапе появляются элементы дифференцированного подхода к этиологической профилактике раневой инфекции. В обязательном порядке должна учитываться угроза развития не только местной, но и общей раневой инфекции (столбняк, газовая гангрена). На данном этапе нужно проводить следующие виды профилактики: организационные и медицинские.
Организационные: быстрая и щадящая эвакуация на следующий этап. Дифференциация профилактических мер должна включать мероприятия, направленные на предупреждение столбняка и газовой гангрены.
Медицинские: дополнительные асептические повязки; транспортная иммобилизация табельными средствами; в/м введения антибиотиков широкого спектра действия. Дополнительные меры профилактики должны включать мероприятия, направленные на предупреждение столбняка и газовой гангрены: тщательная оценка правильности и времени наложения жгута, обязательная ингаляция кислорода, особенно у раненых группы риска развития анаэробной инфекции.
Профилактика раневой инфекции на этапе первой врачебной помощи (МПП)
На этом этапе подключается специфический вид профилактики.
Организационные: проведение эвакотранспортной сортировки раненых, относящихся к группе особого риска.
Медицинские: обкалывание раны антибиотиками пролонгированного типа и широкого спектра действия, подбинтовывание повязок, табельная транспортная иммобилизация. Контроль жгута (правильность, время), смена жгута, замена его на другие виды временной остановки кровотечения (более щадящие, менее травматичные), противошоковая терапия.
Специфическая: ингаляция кислорода, местная аэрация тканей вокруг раны, в/в введение озонированных растворов, введение специфических сывороток (противостолбнячной и противогангренозной).
Профилактика и лечение раневой инфекции
на этапе квалифицированной помощи (ОМедБ)
Организационные мероприятия – тщательная внутрипунктовая сортировка раненых (ведение группы первой и второй очереди); эвакуационно-транспортная сортировка: эвакуация раненых в первую очередь с ранениями крупных магистральных сосудов в ГБФ.
Медицинская профилактика: антибиотикотерапия, соблюдение принципов асептики – антисептики, послеоперационная лечебная иммобилизация, окончательное выведение раненого из шока.
На данном этапе на первый план выходит специфический вид профилактики раневой инфекции. Это, прежде всего, ранняя первичная хирургическая обработка раны. Устранение компартмент–синдрома. Обязательны местная и общая аэрация и озонирование. Исключение раннего первичного хирургического шва. Введение специфических сывороток. Помимо профилактических мер на данном этапе необходимо лечение раневой инфекции. Это касается главным образом газовой гангрены (молниеносная форма). Для этого на данном этапе имеется анаэробная палатка, в которой проводятся специфические лечебные мероприятия: хирургические (лампасные разрезы, ампутация), введение лечебных доз противогангренозной сыворотки, местная аэрация тканей в зоне развития инфекции, внутривенное введение озонированных растворов.
Профилактика и лечение раневой инфекции в ГБФ
На госпитальном этапе эвакуации профилактика раневой инфекции должна включать прежде всего специфические методы: первичную и вторичную хирургическую обработку ран, восстановление сосудистого кровотока. Общая и местная аэрация тканей, стабилизация костных отломков, ампутации по вторичным показаниям. Введение сывороток. Большое внимание должно уделяться медицинским видам профилактики, направленным на борьбу с инвазивной госпитальной или нозокомиальной инфекцией: обязательное соблюдение правил асептики и антисептики, использование одноразового инструментария (шприцы, инструменты, интубационные трубки, катетер и маски для ингаляций и т.д.), т.к. многоразовый является носителем госпитальной микрофлоры. Активное лечение в каждом периоде травматической болезни.
Наиболее тяжелую группу представляют ранения, осложненные анаэробной инфекцией. В зависимости от ЭМЭ частота этого осложнения составляет от 0,08 до 15 % раненых. Профилактические меры, направленные на предупреждение данного грозного и тяжелого осложнения, делятся на неспецифические (организационные и медицинские) и специфические. Эти меры должны быть соблюдены на всех этапах оказания медицинской помощи. На первом месте стоит правильная, своевременная и эффективная эвакуация на этапы МПП и ОМедБ. При оказании первой медицинской, доврачебной и первой врачебной помощи необходимо всегда помнить о том, что: 1) наложенный жгут – это огромная опасность, если он наложен неправильно, не по показаниям, просрочено время; 2) ранение крупных магистральных сосудов – это показание к эвакуации в первую очередь.
Специфическая профилактика – это, прежде всего, проведение ранней первичной хирургической обработки с широкой фасциотомией, наложение сосудистого шва в первые 6 часов с момента ранения, тщательное дренирование раны (проточные дренажи), аэрирование раны, категорическое исключение показаний для наложения первичного хирургического шва.
В случаях, когда раненые поступают с клинической картиной анаэробной инфекции, необходимо помимо традиционного хирургического вмешательства (лампасные разрезы, некрэктомия) использовать ГБО и озонированные растворы.
Под нашим наблюдением находилось 20 человек с газовой гангреной после ранения. Они поступили на различных сроках. Причины в основном связаны с нарушением вышеуказанных принципов оказания помощи пострадавшим. После проведения вторичной хирургической обработки раны (лампасные разрезы, иссечение нежизнеспособных тканей), назначения лечебных доз противогангренозной сыворотки были использованы методика гипербарической оксигенации (2 раза в день), в/в введение озонированных растворов, местная аэрация тканей (Каралин А.Н., Терентьев В.А., Азизова Р.Х. Способ лечения ран: Пат. №2219932 от 27.12.03), дезинтоксикационная терапия.
Результатом нашей тактики лечения больных газовой гангреной стали их выздоровление и отсутствие ампутации.
Заключение. На всех этапах оказания медицинской помощи нужно помнить о том, что: любое огнестрельное ранение представляет угрозу развития анаэробной инфекции, в частности газовой гангрены.
Из раненых выделяется группа риска, в которой вероятность развития этого осложнения велика: слепые ранения, ранения нижних конечностей, с массивным повреждением тканей. Кроме того, должна быть выделена группа больных особого риска, в которой частота развития газовой гангрены выше во много раз. Это ранение конечностей, сопровождающееся повреждением магистральных сосудов, компартмент-синдромом, с наложением жгута, шоком (травматическим, геморрагическим, плевропульмональным).
Согласно такому распределению больных устанавливается очередность их эвакуации и срочность оказания квалифицированной хирургической помощи. Раненые группы особого риска должны эвакуироваться в те же сроки, что и раненые с внутренними кровотечениями. Квалифицированная хирургическая помощь им должна оказываться как группе раненых, нуждающихся в ней по жизненным показаниям: после выведения из шока, в перевязочной. В случаях повреждения магистральных сосудов – лучше на этапе специализированной помощи.
Профилактика газовой гангрены должна быть комплексной, т.е. включать организационные мероприятия, медицинскую помощь на этапах эвакуации и своевременное качественное хирургическое вмешательство.
Специфическая профилактика анаэробной инфекции должна делиться на патогенетическую и саногенетическую. Патогенетическая – прямое воздействие на анаэробную инфекцию (введение противогангренозной сыворотки), тщательная хирургическая обработка раны, исключение первичного хирургического шва.
Саногенетическая – повышение защитной функции организма и, в частности, общей и местной, путем аэрации тканей.
Специфическая патогенетическая профилактика – введение противогангренозной сыворотки в объеме 1 профилактической дозы. Несмотря на мнение, что таковая мера не является эффективной профилактической защитой от развития газовой гангрены, ее следует использовать. Но при этом четко придерживаться организационных и медицинских мероприятий, в которых главными являются ранняя первичная хирургическая обработка огнестрельной раны и полное исключение первичного шва.
Рекомендованные в хирургии мирного времени виды швов – первичный, первично-отсроченный, провизорный в военно-полевой хирургии нередко во много раз увеличивают угрозу развития раневой инфекции. Это относится, главными образом, к первичным швам. Показания к наложению при огнестрельных ранениях очень субъективны и нередко вводят в заблуждение хирурга. Результатом является, как правило, раневая инфекция.
С учетом высокого риска развития раневой инфекции, в частности газовой гангрены, при огнестрельных ранениях следует запретить применение первичного хирургического шва после хирургической обработки раны.
В военно-полевой хирургии, чтобы исключить сомнения в отношении применения первичного хирургического шва при огнестрельных ранениях, оставить только 3 вида швов: первично-отсроченный (через 3-4 дня после ПХО) и вторичный – ранний (через 2 недели после ПХО) и поздний (через 3-4 недели после ПХО).
Причина увеличения возможности развития газовой гангрены при шоке травматического характера связана с особенностями его патогенеза. Как известно, травматический и геморрагический шок сопровождается снижением ОЦК, что ведет к циркуляторной гипоксии. Кроме того, резко нарушается микроциркуляция тканей, идет централизация кровообращения. Все это ведет к резкому уменьшению поступления кислорода к периферическим тканям (конечностям). На этом фоне создаются благоприятные условия для активизации анаэробной инфекции при огнестрельных ранениях в группе риска и особенно в группе особого риска. То же самое происходит и при ранениях, осложненных плевропульмональным шоком. При этом степень гипоксии еще более выражена, так как помимо циркуляторной гипоксии развивается и дыхательная. Поэтому эта группа раненых должна относится к 3 группе (особого риска) и подлежит эвакуации в первую очередь.
В целях медицинской профилактики развития анаэробной инфекции на ЭМЭ рекомендуется применение у раненых 2 и 3 групп местной и общей аэрации (в/в озонированный раствор, обкалывание мягких тканей кислородом или озоном).
Лечение газовой гангрены должно в обязательном порядке включать местную и общую аэрацию тканей путем использования предложенной методики внутривенного введения кислорода и озона, а также ГБО, что значительно улучшает результат лечения и полностью устраняет угрозу ампутации конечности.
Выводы. Эффективная профилактика и лечение раневой инфекции на этапах медицинской эвакуации возможны только при четком и последовательном выполнении на каждом этапе алгоритма поставленных задач.
1.Должны быть выделены неспецифические (медицинские и организационные) и специфические виды профилактики и лечения.
2.Необходимо всех раненых, с учетом риска развития раневой инфекции, разделить на 3 группы (1 – все огнестрельные ранения, 2 – группа риска, 3 – особого риска).
3.В целях профилактики развития раневой инфекции исключить из практики военно-полевой хирургии первичный хирургический шов. Оставить только первично-отсроченный и вторично-отсроченный (ранний и поздний).
СПИСОК ЛИТЕРАТУРЫ
Публикации в СМИ
Инфекция раневая анаэробная
Анаэробная раневая инфекция — инфекция с быстро прогрессирующим некрозом мягких тканей, обычно сопровождается образованием газа и тяжёлой интоксикацией; наиболее грозное и опасное осложнение ран любого генеза.
Этиология. Возбудители — Clostridium perfringens, Clostridium novyi (Clostridium oedematiens), Clostridium septicum, Clostridium histolyticum.
Предрасполагающие факторы • Обширные размозжения тканей, огнестрельные и оскольчатые ранения с обширными повреждениями, загрязнённые землёй и обрывками одежды • Местные или общие нарушения кровообращения: тугая повязка, перевязка или тромбоз сосудов, тяжёлая кровопотеря • Первичная хирургическая обработка сильно загрязнённой раны, выполненная позднее 6 ч с момента ранения • Неадекватно выполненная первичная хирургическая обработка раны • Пониженная реактивность организма: переутомление, истощение, длительное голодание, переохлаждение, лечение ГК.
Классификация • Преимущественное поражение мышц (клостридиальный миозит, классическая форма) • Преимущественное поражение подкожной клетчатки и соединительной ткани (клостридиальный целлюлит, или отёчно-токсическая форма) • Смешанная форма — в патологический процесс вовлечены все виды мягких тканей.
Методы исследования • Лабораторные показатели. Уменьшение Ht, увеличение содержания билирубина за счёт гемолиза эритроцитов, лейкоцитоз с относительной и абсолютной лимфопенией • Микроскопия мазков: крупные грамположительные палочки • Рентгенологическое исследование. Характерная перистость, вызванная расхождением мягких тканей (мышц, клетчатки) под действием образующихся газов.
Лечение • Хирургическое лечение — широкое рассечение раны в сочетании с удалением омертвевших тканей. Одновременно начинают вводить больше антибиотиков широкого спектра действия (т.к. возможно сочетание клостридиальной инфекции с другими аэробами и анаэробами), например цефалоспорин 3 поколения или клиндамицин в сочетании с аминогликозидом; хлорамфеникол, ампициллин+сульбактам. При клостридиальном миозите, целлюлите эффективен бензилпенициллин (10–20 млн ЕД/сут в/в). В особо запущенных случаях (при поражении газовой гангреной конечности) выполняют ампутацию • Гипербарическая оксигенация (при давлении кислорода — 3,03 кПа) • Серотерапия — применение противогангренозных сывороток. Поливалентная сыворотка содержит в одной ампуле анатоксины против трёх видов возбудителей газовой гангрены (по 10 000 МЕ против Clostridium perfringens, Clostridium oedematiens, Clostridium septicum). Моновалентные сыворотки содержат анатоксины только одного вида по 10 000 МЕ. Лечебная доза сывороток — 150 000 МЕ (по 50 000 МЕ каждого вида). Перед введением основной дозы проводят внутрикожную пробу сывороткой, разведённой 1:100 с целью выявления гиперчувствительности к белку. Профилактически, поливалентную сыворотку в дозе 30 000 МЕ вводят в максимально ранние сроки п/к и/или в/м.
Прогноз зависит от характера раневого процесса, его локализации, срока с момента получения травмы до начала проведения целенаправленной терапии, скорости распространения инфекционного процесса за пределы раны, вида возбудителя. Без лечения летальный исход неизбежен. Даже при лечении, смертность всё равно остаётся высокой — 25–40%.
Профилактика. Главные условия успешной профилактики газовой гангрены — удаление всех нежизнеспособных тканей и своевременная первичная хирургическая обработка раны.
Синонимы • Газовая гангрена • Флегмона коричневая
МКБ-10. A48.0 Газовая гангрена
Код вставки на сайт
Инфекция раневая анаэробная
Анаэробная раневая инфекция — инфекция с быстро прогрессирующим некрозом мягких тканей, обычно сопровождается образованием газа и тяжёлой интоксикацией; наиболее грозное и опасное осложнение ран любого генеза.
Этиология. Возбудители — Clostridium perfringens, Clostridium novyi (Clostridium oedematiens), Clostridium septicum, Clostridium histolyticum.
Предрасполагающие факторы • Обширные размозжения тканей, огнестрельные и оскольчатые ранения с обширными повреждениями, загрязнённые землёй и обрывками одежды • Местные или общие нарушения кровообращения: тугая повязка, перевязка или тромбоз сосудов, тяжёлая кровопотеря • Первичная хирургическая обработка сильно загрязнённой раны, выполненная позднее 6 ч с момента ранения • Неадекватно выполненная первичная хирургическая обработка раны • Пониженная реактивность организма: переутомление, истощение, длительное голодание, переохлаждение, лечение ГК.
Классификация • Преимущественное поражение мышц (клостридиальный миозит, классическая форма) • Преимущественное поражение подкожной клетчатки и соединительной ткани (клостридиальный целлюлит, или отёчно-токсическая форма) • Смешанная форма — в патологический процесс вовлечены все виды мягких тканей.
Методы исследования • Лабораторные показатели. Уменьшение Ht, увеличение содержания билирубина за счёт гемолиза эритроцитов, лейкоцитоз с относительной и абсолютной лимфопенией • Микроскопия мазков: крупные грамположительные палочки • Рентгенологическое исследование. Характерная перистость, вызванная расхождением мягких тканей (мышц, клетчатки) под действием образующихся газов.
Лечение • Хирургическое лечение — широкое рассечение раны в сочетании с удалением омертвевших тканей. Одновременно начинают вводить больше антибиотиков широкого спектра действия (т.к. возможно сочетание клостридиальной инфекции с другими аэробами и анаэробами), например цефалоспорин 3 поколения или клиндамицин в сочетании с аминогликозидом; хлорамфеникол, ампициллин+сульбактам. При клостридиальном миозите, целлюлите эффективен бензилпенициллин (10–20 млн ЕД/сут в/в). В особо запущенных случаях (при поражении газовой гангреной конечности) выполняют ампутацию • Гипербарическая оксигенация (при давлении кислорода — 3,03 кПа) • Серотерапия — применение противогангренозных сывороток. Поливалентная сыворотка содержит в одной ампуле анатоксины против трёх видов возбудителей газовой гангрены (по 10 000 МЕ против Clostridium perfringens, Clostridium oedematiens, Clostridium septicum). Моновалентные сыворотки содержат анатоксины только одного вида по 10 000 МЕ. Лечебная доза сывороток — 150 000 МЕ (по 50 000 МЕ каждого вида). Перед введением основной дозы проводят внутрикожную пробу сывороткой, разведённой 1:100 с целью выявления гиперчувствительности к белку. Профилактически, поливалентную сыворотку в дозе 30 000 МЕ вводят в максимально ранние сроки п/к и/или в/м.
Прогноз зависит от характера раневого процесса, его локализации, срока с момента получения травмы до начала проведения целенаправленной терапии, скорости распространения инфекционного процесса за пределы раны, вида возбудителя. Без лечения летальный исход неизбежен. Даже при лечении, смертность всё равно остаётся высокой — 25–40%.
Профилактика. Главные условия успешной профилактики газовой гангрены — удаление всех нежизнеспособных тканей и своевременная первичная хирургическая обработка раны.
Синонимы • Газовая гангрена • Флегмона коричневая
МКБ-10. A48.0 Газовая гангрена