Операция по удалению инородного тела с рассечением мягких тканей
Инородные тела – это предметы, попавшие в мягкие ткани случайно. Они могут располагаться поверхностно, близко к поверхности кожи, а могут проникать глубоко в мягкие ткани. Чаще всего это объекты, выполненные из дерева, металла, стекла и других материалов.
Как правило, при проникновении инородного тела в ткани пациент испытывает боль. Поэтому он стремится как можно скорее извлечь предмет из кожи. Но далеко не всегда это удается сделать самостоятельно. Инородное тело может быть удалено не полностью, и тогда вокруг него начинается воспаление. При этом в зоне воспаления может быть или отсутствовать свищ.
Если есть нагноение или если на том или ином участке тела отмечается покраснение и болезненность, требуется операция по удалению инородного тела.
Как проходит операция?
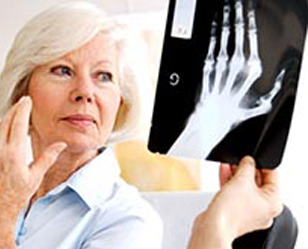
Сперва необходимо определить точное расположение инородного предмета в мягких тканях. Для этого используется рентген или УЗИ. Диагностируется также положение инородного тела относительно крупных сосудов, нервов и нервных сплетений.
Операция проводится в чистой операционной.
Операция по удалению инородного тела обычно дополняется противостолбнячной инъекцией и инъекцией анатоксина.
Методика изъятия предметов из мягких тканей зависит от характера и материала, из которого предмет выполнен.
Почему нельзя оставлять инородные тела без внимания?
Мучаетесь от боли? Кожа покраснела и отекла? Вокруг инородного тела образовался гной? Срочно обратитесь к врачу! Ни в коем случае нельзя пускать дело на самотек! Лечить гнойные раны намного сложнее, т.к. есть угроза заражения крови.
Центр “Медик” – это квалифицированная помощь по извлечению инородных тел. Мы располагаем всем необходимым для того, чтобы операция по удалению инородного тела прошла успешно. Опытный хирург осмотрит, определит расположение и извлечет предмет, доставляющий беспокойство пациенту. После операции даются советы по уходу и назначаются необходимые препараты.
Инородное тело в мягких тканях
Инородные тела в мягких тканях в большинстве случаях оказываются в результате бытовых или производственных травм. Основной причиной попадания в мягкие ткани является несоблюдения техники безопасности или невнимательность. В случае самостоятельного удаления возможно занесения инородного тела в более глубокие слои мягких тканей, что может вызвать нагноение мягких тканей вплоть до развития абсцесса. Возможно и самостоятельное удаление поверхностно расположенных инородных тел, которые хорошо определяются визуально, таких как заноза. В других случаях требуется хирургическое вмешательство.
В области занесения инородного тела появляется покраснение, отек мягких тканей. При органических инородных телах формируется абсцесс мягких тканей или длительно незаживающий свищ. При использовании противомикробных мазей, инородное тело инкапсулируется. При неорганическом инородном теле, например- стекло, развивается незначительная воспалительная реакция с формированием капсулы. При таком варианте развития клинически инородное тело не как не проявляется, но при ушибе или снижении иммунитета возможно развитие воспаления. В случае если инородное тело находится около сустава или вблизи нервного ствола возможно развитее пареза или ограничение движения в суставе.
Правильный сбор анамнеза и осмотр пораженного участка играет особое значение. Так же к основным методам диагностики является узи мягких тканей. Рентген пораженного участка имеет смысл делать если инородным телом является металлическая стружка или щепка, так как в других случаях на рентгеновском снимке видно не будет.
Хирургическое лечение:
При поверхностно расположенном инородном тела, если с момента травмы прошло не более 24 часов, под местной анестезией производится осмотр места занесения инородного тела, с последующим удалением. При длительном нахождении инородного тела в мягких тканях, под местной анестезией производился небольшой разрез, с ревизией раны. При обнаружении инородного тела производится его удаление.
Записаться можно по телефону (391) 205−00−48 или через личный кабинет
Удаление инородных предметов из мягких тканей
В мягких тканях (коже, жировой прослойке, мышцах, сухожилиях) инородные тела оказываются в результате бытовых или производственных травм. Наиболее уязвимы ладони и стопы, реже повреждают поверхность спины, ноги, грудь. Небольшие инородные тела, например, занозы, можно попытаться удалить самостоятельно. Однако, для предотвращения развития гнойно-воспалительного процесса, мы рекомендуем обращаться к врачу.
Опытные специалисты отделения амбулаторной хирургии «СМ-Клиника» быстро и с минимальной травматичностью извлекут посторонние предметы из мягких тканей.
Лечение в «СМ-Клиника»
Быстрое оказание квалифицированной помощи без волокиты и очередей
Высокая квалификация лечащих врачей и медицинского персонала.
Хирурги ведут прием и оказывают амбулаторную помощь в любом из наших Центров.
Лечение любых ран и травматических повреждений
Возможность госпитализации в стационар при серьезных травмах
Показания к процедуре
Диагностика и подготовка к процедуре
Для быстрого и безопасного удаления инородного тела из мягких тканей необходимо точно определить его природу и местоположение. Для этого мы используем все возможные методы диагностики. Во-первых, врач собирает подробный анамнез в ходе беседы с пациентом. Во-вторых, в Центре применяются инструментальные методы исследования (классическая рентгенография при подозрении на попадание металлических инородных тел, мягкотканная рентгенография, трансиллюминация – при инородных предметах из дерева, стекла, пластика и пр.).
Амбулаторная операция по удалению инородного тела из мягких тканей не требует специальной подготовки, однако перед любым хирургическим вмешательством наши пациенты сдают комплекс стандартных анализов крови (общий, биохимический, группу крови и резус-фактор, инфекционную группу и др.). Исключение составляют случаи, при которых часть инородного тела находится на поверхности кожи и оно может быть легко удалено.
Техника удаления инородного тела из мягких тканей
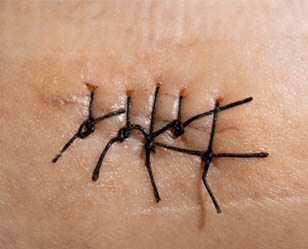
Как правило, наши хирурги выполняют процедуру с использованием местной анестезии. Если инородное тело находится под кожей, врач делает скальпелем разрез необходимой глубины и извлекает посторонний предмет. Затем рану обрабатывают и ушивают, накладывают антисептическую повязку. Практически всегда пациентам с инородным телам в мягких тканях вводят противостолбнячную сыворотку и назначают инъекции антибиотиков для предотвращения развития инфекций.
Преимущества удаления инородных тел из мягких тканей в «СМ-Клиника»
Панариций. Лечение нарывов
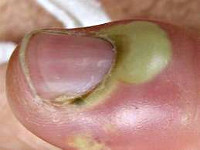
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
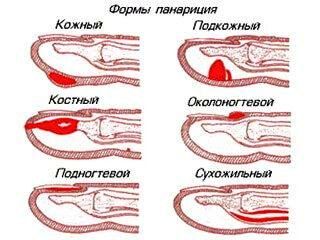
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.
Как вытащить занозу
Заноза — это предмет небольшого размера, который вошел в кожу тела человека. Таким предметом может быть щепка, иголка растения,
металлический осколок, кусочек стекла и т.п. Занозы часто попадают во время работы на огороде, ремонтных работах или во время отдыха.
Прочтите как правильно вытаскивать инородное тело из кожи и для чего это нужно сделать как можно быстрее.
Какова опасность занозы?
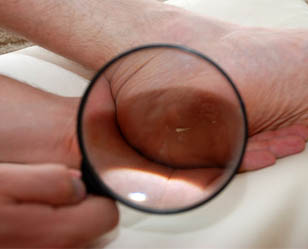
При занесении постороннего предмета под кожу возникают болезненные ощущения, дискомфорт, покраснение кожи, а также возможно нагноение раны.
Наиболее опасны нагноения в области пальцев рук, так как такой процесс может добраться до кости, называется панариций. Нельзя дать нагноению распространиться.
данная инфекция может свободно находиться в почве. Из-за таких серьезных возможных осложнений, нужно соблюдать все правила по вытаскиванию занозы и
не затягивать с этим процессом.
Как правильно удалять инородное тело из-под кожи?
Важное правило при удалении занозы: соблюдать чистоту ваших рук, стерильность инструментов, которыми вы будете это делать и обеззараживания кожи
антисептиками после процесса извлечения мелкого инородного тела.
Для начала, необходимо вымыть руки и протереть их насухо, также не забывайте обработать ранку йодом, перекисью водорода, спиртосодержащими растворами
или любыми другими антисептиками. Перед удалением занозы пользоваться йодом или зеленкой не рекомендуется, потому что после использования медицинских
красящих препаратов вы просто не сможете увидеть инородное тело.
Вытаскивание вашей занозы пальцами скорее всего ни к чему не приведет, может даже загнать инородное тело еще глубже под кожу. Также в результате таких
неправильных действий, кончик занозы может обломиться и в результате вытащить ее с помощью инструментов будет гораздо сложнее.
Вытащить занозу с помощью нажатия, давления на нее также не стоит, ведь она может раскрошиться на еще более мелкие частички и вам нужно будет приложить
еще больше усилий. Для правильного извлечения лучше всего применять иголку или пинцет, эти инструменты перед использованием необходимо обработать
антисептиком или прокипятить. После проделывания процедуры по вытаскиванию занозы, образовавшуюся ранку лучше обработать специальным медицинским
средством для дезинфекции, если ранка довольно большая, можно воспользоваться пластырем бактерицидным.
Методы по удалению занозы
Удаление занозы, которая попала неглубоко под кожу, без использования иголки. Если кончик занозы виден над поверхностью кожи, то ее можно вытянуть при
помощи пинцета, обработанного антисептиком. Дополнительно можно использовать увеличительное стекло, чтобы видеть занозу и угол вхождения ее под кожу.
Правила извлечения глубокого инородного тела
Для такого случая рекомендуется использовать тонкую иглу для шитья. Иглу необходимо ввести под кожу рядом с занозой. После чего попытаться зацепить острием
иглы край и вытолкнуть ее. Если у вас ничего не получается, то можете освободить край щепки от кожи и далее продолжить извлечение пинцетом.
Как вытащить занозу под ногтем?
Для удаления такой занозы лучше обратиться к врачу, чтобы вам оказали квалифицированную медицинскую помощь. Данная процедура может быть очень болезненной
и сложной. Однако если к врачу пойти совсем не получается, то можно применить народные методы:
Распарьте ваш палец в горячей воде с добавлением соды и соли. После чего приложите специальную кашицу, приготовленную по особому рецепту. Для компресса нужно
использовать кашицу из лука, измельченную капусту, перемешанную со спиртом, небольшое количество березового дегтя и еще вам понадобится прополис.
Как вытащить занозу из пятки?
Перед удалением занозы из пятки можно распарить ее в горячем растворе с добавлением соды и соли. После распаривания воспользуйтесь пинцетом или иголкой.

 В области занесения инородного тела появляется покраснение, отек мягких тканей. При органических инородных телах формируется абсцесс мягких тканей или длительно незаживающий свищ. При использовании противомикробных мазей, инородное тело инкапсулируется. При неорганическом инородном теле, например- стекло, развивается незначительная воспалительная реакция с формированием капсулы. При таком варианте развития клинически инородное тело не как не проявляется, но при ушибе или снижении иммунитета возможно развитие воспаления. В случае если инородное тело находится около сустава или вблизи нервного ствола возможно развитее пареза или ограничение движения в суставе.
В области занесения инородного тела появляется покраснение, отек мягких тканей. При органических инородных телах формируется абсцесс мягких тканей или длительно незаживающий свищ. При использовании противомикробных мазей, инородное тело инкапсулируется. При неорганическом инородном теле, например- стекло, развивается незначительная воспалительная реакция с формированием капсулы. При таком варианте развития клинически инородное тело не как не проявляется, но при ушибе или снижении иммунитета возможно развитие воспаления. В случае если инородное тело находится около сустава или вблизи нервного ствола возможно развитее пареза или ограничение движения в суставе..png)