что делать если оранжевые сопли
Сопли оранжевого цвета
Природа происхождения оранжевой слизи в носу
Оранжевые сопли могут появляться по двум причинам: при наличии бактериальной инфекции, развивающейся в пазухах носа и в результате повреждения мелких сосудов.
Если говорить о первой (патологической) причине, то при борьбе лейкоцитов с патогенными микроорганизмами происходит гибель тех и других. В результате образуется вещество, окрашивающее назальную слизь в желтый цвет.
Именно этот цвет воспринимается человеком, как оранжевый, под действием трех факторов:
Цветной насморк не является самостоятельным заболеванием, а становится всего лишь симптомом патологического процесса, протекающего в организме.
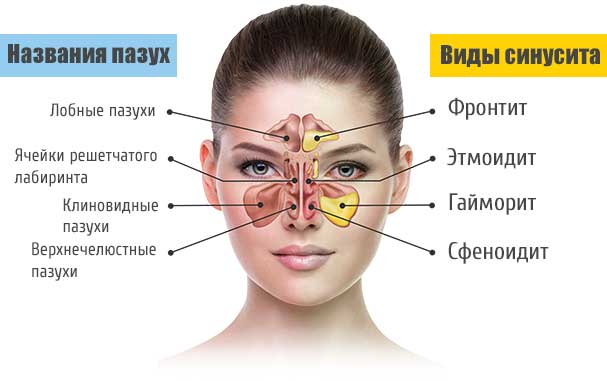
Окрашивание соплей в рыжий и бурый оттенок говорит о синусите или каком-то его подвиде. Синусит – инфекционное заболевание придаточных пазух носа, которое имеет вирусную, бактериальную или грибковую природу возникновения. Исходя из цвета назальной слизи, можно косвенно судить о характере патологии.
Терапевтические мероприятия
Терапия патологических состояний, которые приводят к тому, что из носа выходят выделения темно-оранжевого цвета, носит комплексный характер:
В отдельных случаях применяются хирургические методы.
Медикаментозное лечение
Основным компонентом лекарственной терапии является прием антибактериальных препаратов. Причем в том случае, если возбудитель неизвестен, применяются антибиотики широкого спектра действия. Если же патогенный микроорганизм, явившийся причиной того, что выделения поменяли цвет, идентифицирован, то используются антибиотики, к которым чувствительны микробы, вызвавшие конкретное заболевание.
Важно! Если выделения проходят без температуры, антибиотики чаще всего не назначаются. После проведения диагностики и выяснения причины этого состояния, назначается симптоматическая терапия.
Если выделения текут из носа постоянно, то с целью облегчения состояния больного назначаются интраназальные капли с сосудосуживающим эффектом. К таким лекарствам относят: Називин, Риназолин и др.
Рецепты народной медицины
Полезным считается промывание полости носа слабым раствором йода. Для его приготовления несколько капель йода разводят в половине стакана теплой воды и данной жидкостью промывают поочередно сначала один, потом другой носовой ход.
Также эффективными бывают промывания носовых полостей растворами ромашки или календулы. Оба растения обладают противовоспалительным эффектом.
Физиотерапевтические процедуры
Физиотерапевтические манипуляции осуществляют только в комплексе с основным лечением.
Среди процедур можно выделить следующие:
Физиотерапия также относится к симптоматическому методу лечения.
Хирургические методики
Прокол пазух чаще всего проводится при выраженном гайморите. После прокола стенки через получившееся отверстие эвакуируется вся жидкость и осуществляется промывание полости пазухи растворами антибактериальных препаратов.
Этиология выделений оранжевого цвета из носа
Появление выделений оранжевого цвета из носовых ходов говорит о присоединении к воспалительному процессу патогенных микроорганизмов бактериального происхождения.
Жидкость оранжевого цвета может иметь место при следующих патологических состояниях и заболеваниях:
Оранжевые сопли могут появляться при вышеперечисленных ситуациях, как у взрослого человека, так и у ребенка.
Почему носовые выделения становятся оранжевыми
Сопли оранжевого цвета – обобщенное понятие, так как выделения из носа могут менять свой оттенок от желто-оранжевого до насыщенно-красного. На основании имеющегося оттенка слизи медицинский специалист устанавливает характер заболевания.
Многих пациентов интересует вопрос, почему сопли оранжевого цвета? Естественный цвет жидкости в носу меняет окрас по причине того, что к секрету присоединяются гнойные выделения и кровяные элементы. Нагноения образуются в гайморовых пазухах вследствие реакции организма человека на воздействие со стороны бактериальной инфекции.
Диагностика патологических процессов
Первым этапом диагностики для выявления этиологии оранжевых выделений из носовых ходов является опрос больного и его осмотр. Необходимо выяснить, когда выделения стали такого цвета, какие изменения общего характера сопровождали эту ситуацию, а также как именно сопли выходят из носовых ходов и как человек высмаркивается. Иногда после резкого высмаркивания, за оранжевой слизью может выходить розовая жидкость, что является свидетельством травматизации капилляров.
Однако в большинстве случаев этого бывает недостаточно, на помощь врачу приходят следующие вспомогательные методы диагностики:
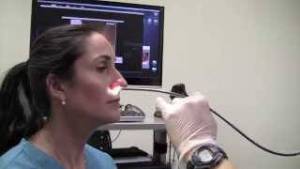
Во время риноскопии врач-оториноларинголог может определить наличие отека слизистой оболочки носовой полости, искривление перегородки между носовыми ходами и другие дефекты анатомического характера, оценить проходимость носовых ходов. При данной процедуре также хорошо визуализируется наличие слизи в носовой полости, ее количество и характер. Общий анализ крови, рентгенографию черепа применяют при более серьезных заболеваниях, например, гайморите.
Важно! Если имеются выделения только из одной ноздри, то необходимо провести рентгенологическое исследование с использованием компьютерной томографии при необходимости. Процедуры исключают наличие в одном носовом ходе опухолевидного новообразования, полипа, инородного тела или другой причины обтурации.
Осложнения
Если неправильно оценить тяжесть и проводить неадекватную терапию состояния, которое явилось причиной постоянно текущих выделений оранжевого цвета, то можно получить следующие серьезные осложнения:
Поэтому появление оранжевой слизи из носа – веский повод к незамедлительному походу к врачу.
Почему возникают оранжевые сопли и как от них избавиться?
Слизистая носа здорового человека постоянно функционирует, продуцируя муцин в небольшом количестве. Муцин – это секрет прозрачного цвета, который защищает дыхательные пути от внедрения болезнетворных микроорганизмов. В норме вещество имеет жидкую консистенцию и прозрачный цвет. При бактериальных заболеваниях слизь приобретает желтоватый, зеленоватый или оранжевый оттенки. Оранжевые сопли – это повод для немедленного обращения к врачу для поиска причины проблемы и ее немедленного решения.
Фото с сайта immed.ru
Почему сопли могут быть оранжевого цвета?
Почему сопли оранжевые? Симптом связан с длительно протекающими инфекционными процессами в носовой полости, которые приводят к постепенному разрушению клеток эпителия.
Воспалительный процесс в носовых проходах возникает из-за активации клеток-киллеров в организме человека. Основная цель защитных клеток – уничтожение болезнетворных частиц. В результате ответной реакции организма в носу появляются гнойные выделения, содержащие части клеток-защитников и фрагменты поврежденных слизистых оболочек.
Основной признак бактериальной инфекции в дыхательных путях – сопли желтого или зеленого цвета. Если патологический процесс затягивается, то слизистые оболочки постепенно разрушаются, приводя к изменению цвета секрета на розоватый или оранжевый.
Оранжевые сопли у взрослых часто встречаются при затяжном рините, гайморите или синусите.
Причины
К основным причинам появления оранжевого отделяемого из носа можно отнести:
Оранжевые сопли из носа могут свидетельствовать об образовании злокачественных опухолей в структуре верхних дыхательных путей. Несвоевременные действия в данном случае могут привести к гибели больного или серьезным проблемам со здоровьем.
К какому врачу обращаться при возникновении оранжевых соплей?
При оранжевом цвете соплей необходимо обращаться к врачу-отоларингологу. Первый этап диагностики заболевания – визуальный осмотр пациента и сбор информации о протекающем у него нарушении (симптомах, периодах обострений и т. д.). Врач также расспрашивает больного о технике высмаркивания для исключения травматической причины образования секрета оранжевого цвета.
Если у отоларинголога имеются подозрения на злокачественные опухоли в структуре носовых проходов или распространение инфекции на близлежащие ткани и органы, то он дополняет диагностику инструментальными методиками обследования.
Если насморк не поддается лечению медикаментозными средствами, то пациента направляют на консультацию к хирургу и физиотерапевту. Запущенный гайморит лечится оперативно: с помощью лазерной терапии, прокола или криохирургии. Физиотерапевт посоветую больному прогревание пазух с помощью УФО для скорейшего выздоровления и снижения риска осложнений на фоне оранжевых соплей.
Диагностика
Больного, который обратился к отоларингологу с проблемой оранжевых соплей, отправляют на следующие виды исследований для определения причины проблемы:
Во время риноскопии специалист определяет наличие отека слизистых оболочек носа, дефекты перегородки и другие аномалии строения органа дыхания. Процедура также позволяет определить количество скопившейся слизи в пазухах и ее характер.
При гайморите и хронических отоларингологических заболеваниях пациентам в обязательном порядке назначается рентгенография черепа и общий анализ крови.
Если слизь оранжевого цвета выделяется только из одной ноздри, то диагностические мероприятия дополняют компьютерной томографией. Обследование необходимо для исключения опухолевых процессов, полипов и инородных предметов в носовой полости.
Лечение
Фото с сайта irecommend.ru
Терапия оранжевых соплей подразумевает воздействие на возбудителей заболевания и очищение носовых проходов от скопившейся слизи. С этой целью применяют несколько препаратов:
В комплексе с медикаментозным лечением оранжевых соплей используются средства нетрадиционной медицины. Пагубное воздействие на бактерии оказывают природные антибиотики: чеснок, алоэ, каланхоэ. Ингредиенты измельчают до кашеобразного состояния, а получившийся из кашицы сок разводят с кипяченой водой в соотношении 1:10. Раствор закапывают в каждую ноздрю до 4 раз в день. Для разжижения оранжевых соплей потребляют большое количество теплой жидкости (морсов, компотов травяных чаев, обычной воды).
Возможные осложнения
Длительный воспалительный процесс в носовой полости грозит поражением глубоких слоев слизистых оболочек. В результате этого возникает застой в дыхательных путях, развиваются хронические отоларингологические заболевания.
Отсутствие своевременной медицинской помощи провоцирует:
Самостоятельно определить начавшиеся осложнения человек сможет только по резкому ухудшению самочувствия. Если острые симптомы воспаления не исчезают за 3-5 дней, то необходимо экстренно обращаться за помощью.
Профилактика
Лицам, склонным к хроническим синуситам, ринитам и гайморитам, необходимо придерживаться ряда профилактических мероприятий, чтобы не допустить появления оранжевых соплей. К предупреждающим мерам относят:
Для предупреждения возникновения оранжевых соплей в период высокой заболеваемости гриппом и ОРВИ людям необходимо использовать иммуномодулирующие средства местного (ИРС- 19, Лаферобион) и общего действия (Арбидол, Ингавирин, Амиксин). Подобные средства также принимают в случаях резкого снижения иммунитета.
Сопли оранжевого цвета у взрослого
У здорового человека сопли постоянно не текут. Они могут появиться при простуде, как симптом аллергической реакции или от воздействия внешних раздражителей. Обычно они имеют жидкую консистенцию беловатую окраску. Изменение цвета соплей может стать сигналом того, что в организме возникли определенные неполадки, на которые стоит обратить внимание. Например, оранжевые сопли из носа у взрослого могут быть симптомом острого гайморита.
Содержание статьи
Как появляется оранжевая окраска

Для того чтобы точно поставить диагноз, в большинстве случае совершенно недостаточно только наружного осмотра. Обычно врач назначает несколько лабораторных анализов, чтобы точно определить причину, по которой появились сопли оранжевого цвета у взрослого, и правильно подобрать лечение.
Способы лечения

Многие боятся этой манипуляции, так как считают, что через место прокола будет проникать инфекция и воспаление перейдет в хроническую стадию. На самом деле все наоборот. Инфекция быстрее распространится, если не будет иметь выхода наружу.
Прокол полностью заживает через 48 часов, а закрывается уже через 6-7, так как клетки слизистой оболочки регенерируют в несколько раз быстрее, чем обычные.
Когда гнойных выделений немного, вполне достаточно сочетания медикаментозного и физиотерапевтического лечения. Обычно назначаются такие группы препаратов:
Применять народные методы лечения можно только по согласованию с врачом. Хотя промывание носа раствором фурацилина или йодно-солевым в любом случае не повредит. Наоборот, оно уменьшит количество болезнетворных бактерий в носовой полости и значительно ускорит выздоровление. Даже если выделяются оранжевые сопли из одной ноздри, то промывать нужно обе, чтобы инфекция не перешла на другую сторону носа.
Методы профилактики
Существенно снизить вероятность развития воспалительных процессов верхних дыхательных путей помогут элементарные защитные меры, выполнять которые надо регулярно, не дожидаясь начала заболевания:
Естественно, лучше полностью отказаться от вредных привычек. Особенно от курения, которое сильно пересушивает слизистую носа, провоцирует на ней эрозию и образование язвочек.
Если же оранжевые сопли продолжают появляться регулярно – с визитом к врачу лучше не затягивать. На ранних стадиях такие болезни, как гайморит излечиваются достаточно быстро. Но, перешедшие в хроническую форму, они могут обостряться на протяжении всей жизни.
Сопли оранжевого цвета у взрослого: причины и лечение
Н асморком с выделением прозрачной слизи никого не удивить, а вот выделение соплей оранжевого цвета заставляет любого пациента беспокоиться. Самостоятельно узнать причину их возникновения и выбрать методику лечения довольно непросто.
Людям, не имеющим медицинского образования, сделать это невозможно. Для постановки верного диагноза и проведения эффективной терапии следует обратиться в отделение отоларингологии.
Природа происхождения оранжевой слизи в носу
Оранжевые сопли могут появляться по двум причинам: при наличии бактериальной инфекции, развивающейся в пазухах носа и в результате повреждения мелких сосудов.
Если говорить о первой (патологической) причине, то при борьбе лейкоцитов с патогенными микроорганизмами происходит гибель тех и других. В результате образуется вещество, окрашивающее назальную слизь в желтый цвет.
Именно этот цвет воспринимается человеком, как оранжевый, под действием трех факторов:
Цветной насморк не является самостоятельным заболеванием, а становится всего лишь симптомом патологического процесса, протекающего в организме.
Окрашивание соплей в рыжий и бурый оттенок говорит о синусите или каком-то его подвиде. Синусит – инфекционное заболевание придаточных пазух носа, которое имеет вирусную, бактериальную или грибковую природу возникновения. Исходя из цвета назальной слизи, можно косвенно судить о характере патологии.
Почему сопли окрашиваются в оранжевый цвет
Оранжевые сопли из носа так же могут выделяться при разрыве сосуда. Обычно данный симптом появляется с одной стороны, но может быть сразу с двух. Слизистая носовых проходов пронизана мельчайшими капиллярами. Если повредить их, то начнется носовое микро-кровотечение.
В зависимости от его интенсивности сопли, перемешываясь с кровью, могут приобретать розовый, оранжевый или коричневый цвет.
Причиной носового кровотечения может быть:
Розовая слизь
Розовые сопли не всегда говорят об инфекционной патологии, протекающей в полости носа. Этот признак появляется как при воспалении придаточных пазух, так и при хрупкости капилляров. Во время осмотра, отоларинголог может поставить пациенту один из диагнозов: фронтит, гайморит, синусит, лабиринтит или увидеть другую патологию.
Появление розовых соплей характерно для курильщиков. Постоянное раздражение дыхательных путей приводит к истончению сосудов. Капилляры становятся хрупкими и лопаются даже при малейшем напряжении. В результате у человека появляются не только розовые сопли, но и красноватая мокрота.
Диагностические мероприятия
Сопли оранжевого цвета требуют тщательной диагностики. Если обратиться к отоларингологу, то врач сначала произведет опрос с занесением клинических проявлений болезни в медицинскую карту.
После этого проводится осмотр пациента при помощи эндоскопа. Инфекционный процесс виден сразу: внутренняя поверхность носа меняет цвет, становится гиперемированной и обильно покрывается слизью.
Характер воспаления можно определить при помощи дополнительных лабораторных исследований. Для этого стерильным шпателем производится забор выделений из носа и отправляется на диагностику.
Зачастую этот шаг в обследовании пропускается, а пациенту уже после осмотра назначаются медикаменты, народные средства и восстановительные процедуры.
Лечение
Терапия соплей оранжевого цвета предполагает очищение слизистой, нормализацию дыхательной функции и устранение патогенной микрофлоры.
Самостоятельное лечение при появлении оранжевых соплей не предусматривается. Данный симптом говорит о серьезных заболеваниях верхних дыхательных путей, при которых неправильное использование препаратов может спровоцировать осложнения.
Осложнения, которые могут возникнуть
Первое, чем грозит длительное выделяющиеся оранжевые сопли из одной ноздри – переход острого процесса в хронический. Воспалительный процесс поражает глубокие слои слизистой. В результате возникает застой слизи в пазухах и результатом становится хронический синусит, гайморит или фронтит (односторонний или двухсторонний).
На время лечение помогает, но при снижении иммунитета болезнь сразу проявляет себя выделением назальной слизи оранжевого оттенка.
Отсутствие своевременной помощи при насморке может спровоцировать:
Самостоятельно определить, что началось осложнение не получится. Обратиться за экстренной помощью необходимо, если принятые меры не помогают в течение 3-5 суток. Повышение температуры тела, возникновение головных болей и ухудшение общего состояния является поводом для вызова скорой помощи.
Профилактические меры
Если сопли оранжевого цвета из одной ноздри выделяются, а из другой – нет, то это говорит об одностороннем воспалительном процессе. В таком случае следует направить силы на предотвращение осложнений. Лицам, склонным к рецидивирующим синуситам, необходимо проводить профилактику, которая предусматривает:
При снижении иммунитета, особенно в межсезонье, людям с хроническим синуситом необходимо повышать сопротивляемость организма.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.