что делать при ушибе селезенки
Что делать при ушибе селезенки
Советы при травме селезенки
1. Какова физиологическая роль селезенки?
Селезенка — основной орган кроветворения у плода. В раннем детстве она вырабатывает иммуноглобулин М. Кроме того, селезенка выполняет роль фильтра, удаляя с помощью содержащихся в пей макрофагов аномальные клетки крови, продукты клеточного распада, а также инкапсулированные и плохо опсонизированные бактерии.
2. В каких случаях возможно повреждение селезенки?
Повреждение селезенки может произойти при ударе тупым предметом, резком торможении или сдавливании левой половины туловища, что часто происходит во время автомобильных аварий и падений с высоты.
3. Каковы симптомы повреждения селезенки?
Повреждение селезенки может сопровождаться болью в левом подреберье, обусловленной растяжением капсулы органа. Позже появляются симптомы раздражения брюшины, что связано с истечением крови в брюшную полость. У взрослых больных повреждения селезенки часто сочетаются с переломами нижних ребер слева. Характер нарушений жизненно важных функций при повреждении селезенки может быть различным и неспецифичпым; у значительного числа больных повреждение селезенки протекает бессимптомно.
4. Что такое симптом Кера (Kehr)?
Симптом Кера — боль в левом плече, вызванная раздражением диафрагмы кровью, излившейся в брюшную полость, или гематомой селезенки.
5. Какие исследования помогают диагностировать повреждение селезенки?
а) Экстренно выполненное УЗИ позволяет выявить свободную жидкость (кровь) в брюшной полости, если ее объем > 200 мл. В случаях, когда ультразвуковое исследование невозможно, проводят диагностический перитонеальный лаваж, который считается точным и чувствительным методом диагностики гемоперитонеума.
б) Больным со стабильной гемодинамикой показано более полное обследование. УЗИ позволяет достоверно диагностировать значительное кровотечение в брюшную полость, однако преимущество КТ состоит в том, что она определяет также характер повреждений паренхиматозных органов (печени, селезенки, поджелудочной железы, почек).
6. Как классифицируются повреждения селезенки? В чем значение классификации?
Выбор метода лечения зависит от состояния гемодинамики и результата оценки тяжести повреждения селезенки по данным КТ. При повреждениях I-III степени тяжести предпочтительно проведение консервативного лечения. Повреждения IV и V степени тяжести требуют экстренного оперативного вмешательства.
— I степень. Гематома: подкансульпая, не нарастает, занимает 50% поверхности органа, разрыв гематомы с активным кровотечением либо внутрипаренхиматозная гематома > 5 см в диаметре или продолжает увеличиваться.
Разрыв капсулы и паренхимы глубиной > 3 см, включая повреждение трабекулярного сосуда.
— IV степень. Гематома: внутрипаренхиматозная с активным кровотечением.
Разрыв: вовлечены сегментарные сосуды или сосуды ножки селезенки с нарушением кровоснабжения > 25% органа.
— V степень. Фрагментация селезенки. Отрыв селезенки от ножки или полное нарушение кровоснабжения органа.
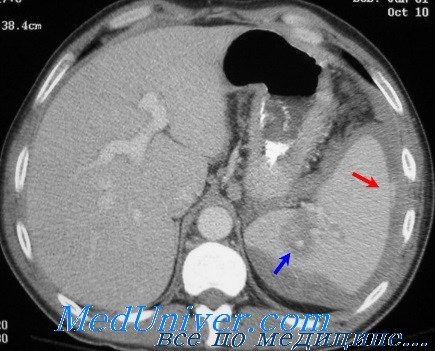
7. Всегда ли повреждения селезенки требуют выполнения лапаротомии?
Нет. КТ органов брюшной полости позволяет оцепить степень тяжести повреждений селезенки. При отсутствии гемодинамических нарушений возможно проведение консервативного лечения под постоянным врачебным контролем. Такой подход оказывается эффективным примерно у 95% больных с повреждениями селезенки I—III степени тяжести. Стабильным пациентам в случае продолжающегося кровотечения (которое требует переливания крови) можно выполнить селективную эмболизацию поврежденной артерии, если удалось определить источник кровотечения на висцеральной ангиограмме.
8. Каковы противопоказания к консервативному лечению повреждений селезенки?
а) Нарушения гемодинамики.
б) Стойкая коагулонатия.
в) Сопутствующие повреждения других органов брюшной полости, требующие оперативного вмешательства.
г) Сопутствующая травма (например, перелом таза с продолжающимся кровотечением, которое не позволяет оцепить динамику кровотечения в брюшной полости).
д) Тяжелое повреждение селезенки (V и иногда IV степени тяжести).
9. В каких случаях консервативное лечение считается неэффективным?
Консервативное лечение неэффективно, если па его фоне у пациента прогрессируют гемодинамические нарушения, продолжается кровотечение, усиливаются боли или увеличивается размер повреждения.
10. Что такое двухмоментный разрыв селезенки?
Это осложнение возникает менее чем в 1% случаев. Двухмоментный разрыв селезенки следует отличать от поздней диагностики повреждения органа и разрыва уже выявленной гематомы. Истинный двухмоментный разрыв селезенки происходит через 48 часов после травмы живота у больного, поступившего без явных клинических признаков повреждения органов брюшной полости.
11. Опишите в общих чертах спленэктомию по поводу травмы селезенки.
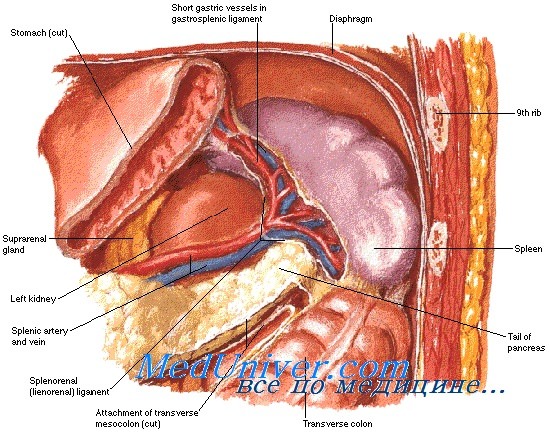
К первостепенной задаче относится остановка кровотечения, которая обычно достигается путем тампонады кровоточащих ран и сдавления селезенки рукой. В случае успеха данных манипуляций проводят тщательную ревизию брюшной полости для исключения повреждений других органов. Выполнение ревизии облегчает рассечение селезеночно-ободочной, селезеночно-почечной, селезеночно-диафрагмальной, селезеночно-желудочной связок и полная мобилизация селезенки.
При пересечении селезеночно-желудочной связки лигируют короткие желудочные артерии и вены. При некоторых повреждениях селезенки эффективны гемостатические средства, ушивание раны, резекция органа и укрытие кровоточащего участка специальной сеткой из рассасывающегося материала. Если принято решение выполнить спленэктомию, то селезенку удаляют после раздельной перевязки селезеночных артерии и вены.
12. Что такое аутотрансплантация селезенки?
Аутотрансплантация — имплантация гомогенизированной ткани селезенки или кусочков ее паренхимы в карманы, сформированные в большом сальнике.
13. Что предпочтительнее: сохранение, удаление или аутотрансплантация селезенки?
Показаниями к выполнению силеиэктомии служат шок, выраженные нарушения свертываемости крови и наличие других повреждений, угрожающих жизни больного.
14. Сохраняется ли функция селезенки после аутотрансплантации?
Эффективность выполнения аутотрансплантации после спленэктомии достоверно не доказана. Считается, что нормальная функция селезенки после аутотрансплантации возможна при сохранении не менее 30% от исходной массы органа. Однако неизвестно, продолжает ли пересаженная ткань выполнять функцию защиты от патогенных микроорганизмов.
15. Каковы ранние осложнения спленэктомии?
К ранним осложнениям силеиэктомии относят кровотечение, поддиафрагмальный абсцесс, острое расширение желудка, перфорацию желудка, панкреатит (селезеночная артерия проходит вдоль верхнего края поджелудочной железы) и тромбоцитоз.
16. Вы знакомы с массивным постспленэктомическим сепсисом (OPSS)? Как его предупредить?
Массивный постспленэктомический сепсис (МПСС) — эго тяжелая бактериемия (вызванная обычно инкапсулированными бактериями), которая возникает у 2% больных, перенесших спленэктомию. Риск развития МПСС повышается, если силенэктомию выполняют в раннем детском возрасте. Наиболее часто МПСС вызывают пневмококки (50% случаев), менингококки, Escherichia coli, Haemophilus influenzae, стафилококки и стрептококки. Смертность при МПСС составляет 50%. Несмотря на редкость данного осложнения, высокий уровень смертности заставляет думать о целесообразности сохранения селезенки.
Вакцинация — основной метод профилактики МПСС. Пневмококковую и менингококковую вакцины вводят непосредственно после сплеиэктомии с последующей ревакцинацией каждые 5 лет. Учитывая возможность развития сепсиса несмотря на вакцинацию, рекомендуется длительный профилактический прием пенициллина, особенно детям моложе 2 лет.
17. В чем заключается наблюдение за больным в случае успешного консервативного лечения повреждения селезенки?
Если консервативное лечение неэффективно, то это обычно становится очевидным в течение 5 дней. В случае если проведенные мероприятия принесли желаемый эффект, то через 5 дней больному выполняют повторно УЗИ органов брюшной полости, чтобы констатировать отсутствие нарастания повреждений. Через 6 педель после травмы амбулаторно выполняют КТ органов брюшной полости для подтверждения полного заживления рапы селезенки. Больному следует воздерживаться от контактных видов спорта в течение 3 месяцев.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Публикации в СМИ
Травмы селезёнки
Типы повреждений • Проникающие xe «Травма:селезёнки» ранения (ножевые, огнестрельные). Травма селезёнки может возникать при ранениях живота, средней или нижней части грудной клетки • Тупая закрытая травма чаще возникает при дорожно-транспортных происшествиях. Повреждение селезёнки приводит к профузному внутреннему кровотечению и шоку. В 5% случаев при тупых травмах разрыв селезёнки может быть отсроченным (двухмоментным) • Двухмоментный разрыв •• Сначала возникает подкапсульная гематома. В результате лизиса эритроцитов повышается осмолярность содержимого гематомы, что приводит к её увеличению и разрыву стенки (капсулы селезёнки) •• Около 75% отсроченных разрывов возникает спустя 2 нед после первичного повреждения и проявляется острейшим шоком, возникающим вследствие профузного внутреннего кровотечения • Ятрогенные травмы образуются вследствие сильной тракции за селезёночные связки или неправильного положения ранорасширителей при полостных операциях. В 20% случаев показание к спленэктомии — ятрогенная травма • Спонтанные разрывы возникают в результате спленомегалии различного генеза (например, при мононуклеозе, лейкозе, малярии).
Клиническая картина • Внутреннее кровотечение и шок: бледность кожных покровов, холодный пот, тахикардия, снижение АД, Hb, Ht при скоплении крови в поддиафрагмальном пространстве — симптом «ваньки-встаньки» (усиление болей при горизонтальном положении больного, притупление перкуторного звука в отлогих местах брюшной полости) • Симптомы раздражения брюшины: напряжение мышц брюшной стенки, симптомы Щёткина–Блюмберга, Воскресенского и т.д. • При ранении грудной полости — признаки пневмо- и гемоторакса.
ЛЕЧЕНИЕ. Спасти орган удаётся редко, лишь при поверхностных и незначительных травмах.
• При небольших разрывах капсулы кровотечение иногда удаётся остановить электрокоагуляцией и наложением гемостатической губки.
• Спленэктомия — метод выбора при массивных травмах, особенно в сочетании с повреждением других органов •• Показания к спленэктомии: обширная травма селезёнки, кровотечение из расширенных вен пищевода, вызванное тромбозом селезёночных вен •• Осложнения после спленэктомии ••• Ателектаз нижней доли левого лёгкого (возникает часто) ••• Поддиафрагмальный абсцесс в сочетании с левосторонним выпотным плевритом ••• Постспленэктомический сепсис. Заболевание начинается с неспецифических симптомов, напоминающих пневмонию средней тяжести, затем появляется высокая лихорадка, возможен шок. У взрослых, перенёсших спленэктомию в связи с травмой, риск развития сепсиса составляет 0,5–0,8%.
Код вставки на сайт
Травмы селезёнки
Типы повреждений • Проникающие xe «Травма:селезёнки» ранения (ножевые, огнестрельные). Травма селезёнки может возникать при ранениях живота, средней или нижней части грудной клетки • Тупая закрытая травма чаще возникает при дорожно-транспортных происшествиях. Повреждение селезёнки приводит к профузному внутреннему кровотечению и шоку. В 5% случаев при тупых травмах разрыв селезёнки может быть отсроченным (двухмоментным) • Двухмоментный разрыв •• Сначала возникает подкапсульная гематома. В результате лизиса эритроцитов повышается осмолярность содержимого гематомы, что приводит к её увеличению и разрыву стенки (капсулы селезёнки) •• Около 75% отсроченных разрывов возникает спустя 2 нед после первичного повреждения и проявляется острейшим шоком, возникающим вследствие профузного внутреннего кровотечения • Ятрогенные травмы образуются вследствие сильной тракции за селезёночные связки или неправильного положения ранорасширителей при полостных операциях. В 20% случаев показание к спленэктомии — ятрогенная травма • Спонтанные разрывы возникают в результате спленомегалии различного генеза (например, при мононуклеозе, лейкозе, малярии).
Клиническая картина • Внутреннее кровотечение и шок: бледность кожных покровов, холодный пот, тахикардия, снижение АД, Hb, Ht при скоплении крови в поддиафрагмальном пространстве — симптом «ваньки-встаньки» (усиление болей при горизонтальном положении больного, притупление перкуторного звука в отлогих местах брюшной полости) • Симптомы раздражения брюшины: напряжение мышц брюшной стенки, симптомы Щёткина–Блюмберга, Воскресенского и т.д. • При ранении грудной полости — признаки пневмо- и гемоторакса.
ЛЕЧЕНИЕ. Спасти орган удаётся редко, лишь при поверхностных и незначительных травмах.
• При небольших разрывах капсулы кровотечение иногда удаётся остановить электрокоагуляцией и наложением гемостатической губки.
• Спленэктомия — метод выбора при массивных травмах, особенно в сочетании с повреждением других органов •• Показания к спленэктомии: обширная травма селезёнки, кровотечение из расширенных вен пищевода, вызванное тромбозом селезёночных вен •• Осложнения после спленэктомии ••• Ателектаз нижней доли левого лёгкого (возникает часто) ••• Поддиафрагмальный абсцесс в сочетании с левосторонним выпотным плевритом ••• Постспленэктомический сепсис. Заболевание начинается с неспецифических симптомов, напоминающих пневмонию средней тяжести, затем появляется высокая лихорадка, возможен шок. У взрослых, перенёсших спленэктомию в связи с травмой, риск развития сепсиса составляет 0,5–0,8%.
Что делать при ушибе селезенки
Строение селезенки, хрупкость ее паренхимы обусловливают значительное кровотечение даже при небольших повреждениях капсулы и делают невозможным достижение надежного гемостаза, вследствие чего хирургическое лечение поврежденного органа в большинстве случаев заканчивается удалением ее [3]. До недавнего времени основной признанной тактикой при травме селезенке была только оперативная. Считалось, что оперативное лечение гарантирует хороший прогноз, так как кровотечение при повреждениях селезенки самостоятельно останавливается крайне редко [11]. Однако в последние годы появилось значительное число сообщений, посвященных консервативному ведению пациентов с повреждениями селезенки [26, 28, 34, 36, 45].
T. Stawn [40], были разработаны критерии, позволяющие избегать хирургического лечения при травме селезенки:
В то же время у детей, по данным P.A. Mahon [35], критериями выбора консервативного лечения при травме селезенки служат:
По мнению G. Tesluk [41], C. Robinette [38], S.G. Agnew [26], R.I. Touloukian [42], консервативная тактика чаще используется в педиатрической практике. Некоторые авторы при травме селезенки применяют этот метод лечения и у взрослых [27, 30, 43].
Однако для неоперативного лечения повреждений селезенки особое внимание должно уделяться точной диагностике. С этой целью Г.К. Бугулов [6], предлагает широкое использование лапароцентеза и лапароскопии. По мнению ряда авторов, применение лапароскопии имеет ряд преимуществ перед неинвазивными методами. К преимуществам можно отнести следующие факторы: лапароскопия позволяет оценить характер повреждения органа, наличие продолжающегося кровотечения и объем внутрибрюшного кровотечения [19]. При этом в случае при прикрытии места разрыва сальником, который не рекомендуется отодвигать и проводить другие манипуляции при отсутствии кровотечения во время лапароскопии [24]. Необходимо отметить, что остановившиеся кровотечение и тампонада сальником места разрыва при разрыве селезенки во время лапароскопии отмечается в 94,2 % наблюдений [9]. В этих случаях оперативное вмешательство необходимо заканчивать санацией брюшной полости и подведением дренажей в малый таз и к месту разрыва [9].
Необходимо подчеркнуть, что применение УЗИ в ургентной хирургии значительно расширяет возможности индивидуального подхода к оказанию помощи больным с травмами селезенки. Ультразвуковое исследование в большинстве случаев позволяет обнаружить повреждение селезенки, выбрать правильную тактику лечения, а также обеспечить динамическое наблюдение за состоянием поврежденного органа [13]. К противопоказаниям для оперативного лечения селезенки, выявленные при УЗ-ис- следовании, ряд авторов относят подкапсульные гематомы без признаков наличия свободной жидкости в брюшной полости.
Консервативное лечение повреждений селезенки должно включать госпитализацию в палату интенсивной терапии, клинико-лабораторный скрининг, УЗИ брюшной полости в динамике, инфузионную терапию глюкозо-солевыми растворами, свежезамороженной плазмы, ингибиторов протеаз, гемостатиков, по показаниям эритроцитарной массы, применение локальной гипотермии [18, 20, 25]. Основным критерием для выбора консервативного лечения больных с травмами селезенки является наличие стабильной гемодинамики [24]. При этом отмечается очень низкая вероятность продолженного или отсроченного кровотечения при травматических повреждениях селезенки, особенно у детей [17]. Проведенные динамические исследования показывают, что скопившаяся кровь в брюшной полости спонтанно исчезает, а уменьшение гематомы и полное рассасывание ее на 21 сутки [17, 25].
При изучении отдаленного послеоперационного периода послеоперационных осложнений в виде посттравматических кист не наблюдается [17].
Несомненным остается и тот факт, что консервативное лечение повреждений селезенки относится к рискованным мероприятием и требует хорошего оснащения аппаратурой лечебного учреждения, подготовки врачей. Шаблона здесь нет, и не может быть. По данным зарубежных авторов [39], консервативный метод лечения можно применять только при наличии аппаратуры для диагностики (сонограф, сканер, компьютерный томограф), а также при возможности постоянного мониторинга за больным и достаточном запасе кровезаменителей. Такие больные нуждаются в тщательном мониторинге и в случае наличия продолжающегося кровотечения, проявляющегося нестабильной гемодинамикой, требуют немедленного оперативного вмешательства. К сожалению, консервативная тактика не гарантирует отсутствия отдаленных опасных для жизни геморрагических осложнений [31]. Так, по данным P.A. Mahon [35], 43 % больных после попытки консервативного лечения через некоторое время были все-таки оперированы в связи с продолжающимся кровотечением, проявляющимся нестабильной гемодинамикой. Применение консервативной тактики лечения травмы селезенки противопоказано при не исключенном внутрибрюшном кровотечении, проявляющемся нестабильной гемодинамикой, анемизацией больного [19].
Таким образом, представленный обзор литературы показывает, что консервативное лечение травм селезенки требует более широкого внедрения в практику. Однако эта тактика не всегда применима из-за опасности повторных кровотечений.
Ушиб внутренних органов причины, симптомы, методы лечения и профилактики
Причины
Основными причинами травмы внутренних органов называют дорожно-транспортные происшествия, падения с высоты, подъем тяжестей, сдавления между двумя предметами, бытовые, производственные и спортивные травмы, техногенные и природные катастрофы, криминальные действия.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Ноября 2021 года
Содержание статьи
Симптомы
Клинические проявления и тяжесть симптомов зависят от места приложения, силы, направленности, внезапности травматического воздействия, размеров поверхности воздействующего предмета.
Ушиб сердца
Ушиб сердечной мышцы сопровождается болью с левой стороны груди, поверхностным дыханием, образованием гематомы, припухлостью в месте удара, удушьем. Болезненные ощущения возникают сразу после травмы или спустя 2-3 дня, усиливаются при надавливании на грудную клетку. Возможны потеря сознания, отёк верхней части туловища, посинение конечностей, снижение остроты зрения и слуха, аритмия.
Ушиб лёгкого
Контузия, сотрясение органа возникает в результате сдавления грудной клетки или тупой травмы, чаще наблюдается у пострадавших в ДТП. Сопровождается болезненностью в груди со стороны поражения, одышкой. Боль усиливается при глубоком дыхании, наклонах и движениях туловища, надавливании на грудную клетку. При травмах средней и тяжёлой степени присутствует умеренная или выраженная дыхательная недостаточность, кровохарканье. Другие специфические симптомы — тахикардия, бледность кожи, низкое артериальное давление, кровоподтёки в месте удара.
Ушиб печени
Характеризуется болью и напряжением мышц в правом подреберье. Боль усиливается при движении, изменении положения тела, отдает в надключичную область, при обширных травмах распространяется в паховую зону, поясницу, брюшную полость. Пальпация болезненная.
При тяжёлой травме происходит дыхание по грудному типу — расширение грудной клетки производится путём поднятия рёбер. Кожа бледная, сердцебиение учащенное, артериальное давление сначала высокое, при значительной кровопотери снижается, отмечается холодный пот, вялость, шок. При отсутствии лечения на 2-3 сутки после травмы появляются признаки желтухи.
Ушиб мочевого пузыря
Ушиб мочевого пузыря кроме бытового и производственного травматизма может быть связан с урологическими заболеваниями, насильственными действиями, выполнением операций, кесарево сечением у женщин. Проявляется болью в нижней части живота, болезненной припухлостью и синюшным цветом кожи над лобком, ложными частыми позывами к мочеиспусканию. В некоторых случаях больные жалуются на головокружение, бледность кожи, слабость, холодный пот, спутанность или потерю сознания, тошноту, рвоту, задержку газов.
Ушиб селезёнки
В большинстве случаев возникает при ударе в зону левого подреберья или левую часть грудной клетки, и сочетается с травмами других органов живота. Первые жалобы после ушиба — боль в левом подреберье, верхних отделах живота, распространяющаяся в левое плечо и лопатку. Через несколько часов после травмы наблюдается задержка газов, вздутие живота, отсутствие дефекации. При обильном внутреннем кровотечении снижается артериальное давление, учащается пульс, тошнит, кружится голова, выступает холодный пот, ощущается шум в ушах.
Ушиб почки
Изолированное повреждение почки встречается крайне редко. В 80% случаев сочетается с травмой позвоночника, живота, грудной клетки, переломами таза и рёбер. Ведущий симптом ушиба — боль и отёк в области поясницы. Боль может быть острая, тупая, коликообразная, отдавать в паховую область, половые органы, нижнюю часть живота. Для тяжёлой травмы характерно вздутие живота, повышение температуры тела, тошнота, рвота, наличие крови в моче, учащенный пульс, пониженное артериальное давление.
Ушиб молочных желез
Травматическое повреждение молочных желёз характеризуется болью, отёком, образованием глубокой или подкожной гематомы, участков уплотнения. Как правило, болезненные ощущения и припухлость сохраняются долго, небольшие гематомы рассасываются самостоятельно на 5-10 сутки. При травмировании млечных протоков появляются прозрачные выделения из соска или с примесями крови.
Диагностика
Диагностику и лечение ушиба внутренних органов осуществляют врачи-травматологи. С учётом поврежденного органа и последствий травм может понадобиться помощь гастроэнтеролога, пульмонолога, ортопеда, хирурга, маммолога, уролога.
Диагноз выставляют на основании внешнего осмотра, данных лабораторных и аппаратных исследований. Точность в визуальной оценки повреждения внутренних органов обеспечивает магнитно-резонансная томография, ультразвуковое обследование, компьютерная томография, рентгенография. С помощью лапароскопии (введение в брюшную полость эндоскопа) можно рассмотреть органы, выявить кровотечения и их источник, оценить объем кровопотери. Чтобы исключить сопутствующие внутренние кровотечения назначают клинический анализ крови.
Повреждения селезенки в зависимости от вида тупой травмы
Повреждения селезенки в зависимости от вида тупой травмы / Карандашев А.А. // Матер. II Всеросс. съезда судебных медиков : тезисы докладов. — Иркутск-М., 1987. — С. 141-143.
библиографическое описание:
Повреждения селезенки в зависимости от вида тупой травмы / Карандашев А.А. // Матер. II Всеросс. съезда судебных медиков : тезисы докладов. — Иркутск-М., 1987. — С. 141-143.
код для вставки на форум:
Среди случаев закрытой тупой травмы живота в судебно-медицинской практике значительное место занимают повреждения селезенки. При изучении 500 наблюдений тупой травмы живота повреждения селезенки выявлены в 183 случаях (свыше 7з всех наблюдений). Из них в 24 случаях (13,1%) отмечены изолированные повреждения органа, в остальных 159 (86,9%) — разрывы селезенки сочетались с травмой других органов живота (изолированность и сочетанность повреждений рассматривались только в отношении органов брюшной полости, располагающихся как внутри так и забрюшинно). В 81 случае (44,3% от всех наблюдений с травмой селезенки) травма селезенки не сопровождалась каким-либо повреждением наружных покровов живота. В остальных 102 случаях наружные повреждения локализовались на различных поверхностях брюшной стенки, часть из которых располагалась в проекции органа. Морфологически превалировали разрывы селезенки (128 случаев). Подкапсульные повреждения были выявлены в 38, размозжения — в 32, отрывы органа — в 3 случаях. Разрывы селезенки чаще локализовались в области ворот органа. Из поддерживающего аппарата преимущественно повреждалась желудочно-селезеночная связка.
Частота встречаемости морфологических проявлений травмы селезенки и их локализация на органе в зависимости от вида травмы были неоднозначными.
Изолированные повреждения селезенки в основном возникали при автомобильной травме от действия внутренних частей салона автомобиля на водителя — 27,2%. Реже, при аналогичных условиях, у пассажира — 5%.
Травма селезенки без сопутствующих наружных повреждений живота чаще возникала от действия внутренних частей салона автомобиля на водителя — 63,6%, реже — при выпадении из движущегося автомобиля— 14,2%.
Подкапсульные повреждения органа превалировали при выпадении из движущегося автомобиля — 28,5%; надрывы и разрывы— при переезде колесом автомобиля — 82%, при воздействии тупого предмета с ограниченной поверхностью — 72,4%; при действии внутренних частей салона автомобиля на водителя— 72,7% случаев этих видов травм.
Отрывы селезенки были редки и встречались, в основном, при таких видах автомобильной травмы, как травма от действия внутренних частей салона автомобиля на водителя — 9% и столкновение движущегося автомобиля с человеком — 4,5%.
От удара тупым предметом с ограниченной поверхностью по передней и задней поверхности туловища на уровне живота разрывы селезенки чаще возникали в области ворот. При этом виде травмы от воздействия на левую боковую поверхность живота превалировали повреждения нижнего края селезенки. Кровоизлияния в области ворот органа наблюдались лишь при воздействии внешней силы на переднюю брюшную стенку и в проекции селезенки.
При автомобильной травме разрывы селезенки в области ворот чаще возникали от переезда колесом автомобиля с преимущественным травмирующим воздействием на область в проекции органа. При переезде колесом через переднюю поверхность живота разрывы селезенки наблюдались как в области ворот, так и на диафрагмальной поверхности органа. В случаях травмы внутри салона автомобиля и при воздействии травмирующей силы на переднюю брюшную стенку водителя разрывы селезенки наблюдались на всех поверхностях органа, за исключением верхнего и нижнего полюсов. У пассажира же при различных локальных воздействиях травмирующей силы разрывы селезенки наблюдались на всех поверхностях органа. Столкновение движущегося автомобиля с человеком в случаях воздействия травмирующей силы на переднюю и правую боковую поверхность живота чаще приводило к разрыву селезенки с различной локализацией. Такая же морфология наблюдалась при сдавлении между частями автомобиля и неподвижными предметами. Сдавление между частями автомобиля и грунтом при расположении тела передней поверхностью к нему чаще характеризовалось разрывами органа в области ворот. Подобные повреждения возникали в случаях выпадения из движущегося автомобиля с последующим ударом передней поверхностью живота о грунт.
Разрывы селезенки в области ворот при падении с высоты чаще отмечались при ударах о поверхность приземления задней и передней поверхностью туловища.
От воздействия тупого предмета с неограниченной поверхностью на переднюю и левую боковую поверхности живота разрывы селезенки также чаще наблюдались в области ворот.
При гусеничной, мотоциклетной и железнодорожной травмах разрывы селезенки локализовались на различных ее поверхностях без какой-либо четкой зависимости от механизма травмы.
Таким образом, в большинстве своем закрытая тупая травма селезенки сочетается с повреждениями других органов живота. В 1/2 случаев при наличии повреждения селезенки отсутствуют какие-либо повреждения наружных покровов живота. Сочетанность или изолированность повреждений селезенки, их локализация и морфология в своей совокупности отличаются друг от друга при различных видах тупой травмы. В ряде случаев это может быть использовано при дифференциальной диагностике тупой травмы.
похожие статьи
Состояние вопроса и перспективы изучения отсроченных повреждений селезенки / Левандровская И.А., Леонов С.В., Пинчук П.В. // Медицинская экспертиза и право. — 2013. — №4. — С. 7-9.


