Головная боль напряжения: когда нужно обратиться к неврологу
Головная боль напряжения, или тензионная боль, — это, как правило, тупая, ноющая боль средней интенсивности, которая распространяется по всей голове и часто напоминает давление каски или обруча.
Это наиболее распространенный вид головной боли — её хотя бы раз в жизни испытывало большинство людей. Чаще всего головная боль напряжения встречается в подростковом и взрослом возрасте. Более других ей подвержены люди, чья работа предполагает длительное нахождение в сидячем положении, например, за компьютером. Женщины обращаются к врачам по поводу тензионных болей чаще, чем мужчины.
Справиться с проблемой помогает комплексный подход. Обычно он включает формирование новых, здоровых привычек, использование практик расслабления и применение лекарств.
Почему болит голова?
На сегодняшний день ученые не могут назвать точную причину возникновения головных болей напряжения. Долгое время считалось, что этот синдром связан исключительно со спазмом мышц лица, шеи, плеч и кожи головы, например, из-за стресса, сильных эмоций или работы в неудобной позе. Однако результаты современных исследований сходятся на том, что проблема не в мышцах или, как минимум, не только в них.
Наиболее популярная теория говорит о повышенной чувствительности к боли у некоторых людей. А болезненность мышц у таких пациентов может быть лишь результатом сенсибилизации их нервной системы.
Выделяют также ряд факторов, которые увеличивают риск развития головной боли напряжения:
Симптомы головной боли напряжения
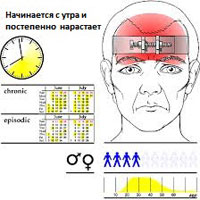
Обычно головная боль напряжения появляется во второй половине дня, и сначала ее можно описать как легкую или умеренную. Нередко она ощущается как тупое напряжение, например, в затылочной области. К вечеру боль может усиливаться и мешать заснуть. Ей могут сопутствовать болезненность мышц шеи и плеч.
Пациенты склонны описывать тензионные боли как:
Частота приступов у разных людей варьируется в широких пределах. Кто-то сталкивается с ней лишь изредка, а кто-то может страдать от такой боли день за днем.
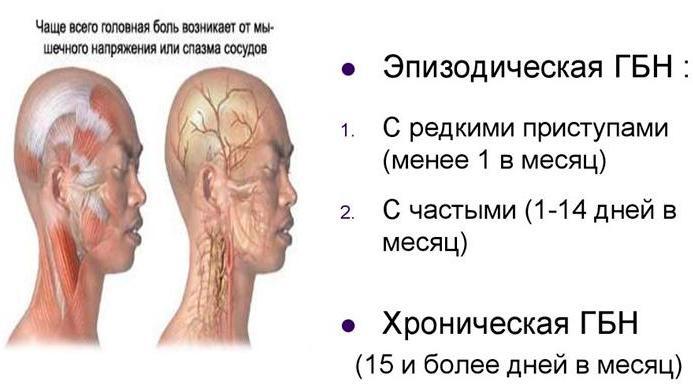
Сегодня разделяют две категории болей напряжения:
Отметим, что эпизодические боли могут перерастать в хронические. Пусть дискомфорт, связанный с тензионной болью, редко сильно изнуряет, это состояние, безусловно, способно снижать качество жизни, особенно если оно преследует человека постоянно.
Чем тензионная боль отличается от мигрени?
Головную боль напряжения иногда бывает трудно отличить от мигрени. Более того, у пациентов с частыми болями, вызванными напряжением, встречается также и мигрень, что еще сильнее затрудняет диагностику.
Вот несколько особенностей, на которые следует обратить внимание, заподозрив у себя тензионные боли:
Когда следует обратиться к врачу?
Поход к врачу не стоит откладывать, если головные боли негативно сказываются на качестве вашей жизни. Тревожным звоночком также должна стать необходимость принимать обезболивающие препараты чаще двух раз в неделю. Не забывайте, что иногда боль в области головы может указывать на наличие серьезного заболевания, включая опухоль головного мозга или разрыв кровеносного сосуда (аневризму). Оба эти состояния угрожают жизни.
Диагностикой и лечением тензионных болей занимается невролог. Обычно болезнь выявляют по результатам сбора анамнеза, лишь в некоторых случаях может потребоваться проведение КТ или МРТ. Записаться на прием к врачу следует также в том случае, если диагноз уже был поставлен, но боли внезапно усилились или изменили свой характер.
Вызвать скорую помощь нужно в следующих случаях:
Как лечат головную боль напряжения?
Для облегчения симптомов можно использовать обезболивающие, такие как парацетамол или ибупрофен. Реже назначают аспирин, его нельзя принимать детям младше 16 лет, а длительность приема ограничена и не должна составлять больше нескольких дней подряд. Среди других лекарств: диклофенак, кетопрофен, кеторолак.
Для беременных препаратом выбора является парацетамол. Ибупрофен во время беременности можно принимать исключительно после консультации со специалистом: терапевтом или врачом акушером-гинекологом.
Во время приема лекарств против боли следует помнить, что:
Поэтому медикаментозная терапия всегда должна проходить под контролем врача, который будет вовремя корректировать стратегию лечения и поможет подобрать подходящие препараты. Так, в случае хронических болей пациенту могут быть рекомендованы антидепрессанты, седативные средства, миорелаксанты. У некоторых людей, страдающих головными болями напряжения, в области шеи и плеч есть так называемые триггерные точки — чувствительные области, которые могут быть источником болезненных ощущений. Введение в эти места местного анестетика может помогать устранять боль и предотвращать ее повторное появление.
Помимо лекарств используются и другие методы лечения: массаж, физиотерапия, иглорефлексотерапия, психотерапия, водные процедуры. Курс лечения в этом случае обычно занимает несколько месяцев.
Как облегчить головную боль самостоятельно?
Если боли беспокоят довольно часто, хотя бы 1–2 раза в неделю, стоит обратить внимание на советы, которые помогут управлять состоянием.
1. Придерживайтесь здорового образа жизни. Соблюдайте режим работы и отдыха, высыпайтесь, не пропускайте приемы пищи, избегайте стресса и переутомления, уделяйте время легким физическим нагрузкам. Следует также отказаться от сигарет и алкоголя, ограничить употребление сахара и кофеина.
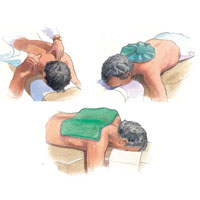
2. Обратитесь к техникам релаксации. Физическая и психологическая релаксация (йога, дыхательные техники, медитация, массаж) помогают предотвратить приступы боли, если практиковать такие подходы регулярно. Аккуратное растяжение мышц очень полезно для снятия напряжения. Техники, принятые в йоге и направленные на осознанное расслабление всех частей тела поочередно, снимают не только физическую усталость, но и стресс. Чтобы расслабить чрезмерно напряженные мышцы шеи и плеч во время занятий, можно также использовать теплую грелку.
3. Попробуйте тренировки с обратной биологической связью. На первых этапах эта техника требует работы со специалистом, но впоследствии к ней можно прибегать и самостоятельно. Суть метода в том, что врач с помощью электродов, прикрепленных к тем или иным участкам тела, дает возможность пациенту “увидеть” сигналы, идущие от мышц. Со временем пациент учится распознавать момент, когда мышцы напрягаются, и расслабляет их прежде, чем возникнет боль.
4. Ведите дневник головной боли. Фиксирование длительности и характера симптомов поможет врачу скорректировать лечение.
5. Вовремя лечите депрессию. Если у вас часто бывает дурное настроение, нет желания заниматься любимыми делами, вы ощущаете тоску или повышенную тревожность — это может быть признаком депрессии. Она поддерживает напряженность мышц и усугубляет болевой синдром.
Головная боль напряжения
Головная боль напряжения
Лечение головной боли напряжения достаточно эффективно. Управление головной болью напряжения представляет собой часто баланс между здоровым образом жизни, использованием немедикаментозных методов лечения и назначением адекватного медикаментозного лечения.
Симптомы
Симптомы головной боли напряжения включают в себя:
Эпизодические головные боли напряжения
Эпизодические головные боли напряжения могут длиться от 30 минут до недели. Эпизодические головные боли напряжения бывают менее 15 дней в месяц в течение, по крайней мере, трех месяцев. Частые эпизодические головные боли напряжения могут стать хроническими.
Хронические головные боли напряжения
Этот тип головной боли напряжения продолжается несколько часов и может быть непрерывным. Если головные боли возникают 15 или более дней в месяц в течение, по крайней мере, трех месяцев, они считаются хроническими.
Головные боли напряжения и мигрень
Головные боли напряжения иногда бывает трудно отличить от мигрени. Кроме того, если у пациента частые эпизодические головные боли напряжения, то у него также может быть и мигрень.
В отличие от некоторых форм мигрени, головная боль напряжения, как правило, не сопровождается нарушением зрения, тошнотой или рвотой. И если при мигрени физическая нагрузка усиливает интенсивность головной боли, то при головной боли напряжения нагрузки не оказывают такого действия. Повышенная чувствительность к любому свету или звуку может иногда возникать при головных болях напряжения, но эти симптомы встречаются нечасто.
Причины
Причины головной боли напряжения, не известны. Медицинские эксперты считали что, головные боли напряжения возникают из-за проблем в мышцах лица шеи и кожи головы, что в свою очередь обусловлены сильными эмоциями, избыточными нагрузками или стрессом. Но исследования показывают, что мышечный спазм не является причиной этого типа головной боли.
Наиболее распространенные теории придерживаются версии о наличии повышенной чувствительность к боли у людей, у которых есть головные боли напряжения и, возможно, есть повышенная чувствительность к стрессу. Увеличение болезненности мышц, что является распространенным симптомом головной боли напряжения, может быть результатом увеличения общей болевой чувствительности.
Триггеры
Стресс является наиболее частым триггером, который вызывает головную боль напряжения.
Факторы риска
Факторы риска для головной боли напряжения включают в себя:
Осложнения
Из-за того, что головные боли могут беспокоить довольно часто, это может значительно влиять на производительность труда и качество жизни в целом, особенно, если они перешли в хроническую форму. Частые боли могут нарушить привычный образ жизни и общую работоспособность.
Диагностика
Диагноз головной боли напряжения, прежде всего, основан на истории болезни и симптоматике и данных неврологического обследования.
Врача могут интересовать ответы на следующие вопросы:
Кроме того, врача интересуют также следующие детали:
Инструментальные методы обследования
Если у пациента есть необычные или интенсивные головные боли, врач может назначить дополнительное обследование для исключения более серьезных причин головных болей.
Наиболее часто используется два метода диагностики, такие как КТ (компьютерная томография) и МРТ, которые позволяют визуализировать органы и ткани и обнаружить морфологические изменения.
Лечение
Некоторые пациенты с головной боли напряжения не обращаются к врачу и пытаются лечить боль самостоятельно. К сожалению, многократное самостоятельное использование обезболивающих средств может само вызвать сильные головные боли.
Медикаментозное лечение
Существует большое разнообразие лекарственных препаратов, в том числе и безрецептурных, позволяющих уменьшить боль, в том числе:
Профилактические препараты
Для того чтобы снизить частоту и тяжесть приступов, особенно, если у пациента частые или хронические головные боли, которые не купируются с помощью обезболивающих препаратов, могут быть назначены и другие препараты.
Профилактические препараты могут включать в себя:
Корректировка образа жизни и домашние средства
Отдых, пакеты со льдом или длительный, горячий душ могут нередко уменьшить интенсивность головных болей.
Немедикаментозное лечение
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Тензионная головная боль
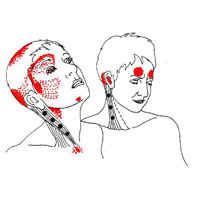
Боли в основном симметричные, проявляются одинаково с обеих сторон, являются частым спутником офисных работников и лиц, подверженных нервному перенапряжению.
Развитию тензионных болей способствуют следующие факторы:
Перенапряжение мускулатуры глаз, лица, волосистой части головы – прямой путь к болям тензионного типа. Спазмированные мышцы сдавливают сосуды головы, что ухудшает местный кровоток с формированием болевого сидрома. Вызвать неприятные ощущения может даже тризм мышц нижней челюсти, именно поэтому тензионная головная боль часто сочетается с темпоро-мандибулярным синдромом.
Клиническая картина тензионных болей типична:
Эпизодические боли длятся от получаса до нескольких часов с разной интенсивностью. Стихание выраженности симптомов может сменяться ухудшением состояния. Тошноты, рвоты не наблюдается. Пациенты сравнивают ощущения с давлением от тисков, каски или плотно обвязанной вокруг головы ленты. Количество «болевых» дней составляет менее 15 в месяц. Если симптомы беспокоят более 15 дней в течение как минимум 3 месяцев, можно говорить о хронизации процесса.
Обычные анальгетики лишь приглушают боль, не решая основную проблему. Дискомфорт возвращается, как только препарат перестает действовать. Ткани мозга все это время испытывают кислородное голодание, обусловленное спазмом мышц, сосудов и нервов. Врач-постуролог выявляет начальные патологические изменения и бережно их устраняет мягкими, но эффективными методиками рефлексотерапии. Элементы постуральной системы «учатся» работать слаженно, без формирования функциональных блоков и миофасциальных напряжений.
Эффективность применяемых методов лечения нетрудно заметить даже при хроническом характере тензионной головной боли. Массажи, физиопроцедуры, миорелаксационные техники, ЛФК восстанавливают постуральный баланс, благотворно влияя также на психоэмоциональное состояние пациента. Комплексный подход обеспечивает долгосрочные результаты, давая возможность оценить новое качество жизни без сжимающей боли и таблеток. Улучшение наблюдается с первых процедур, курс лечения – индивидуальный для каждого пациента.
Мы практикуем комплексный подход для эффективного лечения пациентов со стоматологическими, неврологическими, двигательными и другими проблемами.
Не откладывайте визит к врачу при появлении жалоб! –
Лечение в нашей клинике проходит максимально комфортно и быстро.
Головная боль напряжения: признаки, лечение и клинические рекомендации
Что такое головная боль напряжения?
Механизмы и виды тензионной головной боли
Причины головной боли напряжения
Головная боль напряжения имеет многофакторную природу, но точные механизмы ее возникновения до сих пор не определены.
Считается, что факторы окружающей среды влияют на развитие эпизодической головной боли больше, чем на формирование хронической формы, в то время как генетические факторы, по-видимому, играют важную роль в развитии именно хронической тензионной боли.
Болезненность перикраниальных (черепных) мышц, сопутствующие эмоциональные расстройства и механические нарушения позвоночника и, особенно, шеи могут быть сопутствующими причинными факторами.
Рис.1 Головная боль напряжения
Патофизиология возникновения боли
Таким образом, стимулы от мышц, которые обычно безвредны, ошибочно принимаются за боль при хронической тензионной боли.
Виды тензионных болей
Головные боли напряжения могут быть эпизодическими или хроническими:
2. Хронические головные боли напряжения возникают ≥ 15 дней в месяц.
Симптомы головной боли напряжения
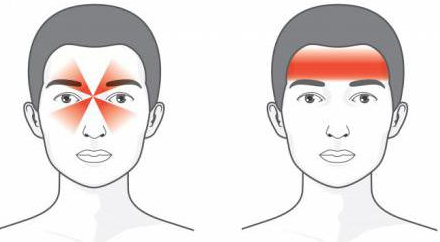
Цефалгия напряжения описывается как давление или стеснение в разных зонах головы, ощущается в виде повязки на голове или “сжимания в тисках”, часто возникает с обеих сторон в затылочной или лобной области и распространяются по всей голове, иногда переходит на область шеи или начинается от нее.
Боль этого вида обычно бывает слабой или умеренной. В отличие от мигрени, головные боли напряжения не сопровождаются тошнотой и рвотой, не усугубляются физической активностью, светом, звуками или запахами.
Провоцирующими факторами тензионных цефалгий могут быть:
Диагностика
Диагностика головной боли напряжения основана на характерных симптомах и обычном врачебном обследовании, которое включает и неврологическую оценку. Потенциальные провоцирующие факторы хронической головной боли напряжения следует выявлять и лечить.
Диагностические критерии ГБН8
(Международная классификация головной боли, 2018 г.)
A. Длительность от 30 минут до 7 дней
B. Боль имеет как минимум 2 из следующих характеристик:
1. двусторонняя
2. сжимающая/давящая (непульсирующая)
3. интенсивность боли от легкой до умеренной
4. обычная физическая нагрузка не усиливает боль
C. Наличие 2 обязательных симптомов:
1. отсутствие тошноты или рвоты
2. только фотофобия или только фонофобия
D. Не соответствует критериям других видов боли
Специфическими «симптомами тревоги» при головной боли являются:
Тем не менее, исследование головного мозга могут проводить при неострой головной боли при любом из следующих состояний:
Лечение
Лечение тензионной головной боли включает:
Медикаментозное лечение
Медикаментозное лечение тензионной головной боли ограничено, однако у многих людей оно может оказывать положительный эффект. Используются лечебные средства для устранения и профилактики болевых приступов, однако препараты для купирования боли нужно применять с осторожностью, так как при частых эпизодах головной боли есть риск развития лекарственно индуцированной цефалгии.
Для устранения болевых приступов наиболее эффективны такие группы фармпрепаратов, как анальгетики (обезболивающие) и нестероидные противовоспалительные средства (НПВС). Использовать эти препараты можно только, когда эпизоды боли возникают не чаще 2 раз в неделю и суммарно не более 8 дней в месяц. При этом, такие препараты, например, как ацетилсалициловая кислота, нельзя использовать дольше 2 недель в месяц, так как:
Немедикаментозное лечение
Ношение очков. Пациенты, у которых ГБН имеет в основе компонент зрительного перенапряжения и которым показано ношение очков, должны их носить или использовать для работы.
Акупунктура. Метод оказывается эффективным у некоторых людей, однако требует тщательного индивидуального подхода.
Психотерапия. Так как головная боль напряжения почти всегда имеет эмоционально-психологический компонент, индивидуально подобранные психотерапевтические методики оказываются очень эффективны у пациентов с хронической тензионной болью. Например, когнитивно-поведенческая терапия сочетает в себе принципы когнитивной терапии, которая учит человека выявлять, оценивать и лучше реагировать на свои негативные мысли и убеждения, а также поведенческую терапию, которая развивает новые и адаптивные способы поведения.
Релаксация. Техники расслабления основаны на идее, что нежелательный результат, такой как головная боль, можно уменьшить или избежать, изменив физиологические реакции и уменьшив возбуждение нервной системы. Различные формы релаксации включают:
Клинические рекомендации и прогноз
Индивидуально подобранная профилактическая терапия позволяет значительно облегчить течение тензионной головной боли, нормализовать самочувствие и качество жизни у большей части людей, страдающих цефалгией.
Важными компонентами предупреждения приступов боли и их прогрессирования являются:
Лечение головной боли напряжения и мигрени
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу. К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу.
К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной боли напряжения [1, 6].
Диагностические критерии эпизодической головной боли напряжения следующие.
1. Как минимум 10 эпизодов головной боли в анамнезе, отвечающих пунктам 2–4. Число дней, в которые возникала подобная головная боль — менее 15 в месяц (менее 180 в год).
2. Длительность головной боли от 30 мин до 7 дней.
3. Наличие как минимум 2 из нижеперечисленных характеристик:
4. Наличие перечисленных ниже симптомов:
5. Наличие как минимум одного из перечисленных ниже факторов:
Эпизодическая головная боль напряжения встречается у людей всех возрастов независимо от пола.
Чаще всего эпизодическая головная боль провоцируется усталостью, длительным эмоциональным напряжением, стрессом. Механизм ее возникновения связан с длительным напряжением мышц головы.
Боль отличается постоянством и монотонностью, сдавливающим или стягивающим характером. Локализуется в затылочно-шейной области, часто становится диффузной.
Эпизодическая головная боль напряжения проходит после однократного или повторного приема ацетилсалициловой кислоты (АСК) — АСК «Йорк», анопирина, аспирина, упсарина упса, ацифеина (для детей старше 2 лет разовая доза составляет 10–15 мг/кг, кратность приема — до 5 раз в сутки; для взрослых разовая доза варьирует от 150 мг до 2 г, суточная — от 150 мг до 8 г, кратность применения — 2–6 раз в сутки) или ацетаминофена: панадола, парацетамола, проходола, цефекона, далерона, эффералгана (разовые дозы для детей 1–5 лет — 120–240 мг, 6–12 лет — 240–480 мг, взрослым и подросткам с массой тела более 60 кг — 500 г, кратность назначения препарата — 4 раза в сутки), а также после полноценного отдыха и релаксации.
Хроническая головная боль напряжения аналогична эпизодической головной боли, однако средняя частота эпизодов головной боли значительно выше: более 15 дней в месяц (или более 180 дней в год) при длительности заболевания не менее 6 мес.
Хроническая головная боль напряжения возникает на фоне продолжительного стресса и не проходит до тех пор, пока не будет устранена вызвавшая ее причина.
Пациенты с хронической головной болью испытывают тревогу и подавленность. Головная боль всегда двусторонняя и диффузная, но наиболее болезненная зона может мигрировать в течение дня. В основном головная боль тупая, средней степени выраженности, возникает в момент пробуждения и может длиться в течение всего дня, но не усиливается при физической нагрузке. Большинство пациентов описывают головную боль как ежедневную, непрекращающуюся в течение длительного времени с короткими интервалами ремиссий. Очаговая неврологическая симптоматика при этом заболевании не выявляется. Рвота, тошнота, фото- и фонофобия и транзиторные неврологические нарушения не характерны.
Диагноз хронической головной боли напряжения следует рассматривать в качестве диагноза исключения. В первую очередь данное заболевание стоит дифференцировать с мигренью и состоянием, вызванным отменой анальгетиков. Оба заболевания могут сосуществовать с хронической головной болью напряжения. С помощью нейрорадиологических методов исследования следует исключить такую возможную причину повышения внутричерепного давления, как опухоль мозга.
Хроническая головная боль плохо поддается лечению. Большинство пациентов еще до обращения к врачу начинают принимать большое количество обезболивающих препаратов, и поэтому сопутствующим состоянием часто является головная боль вследствие отмены анальгетиков. Использование лекарственных средств, уменьшающих мышечное напряжение, и более сильных анальгетиков не всегда приносит успех, но может привести к осложнениям со стороны желудочно-кишечного тракта. Наиболее эффективным препаратом является амитриптилин в дозе 10–25 мг 1–3 раза в сутки. При его неэффективности целесообразен курс психотерапии.
Мигрень [G43] — это хроническое состояние с непредсказуемыми, остро возникающими приступами головной боли.
Слово «мигрень» имеет французское происхождение («migraine»), а во французский язык оно пришло из греческого. Термин «гемикрания» впервые был предложен Галеном. Первая клиническая характеристика мигрени («гетерокрании») относится ко II в. нашей эры и принадлежит Areteus из Cappadocia. Однако уже в папирусах древних египтян были обнаружены описание типичной мигренозной атаки и рецепты лекарственных средств, применяемых для устранения головной боли.
По данным разных авторов, распространенность мигрени колеблется от 4 до 20% случаев в общей популяции. Мигренью страдают 6–8% мужчин и 15–18% женщин. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Принято считать, что каждый восьмой взрослый страдает от мигрени. По данным мировой статистики, 75–80% людей хотя бы один раз в жизни испытали приступ мигрени [1, 2, 10, 19].
Мигрень — заболевание лиц молодого возраста, первый приступ отмечается до 40-летнего возраста, а пик заболеваемости приходится на 12–38 лет. До 12 лет мигрень чаще встречается у мальчиков, после пубертата — у лиц женского пола. У женщин приступы мигрени регистрируются в 2–3 раза чаще, чем у мужчин [14].
Немаловажную роль в развитии мигрени играет наследственная предрасположенность. У 50–60% больных родители страдали мигренью. У детей заболевание встречается в 60–90% случаев, если приступы мигрени отмечались у обоих родителей. В 2/3 случаев заболевание передается по линии матери, в 1/3 случаев — по линии отца [17, 23].
Патогенез мигрени чрезвычайно сложен, многие его механизмы до конца не изучены [4, 16, 20, 21, 22, 24]. Для возникновения приступа мигрени необходимо взаимодействие множества факторов: нейрональных, сосудистых, биохимических. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении приступа мигрени.
С 1988 г. применяют классификацию и критерии диагностики мигрени, предложенные Международным обществом по изучению головной боли [15, 18]. Таким образом, в настоящий момент выделяют:
80% всех случаев мигрени приходятся на мигрень без ауры. Диагностическими критериями этой формы мигрени являются следующие.
1. Не менее 5 приступов, соответствующих перечисленным в пунктах 2–5 критериям.
2. Длительность головной боли от 4 до 72 ч (без терапии или при неэффективной терапии).
3. Головная боль соответствует не менее чем 2 из нижеперечисленных характеристик:
4. Головная боль сочетается с одним из нижеперечисленных симптомов:
5. Как минимум один фактор из нижеперечисленных:
Мигрень с аурой встречается значительно реже (20% случаев). Диагностические критерии мигрени с аурой идентичны мигрени без ауры, но в первом случае добавляются дополнительные критерии, характеризующие ауру.
В зависимости от характера фокальных неврологических симптомов, возникающих во время ауры, выделяют несколько форм мигрени: наиболее часто встречающуюся — офтальмическую (ранее «классическую») и редкие (2% случаев мигрени с аурой) — гемиплегическую, базилярную, офтальмоплегическую и ретинальную.
Факторы, провоцирующие возникновение приступа мигрени, многообразны: психотравмирующая ситуация, страх, положительные или отрицательные эмоции, шум, яркий мерцающий свет, переутомление, недосыпание или избыточный сон, голод, употребление в пищу шоколада, какао, кофе, орехов, сыра, красного вина, пребывание в душном помещении, резкие запахи, определенные климатические и метеорологические условия, применение препаратов, активно влияющих на состояние сосудов (нитроглицерин, гистамин и др.), менструальный цикл [24].
Клинические проявления мигрени подразделяются на 4 фазы, большинство из которых незаметно переходят одна в другую на протяжении всей атаки. Продромальную фазу испытывают 50% больных. Симптомы ее возникают скрытно и развиваются медленно на протяжении 24 ч. Клиническая картина включает в себя изменения эмоционального состояния (обостренное или сниженное восприятие, раздражительность), снижение работоспособности, тягу к конкретной пище (особенно сладкой), чрезмерную зевоту. Часто эти симптомы удается выявить только при целенаправленном опросе пациента.
Зрительные симптомы являются наиболее часто описываемыми нарушениями мигренозного приступа с аурой.
В типичных случаях пациент видит вспышки света (фотопсии), мерцающие зигзагообразные линии. Сенсорные симптомы могут возникать в виде покалывания и онемения в руках, дисфазии и других речевых расстройств, которые вызывают сильный стресс у больного. Эти симптомы длятся не менее 4 и не более 60 мин и фаза головной боли возникает не позже, чем через 60 мин после ауры. Головная боль пульсирующего характера, чаще локализуется в одной половине головы, но может быть и двусторонней, усиливается при движении и физическом напряжении, сопровождается тошнотой и рвотой, свето- и шумобоязнью. Является наиболее стойким симптомом мигрени и длится от 4 до 72 ч. В постдромальной фазе, длительностью до 24 ч, после стихания головной боли, больные испытывают сонливость, вялость, разбитость, боль в мышцах. У некоторых пациентов возникают эмоциональная активация, эйфория.
К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Мигренозный статус — это серия тяжелых, следующих друг за другом приступов, сопровождающихся многократной рвотой, со светлыми промежутками, длящимися не более 4 ч, или 1 тяжелый и продолжительный приступ, продолжающийся более 72 ч, несмотря на проводимую терапию. Риск возникновения инсульта у пациентов, страдающих мигренью без ауры, не отличается от такового в популяции. При мигрени с аурой мозговой инсульт возникает в 10 раз чаще, чем в популяции. При мигренозном инсульте один или более симптомов ауры не исчезают полностью через 7 дней, а нейрорадиологические методы исследования выявляют картину ишемического инсульта.
В межприступном периоде в неврологическом статусе больных мигренью, как правило, отклонений не наблюдается. В 14–16% случаев, по данным О. А. Колосовой (2000), имеют место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т. п.), у 11–20% больных в соматическом статусе выявляется патология желудочно-кишечного тракта.
Данные дополнительных методов исследований не информативны. С помощью исследования, проведенного нейрорадиологическими методами в межприступный период, патологических изменений обнаружить не удается. Лишь при частых и тяжелых приступах мигрени в веществе головного мозга выявляют участки пониженной плотности, расширение желудочков мозга и субарахноидальных пространств [3, 11].
При анализе характера приступа мигрени и критериев его диагноза необходимо обращать внимание на такие симптомы, как:
Данные симптомы требуют детального неврологического обследования и проведения нейрорадиологических методов исследования (КТ, МРТ) для исключения текущего органического процесса.
Дифференциальный диагноз мигрени проводят: с головной болью при органическом поражении мозга (опухоль, травма, нейроинфекция); головной болью при синуситах; головной болью при артериальной гипертензии; головной болью напряжения и пучковой (кластерной) головной болью; эпилепсией; абузусной головной болью.
Методы лечения мигрени подразделяется на превентивную терапию и терапию острого болевого приступа. Превентивная терапия направлена на снижение частоты, длительности и тяжести приступов и применяется у больных в следующих случаях:
При проведении профилактического курса препараты рекомендуется принимать ежедневно, а лечение считается успешным, если частота, длительность и интенсивность приступов снижаются на 50% или более. Если в течение нескольких месяцев (обыкновенно 6 или более) приступы мигрени хорошо контролируются или не беспокоят пациента, дозы препаратов постепенно сокращаются и решается вопрос о целесообразности их дальнейшего применения.
При выборе лекарственных препаратов опираются на патогенез мигрени, а также учитывают наличие сопутствующих заболеваний у пациента и побочных действий лекарственных средств. Препараты следует назначать в минимальных дозировках, постепенно увеличивая их до максимально рекомендуемых, либо до появления побочных реакций или достижения терапевтического эффекта. Курс профилактической терапии может длиться от 2 до 6 мес.
Наиболее широко используемыми лекарственными средствами являются:
Для профилактической терапии используются как лекарственные, так и немедикаментозные методы лечения. Например, диета с ограничением продуктов, содержащих тирамин (красное вино, шоколад, сыр, орехи, цитрусовые и др.); лечебная гимнастика с акцентом на шейный отдел позвоночника; массаж воротниковой зоны; водные процедуры; иглорефлексотерапия; биологическая обратная связь, психотерапия.
Для купирования приступов мигрени используют 3 группы препаратов [4, 8, 12, 19]. Оценивается эффективность препарата, согласно международным стандартам, по следующим критериям:
Первая группа. При легких и средних по интенсивности приступах могут быть эффективны парацетамол, ацетилсалициловая кислота и ее производные, а также комбинированные препараты: седальгин, пенталгин, спазмовералгин и др. Действие препаратов этой группы направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению ацетилсалициловой кислоты: наличие заболеваний желудочно-кишечного тракта, склонность к кровотечениям, повышенная чувствительность к салицилатам, аллергия, а также о возможности развития абузусной головной боли при длительном и бесконтрольном применении этих средств.
Вторая группа. Препараты дигидроэрготамина (редергин, дигидроэрготамин, дигидергот) обладают мощным сосудосуживающим действием, благодаря влиянию на серотониновые рецепторы, локализованные в сосудистой стенке, предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку. Дигидроэрготамин является неселективным агонистом серотонина и обладает также допаминергическим и адренергическим действием. При передозировке или повышенной чувствительности к эрготаминовым препаратам возможны загрудинная боль, боли и парестезии в конечностях, рвота, понос (явления эрготизма). Наименьшими побочными действиями обладает назальный спрей дигидроэрготамина. Достоинством данного препарата является удобство применения, быстрота действия и высокая эффективность (75% приступов купируются в течение 20–45 мин) [7].
Третья группа. Селективные агонисты серотонина (имигран, нарамиг, зомиг). Обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, блокируют выделение субстанции Р из окончаний тройничного нерва и предотвращают нейрогенное воспаление. Побочными явлениями агонистов серотониновых рецепторов являются: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Противопоказаны при сопутствующей патологии сердечно-сосудистой системы и диабете [9].
Существенным для проведения эффективной терапии селективными агонистами серотонина является соблюдение следующих правил [4]:
Имигран (суматриптан) применяется в таблетированной (50, 100 мг), инъекционной форме по 6 мг для подкожного введения и в виде назального спрея. Эффективность имиграна при любой форме применения равна 70–80%. Работоспособность пациентов восстанавливается, как правило, через 1–2 ч при подкожном и через 3–4 ч при пероральном применении, причем независимо от дозы [4, 5].
Нарамиг (наратриптан) — таблетки по 2,5 мг. Поскольку у наратриптана период полувыведения равен 5 ч, препарат может быть эффективен при купировании продолжительных мигренозных атак. «Возврат головной боли» в ближайшие 24 ч отмечается в меньшем проценте случаев, чем при приеме имиграна [6, 13].
Зомиг (золмитриптан) — таблетки по 2,5 мг. Эффект наступает через 20–30 мин. Преимуществами золмитриптана по сравнению с другими триптанами являются: более высокая клиническая эффективность при пероральном приеме, более быстрое достижение терапевтического уровня препарата в плазме крови, меньшее вазоконстрикторное влияние на коронарные сосуды [9].
Препараты второй и третьей групп являются в настоящее время базовыми средствами, используемыми для купирования мигренозных приступов.
Превентивная терапия, а также эффективное и безопасное купирование приступов головной боли у пациентов с частыми приступами позволяют в значительной степени улучшить качество жизни больных с мигренью.
По вопросам литературы обращайтесь в редакцию.
М. Ю. Дорофеева
Е. Д. Белоусова, кандидат медицинских наук
МНИИ педиатрии и детской хирургии МЗ РФ, Детский научно-практический противосудорожный центр МЗ РФ, Москва