что значит экстубировать пациента
Что значит экстубировать пациента
Отлучение от механической вентиляции включает в себя постепенное снятие механической вентиляции и переход от аппаратного дыхания к самостоятельному дыханию. При краткосрочной вентиляции удаление вентиляционной поддержки не представляет особого труда. Прекращение респираторной поддержки у пациентов, перенесших тяжелые заболевания, в том числе долгие периоды ИВЛ, может оказаться очень сложной задачей.
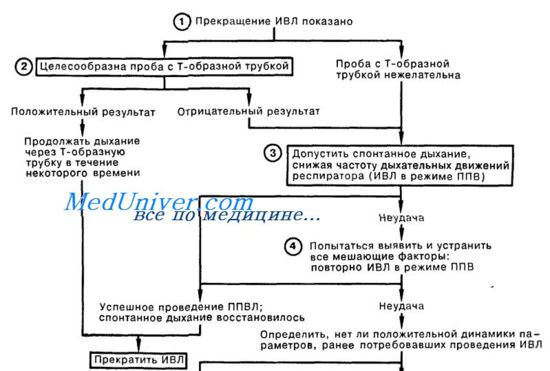
Окончательное решение, является ли пациент все еще зависимым от вентиляционной поддержки, принимается на основе пробы спонтанного дыхания (ПСД). Допустимость ПСД оценивается в зависимости от характера дыхания, газообмена, гемодинамики и самочувствия пациента.
Время продолжительности ПСД может изменяться от нескольких минут у послеоперационных пациентов с повторными пробами, до нескольких часов у пациентов после длительной механической вентиляции. Осуществление систематического ПСД в форме протокола с ограниченным графиком может способствовать быстрому получению результата у отдельных пациентов.
а) Предпосылки для отказа от вентиляции у нейрохирургических больных. При решении об отлучении от ИВЛ необходим контроль ВЧД более 24 часов. При измерении оксигенация тканей мозга должна быть в некритическом диапазоне выше 15 мм рт.ст. Общие критерии для решения о прекращении ИВЛ:
— РаО2 выше 60 мм рт. ст.
— FiO2 ниже 0,5 ПДКВ/ППДДП ниже 8 см водн. ст.
— РаСО2 должен быть равен 45 мм рт. ст.
— Нет острой полиорганной недостаточности
— Нет свежих изменений при рентгенографии органов грудной клетки.
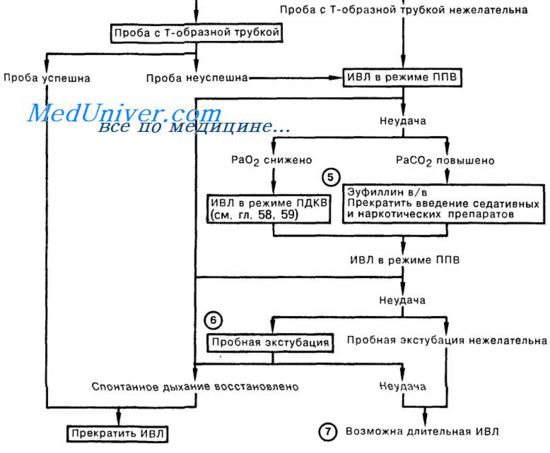
б) Методы отказа от аппарата. Отказ от аппарата с использованием Т-образного метода является классической техникой. Вентилятор отключают и подают дополнительный увлажненный дополнительный кислород. Более сложный подход для пациентов, трудно отвыкающих, когда пациент все еще находится на искусственной вентиляции легких.
Режим ППДДП обеспечивает непрерывное положительное давление в дыхательных путях (например, 5 см водн. ст.) и низкий уровень давления поддержки (например, 5-10 см водн. ст.). С поддержкой давления, при отключении, все вдохи пациента активируются и давление ограничено. Высокий уровень поддержки давления обеспечивает практический полную поддержку вентиляции.
В случае неудачи обязательная частота дыхания устанавливается на аппарате и может быть снижена постепенно, требуя более спонтанных усилий дыхания для поддержания вентиляции. При вентиляции более недели обязательная ставка снижается до одного-двух вдохов в минуту. Если пациент переносит эти условия, то может быть рассмотрено ПСД.
в) Критерии экстубации. При успешном отлучении от аппарата пациент готов к экстубации при достаточном уровне бдительности, контроле слюноотделения и адекватной защите рефлекса дыхательных путей. Чаще всего успешный отказ и экстубация совпадают по времени. Однако пациенты с поражением ствола головного мозга или нарушением сознания вполне могут дышать без респираторной поддержки, но все еще необходима временная или постоянная защита дыхательных путей с помощью трахеостомии.
Схема прекращения искусственной вентиляции легких (ИВЛ)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Посетите весь раздел посвященной «Нейрохирургии.»
Экстубация трахеи: Протокол Ассоциации трудные дыхательные пути (2012 г.). Часть I
Экстубация трахеи является ключевым этапом восстановления после общей анестезии. Это не просто процесс противоположный интубации трахеи, поскольку экстубация обычно несет больше осложнений, чем манипуляции на дыхательных путях в начале наркоза. При экстубации имеет место переход от контролируемой ситуации к неконтролируемой. Анатомические и физиологические изменения в комбинации с лимитом времени и другими стесняющими факторами способствует ситуации, которая может представлять большую сложность для анестезиолога, чем интубация трахеи.
Большая часть осложнений, возникающих после экстубации, незначительны. Но в некоторых случаях они ведут к серьезным последствиям, включая гипоксическое поражение головного мозга и летальный исход (1–6).
Данные Великобритании позволяет считать, что респираторные осложнения встречаются при экстубации и на протяжении периода восстановления (7, 8). В четвертом Национальном аудиторском проекте (NAP4, от англ. National Audit Project) Королевского колледжа анестезиологов и Ассоциации трудные дыхательные пути на тяжелые осложнения со стороны дыхательных путей, развивающиеся на этапе прекращения наркоза и восстановления, приходится примерно треть сообщений, связанных с анестезией (9).
В данных из США об исках также имеются факты летальных исходов и осложнений при экстубации трахеи (10). Публикация рекомендаций Американского общества анестезиологов (АОА) по трудным дыхательным путям привела к уменьшению количества исков, связанных с дыхательными путями вследствие осложнений на этапе введения в наркоз. Но количество исков, обусловленных осложнениями во время операции, на этапе экстубации и восстановления, осталось на прежнем уровне. Летальность и поражение головного мозга часто встречаются в исках, связанными с экстубацией и восстановлением, в сопоставлении с теми, которые привязаны к этапу индукции в наркоз. Проблемы при экстубации чаще встречаются у пациентов с ожирением и обструктивным апноэ во время сна.
Несмотря на данные о большом риске осложнений, экстубация трахеи и восстановление после наркоза привлекают меньше внимания, чем индукция в наркоз и интубация. Разработано множество интернациональных руководство по сложной интубации трахеи, но только в некоторых из них в деталях обсуждается экстубация (11–16). В Великобритании в учебной программе Королевского колледжа анестезиологов экстубации уделяется мало внимания (17). Рекомендации по трудным дыхательным путям Ассоциации трудные дыхательные пути получили широкое распространение среди анестезиологов Великобритании с момента их публикации в 2004 г. В них упоминается экстубация, но в детальности характеристика не дается (18). По этим причинам Ассоциация трудные дыхательные пути пришла к заключению подготовить рекомендации по экстубации трахеи у взрослых в периоперативном периоде.
Кратко – в рекомендациях не преследуется цель ни приуменьшить их значение, ни заменить ими взвешенный клинический подход.
Проблемы при экстубации: почему экстубация представляет опасность?
Целью интубации трахеи является обеспечение проходимости дыхательных путей, изоляции дыхательных путей, искусственной вентиляции легких (ИВЛ) и улучшения условий для работы хирурга. В большинстве случаев извлечение эндотрахеальной трубки (экстубация) является неизбежным процессом. Но у небольшого количества пациентов анатомические и/или физиологические осложнения могут вести к летальному исходу и осложнениям. Данные проблемы чаще всего развиваются у пациентов, распределяемых в группу риска. Проблемы, связанные с экстабцией, не являются чисто техническими и могут быть связаны с человеческим фактором (2–4, 21).
Проблемы, связанные с рефлексами со стороны дыхательных путей
Восстановление рефлексов со стороны дыхательных путей зависит от многих факторов, возможно замедленное их восстановление на протяжении нескольких часов после извлечения эндотрахеальной трубки. В практической деятельности проблемы могут быть связаны с усилением, ослаблением и нарушением рефлексов (22).
Усиление рефлексов гортани
Задержка дыхания, кашель, двигательное возбуждение (форсированный кашель, напоминающий прием Вальсальвы) являются физиологической ответной реакцией на раздражение дыхательных путей и сопровождаются увеличением артериального давления, венозного давления, частоты сердечных сокращений.
Ларингоспазм является защитным усиленным нормальным рефлексом смыкания голосовых связок, обусловленный раздражением верхнего гортанного нерва (23–27). Ларингоспазм часто запускается скоплением крови, секрета или тканей после хирургической обработки, особенно на фоне поверхностного наркоза. В качестве этиологических факторов ларингоспазма упоминаются раздражение носовой полости, слизистой щек, глотки, гортани, стимуляция или манипуляции на верхнем этаже брюшной полости. Клинические исследования предполагают, что внутривенная анестезия на основе пропофола ведет к уменьшению частоты осложнений, связанных с усилением рефлексов дыхательных путей. В поддержку этого есть ряд научных данных (28–31). Обычно ларингоспазм приводит к клинике нарушения проходимости верхних дыхательных путей (включая стридор), вслед за этим может развиваться полное нарушение проходимости дыхательных путей, что требует немедленных действий (см. приложение). Некупированный ларингоспазм может вести к постобструктивному отеку легких (также известен как отек легких на фоне отрицательного давления на вдохе) и гипоксической остановке сердечной деятельности (см. приложение). Подобной ответной реакцией со стороны нижних дыхательных путей является бронхоспазм.
Ослабление рефлексов дыхательных путей
Рефлексы с верхних дыхательных путей поддерживают тонус и проходимость верхних дыхательных путей; рефлексы гортани обеспечивают защиту ниже лежащих дыхательных путей.
Множество факторов могут способствовать уменьшению глоточного тонуса, вызывая коллапс и нарушая проходимость дыхательных путей (37, 38). Это особенно часто встречается у пациентов с ожирением и обструктивным апноэ во время сна. Такие больные более чувствительны к влиянию наркотических аналгетиков и остаточным эффектам анестезии (39, 40). Поздняя обструкция дыхательных путей при применении наркотических аналгетиков является общепризнанной проблемой для пациентов с обструктивным апноэ во время сна (41). Остаточная мышечная релаксация в соответствии с результатами наблюдений увеличивает частоту респираторных осложнений после операции. Отношение train-of-four (стимулятор периферических нервов) 0,7–0,9 сопровождается нарушением глоточной функции, нарушением проходимости дыхательных путей, повышенным риском аспирации и ослабленной ответной реакцией на гипоксию со стороны дыхания (42–44).
Ослабленные ларинготрахеальные рефлексы увеличивают риск аспирации и нарушения функции дыхательных путей. Частичная или полная обструкция дыхательных путей с форсированными попытками вдоха создает выраженное отрицательное внутригрудное давление, что ведет к открытию пищевода, увеличивая риск регургитации (45).
Форсированная вентиляция под положительным давлением через маску или супраглоточные приспособления для восстановления проходимости дыхательных путей (например, сложности при ИВЛ мешок/маска) могут преодолевать тонус нижнего пищеводного сфинктера и вызывать расширение желудка.
При ослаблении рефлексов с дыхательных путей попадание в них сгустков крови может вести к полному нарушению проходимости дыхательных путей (46).
Защитные ларингеальные рефлексы после экстубации трахеи отклонены от нормы. Дальнейшему их нарушению могут способствовать последующие манипуляции на дыхательных путей с использованием супраглоточных устройств для восстановления проходимости (47–49).
Дисфункция ларингеальных рефлексов
Под парадоксальные движением голосовых связок понимают редкое состояние, при котором голосовые связки на вдохе смыкаются. Это может становиться причиной стридор при экстубации. Более часто встречается у пациентов молодого возраста женского пола и при эмоциональном стрессе. Данное состояние часто трактуется неверно, а пациенту оказывают помощь как при ларингоспазме или бронхоспазме. Диагноз можно поставить только при непосредственном анализе состояния голосовых связок и ответной реакции на применение с лечебной целью анксиолитиков, седативных или наркотических аналгетиков (50–53).
Исчерпание запасов кислорода при экстубации
Вслед за экстубацией преследуется цель обеспечить беспрерывную доставку кислорода в легкие пациента. Факторы, способствующие быстрому истощению запасов кислорода и уменьшению сатурации кислорода в артериальной крови, суммированы в табл. 1.
Табл. 1. Факторы, способствующие уменьшению сатурации кислородом артериальной крови и истощению запасов кислорода при экстубации
| Патофизиологические | Уменьшение функциональной остаточной емкости Нарушение рефлексов с дыхательных путей Нестабильность сердечно-сосудистой системы Нарушение функции нервной системы Поражения дыхательных путей |
| Фармакологические | Мышечные релаксанты Остаточный эффект анестетиков |
| Человеческие и другие факторы | Неправильное использование оборудование Неадекватная помощь со стороны вспомогательного персонала Контакт с дыхательными путями, например, повязки/желудочный зонд/ригидные фиксаторы Нарушение подачи кислорода во время транспортировки пациента Затруднения в общении (например, языковые, ментальные препятствия) Нарушение подачи кислорода пациенту в состоянии возбуждения или пациенту, который неспособен к продуктивному контакту |
Повреждение дыхательных путей
Повреждение дыхательных путей может быть результатом непосредственной травмы при хирургическом или анестезиологическом вмешательстве или опосредованным – при последующем кровотечении, отеке.
Любое оперативное вмешательство или повреждение в просвете или вокруг дыхательных путей может вызывать осложнения при экстубации. Операции на щитовидной железе, ларингоскопия, панендоскопия, вмешательства в челюстно-лицевой области, на шейном отделе позвоночника, сонных артериях или иные операции на голове/шее могут вызывать непосредственное нарушение функции дыхательных путей в связи с образованием гематомы, отеком, нарушением лимфатического дренажа, параличом голосовых связок, трахеомаляцией (54, 55). Положение пациента (на животе или длительное положение в позиции Тренделенбурга), длительная операция, гипергидратация, анафилаксия могут способствовать отеку дыхательных путей.
Повреждение дыхательных путей может быть следствием ларингоскопии, введения и присутствия интубационной трубки или дополнительных устройств в дыхательных путях. Травма в области голосовой щели может быть следствием использования электродов для транспищеводной эхокардиографии и применения назогастрального зонда, зондов чрезмерно большого размера и избыточного давления в манжетке или вследствие неправильного расположения трубки в трахее (например, раздувание манжетки в области голосовых связок). Осложнения, развивающиеся вследствие поражения дыхательных путей, зачастую не проявляются до экстубации трахеи; к непосредственным осложнениям относятся нарушение функции перстнечерпаловидного сустава и паралич голосовых связок; опосредованные осложнения могут быть следствием эффектов давления и обусловливаться гематомой, отеком или медиастинитом (56).
Анализ исков АОА в отношении повреждения дыхательных путей показал, что 33% повреждений приходится на гортань, 19% – глотку, 18% – пищевод, 15% – трахею, 10% – височно-челюстной сустав, 5% – нос. Среди повреждений гортани, которые привели к искам, наиболее часто встречался паралич голосовых связок (34%), следующее место в частотном ряду заняла гранулема (17%), смещение черпаловидного хряща (8%), гематома (3%). Большинство случаев повреждений гортани (85%) развивалось после кратковременной интубации трахеи, 80% – рутинной (неосложненной) интубации трахеи (57). У взрослых наиболее узкой частью дыхательных путей является голосовая щель. Смещение эндотрахеальной трубки избыточного размера, плохо установленной трубки или трубки с перераздутой манжеткой в области заднего отдела глотки и черпаловидного хряща может вести к отеку и нарушению газотока (58). Супраглоточный отек может становиться причиной смещения надгортанника кзади и (обычно) обструкции на вдохе. Отек глотки, подглоточного пространства, трахеи может быть причиной опасного для жизни нарушения проходимости дыхательных путей.
Физиологические отклонения в других системах
Процесс экстубации вызывает усиленные рефлекторные реакции в других физиологических системах, что ведет к гипертензии, тахикардии (с ишемией миокарда), повышению венозного давления, росту внутриглазного и внутричерепного давления (59–63).
Факторы со стороны человека
Факторы окружающей среды не столь благоприятны как на момент интубации. Оборудование, мониторинг, помощь окружающих могут не соответствовать требованиям. Факторы со стороны человека могут быть обусловлены снижением внимания, недостатком времени, усталостью оператора, отсутствием оборудованием или опытного помощника, невозможностью полноценной коммуникации (64–66).
1. Membership of the Difficult Airway Society Extubation Guidelines Group: Popat M., Mitchell V., Dravid R. et al. Difficult Airway Society Guidelines for the management of tracheal extubation // Anaesthesia. – 2012. – V. 67. – P. 318–340, with permission from the Association of Anaesthetists of Great Britain & Ireland/Blackwell Publishing Ltd.
Экстубация трахеи
Ключевые положения
Экстубация трахеи: в сознании или в наркозе?
Экстубация в состоянии глубокой анестезии снижает стимуляцию сердечно-сосудистой системы, уменьшает частоту кашля и беспокойства из-за наличия трубки. В то же время, была выше частота респираторных осложнений вне зависимости от типа операции [1]. Систематический подход к экстубации показан на Рис.1.
Положение пациента
Не смотря на прогресс в анестезиологии, частота аспирации в периоперационный период за последние три десятилетия не снижается, и варьирует от 2.9 до 10.2 на 10000 анестезий [4]. Летальность у таких пациентов от 0 до 4.6% [4]. Традиционно экстубация выполняется в положении на левом боку с опущенным головным концом, что позволяет поддерживать проходимость дыхательных путей за счет положения языка на расстоянии от задней стенки глотки и также предохраняет от аспирации. Ларингоскопия и реинтубация в таком положении для опытного анестезиолога может быть вполне удобной [5].
Практика экстубации в положении на спине полусидя противоречива. Предполагаемая целесообразность ее применения у пациентов с пустым желудком после анестезии препаратами короткого действия, на настоящий момент, не имеет доказательств, безопасности по сравнению с традиционной методикой. Тем не менее, относительная легкость реинтубации в положении на спине делает заслуживающим внимания применение положения с приподнятым головным концом (обратное положение Тренделенбурга – прим. перев.) у пациентов после трудной интубации, тучных или с хроническими заболеваниями дыхательной системы [5,6]. У таких пациентов и у тех, которым проводились вмешательства на верхних дыхательных путях, приподнятый головной конец также облегчает самостоятельное дыхание и экскурсию диафрагмы, способствует эффективному кашлю, повышает функциональную остаточную емкость (ФОЕ), улучшает дренаж лимфы и уменьшает отек дыхательных путей. Последние практические рекомендации предписывают для пробуждения и экстубации у пациентов с синдромом сонного апное положение на боку, полусидя или любое другое кроме горизонтального положения на спине.
Экстубация в прон-позиции может быть необходима после спинальных операций. Имеется методика, когда после реверсии нейромышечного блока добиваются восстанавления ритмичного самостоятельного дыхания еще до пробуждения, затем подачу анестетика прекращают и пробуждение происходит без какой-либо стимуляции. Экстубация выполняется, когда пациент в состоянии открыть глаза или совершать целенаправленные движения [7].
У детей экстубация до окончания анестезии в положении на боку для пробуждения остается общепринятой практикой [3].
Выбор момента экстубации
Ikary и Saaki показали, что порог возбуждения ларингеальных приводящих нейронов вовлекаемых в механизм ларингоспазма синусоидально варьирует на протяжении дыхательного цикла. Средний порог закрытия голосовой щели повышен во время вдоха. Таким образом, для предотвращения травмы и ларингоспазма экстубация обычно выполняется в конце вдоха, когда голосовая щель полностью открыта. Рутинными мерами до экстубации являются прямая ларингоскопия, санация ротоглотки, подача 100% кислорода, увеличение потока свежего газа для элиминации ингаляционных агентов и вентиляция с положительным давлением на момент экстубации для предотвращения ателектазов.
Двухпросветные трубки
Извлечение двухпросветных трубок может осложниться повреждением мембранозной части трахеи, разрывом бронхов и невозможностью экстубации после продолжительных операций. Двухпросветные трубки сложнее удалить, поскольку они, как более жесткие, толстые и длинные, могут стать причиной трахеобронхиальной травмы. Часто в конце операции их заменяют под общей анестезией на однопросветные трубки для послеоперационной вентиляции и отсроченной экстубации. Это можно упростить, используя полый трахеальный катетер для переинтубации, позволяющий проводить инсуфляцию кислорода или фибробронхоскоп с каналом для инсуфляции. Фиброоптические ларингоскопы [WuScope (Pentax Precision Instruments, Orangeburg,NY)] также используются для установки и замены трубок под визуальным контролем [9].
Закусывание эндотрахеальной трубки во время пробуждения
Часто орофарингеальный воздуховод Гведела, установленный вместо кляпа, пока уровень анестезии еще достаточно глубок, обеспечивает безопасную вентиляцию через трахеальную трубку во время пробуждения. В качестве альтернативы, трубку оставляют на месте со сдутой манжеткой, таким образом, пациент может дышать помимо трубки, если закусит ее при пробуждении. Шатающиеся зубы, коронки и мостовидные протезы потенциально опасны, и должны быть тщательно осмотрены и пересчитаны в случае, если пациент закусит трубку или воздуховод. В качестве носоглоточного воздуховода при пробуждении может служить назотрахеальная трубка, подтянутая в носоглотку.
Где следует выполнять экстубацию?
В нескольких исследованиях обнаружено снижение сатурации при транспортировке из операционной в рекавери, даже в случаях, когда больным подавался кислород [1]. На момент прибытия в рекавери до 20% пациентов могли иметь сатурацию менее 92%. Не смотря на подачу 40% кислорода через лицевую маску, у 15% пациентов сатурация будет более 30 секунд снижаться
Проблемы, связанные с экстубацией
Механические причины трудной экстубации
Возможными причинами, по которым невозможно извлечь эндотрахеальную трубку, являются невозможность сдуть манжетку вследствие повреждения пилотной трубки, травма гортани, грыжа манжетки, адгезия к трахеальной стенке или хирургическая фиксация трубки к прилежащим структурам. Последствия могут быть различными: от аспирации до фатального кровотечения, при применении избыточной силы. Ситуация обычно разрешается с помощью транстрахеальной пункции манжетки, или использования иглы, введенной в обрывок пилотной трубки, поворотом и подтягиванием трубки, использованием фиброскопа для диагностики, хирургического удаления фиксирующих швов.
Реакция сердечно-сосудистой системы
С экстубацией связано повышение артериального давления и частоты сердечных сокращений на 10-30% продолжительностью 5-15 минут [8]. У пациентов с ишемической болезнью сердца происходит снижение фракции выброса на 40-50%. Этот ответ может быть ослаблен фармакологическими методами, включающими: эсмолол (1,5 мг/кг внутривенно за 2-5 мин до экстубации), нитроглицерин, магнезия, инфузия пропофола, инфузия ремифентанила/алфентанила, лидокаин внутривенно (1 мг/кг в течение 2 мин), лидокаин 10% местно и периоперативно пероральный прием нимодипина с лабеталолом [7,8]. В качестве альтернативы, можно до экстубации заменить эндотрахеальную трубку на ларингеальную маску (см. далее).
Респираторные осложнения
Частота кашля и боли в горле во время пробуждения составляет от 38 до 96%. Для их минимизации применяются специальные методики. Наполнение манжетки трахеальной трубки жидкостью предотвращает перераздувание, как результат повышения температуры или диффузии закиси азота. Лидокаин 2% с раствором NaHCO3 1,4% или 8,4% имеет высокую способность дифундировать через манжетку поливинилхлоридной трубки (45-65% за 6 часов), безопасен и меньше раздражает дыхательные пути в случае разрыва манжетки, особенно, если используется NaHCO3 1,4% (более физиологический рН). Эта методика значительно снижает частоту болей в горле в течение 24 часов послеоперационного периода, а также кашель, беспокойство, двигательную реакцию на трубку и охриплость голоса во время пробуждения, не подавляя глотательного рефлекса[10]; это может быть хорошим решением для пациентов с заболеваниями сердечно-сосудистой системы, повышенным внутриглазным и внутричерепным давлением и гиперреактивностью бронхов. У специальных трубок (LITA™, Sheridan, Hudson RCI) имеется дополнительная пилотная трубочка, с помощью которой можно инстиллировать раствор местного анестетика в гортань через 10 маленьких отверстий над и под манжеткой. Известно, что введение лидокаина через такую трубку уменьшает кашель до экстубации и необходимость седации в палате интенсивной терапии.
Ранняя послеоперационная гипоксемия может быть вызвана неадекватной минутной вентиляцией, обструкцией дыхательных путей, нарушением вентиляционно-перфузионных отношений, диффузионной гипоксией, постгипервентиляционной гиповентиляции, дрожью, подавлением гипоксической легочной вазоконстрикции и снижением сердечного выброса. По данным крупного исследования, включавшего >24000 пациентов, у 0,9% в PACU отмечались эпизоды гипоксии (SaO? 5мин) или значительная десатурация ( 80 лет) несет высокий риск возникновения безболевой ишемии миокарда, изменений на ЭКГ или делирия. На математической модели показано, что у взрослых в послеоперационном периоде десатурация до 85% и ниже происходит наиболее быстро (23с) по сравнению с апное у детей (46с) или у взрослых, не подвергавшихся хирургическому вмешательству (84с)[9]. Другое исследование, включавшее > 24000 пациентов детских больниц обнаружило, что гипоксемия была наиболее распространенным неблагоприятным явлением (0.34%) в послеоперационной палате у детей до 8 лет. Преоксигенация (100% кислород) перед экстубацией и подача высоких концентраций кислорода при транспортировке позволяет снизить частоту ранней постэкстубационной гипоксемии.
Высокая частота бронхоспазма при экстубации отмечается у злостных активных и пассивных курильщиков, пациентов, страдающих хронической обструктивной болезнью легких и детей с легкими формами респираторных инфекций.
Основной или дополнительной причиной постэкстубационной гипоксемии может быть остаточная кураризация, даже после реверсии и при использовании препаратов короткого действия.
Обструкция верхних дыхательных путей
Дифференциальный диагноз постэкстубационной обструкции верхних дыхательных путей включает (ОВДП) ларингоспазм, отек гортани, кровотечение и паралич/дисфункцию голосовых связок.
Ларингоспазм является наиболее распространенной причиной ОВДП после экстубации. Симптомы могут варьировать от легкого инспираторного стридора до полной обструкции дыхательных путей[11]. Это чаще случается у детей, подвергающихся операциям на дыхательных путях. Причиной ларингоспазма наиболее часто бывает раздражение кровью или слюной и вероятнее у пациентов в состоянии легкой анестезии, когда они не в состоянии ни предотвратить этот рефлекс, ни эффективно откашляться. У детей частота ларингоспазма может быть снижена, если укладывать их на бок и не беспокоить до полного пробуждения [3]. Для предотвращения ларингоспазма используются внутривенно магния сульфат (15 мг/кг в течение 20 мин) и лидокаин (1,5 мг/кг).
Отек гортани серьезная причина ОВДП у новорожденных и младенцев, что проявляется в течение 6 часов после экстубации инспираторным стридором [8]. Надсвязочный отек может смещать надгортанник кзади, блокируя голосовую щель на вдохе. Ретроаритеноидальный отек позади голосовых связок ограничивает их абдукцию на вдохе. Подсвязочный отек на 1 мм уменьшает поперечное сечение просвета гортани у новорожденных до 35%. Сопутствующие факторы риска включают плотно стоящие трубки, травму при интубации, продолжительность интубации более 1 часа, кашель на трубке, а также изменение положения головы и шеи во время операции. Это также типично для взрослых после продленной трансларингеальной интубации в критических состояниях. Лечение состоит из: (i) подачи теплой, увлажненной, обогащенной кислородом газовой смеси; (ii) эпинефрина 1:1000 через небулайзер (0,5 мл/кг, до 5 мл); (iii) дексаметазона 0,25 мг/кг с последующим введение 0,1 мг/кг через каждые 6 часов в течение суток; (iv) Гелиокс (60:40 или 80:20) временно стабилизирует дыхание, давая время для развития эффекта от других средств; (v) интубация трубкой меньшего размера в тяжелых случаях.
ОВДП может быть вызвана непосредственным сдавлением гематомой, в результате значительного отека гортани и глотки, как следствие венозного застоя или лимфостаза. Обычно требуется немедленное снятие швов, реинтубация и окончательная остановка кровотечения.
Причиной обструкции может быть механическое повреждение дыхательных путей, например, грубая санация, травматичная интубация или экстубация. Дислокация черпаловидных хрящей может проявиться как остро в виде ОВДП, так и позже изменением голоса или болью при глотании. Здесь требуется немедленная реинтубация с последующей аккуратной репозицией черпаловидных хрящей или продленная интубация.
Паралич голосовых связок является редкой причиной ОВДП. Это обычно происходит в результате повреждении блуждающего нерва при операциях на голове, шее и грудной полости, а также непосредственной травмы или сдавления в результате самой интубации. Односторонний паралич, проявляющийся осиплостью голоса в ранний послеоперационный период, можно вести консервативно, он обычно разрешается в течение нескольких недель, в зависимости от этиологии. Двусторонний паралич может стать причиной постэкстубационной ОВДП и требует немедленной реинтубации.
Постобструктивный отек легких
Трахеомаляция
Размягчение и эрозии трахеальных колец, приводящие к коллапсу трахеи и ОВДП, могут быть первичными и вторичными при длительном повреждении загрудинным зобом или другими опухолями, увеличенной вилочковой железой, сосудистыми мальформациями и при продленной интубации. Неудачная экстубация осложненная инспираторным стридором или хрипами на выдохе может быть первым признаком этого состояния. Методики экстубации включают экстубацию до пробуждения во избежание кашля и применение постоянного положительного давления (СРАР) для поддержания проходимости дыхательных путей.
Аспирация
Одна треть случаев легочной аспирации отмечается после экстубации. В мультицентровом проспективном исследовании включавшем около 200000 операций во Франции с 1978 по 1982 годы обнаружено, что 14 из 27 клинически значимых эпизодов аспирации случились после операции. Глоточный рефлекс, подавленный анестетиками, и функции гортани могут быть нарушены с невозможностью чувствовать инородный материал даже у вполне активных пациентов до 4 часов послеоперационного периода.
Выявление пациентов высокого риска
Стратегия для трудной экстубации
Замена эндотрахеальной трубки на ларингеальную маску у релаксированных пациентов в глубокой анестезии
В то время как уровень анестезии еще достаточно глубок после экстубации устанавливается ларингеальная маска (ЛМ). Затем проводится реверсия нейромышечного блока и маска удаляется тогда, когда восстанавливается самостоятельное дыхание и пациент уже способен выполнять команды. Таким образом, удается избежать кашля и прессорной реакции на экстубацию, также меньше требуется манипулировать в дыхательных путях по сравнению с экстубацией и последующей установкой воздуховода Гведела [8,12].
Экстубация с помощью фибробронхоскопа
Эта методика может быть обоснованной при подозрении на паралич гортани, трахеомаляции или сопротивлении при извлечении трубки. Устанавливается ЛМ, как описано выше, и это позволяет восстановиться самостоятельному дыханию, пока пациент еще находится в состоянии анестезии. Затем гибкий бронхоскоп проводится через ЛМ. Это дает возможность визуализации анатомических структур и оценки функции гортани. Если необходимо, может быть выполнена реинтубация с помощью интубационного катетера Aintree, надетого на бронхоскоп. Последний затем удаляют вместе с ЛМ и реинтубируют пациент по катетеру[12].
Использование катетера для переинтубации (обратимая экстубация)
Экстубация в палате интенсивной терапии
Экстубация в палате интенсивной терапии бывает как подготовленной, так и незапланированной. В большинстве случаев самоэкстубации интубация не нужна. В течение 24-72 часов после запланированной экстубации до 20% больных требуют реинтубации. Летальность среди пациентов после неудачной экстубации в 2,5-10 раз выше, чем у тех, которые были успешно экстубированы. Реинтубация в течение 12 часов после экстубации улучшает прогноз [13].
Прогнозирование неудачной экстубации
Для выяснения состоятельности просвета гортани используют тест на утечку. Выясняют среднюю разницу между инспираторным и экспираторным объемами после сдувания манжетки за 6 последовательных дыхательных циклов. Разница меньше 10-12% от доставленного дыхательного объема указывает на отек верхних дыхательных путей.
Постэкстубационный стридор
Постэкстубационный стридор отмечается в 2-16% случаев всех экстубаций в ICU. Рандомизированное проспективное мультицентровое двойное слепое исследование с участием 700 пациентов показало, что случаи ларинготрахеального отека, приводящего к сужению ВДП была выше у женщин, особенно тех которые были интубированы более 36 часов. Другие факторы риска постэкстубационного стридора включали следующие: подвижность трубки и большие эндотрахеальные трубки, избыточное давление в манжетке, трахеальная инфекция, борьба с респиратором, грубая санация трахеального секрета, наличие назогастрального зонда. Слышимая утечка или количественная оценка объема манжетки при утечке могут служить для определения риска постэкстубационного стридора. У детей, у которых не отмечено утечки при давлении в манжетке 25 см Н?О, частота неблагоприятных респираторных явлений (ларингоспазм, ОВДП и отек) была в 2,8 раз выше. Профилактическое назначение дексаметазона предрасположенным детям позволяет на 40% снизить частоту постэкстубационного стридора. У взрослых однократное введение метилпреднизолона значительно снижает отек в течение 6-7 часов.
Рис 2. Алгоритм экстубации пациентов с трудными дыхательными путями (приводится с разрешения Bailey 8 ).
Литература
1. Asai T, Koga K, Vaughan RS. Respiratory complications associated with tracheal intubation and extubation. Br J Anaesthesia 1998; 80: 767–75
2. Peterson GN, Domino KB, Caplan RA, Posner KL, Lee LA, Cheney FW. Management of the difficult airway.a closed claims analysis. Anesthesiology 2005; 103: 33–9
3. Tsui BCH, Wagner A, Cave D, Elliott C, El-Hakim H, Malherbe S. The incidence of laryngospasm with a ‘no touch’ extubation technique after Tonsillectomy and adenoidectomy. Anesth Analg 2004; 98: 327–9 4. Ng A, Smith G. Gstrooesophageal reflux and aspiration of gastric contents in anesthetic practice. Anesth Analg 2001; 93: 494–513
5. Vaughan RS. Extubation – yesterday and today. Anaesthesia 2003; 58: 945–50
6. Rassam S, SandbyThomas M, Vaughan RS, Hall J E. Airway management before, during and after extubation: a survey of practice in the United Kingdom and Ireland. Anaesthesia 2005; 60: 995–1001
7. Olympio MA, Youngblood BL, James RL. Emergence from anaesthesia in the prone vs. supine position in patients undergoing lumbar surgery. Anesthesiology 2000; 93: 959–63
8. Miller KA, Harkin CP, Bailey PL. Postoperative tracheal extubation. Anesth Analg 1995; 80: 149–72
9. Magnusson L, Spahn D R. New concepts of atelectasis during general anaesthesia. Br J Anaesthesia 2003; 91: 61–72
10. Estebe JP, Genhill M, Corre PL, Dollo G, Chevanne F, Ecoffey C. Alkalinization of intracuff lidocaine: efficacy and safety. Anesth Analg 2005; 101: 1536–41
11. Visvanathan T, Kluger MT, Webb RK, Westhorpe RN. Crisis management during anaesthesia: laryngospasm. QualSaf Health Care 2005; 14: 3-doi 10.1136/qshc.2002.004275
12. Cooper RM. Tracheal Extubation of the difficult airway. Internet J Airway Manage 2005; Jan 2004–Dec 2005. Available from http://www.ijam.at/volume03/specialarticle01/intermediatehighriskextubations.htm,extubationstrategies.htm
13. Epstein SK. Extubation. Respir Care 2002; 47: 483–92
14. Lien CA, Koff H, Malhotra V, Gadalla F. Emergence and extubation: a systematic approach. Anesth Analg 1997; 85: 1177