что значит клиническая депрессия
Что такое расстройство депрессивное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Серегина Д.А., психотерапевта со стажем в 12 лет.
Определение болезни. Причины заболевания
Депрессивное расстройство — это состояние, характеризующееся низким настроением и отвращением к какой-либо активности, которое может повлиять на чувства, мысли, поведение и чувство собственного достоинства человека.
Депрессивное настроение — это нормальная временная реакция на жизненные события, такие как потеря близкого человека. Оно также является симптомом некоторых соматических заболеваний, побочным эффектом некоторых препаратов и лечения и характеризует депрессивное расстройство или дистимию.
Люди с подавленным настроением ощущают грусть, тревожность или опустошенность, собственную безнадежность, беспомощность, бесполезность и уныние. Другие выраженные симптомы могут включать:
Основные возрастные кризисы жизни могут ускорить депрессивные настроения, они включают: роды, менопаузу, финансовые трудности, безработицу, стресс, медицинский диагноз (рак, ВИЧ и т. д.), издевательства, потерю близкого человека, стихийные бедствия, социальную изоляцию, изнасилования и т. д.
Подростки могут быть особенно склонны к подавленному настроению после травли со стороны сверстников. Высокие оценки невротизма личности способствуют развитию депрессивных симптомов, а депрессия связана с низкой экстраверсией. Исследования показали, что представители меньшинств из-за их гендерной идентичности или сексуальной ориентации (например, те, кто идентифицирует себя как ЛГБТ) более склонны к депрессии.
Депрессия также может быть ятрогенной (как результат врачебной ошибки). Злоупотребления алкоголем и наркотическими веществами (опиоиды, включая рецептурные обезболивающие и запрещенные наркотики, такие как героин), стимуляторы (кокаин и амфетамины), галлюциногены и транквилизаторы (в том числе рецептурные бензодиазепины), могут вызывать или усугублять депрессию. [2]
Подавленное настроение может быть результатом ряда инфекционных заболеваний, дефицита питания, неврологических состояний и физиологических проблем, включая гипоандрогенизм (у мужчин), болезнь Аддисона, синдром Кушинга, гипотиреоз, болезнь Лайма, рассеянный склероз, болезнь Паркинсона, хронический болевой синдром, инсульт, диабет и рак. [3]
Симптомы депрессивного расстройства
Для ряда психиатрических синдромов характерно стойкое снижение настроения как основной симптом. Расстройства настроения — это группа расстройств, которые считаются первичными нарушениями настроения. К ним относятся основное депрессивное расстройство, когда у человека как минимум две недели стойкое сниженное настроение, отсутствие мотивации, апатия, потеря интереса или удовольствия почти во всех видах деятельности; и дистимия, состояние хронического депрессивного настроения, симптомы которого не соответствуют тяжести большого депрессивного эпизода. [4]
Другое расстройство настроения, биполярное расстройство, характеризуется одним или несколькими эпизодами аномально повышенного настроения.
Пограничное расстройство личности часто характеризуется чрезвычайно сильным депрессивным настроением; расстройство адаптации с депрессивным настроением — это нарушение настроения, проявляющееся как психологический ответ на стрессовый фактор, в котором возникающие эмоциональные или поведенческие симптомы значительны, но не соответствуют критериям крупного депрессивного эпизода. [5]
Посттравматическое стрессовое расстройство, тревожное расстройство, которое иногда следует за травмой, обычно сопровождается депрессивным настроением.
Депрессия иногда связана с расстройством поведения, вызванным употреблением психоактивных веществ.
Патогенез депрессивного расстройства
Научные исследования показали, что многочисленные области мозга проявляют различную активность у пациентов, страдающих депрессией. Это побудило сторонников различных теорий сосредоточиться на биохимическом происхождении болезни. На протяжении многих лет предлагалось несколько теорий, касающихся биологической причины депрессии, включая теории, вращающиеся вокруг нейромедиаторов моноаминов, нейропластичности и циркадного ритма.
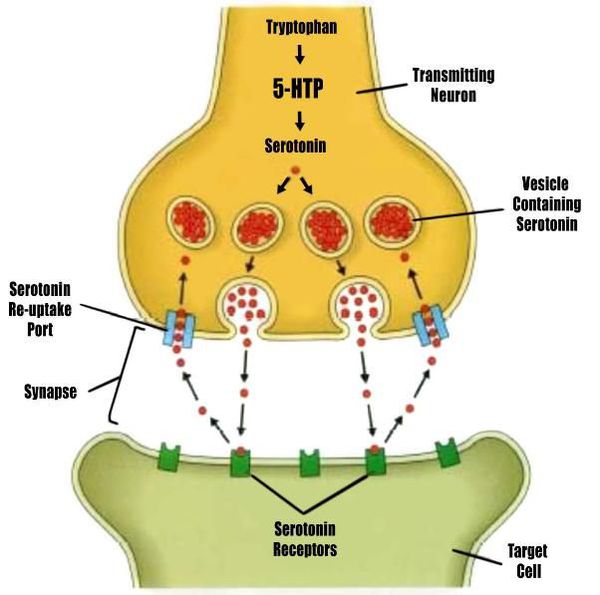
Генетические факторы, связанные с депрессией, трудно идентифицировать. В 2003 году Science опубликовала влиятельное исследование Авшалома Каспи и др., в котором заявлялось, что взаимодействие между генами и окружающей средой (GxE) может объяснить, почему жизненный стресс является предиктором депрессивных эпизодов у некоторых людей, в зависимости от аллельной вариации связывающей серотонин-транспортерной области промотора (5-HTTLPR).
Депрессия может быть связана с аномалиями в циркадианном ритме или биологическими часами. Например, фаза быстрого сна (REM) — этап, на котором происходят сновидения, — может быть быстрым и интенсивным у депрессивных людей. REM-сон зависит от снижения уровня серотонина в стволе головного мозга и нарушается антидепрессантами, которые усиливают серотонинергический тонус в структурах ствола головного мозга. В целом, серотонинергическая система наименее активна во время сна и наиболее активна во время бодрствования. [9] Длительное бодрствование активирует серотонинергические нейроны, что приводит к процессам, сходным с терапевтическим эффектом антидепрессантов, такими как селективные ингибиторы обратного захвата серотонина (СИОЗС).
У депрессивных людей может наблюдаться значительный подъем настроения после ночи лишения сна. СИОЗС могут напрямую зависеть от увеличения центральной серотонинергической нейротрансмиссии для их терапевтического эффекта, той же системы, которая влияет на циклы сна и бодрствования. Исследования влияния светотерапии на сезонное аффективное расстройство показывают, что легкая депривация связана с уменьшением активности в серотонинергической системе и аномалиями в цикле сна, особенно бессонницей. Воздействие света также нацелено на серотонинергическую систему, обеспечивая большую поддержку важной роли, которую эта система может играть в депрессии. [10] Лишение сна и световая терапия нацелены на одну и ту же систему нейротрансмиттеров мозга и области мозга в качестве антидепрессантов, а теперь используются клинически для лечения депрессии. Легкая терапия, лишение сна и смещение сна (предварительная терапия фазы сна) используются в комбинации, чтобы прервать глубокую депрессию у госпитализированных пациентов. Увеличение и уменьшение длины сна, по-видимому, является фактором риска депрессии.
Пациенты с депрессивным расстройством иногда показывают суточную и сезонную вариацию тяжести симптомов, даже при несезонной депрессии. Улучшение суточного настроения связано с активностью дорсальных нейронных сетей. Одна гипотеза предполагает, что депрессия является результатом фазового сдвига. Моноамины представляют собой нейротрансмиттеры, которые включают серотонин, допамин, норэпинефрин и адреналин. Многие антидепрессанты увеличивают синаптические уровни моноаминового нейротрансмиттера, серотонина, но они также могут усиливать уровни двух других нейротрансмиттеров, норадреналина и дофамина. Наблюдение этой эффективности привело к гипотезе, которая гласит, что дефицит некоторых нейротрансмиттеров отвечает за соответствующие признаки депрессии: норадреналин может быть связан с бдительностью и энергией, а также с беспокойством, вниманием и интересом к жизни, серотонин — с тревогой, навязчивыми идеями и компульсиями, а дофамин — с вниманием, мотивацией, удовольствием и также интересом к жизни. Сторонники этой гипотезы рекомендуют выбирать антидепрессант с механизмом действия, воздействующим на наиболее выраженные симптомы. Тревожным или раздражительным пациентам следует иметь дело с СИОЗС или ингибиторами обратного захвата норэпинефрина, а если имеет место потеря энергии — с препаратами для лечения норэпинефрином и дофамином. [11] [12]
Многие вариации гипотезы моноамина включают в себя нейротрансмиттер серотонин, регулируемый транспортером серотонина, который управляет чувствами и поведением (например, беспокойством, гневом, аппетитом, сексуальностью, сном, настроением и т. д.) Люди с депрессией могут иметь различия в длине транспортерного гена. Люди с длинными аллелями менее склонны к депрессии, тогда как у людей с одним коротким и одним длинным или двумя короткими аллелями чаще развивается депрессия. Исследование выявило умеренное действие гена серотонинового транспортера (5-HTT) на восприятие стрессовых жизненных событий при прогнозировании депрессии. В частности, депрессия, по-видимому, особенно характерна для людей, подвергшихся действию стрессовых жизненных событий, с одним или двумя короткими аллелями гена 5-HTT.
Серотонин может помочь регулировать другие нейротрансмиттерные системы, а снижение его активности может позволить этим системам действовать необычным и неустойчивым образом. В допаминергических системах наблюдались различные нарушения, однако результаты были непоследовательными. Пациенты с депрессивным расстройством увеличили ответную реакцию на D-амфетамин, и было высказано предположение, что это связано с гиперчувствительностью дофаминергических путей из-за естественной гипоактивности. Полиморфизмы D4 и D3-рецептора были вовлечены в депрессию, что также указывало на роль допамина в депрессивном расстройстве.
Гиперактивность высвобождения катехоламина во время стресса, а затем десенсибилизация была предложена как механизм депрессии. Сообщалось также о выявлении снижения адренергической активности при депрессии. [13]
Истощение триптофана (предшественника серотонина), тирозина и фенилаланина (предшественники допамина) приводит к снижению настроения у лиц с предрасположенностью к депрессии. Ингибирование синтеза допамина и норадреналина альфа-метил-паратирозином не приводило к последовательному снижению настроения.
Поведенческие теории депрессии объясняют этиологию депрессии на основе поведенческих наук. Утверждается, что люди с депрессией действуют таким образом, что сохраняют свое депрессивное настроение и обнаруживают данный психопатологический симптом в окружающей социальной среде. В то время как многие теории не отрицают биологических факторов, которые способствуют депрессии, они утверждают, что это, в конечном счете, сочетание стрессового фактора в жизни человека и их реакции на событие, которое вызывает депрессивный эпизод. Лица с депрессией могут проявлять социально неприемлемое поведение, не участвовать в приятной деятельности, размышлять над своими проблемами или совершать разные неадекватные действия. Согласно поведенческой теории, это механизмы избегания, в то время как индивид пытается справиться со стрессовым жизненным событием, что приводит к уменьшению положительного подкрепления. [14]
Дефицит социальных навыков и позитивных социальных взаимодействий является основным фактором, способствующим поддержанию депрессии. Лица с депрессией обычно взаимодействуют с другими менее часто, чем люди, не страдающие депрессией, и их действия обычно более дисфункциональные. Это отсутствие взаимодействия приводит к социальной изоляции, которая способствует снижению самооценки и усилению чувства одиночества. Альтернативная теория социальных навыков связывает проблемы во взаимодействии с поддержанием депрессии. Отсутствие отзывчивости, проявляемое индивидуумами с депрессией, становится раздражающим для их партнеров по взаимодействию, заставляя их либо избегать взаимодействия с депрессивным индивидом, либо более негативно относиться к ним в будущем. Депрессивный человек часто посылает неоднозначные социальные сигналы, которые приводят к неверному истолкованию их партнером по взаимодействию, например, к отсутствию реакции, которое можно интерпретировать как личное отвращение. Это неправильное толкование приводит к уменьшению положительных взаимодействий и способствует поддержанию депрессии. [15]
Согласно теории непредвиденных обстоятельств, депрессия возникает, когда позитивное поведение больше не вознаграждается адекватными способами, в результате такое поведение происходит реже и, в конце концов, угасает. Потери или неэффективность подкрепления могут быть связаны с множеством причин, в результате количество событий, которые могут быть вознаграждены, уменьшается. Это, как правило, связано с биологическими аспектами депрессии, включая дефицит серотонина и допамина, что приводит к уменьшению положительных эмоций. После исчезновения подкреплений человек начинает интерпретировать свое поведение как бессмысленное, в итоге подобный паттерн поведения превращается в наученную беспомощность (ощущение отсутствия контроля над результатами, независимо от ваших действий). Это объясняет отсутствие реакции и возбуждения у лиц с депрессией после позитивного подкрепления. [16]
Классификация и стадии развития депрессивного расстройства
Депрессивный эпизод может классифицироваться как:
Кроме этого, важно отметить, одиночный эпизод:
Рекуррентное депрессивное расстройство характеризуюется повторными эпизодами депрессии, соответствующими описанию депрессивного эпизода, без наличия в анамнезе самостоятельных эпизодов подъема настроения и прилива энергии (мании). Однако могут быть краткие эпизоды легкого подъема настроения и гиперактивности (гипомания) сразу же после депрессивного эпизода, иногда вызванные лечением антидепрессантами. Первый эпизод может возникнуть в любом возрасте, включая детство и старость. Начало его может быть острым или незаметным, а продолжительность — от нескольких недель до многих месяцев. Никогда полностью не исчезает опасность того, что у больного рекуррентным депрессивным расстройством не возникнет маниакального эпизода (в этом случае диагноз должен быть изменен на биполярное аффективное расстройство). [3]
Осложнения депрессивного расстройства
Депрессивное расстройство может привести к членовредительству, потере социального статуса (семьи, работы), хроническим заболеваниям (метаболическому синдрому, половой дисфункции, сердечно-сосудистым заболеваниям и т. д.). У большинства людей с депрессивным расстройством личности более короткая продолжительность жизни, чем у людей без депрессии, отчасти из-за того, что депрессивные пациенты склонны к самоубийству (в 60% случаев). [4] [5]
Диагностика депрессивного расстройства
Для диагностики депрессивного расстройства используется клинико-психопатологический метод, экспериментально-психологические методы.
Клинаметрические методы исследования:
Лечение депрессивного расстройства
Три наиболее распространенных метода лечения депрессии — психотерапия, медикаментозная терапия и электросудорожная терапия. Антидепрессанты не должны использоваться для первоначального лечения легкой депрессии из-за неблагоприятного соотношения риска и пользы. Рекомендуется рассматривать лечение антидепрессантами в сочетании с методами психосоциальной коррекции. Лечение антидепрессантами следует продолжать в течение по меньшей мере шести месяцев для снижения риска рецидива. Отмечается, что СИОЗС переносятся лучше, чем трициклические антидепрессанты. [3]
Физические упражнения рекомендуются для лечения легкой депрессии и оказывают умеренное влияние на симптомы. Было также установлено, что физические упражнения эффективны для депрессивного расстройства. Это эквивалентно использованию медикаментов или психотерапии у большинства людей. Доказано, что пропуск ночного сна может улучшить депрессивные симптомы, при этом эффекты обычно появляются в течение дня и имеют временный характер. Помимо сонливости, побочным эффектом могут быть мании или гипомании.
Установлено, эффект когнитивной поведенческой терапия схож с эффектом от приема антидепрессантов при депрессивном расстройстве. С более сложными и хроническими формами депрессии можно использовать комбинацию медикаментов и психотерапии. Было показано, что психотерапия эффективна у пожилых людей. Когнитивная поведенческая терапия в настоящее время применяется при лечении депрессии у детей и подростков, а межличностная психотерапия является предпочтительной терапией для депрессии у подростков.
Случаи, когда результат лечения депрессивного расстройства неудовлетворителен, связаны с неправильным лечением, тяжелыми исходными симптомами, которые могут включать психоз, ранний возраст начала, неполное выздоровление после одного года, ранее существовавшее тяжелое психическое или соматическое расстройство, отягощенный семейный анамнез.
Прогноз. Профилактика
В течение нескольких месяцев у пациентов наблюдается снижение симптомов на 10-15%, причем примерно у 20% больше не выявляется депрессивное расстройство. Средняя продолжительность эпизода оценивается в 23 недели с самым высоким уровнем выздоровления в первые три месяца.
Исследования показали, что 80% из тех, кто страдает от своего первого крупного депрессивного эпизода, столкнется с этим по крайней мере еще один раз в жизни. Около 15% испытывают хроническое рецидивы. Причем, у лечащихся стационарно более низкое выздоровление и более высокая хронизация, в то время как амбулаторные пациенты почти все выздоравливают, причем средняя продолжительность эпизода составляет 11 месяцев. [14]
Около 90% пациентов с тяжелой или психотической депрессией, большинство из которых также отвечают критериям других психических расстройств, испытывают рецидив. Повторение более вероятно, если симптомы не полностью разрешены при лечении. Текущие рекомендации предполагают прием антидепрессантов в течение четырех-шести месяцев после ремиссии, чтобы предотвратить рецидив. Продолжение приема антидепрессантов после восстановления может снизить вероятность рецидива на 70%. Превентивный эффект длится по крайней мере в течение первых 36 месяцев использования. Те, кто испытывает повторяющиеся эпизоды депрессии, нуждаются в постоянном лечении, чтобы предотвратить более тяжелую длительную депрессию. В некоторых случаях люди должны принимать лекарства в течение длительных периодов времени или всю оставшуюся жизнь. [19]
Профилактика. Психотерапия, такие как межличностная терапия и когнитивно-поведенческая терапия, эффективны для предотвращения нового эпизода депрессивного расстройства.
Депрессия
Депрессия – психическое расстройство, проявляющееся устойчивым снижением настроения, двигательной заторможенностью и нарушением мышления. Причиной развития могут стать психотравмирующие ситуации, соматические заболевания, злоупотребление психоактивными веществами, нарушение обменных процессов в головном мозге или недостаток яркого света (сезонные депрессии). Расстройство сопровождается снижением самооценки, социальной дезадаптацией, потерей интереса к привычной деятельности, собственной жизни и окружающим событиям. Диагноз устанавливается на основании жалоб, анамнеза заболевания, результатов специальных тестов и дополнительных исследований. Лечение – фармакотерапия, психотерапия.
Общие сведения
Депрессия – аффективное расстройство, сопровождающееся стойким подавленным настроением, негативным мышлением и замедлением движений. Является самым распространенным психическим расстройством. Согласно последним исследованиям, вероятность развития депрессии в течение жизни колеблется от 22 до 33%. Специалисты в области психического здоровья указывают, что эти цифры отражают только официальную статистику. Часть пациентов, страдающих данным расстройством, либо вовсе не обращаются к врачу, либо наносят первый визит специалисту только после развития вторичных и сопутствующих расстройств.
Пики заболеваемости приходятся на юношеский возраст и вторую половину жизни. Распространенность депрессии в возрасте 15-25 лет составляет 15-40%, в возрасте старше 40 лет – 10%, в возрасте старше 65 лет – 30%. Женщины страдают в полтора раза чаще мужчин. Аффективное расстройство утяжеляет течение других психических расстройств и соматических заболеваний, повышает риск развития суицида, может провоцировать алкоголизм, наркоманию и токсикоманию. Лечение депрессии осуществляют психиатры, психотерапевты и клинические психологи.
Причины депрессии
Примерно в 90% случаев причиной развития аффективного расстройства становится острая психологическая травма или хронический стресс. Депрессии, возникающие в результате психологических травм, называют реактивными. Реактивные расстройства провоцируются разводом, смертью или тяжелой болезнью близкого человека, инвалидностью или тяжелой болезнью самого пациента, увольнением, конфликтами на работе, выходом на пенсию, банкротством, резким падением уровня материального обеспечения, переездом и т. п.
В отдельных случаях депрессии возникают «на волне успеха», при достижении важной цели. Специалисты объясняют подобные реактивные расстройства внезапной утратой смысла жизни, обусловленной отсутствием других целей. Невротическая депрессия (депрессивный невроз) развивается на фоне хронического стресса. Как правило, в подобных случаях конкретную причину расстройства установить не удается – пациент либо затрудняется назвать травмирующее событие, либо описывает свою жизнь, как цепь неудач и разочарований.
Относительно редкой разновидностью являются эндогенные депрессии, составляющие примерно 1% от общего количества аффективных расстройств. К числу эндогенных аффективных расстройств относят периодические депрессии при униполярной форме маниакально-депрессивного психоза, депрессивную фазу при биполярных вариантах течения маниакально-депрессивного психоза, инволюционную меланхолию и сенильные депрессии. Основной причиной развития этой группы расстройств являются нейрохимические факторы: генетически обусловленные нарушения обмена биогенных аминов, эндокринные сдвиги и изменения обмена веществ, возникающие в результате старения.
Вероятность эндогенных и психогенных депрессий увеличивается при физиологических изменениях гормонального фона: в период взросления, после родов и в период климакса. Перечисленные этапы являются своеобразным испытанием для организма – в такие периоды перестраивается деятельность всех органов и систем, что отражается на всех уровнях: физическом, психологическом, эмоциональном. Гормональная перестройка сопровождается повышенной утомляемостью, снижением работоспособности, обратимым ухудшением памяти и внимания, раздражительностью и эмоциональной лабильностью. Эти особенности в сочетании с попытками принятия собственного взросления, старения или новой для женщины роли матери становятся толчком для развития депрессии.
Еще одним фактором риска являются поражения головного мозга и соматические заболевания. По статистике, клинически значимые аффективные нарушения выявляются у 50% больных, перенесших инсульт, у 60% пациентов, страдающих от хронической недостаточности мозгового кровообращения и у 15-25% больных, имеющих в анамнезе черепно-мозговую травму. При ЧМТ депрессии обычно выявляются в отдаленном периоде (через несколько месяцев или лет с момента травмы).
В числе соматических заболеваний, провоцирующих развитие аффективных расстройств, специалисты указывают ишемическую болезнь сердца, хроническую сердечно-сосудистую и дыхательную недостаточность, сахарный диабет, болезни щитовидной железы, бронхиальную астму, язву желудка и двенадцатиперстной кишки, цирроз печени, ревматоидный артрит, СКВ, злокачественные новообразования, СПИД и некоторые другие заболевания. Кроме того, депрессии часто возникают при алкоголизме и наркомании, что обусловлено как хронической интоксикацией организма, так многочисленными проблемами, спровоцированными приемом психоактивных веществ.
Классификация депрессий
В DSM-4 выделяют следующие виды депрессивных расстройств:
Симптомы депрессии
Основным проявлением служит так называемая депрессивная триада, включающая в себя устойчивое ухудшение настроения, замедление мышления и снижение двигательной активности. Ухудшение настроения может проявляться тоской, разочарованием, безысходностью и ощущением утраты перспектив. В некоторых случаях наблюдается повышение уровня тревоги, такие состояния называют тревожной депрессией. Жизнь кажется бессмысленной, прежние занятия и интересы становятся неважными. Снижается самооценка. Возникают мысли о самоубийстве. Больные отгораживаются от окружающих. У многих пациентов появляется склонность к самообвинению. При невротических депрессиях больные иногда, напротив, обвиняют в своих несчастьях окружающих.
В тяжелых случаях возникает тяжело переживаемое ощущение полного бесчувствия. На месте чувств и эмоций как будто образуется огромная дыра. Некоторые пациенты сравнивают это ощущение с невыносимой физической болью. Отмечаются суточные колебания настроения. При эндогенной депрессии пик тоски и отчаяния обычно приходится на утренние часы, во второй половине дня отмечается некоторое улучшение. При психогенных аффективных расстройствах наблюдается обратная картина: улучшение настроения по утрам и ухудшение ближе к вечеру.
Замедление мышления при депрессии проявляется проблемами при планировании действий, обучении и решении любых повседневных задач. Ухудшается восприятие и запоминание информации. Пациенты отмечают, что мысли как будто становятся вязкими и неповоротливыми, любое умственное усилие требует большого вложения сил. Замедление мышления отражается в речи – больные депрессией становятся молчаливыми, говорят медленно, неохотно, с долгими паузами, предпочитают короткие односложные ответы.
Двигательная заторможенность включает в себя неповоротливость, медлительность и скованность движений. Большую часть времени пациенты, страдающие депрессией, проводят практически неподвижно, застыв в положении сидя или лежа. Характерная сидячая поза – сгорбленная, со склоненной головой, локти опираются на колени. В тяжелых случаях больные депрессией не находят сил даже для того, чтобы встать с постели, умыться и переодеться. Мимика становится бедной, однообразной, на лице появляется застывшее выражение отчаяния, тоски и безнадежности.
Депрессивная триада сочетается с вегетативно-соматическими расстройствами, нарушениями сна и аппетита. Типичным вегетативно-соматическим проявлением расстройства является триада Протопопова, включающая в себя запоры, расширение зрачков и учащение пульса. При депрессии возникает специфическое поражение кожи и ее придатков. Кожа становится сухой, ее тонус снижается, на лице проступают резкие морщины, из-за которых больные выглядят старше своих лет. Отмечается выпадение волос и ломкость ногтей.
Пациенты, страдающие депрессией, предъявляют жалобы на головные боли, боли в области сердца, суставов, желудка и кишечника, однако при проведении дополнительных обследований соматическая патология либо не обнаруживается, либо не соответствует интенсивности и характеру болей. Типичными признаками депрессии являются расстройства в сексуальной сфере. Сексуальное влечение существенно снижается или утрачивается. У женщин прекращаются или становятся нерегулярными менструации, у мужчин нередко развивается импотенция.
Диагностика и лечение депрессии
Диагноз устанавливают на основании анамнеза, жалоб пациента и специальных тестов для определения уровня депрессии. Для постановки диагноза необходимо наличие минимум двух симптомов депрессивной триады и минимум трех дополнительных симптомов, в число которых входят чувство вины, пессимизм, трудности при попытке концентрации внимания и принятии решений, снижение самооценки, нарушения сна, нарушения аппетита, суицидальные мысли и намерения. При подозрении на наличие соматических заболеваний пациента, страдающего депрессией, направляют на консультацию к терапевту, неврологу, кардиологу, гастроэнтерологу, ревматологу, эндокринологу и другим специалистам (в зависимости от имеющейся симптоматики). Перечень дополнительных исследований определяется врачами общего профиля.
Лечение малой, атипичной, рекуррентной, послеродовой депрессии и дистимии обычно осуществляют амбулаторно. При большом расстройстве может потребоваться госпитализация. План лечения составляют индивидуально, в зависимости от вида и тяжести депрессии применяют только психотерапию или психотерапию в сочетании с фармакотерапией. Основой лекарственной терапии являются антидепрессанты. При заторможенности назначают антидепрессанты со стимулирующим эффектом, при тревожной депрессии используют препараты седативного действия.
Реакция на антидепрессанты зависит как от вида и тяжести депрессии, так и от индивидуальных особенностей пациента. На начальных стадиях фармакотерапии психиатрам и психотерапевтам иногда приходится заменять препарат из-за недостаточного антидепрессивного эффекта или ярко выраженных побочных эффектов. Уменьшение выраженности симптомов депрессии отмечается только спустя 2-3 недели после начала приема антидепрессантов, поэтому на начальном этапе лечения больным часто выписывают транквилизаторы. Транквилизаторы назначают на срок 2-4 недели, минимальный срок приема антидепрессантов составляет несколько месяцев.
Психотерапевтическое лечение депрессии может включать в себя индивидуальную, семейную и групповую терапию. Используют рациональную терапию, гипноз, гештальт-терапию, арт-терапию и т. д. Психотерапию дополняют другими немедикаментозными методами лечения. Больных направляют на ЛФК, физиотерапию, иглоукалывание, массаж и ароматерапию. При лечении сезонных депрессий хороший эффект достигается при применении светотерапии. При резистентной (не поддающейся лечению) депрессии в отдельных случаях используют электросудорожную терапию и депривацию сна.
Прогноз определяется видом, тяжестью и причиной депрессии. Реактивные расстройства, как правило, хорошо поддаются лечению. При невротических депрессиях отмечается склонность к затяжному или хроническому течению. Состояние больных при соматогенных аффективных расстройствах определяется особенностями основного заболевания. Эндогенные депрессии плохо поддаются немедикаментозной терапии, при правильном подборе препаратов в ряде случаев наблюдается устойчивая компенсация.