что значит носитель краснухи
Что значит носитель краснухи
Возбудитель
Источник инфекции
Заболевший краснухой, а также дети с синдромом врожденной краснухи.
Пути передачи
Воздушно-капельный, трансплацентарный (от матери плоду во время беременности).
Группы риска
Особую опасность краснуха представляет для беременных в связи с высоким риском инфицирования плода, влекущее за собой у них множественные пороки развития.
Инкубационный период
Симптомы краснухи появляются спустя 11-21 день с момента инфицирования.
Период заразности
Инфицированный человек становится заразным уже за 4 – 5 дней до появления симптомов. Продолжается период заразности до 5 – 7 дней после появления сыпи (в целом – около двух недель).
У детей с врожденной краснухой вирус может выделяться в течение 8—12 мес и более (до 2 лет) после рождения.
Клиника
Инфицирование краснухой во время беременности может привести к развитию внутриутробной инфекции, которая может закончиться потерей беременности или развитием синдрома врожденной краснухи, при котором формируются врожденные дефекты плода, пороки сердца, поражения глаз (катаракта, врожденная глаукома и др.), снижению умственного развития ребёнка, снижению слуха.
Чем опасно заболевание
Инфекция особенно опасна в первом триместре беременности, в связи с вероятностью поражения вирусом эмбриона или плода. Особенно опасно инфицирование в первом триместре беременности.
Диагностика
Диагноз краснухи устанавливается на основании клинической картины, лабораторных данных (определение титра IgM к вирусу краснухи), а также эпидемиологической связи с другими подтвержденными случаями краснухи.
Лечение
Профилактика
Схема вакцинации детей
Для вакцинации используется как моновакцина, так и трехвалентная (корь, паротит, краснуха).
Вакцинация и ревакцинация против краснухи также проводится детям от 1 года до 18 лет (включительно), женщинам от 18 до 25 лет (включительно), не болевшим, не привитым, привитым однократно против краснухи, не имеющим сведений о прививках против краснухи.
Противопоказания к вакцинации
Реакция на введение вакцины
В большинстве случаев прививка против краснухи переносится хорошо, в некоторых случаях спустя 5-12 дней могут появиться незначительные катаральные явления (насморк, кашель), возможно повышение температуры до 38*С. В очень редких случаях возникает немногочисленная сыпь.
Неспецифическая профилактика
Неспецифическая профилактика заключается в исключении контактов с заболевшими краснухой, а также в соблюдении правил личной гигиены.
Что такое краснуха? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Краснуха (Rubeola) — вирусное заболевание острого характера. Формируется при попадании в организм вируса краснухи, поражающего эпителиальную ткань верхних воздухоносных путей, группы регионарных лимфоузлов и кожу.
Клинические характеристики: синдром общей инфекционной интоксикации, мелкопятнистая экзантема, генерализованная лимфаденопатия, фарингит и не ярко выраженный конъюнктивит. Развитие заболевания в типичном (детском и юношеском) возрасте характеризуется не тяжёлым доброкачественным течением.
Источники инфекции и способы передачи
Этиология
вид — возбудитель краснухи (Rubella virus)
Синдромы заболевания впервые были описаны в 1740 году Ф. Хофманом (Германия). Выделили вирус лишь в 1961 году. Это сделали несколько независимых учёных: Т.X. Уэллером, П.Д. Паркманом, Ф.А. Невой.
Вирион (вирусная частица) возбудителя представляет форму сферы. Генетический материал выполнен одноцепочечной РНК, покрытой капсидом и внешним липидным контуром, на поверхности которого локализуются шипы (при их помощи вирус прикрепляется к клеткам). В структуре вируса различают три белка: С, Е1 и Е2. Е1 (гемагглютинин) и Е2 (протективный антиген) — гликопротеины (или шипы), локализующиеся во внешнем покрове вириона. Имеют единый серотип.
Вирус способен разрушать и склеивать человеческие эритроциты (гемолитические свойства), благодаря наличию нейраминидазы поражает нервную ткань.
Очень нестоек в окружающей среде: восприимчив к ультрафиолетовому излучению, при подсушивании и воздействии дезинфектантов (средств против микроорганизмов) погибает мгновенно. Неплохо сохраняется при пониженных температурах. Возможна культивация вируса на культурах клеток. [4]
Эпидемиология
Сугубо антропоноз. Источник инфекции — заражённый человек (не исключая больного с атипичной формой краснухи). Инфицированный заразен от последней недели инкубации и до первой недели после появления сыпи. Выделение заражающих вирионов у детей с врожденной краснушной инфекцией (синдром врождённой краснухи — СВК) возможно до двух лет. Наиболее высокий уровень риска СВК представляется в тех районах, где у молодых женщин нет коллективного иммунитета к данному заболеванию (после вакцинации или ранее перенесённой краснухи). До того, как в обиход ввели прививки от вируса краснухи, примерно четыре новорождённых ребёнка из тысячи рождались с СВК.
Передача инфекции осуществляется воздушно-капельным (аэрозольным) путём, а также вертикальным — трансплацентарным (если женщина заболевает краснухой во период беременности). Теоретически возможно заражение от недавно привитых людей (хотя по факту — это редкий случай, в основном бывает у людей с выраженным иммунодефицитом).
Заболеваемость
В последние десятилетия ввиду масштабной профилактики краснухи с помощью вакцинации заболевание фактически устранено в ряде развитых и в некоторых развивающихся стран.
У матери, привитой или переболевшей корью, имеется иммунитет к заболеванию, который она передаёт своему ребёнку. Поэтому такие дети имеют врождённый иммунитет, впоследствии снижающийся и исчезающий примерно к шести месяцам (т. е. через время дети обретают восприимчивость к инфекции).
Сезонный характер заболевания — весенне-зимний. После перенесения инфекции и прохождения полного курса вакцинации возникает стойкий пожизненный иммунитет (в некоторых случаях после прививок требуется ревакцинация во взрослом возрасте, что особенно актуально у женщин детородного возраста, которые не болели краснухой). [5]
В основном краснухой болеют дети, которые переносят заболевание сравнительно благоприятно, и подростки. Сейчас же это заболевание зачастую возникает и у взрослых. Причина тому — отказ большинства людей от профилактики краснухи (вакцинации).
Клинические проявления краснухи у взрослых значительно тяжелее, чем у детей. Заболевание у взрослых пациентов протекает в основном атипично.
Почему взрослые переносят краснуху тяжелее, чем дети
Взрослые переносят краснуху тяжелее детей по причине эволюционных особенностей иммунной системы — у ребёнка иммунный ответ более лабильный, он запрограммирован быстро и адекватно реагировать на большое количество новых для него угроз, в том числе и на вирус краснухи. Иммунный ответ у взрослого человека уже не так быстр и гибок, он «расслаблен», так как за длительную жизнь уже повстречался со многим. Поэтому при заражении краснухой иммунитет взрослого не успевает среагировать адекватно, не имеет набора клеток, нужного для быстрой нейтрализации вируса, что ведёт к утяжелению болезни.
Симптомы краснухи
Инкубационный период краснухи: от 11 суток до 24 дней.
Острый характер заболевания вначале (т. е. проявление основного синдрома происходит в первые сутки от начала инфицирования). У взрослого человека развитие заболевания иногда может запаздывать ввиду особенностей иммунной системы.
К синдромам краснухи относятся:
Общие симптомы краснухи. Начало заболевания характеризуется лёгким недомоганием, терпимыми головными болями, лёгким ознобом, болями в суставах и мышцах, нарушениями сна (бессонницей), ухудшением аппетита. Температура тела зачастую субфебрильная (37,1-38°C).
Симптомы краснухи со стороны органов дыхания и глаз. Наступает першение в горле, лёгкий сухой кашель, заложенность носа/насморк, светобоязнь, покраснение глаз.
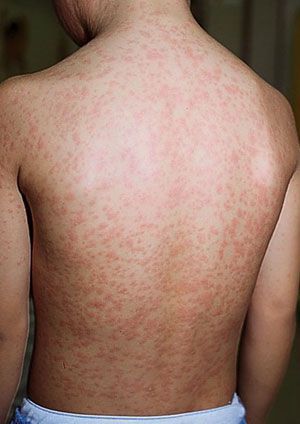
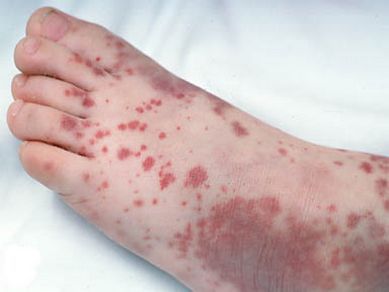
Сыпь. В конце первого дня на кожных покровах появляется высыпание, с приходом которого значимо возрастает выраженность общеинфекционного синдрома и воспалительного процесса слизистых оболочек.
Во время осмотра обнаруживаются небольшие пятнышки, появляющиеся повсеместно (кроме подошв и ладоней). У взрослых пациентов они могут быть макуло-папулёзными. К признакам краснухи также относят бледно-розовую сыпь со сгущением в области лица в виде «бабочки» и в плечевом поясе, иногда в районе локтевых сгибов — симптом Пастиа (при этом цвет кожи остаётся неизменным). Часто человек, больной краснухой имеет вид «ошпаренного кипятком». Угасание сыпи происходит за 3-4 дня без шелушения и пигментации.
Сыпь на нёбе. Во время проведения фарингоскопии можно отметить умеренную гиперемию слизистой оболочки ротоглотки (покраснение вследствие притока крови), на слизистой оболочке мягкого нёба может быть обнаружена энантема — небольшие пятнышки, имеющие бледно-розовый окрас (пятна Форхгеймера).
Поражение лимфатических узлов, селезёнки и печени. Группы затылочных, заднешейных и околоушных (регионарных) лимфоузлов увеличены, слабо болезненны. Иногда выявляется укрупнение селезёнки и печени.
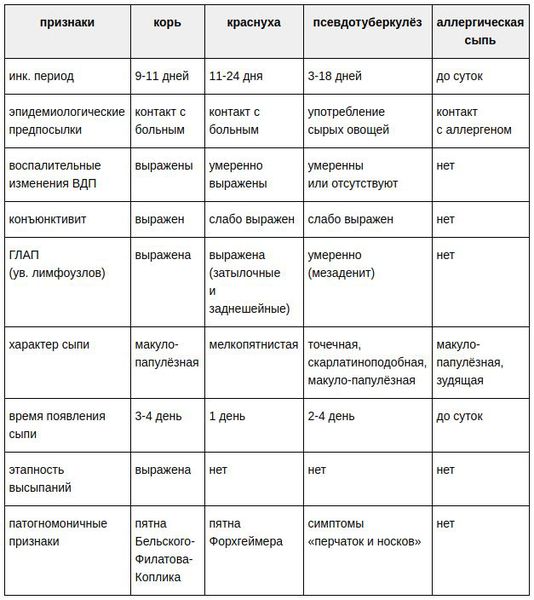
Заболевания, похожие на краснуху
Различают следующие случаи краснухи:
Бывает так, что лабораторное исследование невозможно. Тогда «вероятная» краснуха классифицируется как «подтверждённая».
Окончательно диагноз краснухи может быть установлен только путём изучения результатов лабораторных исследований (клиническое подтверждение диагноза; установление связи с иными эпизодами данной инфекции, которые подтверждены в лабораторных условиях).
Краснуха при беременности, бывает ли краснуха у грудничков
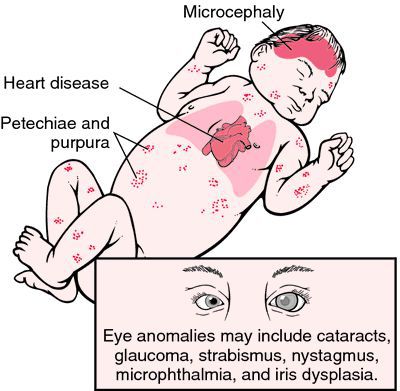
Достаточно редкая в настоящее время разновидность краснухи — это врождённая краснушная инфекция (СВК), возникающая в момент заражения плода внутри материнского утроба инфекцией. Последствия этого достаточно печальные: возможен самопроизвольный аборт на ранних сроках, гибель плода в момент беременности, появление на свет ребёнка с СВК. На частоту и тяжесть поражения плода влияет срок беременности, на котором произошло проникновение инфекции в организм (в первые четыре недели беременности — тяжёлое поражение — до 60% случаев; в три месяца — до 15%; в четыре месяца — до 6%; с пятого месяца риск СВК — 1,7%). К врождённым дефектам, которые связывают с СВК, относят болезни сердца, глазные болезни (ухудшение остроты зрения, катаракта, нистагм (непроизвольное колебательное движение глаз), микрофтальмия (атрофия глазного яблока), врождённая глаукома), стабизм (косоглазие), снижение слуха, отдалённые задержки умственного развития. [3] [6]
Тяжёлое течение краснухи
Клинические проявления краснухи у детей
Краснуха у детей и взрослых протекает схоже, отличия заключаются лишь в длительности и силе выраженности симптомов — взрослые болеют дольше и тяжелее.
Патогенез краснухи
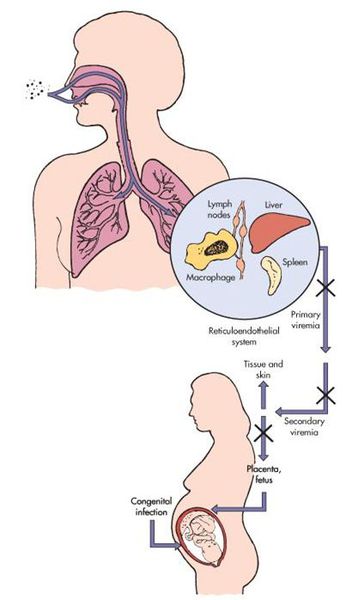
Входными воротами для вируса краснухи служит эпителий верхних дыхательных путей. Так он внедряется в человеческий организм и локализуется, накапливается и размножается в регионарных лимфоузлах. После вирус прорывается в кровь — появляется вирусемия (распространение вируса по телу). Благодаря эпителиотропным свойствам вируса краснухи, возникают высыпания, персистенция (длительное прибывание микроорганизмов) в лимфоузлах вызывает их гиперплазию, возможно поражение тромбоцитов.
Антитела М класса начинают образовываться и персистировать в кровеносном русле через 1-2 дня с момента начала болезни.
В момент заражения болезнью краснухой во время протекания беременности (у женщин без иммунитета!) вирус попадает в слои эпителия ворсинок хориона, а также в эндотелиальные клетки кровеносных сосудов плаценты. Это, в свою очередь, вызывает затяжную ишемию (уменьшение кровоснабжения) органов и тканей плода. Нарушение клеточного цикла приводит к развитию хромосомных нарушений, что обуславливает гибель или тяжёлый порок развития плода (важную роль играет срок беременности, на котором произошло заражение инфекцией). [4] [7]
Классификация и стадии развития краснухи
В основе нижеприведённой систематизации краснухи лежит классификация по А.П. Казанцеву.
Исходя из клинической формы заболевания выделяют следующие виды болезни:
1. Приобретённая краснуха:
2. Врождённая краснуха:
Выделяют три степени тяжести краснухи:
Отдельно рассматривают резидуальное (оставшееся после заболевания) проявление врождённой краснухи.
Осложнения краснухи
1.артропатия (артралгия и артрит) — проявление признаков происходит спустя 1-2 дня после исчезновения высыпаний, длится 5-10 суток, сопровождается нарушениями в отношении суставов (припухлость и болезненность), проходит бесследно;
2. тромбоцитопеническая пурпура (болезнь Верльгофа) — крупная геморрагическая экзантема (высыпание) петехиального типа, не исключена возможность кровоточивости дёсен, гематурии (присутствия крови в моче);
3. энцефалит — спустя пять суток от момента появления высыпаний происходит обострение боли в голове, судороги, менингеальная и очаговая симптоматика, кома;
4. серозный менингит. [4] [5]
Диагностика краснухи
К какому врачу обратиться. При появлении симптомов краснухи следует обратиться к педиатру или терапевту. Чтобы подобрать максимально эффективное лечение, врач может направить пациента на консультацию к инфекционисту.
Подготовка к сдаче анализов. Специальной подготовки к сдаче анализов на краснуху не требуется.
Лабораторная диагностика:
При развитии осложнений краснухи прибегают к соответствующим методам диагностики применительно к конкретной ситуации.
Отдельному рассмотрению подлежит лабораторное исследование беременных женщин (в особенности тех, кто не был вакцинирован и не болел краснухой), поскольку для них заболевание наиболее опасно. Согласно Санитарным правилам, женщинам «в положении», находившимся в очаге инфекции, необходимо обратиться к врачу для наблюдения за состоянием здоровья и пройти динамическое серологическое обследование (определить наличие IgM и IgG антител). [7]
TORCH-инфекции и беременность
Особенность TORCH-инфекций состоит в том, что при заражении ими женщины во время беременности они могут оказывать пагубное действие на все системы и органы плода, особенно на его центральную нервную систему, повышая риск выкидыша, мертворождения и врожденных уродств ребенка. На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода. Большинство инфекций опасно при первичном заражении во время беременности. Рецидивы герпеса могут быть опасны во время родов и в послеродовом периоде. Часто заражение беременной женщины инфекциями TORCH-комплекса является прямым показанием к прерыванию беременности.
Остановимся более подробно на каждой инфекции, входящей в комплекс.
Токсоплазмоз
Токсоплазмозом заражено почти 30% людей в мире. У взрослых токсоплазмоз чаще протекает бессимптомно, иногда может быть головная боль, ангина, астения, в редких случаях лимфаденит. В исключительных случаях токсоплазма может вызывать миокардит, гепатит, пневмонию, менингоэнцефалит, поражения глаз. После перенесенного заболевания вырабатывается устойчивый иммунитет к токсоплазме.
Токсоплазмоз представляет собой серьезнейшую опасность при первичном заражении женщины во время беременности. Если женщина перенесла заболевание до беременности (не менее чем за полгода), ее будущему ребенку токсоплазмоз не угрожает, если же заражение женщины произошло во время беременности, то многое зависит от того, на каком сроке беременности токсоплазмы попали в организм беременной женщины. Наиболее опасным считается заражение токсоплазмозом в первом триместре. В этих случаях врожденный токсоплазмоз часто приводит к гибели плода или развитию тяжелейших поражений глаз, печени, селезенки, а также нервной системы ребенка.
При заражении матери на более поздних сроках беременности риск передачи инфекции плоду очень высок, но риск тяжелых поражений плода снижается.
Диагноз токсоплазмоза ставится на основании клинических данных и данных лабораторного обследования (определение антител к Toxoplasma gondii в крови).
Антитела класса IgM к Toxoplasma gondii в крови появляются спустя 2-4 недели после заражения и исчезают через 3-9 месяцев. Далее появляются антитела класса IgG, и их титр постепенно повышается, а спустя 2-5 месяцев после заражения достигает пика.
Краснуха
Если женщина, планирующая беременность, не переболела ранее краснухой, ей необходимо провести профилактическую прививку. Профилактическая прививка приводит к развитию иммунитета у 95 % реципиентов.
Диагноз краснухи ставится на основании клинических данных и данных лабораторного обследования (определение антител к вирусу краснухи в крови).
Цитомегаловирусная инфекция
При внутриутробном заражении цитомегаловирусная инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией. Врожденная цитомегаловирусная инфекция может проявиться сразу после рождения ребенка такими пороками развития, как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства. Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью. Иногда врожденная цитомегаловирусная инфекция проявляется только на 2-5-м году жизни ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями. Все это приводит к тому, что первичная цитомегаловирусная инфекция у беременной на ранних сроках беременности является показанием к искусственному прерыванию беременности.
Если же женщина была заражена цитомегаловирусной инфекцией ранее, а во время беременности произошло ее обострение, то таких страшных последствий не возникает: женщине назначается лечение антивирусными препаратами и иммуномодуляторами.
Диагноз цитомегаловирусной инфекции ставиться на основании клинических данных и данных лабораторного обследования (определение антител к ЦМВ в крови).
После заражения ЦМВ через несколько недель повышается титр антител класса IgM. Уровень IgM к ЦМВ обычно увеличивается в течение нескольких недель и уменьшается медленно через 4-6 месяцев. Иногда антитела класса IgM к ЦМВ могут циркулировать в крови в течение многих лет. Антитела класса IgG появляются в крови через 1-2 недели после появления IgM-антител.
Герпес
При первичном заражении герпесом во время беременности, особенно на его начальной стадии, когда закладываются все органы и системы будущего ребенка, герпетическая инфекция может быть смертельно опасной для плода. В этом случае втрое повышается риск неразвивающейся беременности и выкидышей, возможно развитие уродств у плода. Если заражение герпесом происходит во второй половине беременности, то увеличивается вероятность появления врожденных аномалий плода, таких как микроцефалия, патология сетчатки, пороки сердца, врожденная вирусная пневмония. Могут произойти преждевременные роды. Ребенок может заразиться герпесом не только внутриутробно, но и во время родов, проходя родовыми путями инфицированной матери. Это происходит, если во время беременности у женщины обостряется генитальный герпес, а высыпания локализуются на шейке матки или в половых путях.
Первичная инфекция встречается у серонегативных пациентов, которые никогда не заражались. Вторичная инфекция представляет собой активацию скрытой инфекции или реинфекцию у серопозитивных пациентов.
У большинства людей, зараженных ВПГ, инфекция протекает бессимптомно, поэтому необходима серологическая диагностика.
Антитела класса IgM к вирусу простого герпеса обнаруживаются спустя одну неделю после инфекции, обычно это показатель недавней или текущей инфекции.
Антитела класса IgG появляется спустя 2-3 недели после инфицирования, и их титр снижается через несколько месяцев. У пациентов с рецидивом заболевания чаще титр антител класса IgG не повышается.
Серологическая диагностика TORCH-инфекций
В лабораториях ассоциации «Ситилаб» диагностика TORCH-инфекций выполняется на анализаторах закрытого типа LIAISON итальянского производителя DiaSorin. Метод прямой хемилюминесценции на магнитных микрочастицах конъюгированных с антигеном, позволяет количественно измерять уровень исследуемых антител (АТ) в сыворотке крови. Автоматический анализатор LIAISON обладает широкими возможностями для исследования антител к TORCH-инфекциям, все исследования уровней специфических IgM и IgG производятся количественно, а для некоторых инфекций (токсоплазмоз, цитомегаловирусная инфекция) возможно определение авидности антител класса IgG, что имеет важное прогностическое значение для определения давности заболевания у беременных.
Кровь на наличие антител к TORCH-инфекциям правильнее всего сдавать еще до наступления беременности, при ее планировании. Напомним, что наиболее опасным для плода является первичное заражение инфекциями TORCH-комплекса во время беременности, особенно на ранних ее сроках. При планировании беременности желательно обследоваться и будущему отцу ребенка на антитела к ЦМВ и ВПГ.
Если до наступления беременности исследование на TORCH-инфекции проведено не было, это совершенно необходимо сделать как можно на более ранних сроках беременности. Причем исследование на TORCH-инфекции нужно проводить вне зависимости от самочувствия беременной женщины, так как большинство инфекций TORCH-комплекса протекают бессимптомно, и до появления серьезных осложнений со стороны плода, беременная женщина может даже не догадываться об их существовании.
Положительный результат на антитела IgM характерен для острой инфекции или для прошлой инфекции с длительно сохраняющимся уровнем IgM.
Отрицательный или сомнительный результат исследования не всегда исключает острый токсоплазмоз. Если клинически подозревается токсоплазмоз, несмотря на отрицательный результат исследования, исследование необходимо повторить не ранее, чем через 1-2 недели.
Положительный результат указывает на недавнюю или прошлую инфекцию, однако, если одновременно у пациента определяются и антитела класса IgM, следует думать о недавней инфекции.
При получении сомнительного результата исследование необходимо повторить через 1-2 недели.
Отрицательный результат исследования означает, что заражения токсоплазмой не было, но не исключает острую инфекцию. Если заражение токсоплазмой подозревается, несмотря на отрицательный результат, необходимо провести второе исследование не ранее чем через 1-2 недели.
Одним из решений для дифференциальной диагностики первичной инфекции и реактивации является определение авидности антител IgG к Toxoplasma gondii.
Положительный результат исследования показателен для острой инфекции.
При получении сомнительного результата исследование необходимо повторить через 1-2 недели.
Положительный результат указывает на перенесенную инфекцию, однако уровни антител класса IgG, располагающиеся между 10 и 15 IU/ml должны интерпретироваться с осторожностью. Поэтому необходимо повторное исследование через 2-3 недели, чтобы установить падает ли уровень антител или повышается. У женщин переболевших краснухой реинфекции обычно не бывает, чаще она бывает у вакцинированных. Кроме того, реинфекция чаще бывает у людей с титром антител меньше 15 IU/ml. Титр антител к вирусу краснухи IgGменьше 15 IU/ml, является показанием для ревакцинации.
Исследования на антитела к вирусу краснухи IgM и IgG необходимо провести перед планируемой беременностью. Если анализ покажет, что женщина переболела краснухой до беременности, то опасности для плода нет. Обязательно проводится исследование на антитела к вирусу краснухи и в том случае, если у не болевшей краснухой беременной женщины был контакт с больным краснухой.
Положительный результат может быть при первичной инфекции, реинфекции и давней инфекции с длительно сохраняющимся повышенным IgM.
Сомнительный результат может быть при низких уровнях антител. При положительном результате антител класса IgG в данной пробе дополнительную информацию о давности заболевания можно получить, исследовав авидность антител IgG к цитомегаловирусу.
Положительный результат указывает на недавнюю или прошлую инфекцию. Если результаты определения антител IgG и IgM положительные, можно говорить о недавнем инфицировании или о реинфекции.
При получении сомнительного результата исследование необходимо повторить через 1-2 недели.
Отрицательный результат указывает на то, что заражения ЦМВ не было, но не исключает острую инфекцию. Исследование необходимо повторить через 1-2 недели.
Низкий индекс авидности означает возможность первичной инфекции менее чем за 3 месяца до исследования. Низкий индекс авидности однако не исключает прошлую инфекцию, поскольку у некоторого количества зараженных низкая авидность IgG-антител может определяться в течение многих месяцев после заражения.
Умеренный индекс авидности не исключает возможность недавней инфекции, но может указывать и на прошлую инфекцию с незаконченным формированием зрелых антител классаIgG.
Высокий индекс авидности исключает первичную инфекцию, которая была меньше чем за 3 месяца до исследования.
Положительный результат исследования характерен для недавней инфекции.
При сомнительном результате необходимо повторное исследование через 1-2 недели.
Отрицательный результат, однако, не всегда исключает острую инфекцию ВПГ, потому что инфекция может быть на ранней стадии, и антитела класса IgM ещё не наработались.
Положительный результат исследования указывает на наличие инфекции.
При получении сомнительного результата необходимо повторное исследование не ранее, чем через 1-2 недели.
Положительный результат исследования свидетельствует о наличии инфекции.
При сомнительном результате необходимо повторное исследование не ранее, чем через 1-2 недели.
Отрицательный результат указывает на то, что пациент не был заражен, но не всегда исключает острую инфекцию ВПГ 2-го типа. В течение первых 2-3 недель после заражения результат определения антител IgG может быть отрицательным. Если клинически подозревается заражение, несмотря на отрицательный результат, необходимо повторное исследование не ранее чем через 1-2 недели.
Определение антител IgG к ВПГ 2-го типа можно использовать для уточнения, заражен ли пациент изолированно вирусом ВПГ 1-го типа или ВПГ 1-го и 2-го типа.
Серологическая диагностика инфекции, вызванной ВПГ 1 типа и ВПГ 2 типа