что нельзя делать когда капаешь глаза
Методы введения лекарственных средств
28 Окт Методы введения лекарственных средств
Наиболее часто для лечения различных заболеваний глаз лекарственные средства вводятся местно в конъюнктивальный мешок в виде глазных капель или мазей.
Глазные капли (растворы, суспензии) и мази (гели), глазные лекарственные пленки (ГЛП) являются специально разработанными для применения в офтальмологии формами лекарственных средств.
В их состав, помимо активного вещества, оказывающего лечебное действие, входят различные вспомогательные (неактивные) компоненты, которые необходимы для сохранения стабильности лекарственной формы. Однако следует помнить, что вспомогательные вещества могут выступать в роли аллергенов и оказывать негативное воздействие на ткани глазного яблока и его придатков.
Для угнетения роста микрофлоры при загрязнении препарата используются консерванты. Все консерванты оказывают различной степени выраженности токсическое воздействие на эпителий роговицы и конъюнктивы.
У пациентов с дистрофическими и аллергическими заболеваниями роговицы, конъюнктивы и у детей лучше использовать препараты, не содержащие консервантов (например: фирма Santen Оу, Финляндия, выпускает раствор кромогликата натрия [МНН] в тюбик-капельницах по 0,25 мл, предназначенных для однократного применения под торговым названием «Лекролин»).
В качестве консервантов наиболее часто используются следующие вещества: бензалкония хлорид (0.005-0,01%), фенилэтиловыи спирт (0,5%), бензетония хлорид, хлоргексидин (0,005—0,01%), цетилпиридинум хлорид, бензоат, хлоробутанол (0,5%), пропионат, борная кислом (до 2%), ртутные консерванты — фенилртути нитрат (ацетат, борат) 0,001-0,004%, тиомерсал — 0,002%.
Следует от метить, что в современной фармацевтике все реже применяются ртутные консерванты, борная кислота и бораты. Наиболее удобными и безопасными консервантами в настоящий момент являются бензалкопия хлорид, хлорбутанол и хлоргексидин. Изменяется не только спектр используемых консервантов, но и их концентрации. В последние годы используются более низкие концентрации. Снижение концентрации достигается за счет комбинированного использования нескольких консервантов.
Для уменьшения скорости выведения препарата из конъюнктивального мешка используются вещества, увеличивающие вязкость (пролонгаторы). С этой целью используют следующие вещества: карбоксиметилцеллюлоза, декстран 70, гидроксиэтилцеллюлоза, метилцеллюлоза, гидроксипропилметилцеллюлоза, желатин, глицерин, пропиленгликоль, поливиниловый спирт, повидон.
В зависимости от используемых вспомогательных веществ или носителей время действия 1 капли различно. Наиболее короткое действие у водных растворов, более длительное при использовании растворов вискоактивных веществ, максимальное — у гелиевых растворов. Например, однократная инстилляция водного раствора пилокарпина [МНН] действует 4—6 ч, пролонгированного раствора на метил целлюлозе — 8 ч, гелиевого раствора — около 12 ч.
Для предотвращения распада активного вещества, входящего в состав препарата, под воздействием кислорода воздуха используют антиоксиданты (бисульфит, ЭДТА, метабисульфит, тиосульфат).
Кислотность слезы человека в норме находится в пределах от 7,14 до 7,82. Способность веществ проникать через роговицу в переднюю камеру в значительной степени зависит от степени их ионизации, которая определяется pH раствора. Кислотность раствора влияет не только на особенности кинетики препарата, но и на его переносимость. Если pH вводимого раствора значительно отличается от pH слезы, у человека возникает чувство дискомфорта (жжение, зуд и т.д.). Поэтому для поддержания pH лекарственной формы в пределах 6—8 применяются различные буферные системы. С этой целью используются следующие вещества: борная кислота, борат, тетраборат, цитрат, карбонат.
На глазную кинетику лекарственных веществ оказывает влияние тоничность вводимой капли раствора по отношению к слезе. Лучшей абсорбцией обладают гипотоничные или изотоничные препараты. Как и кислотность, тоничность раствора влияет на переносимость препарата. Значительное отклонение осмотического давления в калле раствора от его уровня в слезе вызовет чувство дискомфорта (сухость или, наоборот, слезотечение и т.д.). Для обеспечения изотоничности препарата со слезной пленкой и поддержания осмотического давления в пределах 305 mOsm/л используются различные осмотические средства: декстран 40 и 70, декстроза, глицерин, пропиленгликоль.
Таким образом, эффективность лечения зависит не только от активного вещества, но и от других ингредиентов, входящих в препарат и обуславливающих его индивидуальную переносимость. Каждая фирма имеет свою формулу препарата. Если при закапывании препарата возникает выраженное жжение, то оно сопровождается слезотечением и увеличением частоты миганий, что приведет к ускорению вымывания препарата из слезы и снижению его эффективности.
Эффективность проводимой терапии зависит и от объема закапываемой капли препарата. Исследования, проведенные различными авторами, показали, что терапевтическое действие капли объемом 5 мкл соответствует 1/2 максимальной эффективности. В полной мере терапевтическое действие развивается при применении капли, объем которой находится в пределах от 10 до 20 мкл. При этом увеличение объема капли более 20 мкл не приводит к повышению эффективности. Таким образом, наиболее оправданным является объем капли в пределах 20 мкл. Поэтому рационально использовать специальные флаконы-капельницы, которые четко дозируют объем вводимой капли препарата (например, в таких флаконах фирма Pharmacia, Швеция, выпускает препарат «Ксалатан»),
При применении глазных лекарственных форм возможно развитие побочных эффектов общего характера, которые связаны с реабсорбцией действующего вещества в системный кровоток через коньюнктивальные сосуды, сосуды радужной оболочки, слизистой носа. Степень выраженности системных побочных эффектов может существенно варьировать в зависимости от индивидуальной чувствительности больного и его возраста.
Например, инстилляция 1 капли 1% раствора атропина сульфата [МНН] у детей вызовет не только мидриаз и циклоплегию, по может также привести к гипертермии, тахикардии, сухости во рту.
Большинство глазных капель и мазей противопоказано применять во время ношения мягких контактных линз (МКЛ) из-за опасности кумуляции как активного компонента, так и консервантов, входящих в состав препарата.
В случае если пациент продолжает использовать МКЛ, то его следует предупредить, что он должен снимать МКЛ перед закапыванием препарата и может их одеть вновь не ранее, чем через 20-30 мин. Глазные же мази в таком случае следует использовать только на ночь во время ночного перерыва в ношении контактных линз.
При назначении двух и более различных видов капель следует помнить о том, что при закапывании второго препарата через 30 с после первого его лечебный эффект снижается на 45%. Поэтому для предотвращения разведения и вымывания предварительно введенных капель интервал между инстилляциями должен быть не меньше 10—15 мин. Оптимальный перерыв между закапываниями составляет 30 мин.
Врач обязан не только назначить препарат, но и научить больного правильно пользоваться глазными каплями и мазями, и осуществлять контроль за выполнением назначений.
В последние годы как в отечественной, так и в зарубежной литературе довольно часто используются такие термины, как комплаентность (complace) и некомплаентность (non complace) пациента. Комллаентность — это соблюдение пациентом всех рекомендаций врача относительно режима применения лекарственных препаратов, правил их использования и ограничений (пищевых и физических), связанных с заболеванием. При некоторых заболеваниях вначале человек не испытывает никакого дискомфорта, связанного с болезнью. Его не беспокоят боль и ухудшение зрения. В то же время назначенное лечение и необходимость регулярного посещения врача изменяет привычный для него режим жизни. Для того, чтобы повысить комллаентность пациентов, врачу необходимо объяснить серьезность заболевания, а также научить больного правильно закапывать глазные капли и закладывать за нижнее веко глазные мази.
Правила закапывания глазных капель
Рис. 1. методика закапывания глазных капель (по данным М. В. Shields).
Правила закладывания глазных мазей
Рис. 2. Методика закладывания глазных мазей (по данным J.D. Bartlett).
Частота применения глазных препаратов различна. При острых инфекционных заболеваниях глаза (бактериальный конъюнктивит) частота закапывания может доходить до 8—12 раз в день, при хронических процессах (глаукома) максимальный режим не должен превышать 2-3 инстилляций в день.
Глазные мази закладываются, как правило, 1-2 раза в день. Не рекомендуется использовать глазную мазь в раннем послеоперационном периоде при впутриполостных вмешательствах и при проникающих ранениях глазного яблока.
Общие требования к годности фабрично изготовленных капель — 2-3 года при условии хранения при комнатной температуре вне воздействия прямого солнечного света. После первого открывания флакона — срок использования препарата не должен превышать 1 мес.
Глазные мази имеют срок годности, в среднем, около 3 лет при тех же условиях хранения.
Для того чтобы увеличить количество препарата, поступающего в глаз, используют методику форсированных инстилляций. Для этого проводят шестикратное закапывание глазных капель с интервалом 10 мин в течение часа. Эффективность форсированных инстилляций соответствует субконъюнктивальной инъекции.
Дополнительным путем введения является использование периокулярных инъекций ( субконьюнктивальные, парабульбарные и ретробульбарные инъекции)
Рис. 3. Субконъюнктивальная инъекция.
Парабульбарная инъекция (1-й способ)
Рис. 4. Парабульбарная инъекция (1-й способ).
В особых случаях вводят лекарственные средства непосредственно в полость глаза (в переднюю камеру или в стекловидное тело). Введение проводят в условиях операционной во время полостной операции или как самостоятельное вмешательство. Как правило, объем вводимого препарата не превышает 0,2—0,3 мл. В переднюю камеру раствор препарата вводят через парацентез.
Лекарственные препараты могут также вводиться с помощью фоно-или электрофореза.
При электрофорезе лекарственные вещества вводятся в организм через неповрежденную поверхность кожи или слизистой с помощью постоянного тока. Количество вводимого вещества дозируют изменяя размер электродов, концентрацию раствора, силу тока и продолжительность процедуры. Вещества вводятся с положительного или отрицательного электродов (иногда с обоих электродов) в зависимости от заряженности молекулы лекарственного вещества.
Электрофорез проводят ежедневно, при необходимости можно проводить несколько процедур в течение дня с интервалом в 2—3 ч. Курс лечения включает 10—25 процедур. Повторный курс лечения следует проводить через 2—3 мес, детям — через 1,5-2 мес. Электрофорез можно сочетать с фонофорезом, УВЧ-терапией и диадинамотерапией.
Электрофорез применяется для лечения воспалительных, ишемических и дистрофических процессов в тканях глаза, кровоизлияний и травм органа зрения.
Для лечения заболеваний глаз применяются внутримышечные и внутривенные инъекции и инфузии, а также пероральное введение препаратов (таким образом, вводятся антибиотики, кортикостероиды, плазмозамещающие растворы, вазоактивные препараты и др.).
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая
Соринка попала в глаз: как безопасно извлечь ее
Мы довольно часто испытываем дискомфорт в глазах – что-то попало в глаз, а что непонятно, и как это достать – тоже. Причину дискомфорта в зеркале не видно, а попытки проморгаться не дают желаемого эффекта. Врачи имеют на этот случай несколько советов для вас – как вытащить соринку быстро и безопасно.
Для начала нужно подготовить несколько вещей, которые помогут вам провести манипуляцию.
Руки должны быть чисто вымыты и высушены. Не используйте полотенца с ворсом, иначе можете занести в глаз еще больше мусора. Освещение должно быть достаточным, самое лучшее – естественный дневной свет.
Возможно, вам понадобится помощник.
Убираем видимую соринку
Легче удалить что-либо из глаза то, что вы видите. Для начала нужно найти хорошо освещенное место и взять с собой зеркальце.
Если вам не помогает способ просто закапать в глаза капли, тогда воспользуйтесь влажной салфеткой. Оба метода можно использовать и тогда, когда вы не видите соринки, а только ощущаете ее.
Что нельзя делать, если в глаз попал инородный предмет
Самое ценное, что у вас – это здоровье и здоровье глаз в частности. Возможность видеть – это дар, который нужно ценить. При заболеваниях глаз, частичной слепоте жизнь теряет свои краски и у вас может появиться масса сложностей. Именно поэтому крайне важно сохранять глаза от повреждений и попадания инородных предметов. Следует соблюдать все меры предосторожности даже тогда, когда вы извлекаете мельчайшую соринку.
Иногда при несоблюдении правил гигиены и при неправильном поведении можно травмировать глаз или занести инфекцию. И тогда простое извлечение соринки выльется вам в целую эпопею.
Вот несколько запретных приемов:
Если вы сильно волнуетесь, и у вас трясутся руки, лучше не трогайте глаза, чтобы не нанести непоправимый вред. Также откажитесь от поездки за рулем, когда чувствуете, что с глазами что-то не так.
Всегда прикасайтесь к глазам только чисто вымытыми руками, иначе последствия могут быть крайне неприятными – вы можете инфицировать глаз и получить «в награду» конъюнктивит, ячмень и кератит.
Когда поможет только врач?
Если у вас никак не получается извлечь сор из глаза, тогда стоит обратиться к доктору. Специализированная медицинская помощь нужна также, когда:
Во всех вышеперечисленных случаях стоит бежать за врачом. Офтальмолог даст консультацию и поможет избавиться от дискомфортных ощущений, при необходимости пропишет лечение.
По окончании операции витрэктомия пациенту накладывают повязку на оперированный глаз, не допускающую попадание грязи. Следующим утром ее лучше снять, а веки (глаз трогать не нужно) обработать водным раствором 0.25% левомицетина или водным раствором 0.02% фурацилина, в котором смочен стерильный тампон. Дальше, носить повязку постоянно не рекомендуется, так как она ограничивает движения глаза.
Несколько дней после операции глаз и область вокруг глаза могут болеть. Купировать болевой синдром можно приняв таблетку одного из перечисленных препаратов: «Кетанов», «Анальгин», «Кеторол». Дозировку необходимо посмотреть в прилаженной инструкции или проконсультироваться с лечащим врачом в клинике.
В восстановительном периоде
Нижеследующие рекомендательные правила разработаны специально, они общие для всех. Однако, если наблюдаются индивидуальные особенности течения послеоперационного периода, лечащий врач разработает персональную схему лечения, составит график послеоперационных осмотров. Дальнейшие рекомендации необходимо уточнять у врача, при посещении клиники.
Острота зрения и необходимость в очках
На постепенное восстановление зрения после операции может уйти 2 – 3 месяца. В некоторых случаях, зрение повышается медленно в течение полугода. По наблюдениям, данный процесс более долгий у людей пожилых, а также пациентов, имеющих близорукость или сахарный диабет.
При постепенном восстановлении зрения, некоторые пациенты ощущают искажение линий видимых объектов либо их двоение. Подобные явления постепенно проходят в отдаленном послеоперационном периоде и, как правило, исчезают совсем.
Советы и рекомендации
Ограничения, обязательные в первые послеоперационные дни, в дальнейшем не актуальны. Однако, для сохранения зрения, пациенту стоит прислушаться к ряду полезных рекомендаций:
Полезная информация
Если завершающим этапом операции стало введение в глаз газа, то послеоперационный период будет сопровождаться некоторыми особенностями. В первые дни восстановления, острота зрения будет крайне низкой, из-за слабой способности газа пропускать свет к сетчатке. По мере того, как газ рассасывается (до двух недель), начнет светлеть верхняя зона поля зрения. Пациент станет отмечать, изменяющийся в зависимости от движений головой «уровень разделения сред». К 10 дню или немного раньше, газ в глазу уменьшится до 1/3 объема стекловидного тела. В этот момент, его единый пузырек, может разделиться на несколько. У определенных пациентов (это очень индивидуально), при расширении газа, может отмечаться повышенный уровень внутриглазного давления. Высокий офтальмотонус, нередко сопровождается болью и покраснением глаза. Такая ситуация требует скорейшего обращения к лечащему врачу!
Пациентам следует помнить, что силикон в глазу, особенно в раннем послеоперационном периоде, нередко способствует ускорению катарактального процесса помутнения хрусталика, провоцирует повышение уровня ВГД.
На последнем этапе операции или после нее в орбитальную область глаза вводится противовоспалительный препарат («Дексаметазон», «Кеналог», «Дипроспан»). Количество его минимально (до 0,5 мл), однако, у ряда пациентов, особенно с диабетом, в течение нескольких первых суток после введения, может наблюдаться повышение сахара крови.
О закапывании препаратов для глаз
Ускорение процесса восстановления, в послеоперационном периоде зависит от регулярного закапывания дезинфицирующих и противовоспалительных капель для глаз. Делать это нужно регулярно с соблюдением определенных правил:
Чтобы эффект от воздействия лекарственного препарата был максимальным, а его возможные побочные действия сведены к минимуму, необходимо легко подушечкой пальца помассировать область внутреннего угла глаза.
Несколько назначенных лекарственных препаратов, вносят с пятиминутным интервалом. Препарат для снижения уровня внутриглазного давления, целесообразно применять в последнюю очередь. После использования, пузырек плотно закрывают и хранят согласно указанным в инструкции требованиям.
Что делать и чего не делать при конъюнктивите?
К каким последствиям приводит самолечение конъюнктивита, и как лечить его правильно?
Увы, на начальных стадиях люди не спешат к специалисту, пытаясь снять покраснение самостоятельно. Делать этого категорически не стоит, ведь заболевание может быть заразно и чревато осложнениями. К каким же последствиям приводит самолечение конъюнктивита, и как лечить его правильно?
Конъюнктивит — какой он и чем опасен?
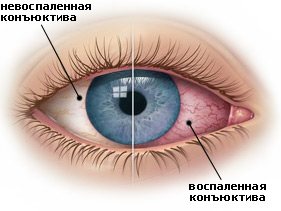
Конъюнктивит — заболевание, которое сопровождается покраснением глаз, жжением, зудом, слезотечением. Существует несколько видов конъюнктивита, каждый из которых требует «своего» лечения и может привести к серьезным осложнениям при его отсутствии.
Вирусный
Заподозрить его стоит, если к общим симптомам присоединяется реакция на яркий свет, нечеткость зрения, появляются выделения из глаз, которые со временем усиливаются. Могут быть боли в области ушей, появление бугорков (лимфатических узлов) возле ушей и на шее.
Этот вид конъюнктивита опасен тем, что заразен, может распространиться на веки (блефарит), роговицу (кератит), ведет к резкому падению остроты зрения.
Бактериальный (гнойный)
Признаки бактериального конъюнктивита схожи с инфекционной формой. Покраснение наступает резко, глаза гноятся. Отекают, слипаются и покрываются коркой веки, а в нижнем своде образуется нитеобразная слизь.
В этом случае очень важно соблюдать гигиену, иначе воспалительный процесс перейдет на роговицу. Также гной может скопиться в передней камере глаза (гипопион).
Грибковый
Грибковый конъюнктивит вызывают порядка 50 видов грибков. Он сопровождается изъязвлением конъюнктивы, образованием зеленоватого налета, пленок. Выделения из глаз часто отсутствуют или незначительны. Чем позже обнаружен грибок, тем сложнее его лечить. А попытки справиться с ним самостоятельно могут и вовсе привести к гибели глаза.
Важно: вирусный, грибковый и бактериальный конъюнктивиты заразны. А при отсутствии лечения перетекают в хроническую форму.
Аллергический
На него укажут отечность век и зуд. Причем чем сильнее больной трет глаза, пытаясь избавиться от дискомфорта, тем ярче проявляются симптомы.
Часто такой вид конъюнктивита возникает при аллергии на пыльцу растений (поллинозе) или контактные линзы. Лечить самостоятельно его нельзя, это может спровоцировать еще большую аллергическую реакцию.
Травматический и химический
Эти виды конъюнктивита связаны с воздействием на глаза внешних факторов. При травматическом — это попадание в глаз инородного тела. Сопровождается болью, давящими, колющими ощущениями, чувством распирания и песка в глазу.
Как правило, воспаление конъюнктивы при этом происходит в одном глазу, и часто больной догадывается, как получил травму. Не пытайтесь сами достать инородное тело! Срочно обратитесь к врачу!
Химические конъюнктивиты связаны с попаданием в глаз веществ, в составе которых есть кислоты и щелочи. Эти компоненты вызывают ожог, который ведет к воспалению слизистой. Ожог глаз — это экстренная офтальмологическая ситуация, он может привести к слабовидению.
Лечение конъюнктивита: чем поможет офтальмолог?
Стратегию лечения врач выбирает в зависимости от вида конъюнктивита. Болезнь лечат с помощью медикаментов, промываний и физиопроцедур.
Медикаменты
При аллергическом конъюнктивите необходимо установить причину и прекратить контакт с аллергеном. Параллельно назначают противоаллергенные, противоотечные препараты, капли для снятия воспаления, витамины и другие общеукрепляющие средства.
Бактериальные конъюнктивиты лечат антибиотиками. Их одновременно назначают внутрь и наружно, курс обычно составляет 7–14 дней. Инфекционный вид лечат противовирусными, иммуностимулирующими и бактерицидными препаратами местного (капли, мази, гели) или общего действия.
Медикаментозная терапия при грибках глаза сложная, включает местные и общие противогрибковые и иммуноукрепляющие средства. В особых случаях ставят капельницы.
При травмах, ожогах врач назначит ранозаживляющие, противоотечные, противомикробные средства в форме капель, спреев При тяжелом течении любого вида конъюнктивита может быть назначен курс уколов.
Промывания
При конъюнктивите крайне важно соблюдать правила гигиены, поэтому курс лечения включает частые промывания глаз. Для этого назначают растворы, травяные отвары с обеззараживающим действием или просто чистую воду.
Для проведения процедуры есть специальные емкости (маленькие рюмки овальной формы) и приспособления (шприцы, груши ).
Физиотерапия
Физиолечение при конъюнктивите предполагает введение лекарственных средств с помощью методов физического воздействия — тока (электрофорез), лазера (лазерофорез), магнита (магнитофорез), ультразвука (фонофорез)
Используют растворы с противоаллергенным, противоотечным, антисептическим, ранозаживляющим, смягчающим, противовоспалительным действием.
Покраснение и зуд в глазах: что делать?
При первых признаках конъюнктивита следует немедленно обратиться к офтальмологу. Но возможность посетить специалиста «здесь и сейчас» есть не всегда. Поскольку заболевание может быть заразным, нужно соблюдать меры предосторожности.
Правила гигиены до визита к врачу:
Исключение — попадание в глаза химических веществ. В этом случае, напротив, обильно промойте глаза кипяченой водой.
Заметили покраснение, слезоточивость и зуд глаз? Не ждите, когда «само пройдет», и не занимайтесь самолечением.
Что делать, если поцарапал роговицу?
Царапина на роговице – одна из самых часто встречаемых травм глаза. Роговица представляет собой прозрачную переднюю поверхность глаза. При травмировании роговицы нарушается целостность эпителия роговицы – защитного внешнего слоя. Это самая настоящая открытая рана, куда может попасть инфекция. Именно по этой причине при подозрении на царапину роговицы важно сразу обратиться за медицинской помощью.
Как возникают царапины на роговице?
Повредить роговицу проще простого. Получить царапину можно от любого, даже мельчайшего предмета, или в процессе вполне безобидной деятельности. Можно поцарапаться о ветку куста, лист бумаги, кисточку для макияжа. Ваш глаз может пострадать во время спортивной игры, или игры с домашним животным, да и просто вы можете неудачно почесать глаз.
Это может быть даже ненастоящая травма: просто в глаз попал песок, пыль и прочие мелкие частицы. Попала песчинка в глаз, вы почесали – вот вам и ранка на роговице.
Вероятность получить царапину на роговице возрастает, если вы страдаете от сухости глаз. Особенно если вы регулярно просыпаетесь с ощущением сухости в глазах. Если глаза страдают от недостатка влажности во время сна, роговица может прилипнуть к веку. Поутру вы открываете глаза, и веки разрывают эпителий роговицы. Вот так запросто «на ровном месте» вы получаете болезненную ссадину.
Существует такая иллюзия, что контактные линзы защищают роговицу от различного рода травм. Но на самом деле контактные линзы даже могут спровоцировать повреждение нежного слоя, особенно если вы долго их носите и не соблюдаете правила ухода и эксплуатации.
Симптомы царапины на роговице
Роговицу можно смело назвать самой чувствительной частью организма, по этой причине даже маленькая ранка будет доставлять много боли. Вам будет казаться, что в глазу не просто соринка, а самое настоящее «бревно с сучками».
При травматизации роговицы вы ощутите резкий дискомфорт, глаза покраснеют и станут очень чувствительны к свету. Глаза начинают очень сильно слезиться, вас не будет покидать ощущение, что в глаз что-то попало. Некоторые люди жалуются на то, что у них начинает болеть голова или появляется тупая боль в глазу, и возникают проблемы со зрением. Может начаться нервный тик, ощущаться подташнивание.
Так что если вы подозреваете, что поранили роговицу и испытываете некоторые из этих симптомов – вам пора за срочной медицинской помощью.
Чем грозит царапина на роговице?
Если вы чувствуете, что в глаз что-то попало, вы инстинктивно начинаете тереть глаз, но делать так не стоит – вы усугубите проблему, если инородное тело все еще в глазу. В ранку попадают бактерии, и может начаться воспалительный процесс, возрастает риск получить инфекционное заболевание.
Еще один частый совет при попадании соринки в глаз – промыть глаза проточной или бутилированной водой. Но это совет из числа вредных и опасных для здоровья. В любой, в том числе бутилированной воде, живут микроорганизмы, например, такие как Acanthamoeba. Если эти амебы попадают в глаз, да еще и с поцарапанной роговицей, то может развиться очень серьезное заболевание с угрозой потери зрения. Так что лучше промывать глаза стерильным физиологическим раствором для промывания глаз или многоцелевым раствором для контактных линз.
Если вы промыли глаз, но симптомы не прошли, тогда стоит бежать за врачом, чтобы не усугубить состояние.
Для диагностирования царапины на роговице, врач закапает вам в глаза специальные обезболивающие капли, чтобы можно было провести диагностику на открытом глазу. Другой вид глазных капель поможет доктору оценить степень истирания при осмотре глаза синим светом и под особым микроскопом, который именуется щелевой лампой.
С глаза берется мазок на посев, чтобы выявить наличие инфекции.
Как лечить царапину на роговице?
Лечение зависит от тяжести травмы и причины. Если царапина мелкая, тогда врач выпишет вам смазывающие капли без консервантов. Такие капли увлажняют поверхность глаза и гарантируют комфорт в то время, как глаз будет заживать естественным путем.
Для лечения мелких царапин иногда рекомендуют использовать глазные капли с антибиотиками, чтобы во время заживления в глазу не распространилась инфекция. Если ранка на роговице неглубокая, она заживет быстро, на это уйдет всего пара-тройка дней.
В некоторых случаях придется прибегнуть к мази с антибиотиком, которую закладывают в глаз на некоторое время, иногда рекомендуют использовать стероид для уменьшения воспаления и что-то для облегчения боли и чувствительности к свету. Если царапина глубокая, то она может заживать достаточно длительное время, а кроме того может образоваться рубец, который может оказывать влияние на зрение.
В особых случаях используют бандажные контактные линзы. Такие линзы продаются только по рецепту и используются вместе с каплями. Эти линзы обеспечивают обезболивающий эффект и ускоряют процесс заживления.
Обычные контактные линзы в случае повреждения роговицы не помогут, и даже могут стать причиной развития инфекции, так что от них на некоторое время стоит отказаться. О том, когда можно надевать привычные контактные линзы, вам сообщит окулист. Повторный визит к офтальмологу обычно назначают спустя сутки после первичного обращения.
Если приступить к лечению царапины незамедлительно, то вполне возможно избежать серьезных проблем со зрением. Но если рана глубокая, да еще и в центре роговицы, тогда может остаться шрам, а острота зрения снизится.
Очень опасно оставить без своевременного лечения глубокую царапину – на ее месте может появится язва роговицы, которая может спровоцировать потерю зрения. Особенно опасны царапины вследствие травмирования органическими веществами. Они провоцируют изъязвление роговицы.
Всегда прислушивайтесь к советам вашего доктора и не пропускайте визиты. Может случиться так, что заживление идет не по плану и может появиться эрозия роговицы и прочие осложнения.
Как защитить роговицу глаза от появления царапин?
Бережное отношение к глазам – вот самая главная мера предосторожности, которая поможет уберечь роговицу от повреждения.
При проведении строительных, сварочных работ не забывайте надевать защитные очки или предохранительные очки. Если при проведении работ образуются мелкие частицы, или искры, глаза требуют особо тщательной защиты. Защитные очки могут пригодиться также при занятиях спортом, проведении работ на улице (стрижка травы), использовании электроинструментов.
Очень важно правильно пользоваться контактными линзами. Нужно знать, в течение какого периода времени их можно носить, как ухаживать, какие растворы использовать, а также как их утилизировать. Окулист даст вам необходимые советы по поводу того, как использовать линзы без вреда для здоровья.
В случае, когда роговица истирается вследствие сухости глаз, стоит получить консультацию офтальмолога. Он подскажет, как правильно и какими средствами стоит поддерживать увлажненность глаз.