что значит амбулаторное обследование
Амбулаторное лечение
Амбулаторное лечение, в сложных жизненных случаях, показано для достижения быстрого и стабильного результата. Пациенту рекомендуется амбулаторно-поликлиническое наблюдение. Комплекс нейрометаболических процедур подкреплен психотерапией и массажем, который хорошо влияет как на обменные процессы организма, так и при снятии дневного стресса.
Клиника «Преображение» предлагает новую форму медицинской помощи которую разработали специалисты клиники. Уникальные стационар замещающие методики предполагают высококвалифицированную помощь с индивидуальным подбором программы и адаптации терапии для каждого человека. Гарантируется полная анонимность.
Амбулаторное лечение заболеваний нервной системы нашими методиками дает хорошие результаты для людей переживших тяжелый стресс, травму, неспособных справиться с ситуацией самостоятельно. При необходимости ведется параллельная работа с близкими пациента. Так же используются современные методики восстановительной медицины.
Амбулаторное лечение психических расстройств
Амбулаторный способ лечения показан для пациентов, страдающих:
Комплексную терапию психиатры рекомендуют в качестве восстановительной программы после инсульта, коррекции проявлений ВСД, помощи при головных болях, головокружениях и пр.
Этапы амбулаторного лечения психических заболеваний
В комплексной терапии используются
Клиника «Преображение» использует современные психотропные медикаменты, антиконвульсанты, ноотропы, витаминно-минеральные комплексы и др. средства, которые способствуют эффективному лечению психических заболеваний, успокаивают, поддерживают организм. Комплекс определяется врачом по результатам обследований. Метод особенно актуален в случаях, когда проблемы с ЖКТ не позволяют медикаментам усваиваться.
В чем разница между амбулаторным и стационарным лечением?
Амбулаторное и стационарное лечение в равной степени востребованы на территории Москвы и Московской области, однако не каждый знает, в чем заключаются различия между ними. Наша наркологическая клиника «Угодие» специализируется на возвращении к нормальной жизни людей с алкогольной зависимостью.
Штат клиники укомплектован врачами высокого уровня с большим опытом работы, навыками в психологии общения с зависимыми пациентами. У нас проводится как стационарное, так и амбулаторное лечение. Плюсы и минусы каждого вида рассматриваются ниже. По рекомендации врача пациент может выбрать способ взаимодействия с врачами, от этого зависит цена на услуги.
Амбулаторное и стационарное лечение: разница
Амбулаторное лечение применимо в случае, когда пациент обладает силой воли, дисциплинирован и по каким-либо причинам не может проводить все время в клинике. Он должен будет посещать процедуры и регулярные консультации лечащего врача без помещения в больничную палату. Лечение пациента проводится анонимно, без постановки на учет и никакие данные не передаются третьим лицам. У этого метода очень много плюсов:
Стационарное лечение будет оптимальным вариантом для тех пациентов, которые не в состоянии самостоятельно обратиться в клинику, а также самостоятельно воздерживаться от употребления алкоголя. Нежелание бороться с алкоголизмом на амбулаторном лечении приводит к тому, что человек быстро срывается, всячески увиливает от повторного посещения врача, анализов и процедур. Стационар подразумевает изоляцию зависимого (но только с его согласия) на территории клиники с возможностью прогулок, досуга и посещения родными и близкими.
Значимыми преимуществами здесь можно назвать:
Стационарное и амбулаторное лечение одинаково помогают зависимым. Главное – пробудить в человеке желание бросить пить. Врачи клиники «Угодие» оказывают первую помощь на дому и, в крайних случаях, немедленную госпитализацию. Обращение к докторам стоит недорого, гораздо меньше тех денег, что алкоголик вынесет из дома, если вовремя не помочь ему избавиться от зависимости.
Звоните в наркологическую клинику «Угодие» в любое время по телефонам 8(495)475-65-52 или 8(495)475-54-24, помощь оказывается круглосуточно.
Разница амбулаторного и стационарного лечения
при заказе с сайта
Звоните! Работаем круглосуточно!
Содержание:

Чтобы борьба оказалась эффективной, следует выбрать подходящую клинику. Хорошо, если это будет медицинское упреждение частного типа. Тогда все услуги можно будет получить на анонимных условиях.
Особое внимание рекомендуется уделить формату планируемой терапии. Отличия амбулаторного и стационарного лечения существенны. Нужно обязательно их учесть.
Чем отличается амбулаторное от стационарного
Разница амбулаторного и стационарного лечения очевидна. В первом случае больной все свободное время находится в привычных для него домашних условиях. В наркоцентр он приходит лишь для того, чтобы пройти назначенные врачом процедуры, получить консультации узких специалистов, сдать анализы.
Стационарный курс рассчитан на то, что пациент с момента госпитализации до выписки лежит в клинике. Он располагается в палате и не покидает территорию медучреждения, пока нарколог его не выпишет.
Особенности амбулаторного курса

Преимущества у данной программы следующие:
Особенности стационарного лечения

Если не поддержать такого пациента, он будет постоянно срываться. Многократные рецидивы плохо сказываются на состоянии здоровья и эмоциональном фоне. Тогда больной может утратить веру в выздоровление и с головой погрузиться в асоциальный образ жизни.
В стационаре зависимые изолированы от привычной окружающей среды. Они проводят много времени наедине с собой. За каждым их шагом следят медицинские сестры и врачи. Если пациенту вдруг станет плохо, ему тут же окажут необходимую помощь.
Среди преимуществ стационарной схемы:
Лечение в стационаре является более эффективным. Это максимум, который наркологи могут предложить больным. Его должны выбирать лица с тяжелой формой зависимости, нуждающиеся в круглосуточном контроле.
Основные этапы стационарного и амбулаторного лечения
Несмотря на различия в стационарном и амбулаторном лечении, этапы эти программы включают в себя одинаковые:
Когда терапия подойдет к концу, резко вливаться в новую жизнь доктора не рекомендуют. Нужно двигаться медленно, но строго в заданном направлении. Как адаптироваться к здоровому образу жизни, подскажут сотрудники специализированного реабилитационного центра для алко- и наркозависимых. Если есть возможность некоторое время провести в таком учреждении, не нужно ее упускать.
Как лучше лечиться — амбулаторно или стационарно

Временные неудобства, связанные с постоянным нахождением в медицинской клинике, окупятся сторицей. Домой человек вернется здоровым и уверенным в завтрашнем дне.
Что значит амбулаторное обследование
Доктор Питер
Кому и когда нужна амбулаторная онкология
Можно ли без отрыва от дома лечиться в онкологическом стационаре? Борис Каспаров, к.м.н., заведующий Клинико-диагностическим отделением НМИЦ онкологии им. Н.Н. Петрова, рассказал «Доктору Питеру» о том, как стационар-замещающие технологии могут облегчить жизнь пациентам.
— Борис Сергеевич, под словосочетанием «амбулаторная онкология» мы подразумеваем помощь пациентам с установленным диагнозом в районной поликлинике. Как и зачем амбулаторная помощь оказывается в стационаре?
И лечиться можно в условиях, когда пациент живет дома, но регулярно посещает клинику. Большинство исследований и даже процедур, назначенных врачом, можно сделать амбулаторно.
Есть еще одна важная часть амбулаторной помощи — паллиативная: когда человека уже нельзя вылечить, ему необходимо создать условия, в которых он без страданий проживет оставшуюся часть жизни.
— Но ведь такие пациенты чаще всего лежат в клинике?
— Что нужно, чтобы лечение, которое раньше проводилось только в стационаре, теперь могло быть доступно амбулаторно?
— Есть такое понятие «стационар-замещающие технологии». Они позволяют делать то, что раньше делалось в стационаре, амбулаторно. Например, у нас есть целое отделение малой хирургии, где мы проводим процедуры, которые не требуют круглосуточного наблюдения медперсонала: малые гинекологические вмешательства, иссечения в онкодерматологии. Кроме хирургических вмешательств, есть много других процедур: фотодинамическая терапия новообразований кожи (вводится фотосенсибилизирующий химиопрепарат, в разы усиливающий воздействие света, который «убивает» раковые клетки), криодеструкция (охлаждение тканей до предельно низких температур). Есть новообразования, которые невозможно прооперировать, но можно уменьшить их криодеструкцией и таким образом снять боль.
У нас есть пациенты, которые даже не говорят родственникам, что болеют и проходят химиотерапию, — ничего не заметно благодаря использованию параллельно с химиотерапией холодовых шлемов для профилактики аллопеции (выпадения волос).
В амбулаторных условиях можно выполнять и химиотерапию — так называемую краткосрочную.
— Считается, что в Петербурге есть где лечиться, но нет клиник, где можно реабилитироваться после лечения. Точнее, есть, но их всего две…
— Третья — у нас, в НМИЦ онкологии. У нас есть целое амбулаторное отделение, где мы занимаемся реабилитацией пациентов после хирургических операций, после лучевой терапии, корректируем лимфедему (лимфатический отек руки) после хирургического лечения рака молочной железы, недержание — после вмешательств на органах малого таза, и так далее.
— Все же получается, что амбулаторная онкология нужна прежде всего тем, кто уже прошел полноценный курс лечения. Тем временем к вам приезжают люди, которым даже окончательный диагноз еще не установили.
— С одной стороны, НМИЦ онкологии им. Петрова — учреждение четвёртого уровня, то есть должен оказывать высокотехнологичную помощь. В идеале это означает, что мы должны заниматься только теми, кому не могут помочь на первых трех уровнях. Первый уровень — терапевт, он что-то заподозрил и послал человека к районному онкологу. Тот делает то, что нужно на своем уровне: назначает специальные исследования. Дальше, если диагноз поставлен или нужно его уточнить, человек направляется в онкодиспансер, там его диагностируют, определяют тактику лечения и, собственно, лечат — хирургия, химиотерапия или лучевая терапия (или все сразу). А вот если пациенту требуется что-то более сложное, чего в онкодиспансере нет, — тогда его направляют к нам. В этом случае пациент уже обследован, диагноз поставлен, определены вопросы и запросы — понятно, что хотят от нас получить.
Но это идеальная ситуация — так должно быть. В жизни в 99% случаях из регионов пациенты приезжают к нам частично или вообще не обследованные. Со снимком МРТ сомнительного качества, на котором «что-то нашли». Иногда приезжают те, кого ни диагностика, ни лечение, которые доступны в регионе, никак не устраивают ни по срокам, ни по качеству. В регионах МРТ или ПЭТ-КТ можно ждать месяцами, а человек с подозрением на онкологическое заболевание не может ждать так долго. Так и получается, что к нам идут делать «сразу всё»: и диагностироваться, и лечиться.
— Нам обещают, что когда заработает национальная программа «онкология», специализированная эффективная помощь будет доступна в любом уголке страны. Если МРТ и ПЭТ-КТ можно купить, то где взять специалистов?
— Национальный медицинский исследовательский центр должен не только лечить, но и учить. Регулярно ездим с циклами лекций по Северо-Западу (были уже в Вологде, Архангельске), готовимся к выездам в Южный и Северо-Кавказский федеральные округа. Наш цикл будет постоянно обновляться. Мы будем стараться сделать всё, чтобы и в регионах качественная и своевременная помощь стала доступной.
Уже сейчас готовимся к научно-практической конференции по амбулаторной онкологии, которая состоится в следующем ноябре в Петербурге. Будет небольшой лекционный цикл, от лидеров мнений, которые специализируются на амбулаторной химиотерапии, на стационар-замещающих технологиях, на лечении сопутствующих заболеваний. Будут циклы по реабилитации.
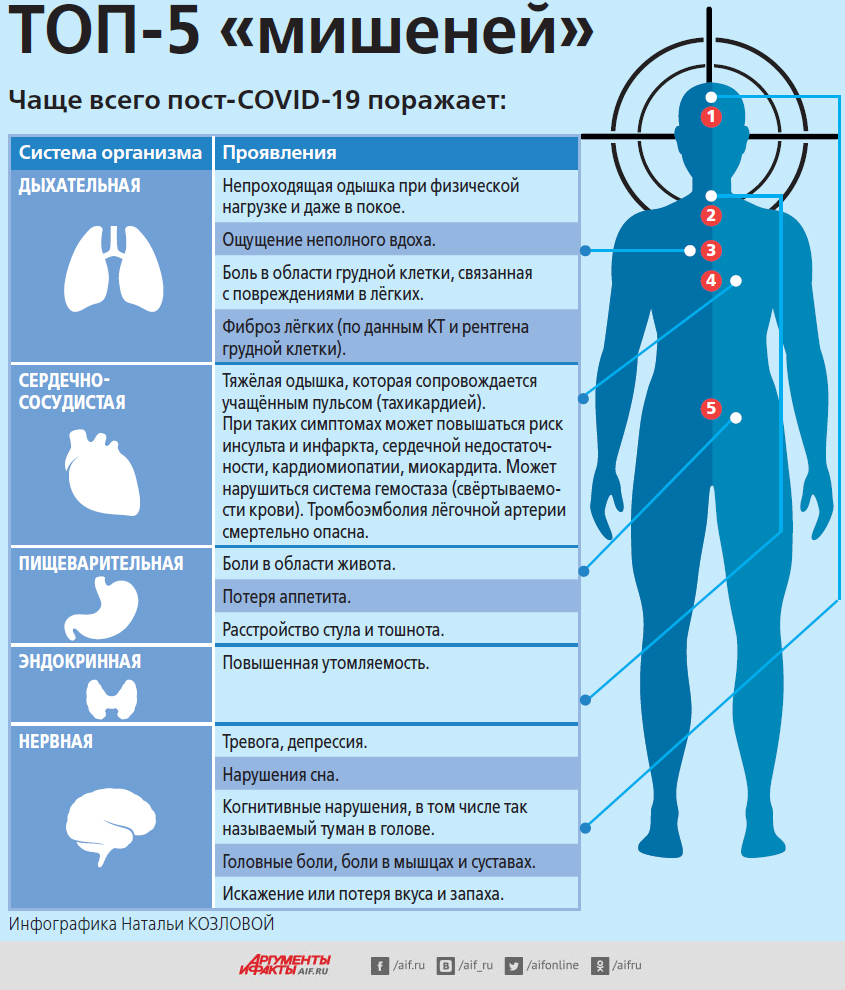
Всё прошло? Кому нужна углублённая диспансеризация после COVID-19
Нормализация температуры и два отрицательных ПЦР-теста означают лишь то, что острая фаза COVID‑19 уже позади. Человек больше не заразен и не опасен для окружающих. Но риск для его собственного здоровья и самой жизни всё ещё остаётся высоким даже после видимого выздоровления. Как не пропустить серьёзные последствия инфекции?

По мнению авторитетных мировых экспертов, даже спустя месяцы после перенесённого COVID-19 люди продолжают страдать от различных нарушений здоровья. Всего в общей сложности учёными было проанализировано 203 патологических симптома, которые могут входить в понятие «ковидный хвост». Причём проблемы могут возникнуть даже у тех, у кого болезнь протекала в лёгкой форме, и проявиться не сразу, а спустя месяцы после выздоровления.
Хроническим болезням – особое внимание
Пациенты с хроническими заболеваниями – самая уязвимая группа и в случае заражения коронавирусной инфекцией. Ведь любая инфекция – это стресс, способный привести к обострению таких патологий. А коронавирус – это очень тяжёлый стресс.
Среди всех хронических заболеваний наиболее опасными в сочетании с COVID-19 являются болезни лёгких, в частности бронхиальная астма, а также сахарный диабет, онкологические и аутоиммунные патологии. В повышенной группе риска по тромбозам находятся люди, имеющие хронические заболевания, связанные с нарушением обмена веществ, избыточным весом, хроническими заболеваниями сердца и сосудов (ИБС, атеросклероз).
Этим людям необходимо пройти углублённую диспансеризацию для предотвращения последствий постковидного синдрома, поскольку у них наиболее высок риск скрытого течения фатальных осложнений.
На этом этапе углублённой диспансеризации проводится обязательный осмотр врачом-терапевтом или врачом общей практики, а также несколько диагностических процедур:
Если на первом этапе диспансеризации были найдены осложнения (например, если показатель сатурации в покое у пациента 94 и ниже или результат теста с 6-минутной ходьбой или анализ на концентрацию D-димера в крови не в норме), то необходим второй этап.
При необходимости врач может назначить дополнительные обследования, а также направить к узким специалистам. При диагностировании осложнений или хронических заболеваний, в том числе связанных с перенесённой новой коронавирусной инфекцией, пациент направляется на диспансерное наблюдение. Там перечень обследований дополняется, назначается программа реабилитации и поддерживающей терапии.
КСТАТИ
При любых проблемах можно получить содействие страхового представителя. На этот случай разработан сервис «Линия помощи» на сайте любой страховой компании, работающей по ОМС. Эксперты помогут решить все вопросы относительно лечения с медицинскими организациями, проведут экспертизу качества медицинской помощи, дадут рекомендации по дальнейшим шагам, направив пациента в нужное медицинское учреждение.
Болезнь с продолжением
Такими терминами, как «долгий ковид», «ковидный хвост» или «постковидный синдром», врачи обозначают состояние, при котором последствия коронавирусной инфекции продолжаются ещё длительное время после окончания острой фазы заболевания. Считается, что патологические симптомы могут сохраняться на протяжении полугода и даже дольше.

Новый диагноз: Long-COVID
Эту болезнь и связанные с ней риски медикам ещё предстоит изучить. И диспансеризация – один из шагов на этом пути.

Несмотря на то что ВОЗ недавно внесла диагноз «Long-COVID» в МКБ‑10 (международную классификацию болезней), чёткое определение данного заболевания до сих пор не сформировано.
Опасный период
На данный момент у медиков ещё недостаточно достоверных знаний о причинах и самой сути постковидного синдрома. Тем не менее учёные рассматривают это явление не только как классическую постинфекционную астению, известную по таким заболеваниям, как грипп, пневмония и прочим, но и как более широкое понятие. Ведь и COVID-19, как уже известно, не просто респираторное, но мультисистемное заболевание.
Симптомы «долгого ковида» крайне разнообразны. Но самыми распространёнными, по данным исследований, являются: усталость, одышка (ощущение нехватки воздуха), проблемы с концентрацией внимания, а также неврологические симптомы, в частности туман в голове, забывчивость, тревожность. Тем не менее могут возникать и другие, самые разнообразные проявления, начиная от головокружения, учащённого сердцебиения, тремора (дрожи в конечностях), мышечных и суставных болей и заканчивая выпадением волос и сыпью на коже. Кроме того, многие пациенты теряют ощущение вкуса и запаха. У большинства из них через полгода всё само собой восстанавливается, хотя есть люди, у которых более года с обонянием и вкусом остаются проблемы.
Также известно и тоже доказано исследованиями, что у пациентов, перенёсших коронавирусную инфекцию, гораздо чаще, чем в целом в популяции, возникают сердечно-сосудистые риски (инфаркты, инсульты, тромбоэмболия). Эта опасность максимальна в ближайшие 2–3 месяца после болезни.
Женский пол – фактор риска
Как показало китайское исследование, у людей, которые перенесли болезнь тяжело, постковидный синдром в течение полугода встречается чаще, чем у тех, кто болел в лёгкой форме. Тем не менее и легко переболевшие не застрахованы от развития «ковидного хвоста». Что касается связи постковидного синдрома с пожилым возрастом и другими хроническими заболеваниями, то тут данные исследований противоречивы. Несколько повышен такой риск у пациентов с бронхиальной астмой по сравнению с теми, у кого астмы нет. Тем не менее однозначно говорить о том, что «долгий ковид» угрожает в большей степени людям с хроническими заболеваниями, пока нельзя. Пожилой возраст также не является доказанным фактором риска, более того, судя по исследованиям, «ковидный хвост» чаще развивается у молодых людей.
Стоит сказать ещё об одном доказанном факторе риска, который подтвердили все исследования. Это женский пол. У женщин постковидный синдром встречается чаще, чем у мужчин. Относительно детей пока ещё мало данных для того, чтобы утверждать, что у этой группы пациентов «долгого ковида» не бывает, но совершенно точно, что у детей он встречается существенно реже, чем у взрослых.
Без самодеятельности
Как именно лечить постковидный синдром, медики пока не знают. Но есть довольно интересная и подкреплённая предварительными исследованиями версия, что можно помочь переболевшим бороться с негативными последствиями COVID-19. Но если вопрос лечения «долгого ковида» пока остаётся дискутабельным, то не вызывает сомнений необходимость оценить потенциальный вред, который мог нанести вирус организму. Для этого как раз и была придумана и введена углублённая диспансеризация. Конечно, если человек через 2–3 месяца после болезни нормально себя чувствует, у него нет никаких тревожных симптомов, он ведёт активную жизнь, занимается спортом, то ему совершенно необязательно ходить по врачам и искать у себя какие-то патологии, повышая свой уровень тревожности. Но если есть хоть малейшие симптомы, лучше, конечно, обследоваться, благо есть такая возможность, которой, кстати, нет в большинстве других стран.
С 1 июля этого года в России запущена расширенная программа диспансеризации для переболевших COVID-19. Она включена в Программу государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021–2023 годы. То есть положена всем бесплатно по полису ОМС. Пройти углублённую диспансеризацию можно спустя 60 дней после заболевания. Если пациент болел дома, не обращаясь к врачу, и данные о перенесённом заболевании отсутствуют, то диспансеризацию можно пройти по своей инициативе. При этом очень важно удержаться от соблазна самостоятельно назначать себе анализы и особенно трактовать их. С этим может справиться исключительно врач, поскольку важны не только отклонения показателей от референтных значений, но и то, насколько они повышены или понижены, кроме того, необходимо учитывать соотношения разных показателей между собой. Те, кто не владеет этими специальными знаниями, рискуют как минимум потратить деньги зря, как максимум сделать неверные выводы и нанести себе вред самолечением.