что значит красный месяц на небе
Кровавая луна — объяснение явления, приметы и суеверия

Кровавая Луна — это полное лунное затмение в средней фазе ее жизненного цикла. И хотя оно и считается полным, земной спутник остается на небе, лишь окрашиваясь в насыщенно-красный цвет. Во все времена такие явления человечество воспринимало, как источник всех несчастий. С ними связано много суеверий, а число примет доходит до нескольких десятков.
Основные причины
Луна становится красной из-за наплыва на нее тени от нашей планеты.
Но если это полное затмение, почему сам ее диск не пропадет, а так странно и резко меняет цвет? Ответ прост: Свет от Солнца, преломляясь и рассеиваясь, сначала проходит сквозь атмосферу. Большая часть его спектра исчезает, а доходят лишь красные лучи.
Когда светило появляется на небе, свет от него пробивается через плотные слои атмосферы. Чем ниже к горизонту белый диск, тем больше его световым лучам приходится пройти препятствий. Красный спектр проходит через них без проблем — вот спутник Земли и становится «кровавым». Другая же часть исчезает, рассеивается из-за наличия в атмосфере разных плотных частиц (например, после продолжительных лесных пожаров, большого вулканического извержения).
Астрономы официально никогда не используют словосочетание «кровавая Луна», хотя представители НАСА называли ее именно так. Чаще всего в английском языке можно встретить выражение, раскрывающее это явление, — «охотничья луна» (Hunter’s Moon).
В последний раз красным светилом земляне любовались в 2011 году 15 апреля.
Суеверия и приметы
В старину с Лунными затмениями связывали все неприятные моменты — сильные морозы, ливни, засуху (в зависимости от сезона). До наших дней дошла пословица, что «красная Луна убивает семена». Багровый диск на небе сулил сильные перепады между дневной температурой и ночной.
На небо в это время смотреть запрещалось, чтобы не навлечь катаклизмы, эпидемии, голод или войну. Катастрофы, в случае чего, грозили всем членам племени или рода.
Данное явление в средние века люди связывали с нашествием на их земли ведьм. Они были уверены в одушевленности утверждали, что красный оттенок — это кровоточащие раны, которые нанесли злые силы.
Даже в Библии косвенно упоминается это явление. Согласно ей, как только начнется затмение, и белый диск станет алым, наступит неизбежный Апокалипсис.
Суеверия гласят, что на «кровавую» луну нельзя:
Приметы о любви
Денежные приметы
В полнолуние надо положить в карман монету — это привлечет финансовую удачу. На подоконник нужно положить кошелек с деньгами – красное светило зарядит его энергетикой богатства.
Штопать одежду в это время нельзя — ведет к бедности. Красное белье носить к финансовому успеху — Луна придаст уверенности в делах.
Поверья-советы
В старину в это время никогда не делали заготовки на зиму — непременно испортятся. Нельзя забывать ножи ночью на кухонном столе под светом красного светила – затупятся.
Не стоит стричься, обрезать ногти. Впрочем, все косметические процедуры в эту пору не окажут ожидаемого эффекта. Врачи стараются не назначать на этот время плановые операции.
Ложитесь спать, отвернувшись от огненного диска, чтобы не мучили кошмары. Нельзя в полнолуние начинать важные дела. Также это время считалось плохим для зачатия ребенка — родится больным и слабым.
Для проведения магических ритуалов ночь кровавого светила подходила идеально. Обряды, проведенные в это время, были самыми сильными.
Влияние Луны на человека
Ученые доказали, что красная Луна плохо влияет на людей, их здоровье, настроение и повседневную жизнь.
В этот день нужно держаться подальше от душевнобольных людей. Их состояние в этот период может резко обостриться и привести к трагедии.
Чтобы защититься от злой энергетики, надо собрать всю силу воли и «переключиться» на позитивный настрой. Нельзя, чтобы плохое настроение взяло верх. Нужно простить людям их нервность и не обострять конфликты, иначе есть риск потерять важных людей из своего окружения.
Внимание! Не стоит начинать что-то новое, подписывать серьезные документы, брать на себя финансовые обязательства. Полнолуние может придать чувства ложной уверенности, вседозволенности, но потом о принятых решениях придется горько пожалеть.
Красное затмение – это хотя и необычное, но вполне объяснимое явление. Вряд ли стоит приписывать ему магический смысл, хотя и отрицать его влияние на человека не нужно. Лучше в эту пору просто расслабиться и отдохнуть, прибегнуть к медитации, выполнить очистительные процедуры. Главное, помнить, что этого явление временное, и не переживать по этому поводу.
Паратонзиллит
Диагностика паратонзиллита
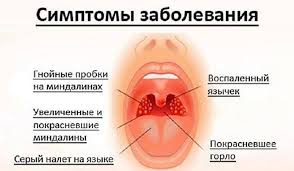
Паратонзиллит напрямую связан с вирусным воспалением, сопровождающимся повышением температуры тела, переменным кашлем, выделениями из носа и проблемы с глотанием пищи. Самым опасным фактором данного заболевания является возникновение гнойного воспаления. Этот процесс называют перитонзиллярного абсцесса. Поэтому самым важным нужно правильно поставить диагноз, подобрать лечение и не допустить до осложнений, которые лечатся только хирургическим вмешательством.
Паратонзиллит — это обостренное заболевание, которое идет бок о бок с воспалением горла или воспалением миндалин и глотки. Инфекция проникает в рыхлые ткани вокруг мембран и имеет только односторонний процесс с такими симптомами:
Абсцесс появляется, когда в перитонзиллярных тканях образуется пузырек, который наполняется гноем. Он имеет свойство появиться сразу через пару дней заболевания или быть причиной обострения болезни. У кого значительно понижен иммунитет, абсцесс может образоваться в течение 24 часов. В основном он характерен для одной стороны горла, однако известны случаи появления паратонзиллярного абсцесса на обеих сторонах глотки.
Паратонзиллит. Клинические симптомы

Значительные признаки паратонзиллита
Болезнь может начаться внезапно. А абсцесс появляется через пару дней после того, как началось значительное обострение с сильными симптомами:
Если пузырьки сами прорываются, то сопровождается заметное улучшение, признаком взрыва будет примесь гноя в слюне. Абсцесс не стоит запускать и необходимо в срочном порядке провести операцию по вскрытию для дальнейшего выздоровления.
Паратонзиллит. Диагностика и лечение болезни
Чтобы провести точный и эффективный осмотр используются такие методы как:
Иногда, в особенных случаях, может потребоваться точная диагностика. Тогда пациента направляют на ультразвуковое исследование, компьютерную томографию горла и всей шеи.
Лечение заболевания паратонзиллит
Паратонзиллит обычно проходит в течение 48 часов с помощью немедленной терапии (например, пенициллин, 2 миллиона единиц, внутривенно, каждые 4 часа или 1 г перорально 4 раза в день). А также альтернативами методами являются цефалоспорины первого поколения или клиндамицин. В дальнейшем назначают антибиотики узкого спектра действия на 10 дней.

Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Тревожный симптом: патологии у новорожденных
Несмотря на то, что новорожденный ребенок находится под тщательным наблюдением педиатра и других специалистов, именно от маминой внимательности и реакции часто зависит своевременное выявление тех или иных патологий у малыша.
О том, какие симптомы нельзя пропустить у крохи во избежание серьезных проблем со здоровьем в будущем, нам рассказала врач-педиатр клиники «9 месяцев» Авдеева Наталья Николаевна.
— Наталья Николаевна, какие патологии чаще всего встречаются у новорожденных?
— Почти 99 % новорожденных детей имеют неврологические отклонения, которые поначалу бывают минимальными и, при адекватном ведении ребенка, в большинстве случаев нивелируются к году.
— Что значит «адекватное ведение ребенка»?
— Имеется в виду вовремя проведенный массаж, вовремя начатая гимнастика. Причем, хочу заметить, что даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста. Это необходимо для того, чтобы ребенок научился вовремя поворачиваться, садиться, вставать, ходить. Такие курсы нацелены на доразвитие нервной и, как следствие, скелетно-мышечной систем.
— Какие симптомы могут «подсказать» маме, что у малыша имеется то или иное неврологическое отклонение?
— Родителям следует обязательно обратить внимание на такой симптом, как подергивание подбородочка. Это может свидетельствовать о том, что идет недоразвитие нервной системы и отдельных структур головного мозга. Также должно вызвать опасения вставание ребенка на цыпочки. Как правило, на такое явление не обращают внимания. Но если малыш встает на цыпочки и при этом перекрещивает ножки, плохо опирается — это может быть слабовыраженным симптомом вялого нижнего парапареза, а в дальнейшем, к годику, может вылиться в ДЦП.
Дело в том, что обычно диагноз ДЦП до года не ставят, так как этот промежуток времени — большой реабилитационный период, когда у крохи есть хороший потенциал для восстановления. Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека. Здесь должна проходить очень большая работа самой мамы в совокупности с работой невропатолога, врача мануальной терапии, массажиста, врача ЛФК. В лечении применяются водотерапия, медикаментозная терапия, массаж, гимнастика и др.
Еще одним тревожным для мамы симптомом должен стать тремор рук. Обратите внимание, в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Здесь тоже необходимо полноценное обследование. Потребуется измерить внутричерепное давление у ребенка, сделать электроэнцефалограмму, проверить реакцию на световые и звуковые раздражители в спокойном состоянии, во сне и т. д.
Если же в сочетании со вздрагиваниями и испугами у малыша наблюдается также высовывание язычка — это может указывать на такую эндокринологическую патологию, как врожденный гипотиреоз. Изначально в роддоме проводится скрининг, когда берут кровь на 5 инфекций, и генетики это просматривают. Но необходима дальнейшая консультация эндокринолога. Раннее начало лечения предотвращает инвалидизацию ребенка. В связи с вышесказанным, хочу отметить, что крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
— Помимо неврологических, какие еще патологии родители могут самостоятельно заподозрить у ребенка?
— О многом говорит реакция малыша на внешние раздражители. Так, если ребенок в 2-3 месяца не реагирует на звуки (погремушки, голос), нужно срочно обратиться к отоларингологу. Первая проверка слуха проводится еще в роддоме, но в трехмесячном возрасте лор-врач обязательно должен осмотреть кроху. В Казани, например, довольно часто выявляются дети, которые сначала хорошо реагируют на проверки, но в конечном итоге у них обнаруживается кондуктивная тугоухость. Дело в том, что до этого ребенок мог реагировать чисто интуитивно, скажем, не на мамин голос, а на мимику. Бывает, что уже в 3 года таких детей начинают лечить как аутистов, хотя в действительности все дело в тугоухости.
Также должны возникнуть опасения, если ребенок не следит за предметами (на расстоянии 30 см — самое яркое зрение у новорожденных — кроха должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения), к 3 месяцам не реагирует на свет, на цвета. Конечно, сами цвета малыш еще не идентифицирует, но смена цветов должна вызывать у него какие-то эмоции (радость или, наоборот, раздражение). Реакцию зрачка на свет мама тоже может отследить самостоятельно. Для этого нужно вынести малыша на яркий свет из темного помещения. Если при этом зрачки крохи не сузились, остались такими же широкими, как в темноте — значит, ребенок не видит свет, что говорит о патологии сетчатки глаз. В то же время, одинаковое сужение зрачка — это уже патология неврологическая. В любом случае, нужно срочно обратиться к специалистам.
На плановом осмотре у хирурга в месячном возрасте следует обязательно обратить внимание врача, если малыш часто и обильно срыгивает. По сути, ребенок должен срыгивать. Первые три месяца кроха дает отрыжку практически после каждого кормления. Но он не должен «фонтаном» выдавать всю еду наружу. Если так происходит, и ребенок за первые месяц-два плохо прибавил в весе, необходимо исключать пилороспазм — серьезную хирургическую патологию, требующую госпитализации.
Также мама должна внимательно следить за частотой и объемом мочеиспускания у ребенка. Считается, что до трехмесячного возраста ребенок должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это весьма тревожный симптом, который может указывать на такое серьезное заболевание мочевыводящей системы, как уретерогидронефроз, к сожалению, в последнее время встречающееся довольно часто. Выявить его можно уже на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. Здесь важно не упустить время, так как уже к 3 месяцам, при отсутствии лечения, происходит отмирание тканей почки.
Еще одним тревожным для мамы «звоночком» могут явиться бледность и синюшность носогубного треугольника у малыша, когда ребенок синеет при кормлении, плаче. Все это может быть вызвано низким гемоглобином, и в таком случае бывает достаточно назначить лечение кормящей маме. Однако важно не пропустить и кардиологическую патологию. Опять же, на последних сроках беременности при УЗИ-обследовании определяют грубые пороки сердца, но могут быть и малые аномалии, которые выявляются только после рождения малыша. Часто к трем годам малые аномалии нивелируются сами собой, но вполне возможно, что потребуется вмешательство. Поэтому если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив (в норме грудные дети не потеют!), имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. Нужно заострить на этом внимание педиатра, сделать кардиограмму, УЗИ сердца и записаться на прием к кардиологу.
В заключение хотелось бы обратиться ко всем молодым мамам: будьте внимательны к своим малышам, доверяйте интуиции и не стесняйтесь задавать вопросы врачу, рассказывайте обо всех своих подозрениях.
Вовремя забитая тревога — залог своевременного и успешного лечения, а значит, и здоровья вашего крохи!
Таблица тревожных симптомов
| Патологии | Симптомы | Действия |
| Неврологические отклонения | Подергивание подбородочка. Вставание ребенка на цыпочки, при этом малыш перекрещивает ножки, плохо опирается. Это может быть симптомом вялого нижнего парапареза, в дальнейшем (к году) может вылиться в ДЦП. Тремор рук, надо обратить внимание в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук и т. п. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Высовывание язычка. В сочетании со вздрагиваниями может говорить об эндокринологической патологии — врожденном гипотиреозе. | Необходимо обратиться к невропатологу. У многих детей неврологические отклонения минимальны и, при адекватном ведении ребенка, нивелируются к году. Применяются массаж, гимнастика, водотерапия, медикаментозная терапия и др. Могут потребоваться дополнительные обследования. |
| Тугоухость | Ребенок не реагирует на звуковые раздражители (погремушки, голос). | Обратиться к отоларингологу. Первый скрининг проводится еще в роддоме, но лор-врач обязательно должен осмотреть малыша в 3 месяца. |
| Патология сетчатки глаз | 1. Ребенок не следит за предметами, к 3 месяцам не реагирует на свет, на цвета (смена цветов не вызывает никаких эмоций). 2. После того, как ребенка из темного помещения вынесли на яркий свет, его зрачки не сузились, остались широкими. | Обратиться к окулисту. Внимательно следите за реакцией ребенка. У новорожденного 30 см — самое яркое зрение. Кроха должен «поймать» на расстоянии 30 см мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения. |
| Хирургическая патология | Ребенок часто срыгивает «фонтаном», плохо набирает в весе при адекватном кормлении. Все это может свидетельствовать о пилороспазме. | На плановом осмотре у хирурга необходимо заострить внимание на имеющейся проблеме. |
| Патология мочевыводящей | Считается, что в норме ребенок до 3-месячного возраста должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это может свидетельствовать о серьезном заболевании — уретерогидронефрозе, которое, при отсутствии своевременного лечения, приводит к отмиранию тканей почек. | Уретерогидронефроз часто выявляют на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. |
| Пороки сердца | Бледность и синюшность носогубного треугольника. Ребенок синеет при кормлении, плаче. Все это может свидетельствовать о низком гемоглобине, и в этом случае часто достаточно назначить лечение кормящей маме. Однако если при этом у малыша наблюдается одышка, он потлив, имеются бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. | Необходимо обратиться к педиатру, который назначит ребенку электрокардиограмму и УЗИ сердца. С результатами обратиться к кардиологу. |
Даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста.
Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека.
Крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
На расстоянии 30 см новорожденный должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения.
До трехмесячного возраста ребенок должен мочиться понемногу, но каждый час.
Если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив, имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца.
Хабибуллина Зульфия Кабировна
Врач педиатр, невролог, врач высшей категории. Наталья Авдеева, врач-педиатр высшей каиегории